Протокол удаление субдуральной гематомы
Алгоритм диагностики и лечения острой субдуральной гематомы — Европейские рекомендации
Субдуральная гематома (СДГ) представляет собой скопление крови в субдуральном пространстве между внутренней стороной твердой мозговой оболочки и поверхностью мозга. Определение «острая субдуральная гематома» варьирует от автора к автору. По определению Маршалла они считаются «острыми» в течение первых 24 часов после травмы, «подострыми» на 2-7 сутки и «хроническими» спустя 14 суток после травмы.
а) Патогенез. Основными причинами острой субдуральной гематомы (оСДГ) у молодых пациентов являются дорожно-транспортные происшествия, а в пожилой возрастной группе — падения с высоты. Частой причиной является жестокое обращение с детьми.
«Чистая» острая субдуральная гематома (оСДГ) не типична. Разрыв корковых артерии или переходных вен мозга после незначительной травмы является наиболее частой причиной этих случаев.
Причиной формирования большинства острой субдуральной гематомы (оСДГ) являются другие внутричерепные повреждения (разрывы сосудов коры либо артерий или вен ушибленной поверхности головного мозга). Сопутствующие интракраниальные повреждения обнаруживаются примерно у половины пациентов с ШКГ 3-15 баллов. У пациентов с ШКГ 8 баллов или ниже, доля таких повреждений увеличивается до 60-80%. Большинство из них представлены ушибами и/или травматическими внутримозговыми гематомами. Травматическое субарахноидальное кровоизлияние (тСАК) можно наблюдать в 10-20% случаев.
Поскольку большинство из этих поражений являются результатом несчастных случаев с высокой скоростью, особенно часты экстракраниальные травмы (средней зоны лица, органов грудной и брюшной полости, конечностей).
Большинство острой субдуральной гематомы (оСДГ) находятся в супратенториальной части в лобно-височно-теменной области. Межполушарные СДГ редки. Инфратенториальные оСДГ составляют менее 1% всех случаев.
б) Эпидемиология. На основании данных разных исследований, острая субдуральная гематома (оСДГ) возникают примерно у 10% всех пациентов с черепно-мозговой травмой. У коматозных больных частота составляет около 20%. Собственные данные автора по 1136 пациентам с тяжелыми травмами головы показали возникновение в 18,4% случаях изолированной травмы головы и 30,4% сочетанной травмы. оСДГ могут возникнуть в любом возрасте, но преимущественно у молодых мужчин в возрасте 30-50 лет.
в) Клинические признаки острой субдуральной гематомы (оСДГ). Как и при эпидуральной гематоме, голова должна быть исследована для выявления местных травм таких как кровоподтеки, ссаднения кожи и подапоневротические отеки.
В связи с тем, что тяжелая первичная травма головного мозга присутствует у большинства пациентов с оСДГ, чаще всего они поступают уже в коме. На момент поступления 37-80% всех пациентов имеют ШКГ 8 баллов и менее. Светлый промежуток наблюдается в менее чем 20% всех случаев. Почти у 50% всех поступивших в стационар с острой субдуральной гематомой зрачки изменены. Как и при других гематомах, вторичное ухудшение проявляется снижением показателя ШКГ, расширением ипсилатерального зрачка и контралатеральным гемипарезом с последующими клиническими признаками дислокационного синдрома.
г) Диагностика. Как и во всех случаях травмы КТ является методом выбора. В типичных случаях может быть выявлено двояковыпуклое объемное образование, пониженной плотности под внутренней стороной черепа в лобно-височной области. Вполне типично расширение гематомы в сильвиеву борозду. Как уже упоминалось, инфратенториальная оСДГ очень редкая находка. КТ не только выявляет саму оСДГ, но и сопутствующие внутричерепные повреждения.
д) Операция при острой субдуральной гематоме (оСДГ):
1. Показания. Как для эпидуральной гематомы, рандомизированные контролируемые исследования, сравнивающие результаты хирургического и нехирургического лечения отсутствуют. Таким образом, показания к операции также зависят от клинического состояния, неврологического статуса и данных КТ. Толщина и объем гематомы, степень смещения срединных структур и компрессия базальных цистерн тесно связаны с исходом. Гематомы с толщиной более 10 мм или гематомы, вызывающие смещение срединных структур более чем на 5 мм, должны удаляться независимо от состояния пациента.
Хирургическая эвакуация гематомы должна быть выполнены как можно скорее, потому что как и при ЭДГ задержка в операции обычно ухудшает конкретный исход. При небольшой гематоме, но клиническом ухудшении имеются хорошие показания к операции. В принципе рекомендуется измерение ВЧД у всех пациентов в коматозном состоянии и прооперированных по поводу оСДГ. Возраст (как и во всех случаях ЧМТ) является четким предиктором исхода у пациентов с оСДГ, различные исследования были акцентированы на результатах операций по поводу оСДГ у пожилых пациентов. На основании полученных данных можно утверждать, что хорошие функциональные результаты у коматозных больных в возрасте старше 70 лет очень маловероятны. Таким образом, при оценке показаний этот факт также необходимо учитывать.
2. Общие хирургические принципы. Существуют различные методы эвакуации острой субдуральной гематомы (оСДГ). Чаще применяются трефинации, краниотомия и краниоэктомия (с дополнительной дуропластикой или без нее) и подвисочная декомпрессия. Очень немногие исследования посвящены перспективной оценке влияния этих различных хирургических методов на результат. Единственно, что можно извлечь из этих данных является то, что эвакуация оСДГ через трефинацию, как правило, не самый лучший вариант.
В нашем учреждении для эвакуации острой субдуральной гематомы (оСДГ) в типичной локализации используется большой стандартизированный «травма-лоскут» (то есть большая лобно-височно-теменная базальная трепанация черепа). Вполне понятно, что кожный и костный лоскут, а также вскрытие оболочки должны быть достаточно большими (поэтому для выявления всех источников кровотечения, а также снижения ВЧД должны быть визуализированы лобно-боковая, височная и теменная кора). После удаления костного лоскута и открытия ТМО удаление гематомы выполняется путем аспирирования и отмывания. Мы обычно резецируем только сильно ушибленные части мозга, также удаляя сгустки в лобной и височной области.
Если мозг расслаблен, и нет тенденции к отеку, мы имплантируем паренхиматозный датчик ВЧД и завершаем операцию с тщательным гемостазом, ушиванием ТМО, реимплантацией костного лоскута и ушиванием мягких тканей. Если же мозг имеет тенденцию к набуханию (основное правило: достижение уровня ТМО в конце интракраниальной части операции) мы выполняем дуропластику и удаляем костный лоскут.
3. Послеоперационные меры предосторожности. Как и во всех случаях травматических гематом, после операции для оценки полноты удаления гематомы и исключения рецидива должна быть выполнена контрольная КТ.
4. Результаты. С учетом того, что большинство пациентов с острыми травматическими субдуральными гематомами (оСДГ) имеет тяжелую первичную травму, результат в целом хуже, чем у пациентов с эпидуральной гематомой. Клиническое состояние, начальный неврологический статус, длительность вклинения и сопутствующие внутричерепные поражения являются чрезвычайно значимыми предикторами исхода. В целом смертность у коматозных больных колеблется от 45 до 70%, с частотой хорошего функционального результата от 10 до 20%.
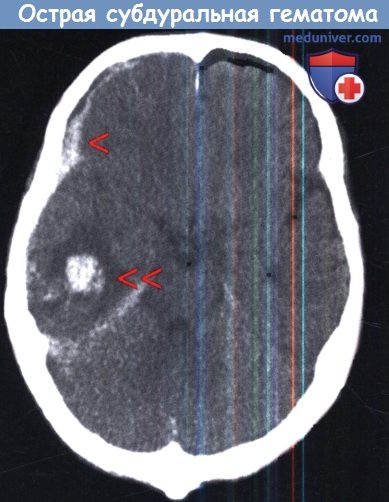
Компьютерная томография при типичной острой субдуральной гематоме (красные стрелки) в левой лобно-височной области,
вызывающей компрессию ипсилатерального желудочка и смещение средней линии.
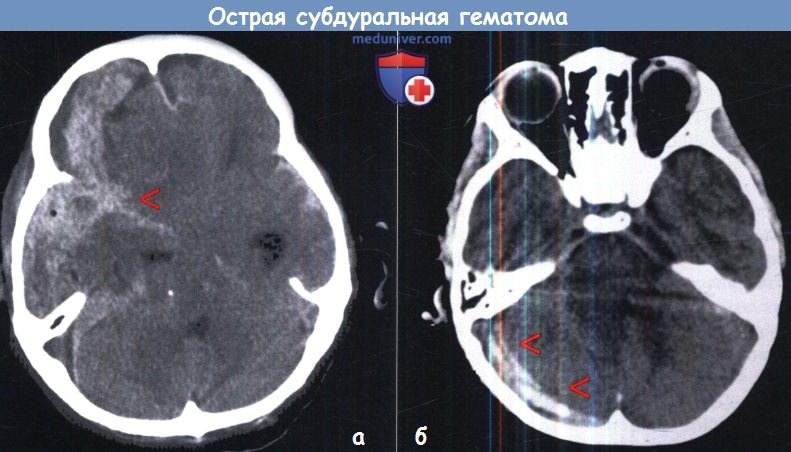
а — Компьютерная томография при большой СДГ правой стороны. Обратите внимание на расширение гематомы в сильвиеву щель (стрелки).
б — Острая субдуральная гематома над правым полушарием мозжечка.

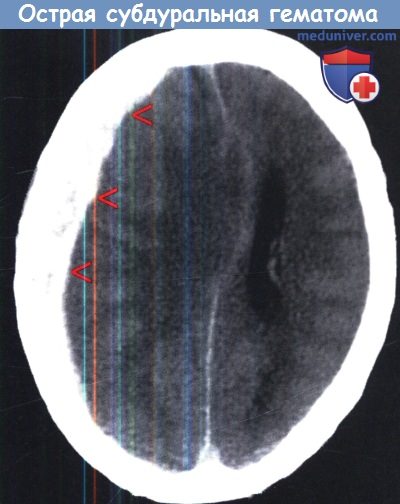
Типичная КТ картина острой субдуральной гематомы (красная стрелка),
сопровождающаяся ушибом височной доли (двойная красная стрелка).

A-В. Типичные хирургические действия в ходе удаления большой острой субдуральной гематомы.
А. После разреза кожи головы и удаления костного лоскута напряженная синеватая твердая мозговая оболочка указывает на наличие гематомы.
Б. После вскрытия ТМО. В. После удаления большей части гематомы.
Обратите внимание на красный цвет поверхности мозга, связанный с травматическим субарахноидальным кровоизлиянием и несколькими ушибами мозга.
— Также рекомендуем «Алгоритм диагностики и лечения паренхиматозного повреждения мозга — Европейские рекомендации»
Оглавление темы «Черепно-мозговая травма (ЧМТ).»:
- Алгоритм диагностики и лечения перелома кости черепа — Европейские рекомендации
- Алгоритм диагностики и лечения ликворной фистулы (ликвореи) — Европейские рекомендации
- Алгоритм диагностики и лечения проникающей травмы головы — Европейские рекомендации
- Алгоритм диагностики и лечения эпидуральной гематомы — Европейские рекомендации
- Алгоритм диагностики и лечения острой субдуральной гематомы — Европейские рекомендации
- Алгоритм диагностики и лечения паренхиматозного повреждения мозга — Европейские рекомендации
- Особенности черепно-мозговых травм у детей
- Виды травм головы при рождении у детей
- Особенности перелома черепа у новорожденных и грудных детей
- Черепно-мозговые травмы при жестком обращении с детьми
Источник
Анестезия при субдуральной гематоме. Прогноз
Острые травматические субдуральные гематомы обычно лечатся с помощью краниотомии как при травме. Ведение хронической гематомы определяется предпочтением хирурга, протяженностью гематомы, возрастом сгустка и наличием осложнений у пациента. Возможны следующие варианты:
• Трепанационные отверстия (одно или несколько). Сгусток отмывается с поверхности мозга с помощью мягкой прямой ирригации и промывания, часто с применением шприца Жакэ. Промывание продолжается до чистых вод. После ушивания часто оставляют пассивный дренаж в субдуральном пространстве.
• Краниотомия с более широким хирургическим доступом. После ушивания часто оставляют пассивный дренаж в субдуралыюм пространстве.
• Билатеральные субдуральные гематомы лечат аналогичным образом.
• У младенцев с открытыми родничками можно аспириропать жидкость путем пункции чрезкожно через родничок. При неудаче ставится субдураль-но-неритонеальный шунт.
Положение на столе при субдуральной гематоме:
• На спине, височной костью вверх.
• Остерегайтесь сопутствующего повреждения шейного отдела позвоночника.
• Правильный наклон операционного стола позволяет обеспечить хорошее расположение пациента без лишних поворотов шеи.
Интраопераиионные проблемы при субдуральной гематоме:
• Пациентов с имеющимися или предполагаемыми другими травматическими повреждениями ведут в соответствии с протоколами лечения травм.
• Пожилые пациенты с субдуральной гематомой и множественными сопутствующими заболеваниями могут плохо переносить общую анестезию.
— В этих случаях возможна эвакуация гематомы через трепанационное отверстие под местной анестезией.
• Наиболее частая анестезиологическая методика для эвакуации субдуральных гематом включает использование миорелаксантов и ИВЛ:
— В некоторых клиниках предпочитают самостоятельное дыхание через ларингеальную маску.
— При использовании любого метода важно избегать выраженной гипокапнии и гипотензии.

• Хирургический гемостаз краев раны может быть не очень тщательным, так как необходимо как можно быстрее выполнить декомпрессию.
— Возможна значительная кровопотеря из раны черепа или других ран.
• Хирургический гемостаз кожных краев раны может проводиться не очень тщательно вследствие необходимости экстренной декомпрессии. При этом уже может возникнуть значительное кровотечение из краев операционной раны и других ран.
• Декомпрессия мозга может сопровождаться кратковременной нестабильностью сердечной деятельности с гипотензией и аритмиями:
— При необходимости применяют вазопрессоры короткого действия.
— При длительной нестабильности сердечной деятельности необходимо рассмотреть другие возможные причины ее возникновения, такие как кровотечение из краев раны, травма живота, переломы или повреждение спинного мозга.
• Длительная ишемия головного мозга или другие интракраниаяьные повреждения могут вызвать вторичное повреждение мозга с отеком.
• После вскрытия черепа при возможности осмотрите мозг.
Целевые сердечно-легочные параметры (РаО2, РаСО2, САД) соответствуют таковым при ЧМТ.
Мониторинг при субдуральной гематоме:
• Артериальный катетер не является необходимостью при отсутствии значительных сопутствующих повреждений или заболеваний.
• Необходимо проводить мониторинг температуры тела, так как эти пациенты часто транспортируются из других клиник и могут находиться в состоянии выраженной гипотермии.
• Выявите и скорректируйте все нарушения коагуляционного статуса. Не забудьте вновь исследовать коагулограмму после введения концентрата протромбинового комплекса.
• При подозрении вторичного или другого первичного повреждения мозга, в послеоперационном периоде может потребоваться мониторинг ВЧД.

Послеоперационный уход при субдуральной гематоме
Большинство пациентов с острой травматической субдуральной гематомой имеют и другие повреждении мозга и нуждаются в послеоперационном лечении в условиях палаты интенсивной терапии.
• Проверить проведение полного обследования вторичных травм с обязательной фиксацией в истории болезни.
• Некоторых пациентов в конце операции можно разбудить и вернуть в нейрохирургическую палату.
• Выход из наркоза может быть длительным при сочетании пожилого возраста и восстановления после травмы мозга.
Прогноз при субдуральной гематоме
Зависит от сопутствующих патологических изменений.
• Острые травматические субдуральные гематомы обычно имеют неблагоприятный прогноз (смертность 30-60%), что чаще связано с тяжестью лежащей в основе ЧМТ, чем с субдуральной гематомой самой по себе. Исход при острой травматической субдуральной гематоме обычно хуже, чем при других формах ЧМТ.
— Смертность среди пациентов с острой субдуральной гематомой старше 80 лет составляет >80%.
• Пациенты с хронической субдуральной гематомой обычно полностью восстанавливаются, хотя у некоторых сохраняется очаговые неврологические нарушения. Общая госпитальная смертность при хронических субдуральных гематомах составляет примерно 2-4%.
Советы анестезиологам по ведению пациентов с субдуральной гематомой:
• Острая травматическая субдуральная гематома является тяжелой формой травматического повреждения мозга и должна лечиться соответствующим образом.
• Будьте внимательны и не пропустите других травматических повреждений. Гипотензия у взрослых редко развивается на фоне изолированной субдуральной гематомы.
• Не поддавайтесь на убеждение провести общую анестезию пожилым ослабленным пациентам с целью удаления хронической гематомы. При сомнении в приемлемости анестезии и хирургического лечения необходимо всесторонне обсудить этот вопрос.
• Местная анестезия может быть лучшим вариантом для эвакуации гематомы через трепанационные отверстия у некоторых пациентов. Однако при этом необходимо, чтобы кто-нибудь оставался с пациентом; пациенты со спутанным сознанием вряд ли перенесут операцию.
• При лечении варфарин-индуцированной коагулопатии средствами выбора являются концентраты протромбинового комплекса.
• Вместе с протромбином необходиом вводить витамин К, иначе коагулопатия вновь проявится в послеоперационном периоде.
— Также рекомендуем «Предоперационная оценка пациента с внутричерепной гематомой. Критерии анестезиолога»
Оглавление темы «Анестезия в нейрохирургии»:
- Особенности стереотаксических операций. Задачи анестезиолога
- Предоперационная оценка пациентов с абсцессом головного мозга. Критерии анестезиолога
- Анестезия при операции по поводу абсцесса головного мозга. Прогноз
- Анестезия при декомпрессионной трепанации черепа. Прогноз
- Предоперационный осмотр при экстрадуральной гематоме. Критерии анестезиолога
- Анестезия при экстрадуральной гематоме. Прогноз
- Предоперационная оценка пациентов с субдуральной гематомой. Критерии анестезиолога
- Анестезия при субдуральной гематоме. Прогноз
- Предоперационная оценка пациента с внутричерепной гематомой. Критерии анестезиолога
- Анестезия при внутричерепной гематоме. Прогноз
Источник
Травма головы это всегда опасно, но наибольшую опасность для человека представляет субдуральная (наиболее распространенная) или эпидуральная гематома (диагностируемая в 1-2% случаев от общего количества травм). Опасность данных гематом заключается в сдавливании головного мозга, в результате чего могут возникнуть осложнения с психикой больного, а в особо критичных случаях возможен летальный итог.
Где скрывается опасность?
Как правило, при травме головы происходит сотрясение головного мозга, однако в случае разрыва венозных или артериальных сосудов могут развиться субдуральные и эпидуральные гематомы, отличающиеся друг от друга характером сдавливания головного мозга и локализацией.
В чем разница между субдурально и эпидуральной гематомой
Возникновение кровоподтека почти всегда связано с травмой головы, а характер ее получения может быть отличный, так субдуральная или эпидуральная гематома возникает вследствие:
Удар тупым предметом в область черепа, приводит к вдавливанию или перелому костей черепной коробки, в результате может произойти разрыв венозных или артериальных сосудов, что приведет к кровоизлиянию.
Удар головой в процессе падения с движущегося транспортного средства, выпадения из окна и тп, которое также сопровождается вдавливанием костей черепа приводит к аналогичным последствиям.
Субдуральная
Наиболее распространенная форма. Субдуральная гематома головного мозга характеризуется возможностью затрагивать несколько участков головного мозга, как правильно локализуется между паутинной оболочкой мозга и твердой. В большинстве процентов случаев возникает в результате разрыва венозных сосудов головы, в частности при разрыве мостиковых вен.
Мостиковые вены соединяют твердую мозговую оболочку с мягкой.
Классификация:
острая;
подострая;
хроническая.
Острая – возникает в первые несколько часов после травмы.
Подострая – проявляется через несколько дней (не позднее 2 недель).
Хроническая – дает о себе знать через несколько недель.
Субдуральная гематома на снимке
Если в случае с острым типом основной причиной является первичное кровоизлияние, то подострая субдуральная гематома или же хроническая могут возникать при вторичном кровоизлиянии.
Кроме того, существует опасность развития обратного кровоизлияния, которое представляет собой кровоподтек, образовавшийся на противоположной от места удара стороне.
Эпидуральная
Эпидуральная гематома возникает вследствие травмы головы, однако в данном случае происходит вдавливание костей черепа, что и объясняет локализацию кровоподтека. В отличие от субдуральной она практически всегда образовывается в месте удара, а не с противоположной стороны.
Помимо местной, эпидуральная гематома головного места может быть общей – то есть затрагивать несколько отделов мозга.
Классификация:
острая;
подострая.
Хронического течения данной болезни не отмечалось.
Как правило, гематома образуется вследствие кровотечения из средней менингеальной артерии (в большинстве случаев) или из передней решетчатой атерии, поэтому локализация отмечается в височной и лобной долях головного мозга. Кровь же скапливается между черепной коробкой и твердой мозговой оболочкой.
Средняя менингеальная артерия – самый крупный кровеносный сосуд, который отходит от верхнечелюстной артерии
Передняя решетчатая артерия – одна из артерий глазного отдела
Данной гематоме подвержены чаще взрослые люди, так как у маленьких детей имеются особенности строения черепной коробки, которые физически не позволят произойти подобному кровоизлиянию.
Объем скапливающейся крови, в среднем составляет от 40 до 200 мл, диаметр, как правило – 7-8 мм.
Характерные симптомы
Субдуральные и эпидуральные гематомы имеют некоторое различие в симптомах проявления. Самое основное, это наличие и длительность, так называемого «светлого» периода после получения травмы. При эпидуральной гематоме головного мозга присутствует такой период, после чего происходит постепенная либо мгновенная утрата сознания. Субдуральная гематома головного мозга, в свою очередь характеризуется последовательно увеличивающейся головной болью и нарастанием беспокойности человека.
Расположение менингеальной артерии
Общие симптомы, свидетельствующие о наличии гематомы:
головокружение;
головная боль;
слабость;
потеря памяти (кратковременна либо долговременная);
рвота;
потеря сознания;
коматозное состояние;
повышение артериального давления;
возбужденное состояние.
Кроме того, для субдуральная гематома головного мозга характеризуется следующими признаками:
невнятная речь;
паралич;
ухудшение или потеря зрения;
судороги;
слабость в конечностях;
онемение.
К тому же эпидуральные гематомы, также имеют симптомы, характерные только для данного вида, например – расширение зрачка и опущение века, на той стороне, где диагностирована гематома. На противоположной стороне отмечается мышечная слабость или пирамидальная недостаточность.
Пирамидальная недостаточность – нарушение пирамидальных клеток пятого слоя коры головного мозга. Проявляется в гипертонусе мышц, частичном или полном параличе частей тела, судорогами, снижении рефлекторной деятельности.
Пора определиться, что за гематома…
Так как эпидуральная гематома головного мозга возникает вследствие травмы головы, невозможно предсказать какой объем крови находится в гематоме, поэтому обязательно назначают рентгенографию головы.
Кроме того, для того чтобы определить какая именно гематома у человека назначают компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), так как по общеклиническим симптомам поставить верный диагноз нельзя.
При проведении КТ и МРТ исследований врачу будет ясна полная картина происходящего. Чаще, эпидуральные гематомы на снимке, полученной при КТ образуют двояковыгнутую линзу, притом как субдуральные – серп. Причем неважно какой вид – подострая субдуральная гематома или острая, в любом случае будет серп.
Слева эпидуральная, справа субдуральная
Кроме того, специалист назначает стандартный набор анализов:
общий анализ крови;
биохимический анализ крови;
анализ мочи.
К примеру, наличие пониженного содержания эритроцитов в крови больного – указывает на потерю крови, и чем их меньше, тем больше гематома.
Также, доктор обязан проверить сердцебиение больного и его давление, что поможет установить или опровергнуть наличие внутреннего кровотечения из артерии.
Кроме того, в качестве дополнительной диагностики может выступать офтальмоскопия, в процессе которой доктор анализирует глазное дно пациента и наличие там частичной атрофии зрительных нервов.
Без интенсивной терапии не обойтись…
Неважно, эпидуральная или субдуральная гематома для ее устранения показано хирургическое вмешательство.
Безоперационное лечение возможно, однако не всем оно показано. Кому назначают консервативное лечение:
Больным с гематомой менее 5 мм в диаметре, увеличение которых не отмечено.
Пациентам, пребывающим в коме, при условии, что объем гематомы не превышает 40 мм в диаметре.
Во всех остальных случаях – хирургическое вмешательство.
Консервативное лечение заключается в приеме больным следующих препаратов:
кровоостанавливающие;
мочегонные;
препараты, способствующие рассасыванию кровоподтека.
В случае ухудшения состояния больного, лечение прекращают и проводят операцию.
Операция по удалению кровоподтека в головном мозгу заключается в:
проведение трепанации черепа (вскрытии черепной коробки);
удаление (отсос) непосредственно гематомы;
поиск источника кровотечения;
купирование данного источника;
зашивание раны..
В крайне тяжелых случаях возможно удаление части головного мозга при проведении оперативного вмешательства.
К сожалению, головной мозг имеет сложную структуру, и не всегда получается отыскать все источники кровотечения, поэтому возможно повторное кровоизлияние, а значит и повторная операция.
Успех проведенного вмешательства зависит от многих факторов, в том числе от остроты течения болезни, к примеру, хроническая гематома головного мозга имеет более благоприятные прогнозы, чем острая.
После оперативного вмешательства больному назначают поддерживающую терапию.
Что дальше?
Несомненно при таком серьезном недуге имеются последствия или осложнения, однако не всегда.
К примеру, при хроническом течении болезни и своевременном и правильном лечении последствий можно избежать вообще, но чем острее проходило заболевание, тем ярче будут последствия.
Так, для людей, перенесших данный недуг характерно:
судорожный синдром;
параличи конечностей;
слабость в мышцах;
кома или смерть.
Причем летальный итог возможен после проведения оперативного вмешательства, в случае если было упущено достаточное количество времени.
Итак, так как субдуральная или эпидуральная гематома возникает вследствие ударов по голове, ДТП или т.п., не стоит халатно относиться к своему здоровью и отказываться от осмотра специалиста. Возможно, легкое головокружение после падения и не будет являться гематомой мозга, но проверить это стоит, так как неизвестно, как себя проявит болезнь в будущем.
Источник
