Эндопротезирование после врожденного вывиха тазобедренных суставов
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Машков В.М.
1
Долгополов В.В.
1
Шильников В.А.
1
Денисов А.О.
1
1 ФГБУ «Российский научно-исследовательский институт травматологии и ортопедии им. Р.Р. Вредена» Минздрава России
Статья посвящена оценке отдалённых результатов оперативного лечения пациентки с двусторонним врождённым высоким вывихом бедра, которой последовательно выполнены операции эндопротезирования на правом и левом тазобедренных суставах с помощью укорачивающей остеотомии по типу известного финского ортопеда T. Paavilainen и предложенной авторами модификации имплантации бедренного компонента эндопротеза в узкий костномозговой канал. Пятилетний анализ результатов операций показал хорошую функциональную активность обоих искусственных тазобедренных суставов и рентгенологическую стабильность компонентов. Все эти годы пациентка находилась в активном работоспособном состоянии, передвигалась без дополнительной опоры и оценивала свое качество жизни на максимальном уровне, что позволяет рекомендовать применяемую модифицированную методику операции как метод выбора при лечении больных с высоким врожденным вывихом бедра.
врождённый высокий вывих бедра
эндопротезирование
тазобедренный сустав
операция по методу t.paavilainen
1. Paavilainen Т. Total Hip replacement for developmental dysplasia of the hip // Acta Orthop. Scand. 1997. Vol. 68. N 1. P. 77–84.
2. Paavilainen T., Hoikka V., Paavolainen P. Cementless total hip arthroplasty for congenitally dislocated or dysplastic hips. Technique for replacement with a straight femoral component // Clin Orthop Relat Res. 1993. N 297. Р. 71-81.
3. Charity J.A., Tsiridis E., Sheeraz A. et al. Treatment of Crowe IV high hip dysplasia with total hip replacement using the Exeter stem and shortening derotational subtrochanteric osteotomy // J Bone Joint Surg Br. 2011. Jan. 93-1:34-8.
4. Thillemann T. Implant survival after primary total hip arthroplasty due to childhood hip disorders: results from the Danish Hip Arthroplasty Registry / T. Thillemann [et al.] // Acta Orthop. 2008. Vol. 79. N 6. P. 769-776.
5. Близнюков В.В., Тихилов Р.М., Шубняков И.И. и др. Эндопротезирование тазобедренного сустава у пациентов со сложной деформацией бедренной кости после оперативного лечения дисплазии // Травматология и ортопедия России. — 2014. — № 4. — С. 5–15.
6. Мазуренко А.В., Тихилов Р.М., Шубняков И.И. Оптимальный вариант эндопротезирования тазобедренного сустава у пациентов с тяжёлой степенью дисплазии // Травматология и ортопедия России. — 2014. — № 1. — С. 5–15.
7. Мазуренко А.В., Тихилов P.M., Шубняков И.И. и др. Оценка возможности восстановления длины конечности у пациентов с тяжелой степенью дисплазии тазобедренного сустава при различных вариантах хирургической техники эндопротезирования // Травматология и ортопедия России. — 2010. — № 3. — С. 16–20.
8. Плющев А.Л. Диспластический коксартроз. — М.: Лето-принт, 2007. — С. 92.
9. Плющев А.Л., Голев С.Н. Особенности имплантации ножки эндопротеза при дисплазии тазобедренного сустава // Эндопротезирование в России: сборник научных трудов. — Казань; СПб., 2008. — Вып. 4. — С. 54–66.
10. Kudrna J.C. Femoral version: definition diagnosis and intraoperative correction with modular femoral components // Orthopedics. 2005. Vol. 28. N 9. Р. 1045–1052.
11. Mattingly D.A. The S-ROM modular femoral stem in dysplastic of the hip // Yonsei Med J. 2011. Vol. 52. N 4. P. 655–715.
12. Paavilainen Т., Hoikka V., Solonen K.A. Cementless total replacement for severely dysplastic or dislocated hips // J Bone Joint Surg (Br). 1990. Vol. 72-В. P. 205–216.
13. Тихилов Р.М., Мазуренко А.В., Шубняков И.И. и др. Результаты эндопротезирования ТБС с укорачивающей остеотомией по методике T. Paavilainen при полном вывихе бедра // Травматология и ортопедия России. — 2014. — № 1. — С. 5–13.
14. Тихилов Р.М., Шубняков И.И., Денисов А.О., Мясоедов А.А.. Планирование операции и техника эндопротезирования тазобедренного сустава в сложных случаях // Руководство по хирургии тазобедренного сустава. — СПб.: РНИИТО им. Р.Р. Вредена, 2015. — Т. II. — C. 25–103.
15. Цемко Т.Д. Особенности эндопротезирования тазобедренного сустава при диспластическом коксартрозе в зависимости от степени дисплазии: дис. … канд.мед.наук. — СПб., 2008. — 166 с.
В современной литературе, посвящённой реконструктивным операциям на тазобедренном суставе (ТБС) при врождённом высоком вывихе бедра (ВВВБ) у взрослых пациентов, одним из оптимальных способов лечения является операция по методу Т. Paavilainen [1-4]. Однако выполнение таких операций всегда сопровождается техническими трудностями в связи с высоким риском продольных трещин и расколов стенок узкого бедренного канала при имплантации стандартного бедренного компонента (БК) самых малых размеров [5-9]. При таких осложнениях увеличивается время операции и кровопотеря, затрудняется выполнение надёжной фиксации БК в костномозговом канале и вертельного отломка с проксимальным концом бедра, а после операции увеличиваются сроки реабилитации и разрешения осевой нагрузки [10-12].
В случаях когда бедренный канал слишком узкий и невозможно подобрать нужный БК, некоторые авторы рекомендуют выполнять продольную остеотомию проксимального конца бедра [8; 9; 13-15].
Для снижения риска расколов стенок узкого бедренного канала после поперечной остеотомии бедра сам T. Paavilainen предложил выполнять продольную остеотомию проксимального конца бедра в сагиттальной плоскости, что способствовало раздвиганию обеих стенок бедренного канала (наружной и внутренней) в момент имплантации БК. Образовавшиеся щели между распилами заполнялись аутотрансплантатом. При этом он использовал плоские по форме ножки, что создавало возможность фиксировать БК винтами, проведенными через вертельный фрагмент и рассечённые стенки бедренного канала.
Анализируя технические трудности эндопротезирования (ЭП) ТБС по Т. Paavilainen и возможные осложнения, Плющев А.Л. и Голев С.Н. высказали мнение, что такой метод не может рекомендоваться к широкому применению по своей неконтролируемой хирургической агрессии и инвазивности [8; 9]. Сам автор, T. Paavilainen, признаёт, что различные осложнения возможны как в ходе операции в виде повреждений седалищного нерва, перфораций и переломов стенок бедренного канала, вывихов головки бедра в раннем послеоперационном периоде, нагноения, так и в поздние сроки после операции в виде развития нестабильности компонентов эндопротеза, несращения вертельного фрагмента с проксимальным концом бедренной кости. Однако в отдалённых сроках (через 10 лет) после операции при оценке результатов по шкале Харриса восстановление функции ТБС (56 наблюдений) достигает 86,5 баллов что подтверждает эффективность операции по методу T. Paavilainen и целесообразность её применения при оперативном лечении ВВВБ [12].
Целью настоящего исследования явилась оценка отдаленных результатов лечения пациентки с высоким врожденным вывихом бедра с помощью рассматриваемой методики.
Материалы и методы
Авторский опыт составляет 27 операций ЭП ТБС при ВВВБ по методу T. Paavilainen. В ряде случаев отмечена сложность выполнения операции в связи с высоким риском раскола диспластических стенок костномозгового канала при имплантации БК. В связи с этим для предотвращения подобных осложнений мы модифицировали этап операции по T. Paavilainen при выполнении продольных распилов бедра. Авторы выполняли три продольных распила на наружно-боковой стенке бедра во фронтальной плоскости (в отличие от метода T. Paavilainen), затем осуществляли обработку бедренного канала рашпилем для подобранного БК и тестировали его имплантацию. В случае невозможности полной «посадки» БК осуществляли продольный распил наружной стенки проксимального конца бедра во фронтальной плоскости на длину 5-6 см. Два других распила выполняли спереди и сзади параллельно первому. На дистальных концах распилов просверливали отверстия для предотвращения образования трещин бедра в момент «посадки» БК. При необходимости возможно продлить распилы бедра в дистальном направлении. После имплантации БК в костный канал образовавшиеся пространства между распилами заполняли аутотрансплантатом из удаленной головки бедра, затем осуществлялось стягивание рассеченных стенок серкляжными проволочными швами в сделанных на бедре поперечных бороздах. БК вправлялся в установленный ранее вертлужный компонент (рис. 1).

Рис. 1. Макет бедра. Фиксация ножки эндопротеза в бедренном канале проволочными швами
Вертельный фрагмент бедра с сохранением на нём мышц низводился с натяжением вдоль наружной рассечённой стенки бедра до восстановления уровня центра ротации головки БК. Внутренняя губчатая стенка большого вертела моделировалась фрезой под кривизну расширенной наружно боковой стенки бедра для достижения плотного контакта, закрывая продольные распилы. На наружной поверхности вертельного фрагмента и внутренней проксимального конца бедра наносились поперечные борозды, после чего отломки фиксировались проволочными швами или другими фиксирующими устройствами в виде винтов и пластин (рис. 2).

Рис. 2. Cмоделированный фрагмент вертельного отломка, фиксированный к проксимальному концу бедра
Результаты и их обсуждение
В качестве клинического примера выполненной операции ЭП ТБС по методу T. Paavilainen с предложенной авторами модификацией представлена пациентка А., 37 лет, с двусторонним высоким врожденным вывихом бедра. Рост пациентки – 136 см, вес – 48 кг. До операции проводимые курсы консервативного лечения давали кратковременный положительный эффект. В последние 5 лет постепенно нарастали гипотрофия мышц обеих нижних конечностей, затруднения при ходьбе с «утиной» походкой, ограничения движений в ТБС, боли при ходьбе в пояснично-крестцовом отделе позвоночника. После обследования в РНИИТО, учитывая пожелание больной, запланирована высокотехнологичная операция на правом ТБС по методу T. Paavilainen.
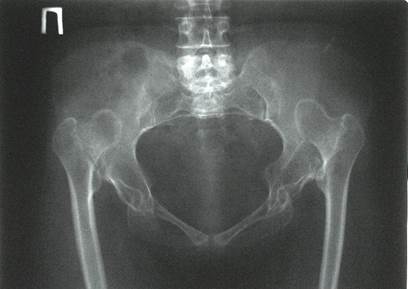
При предоперационном планировании на первый взгляд на обзорной рентгенограмме ТБС определялось расположение головки правого бедра в крыле подвздошной кости на 5 см выше истинной вертлужной впадины и сужение бедренного канала, диаметр которого соответствовал минимальным размерам стандартного БК эндопротеза Zimmer Wagner № 13 (диаметр проксимального конца ножки – 14 мм, дистального – 7 мм, длина – 11,4 см), и возможность его применения (рис. 3).

Рис. 3. Рентгенограмма таза пациентки А.
Однако во время операции при обработке бедренного канала удалось погрузить рашпиль в канал только на 4 см. Учитывая высокий риск возникновения перфорации и расколов тонких стенок бедра при дальнейшем их рассверливании, было принято решение сделать продольный распил бедра на длину 5 см. Однако после этого достигнуть полной «посадки» БК так и не удалось. Только после нанесения двух других распилов параллельно первому (спереди и сзади) в результате расхождения распиленных частей бедра удалось сформировать костное ложе и плотно фиксировать БК (Wagner, «Zimmer») в костномозговом канале. Пространства между распилами были заполнены аутотрансплантатом из резецированной головки бедра. Рассеченные стенки бедра стянуты четырьмя серкляжными проволочными швами в сделанных поперечных бороздах на проксимальном конце бедра. При проверке движений в ТБС признаков импиджмента не выявлено.
Вертельный фрагмент низведен вдоль наружно боковой стенки бедра до уровня центра ротации головки БК. Его внутренняя губчатая стенка моделирована под кривизну расширенной наружной поверхности проксимального конца бедра и плотно фиксирована к нему тремя проволочными швами и винтом.
Послеоперационный период на фоне антибактериальной, гемостимулирующей, антикоагулянтной и симптоматической терапии проходил без осложнений. На 18-е сутки достигнута амплитуда активных движений в суставе, необходимых для самообслуживания, и пациентка в удовлетворительном состоянии выписана на амбулаторное лечение по месту жительства под наблюдение ортопеда-травматолога.
Через 3 мес. после операции пациентка сообщила о проведенном амбулаторном реабилитационном лечении и восстановлении достаточной амплитуды безболезненных движений в ТБС и опороспособности нижней конечности.
Спустя 8 мес. пациентка повторно госпитализирована, и ей выполнена операция на контрлатеральном ТБС по методу Т. Paavilainen с имплантацией стандартного эндопротеза Zimmer (БК – Wagner № 13). При этом достигнуто устранение разницы длины нижних конечностей. Послеоперационный период протекал без осложнений.
Через 5 лет после операций на контрольных рентгенограммах определяются правильные соотношения компонентов эндопротезов в обоих ТБС (рис. 4). У пациентки полностью отсутствует болевой синдром и отмечены высокие показатели по шкале Харриса – 85 баллов.
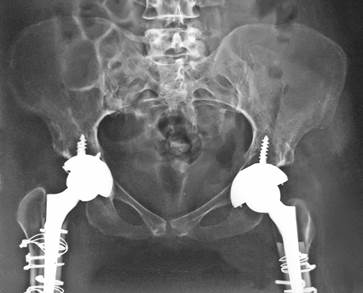
Рис. 4. Рентгенограмма таза пациентки А. через 5 лет после операций на тазобедренных суставах по методу T. Paavilainen
Заключение
Таким образом, при выполнении операции по методу Т. Paavilainen продольная остеотомия отсечённого проксимального конца бедра во фронтальной плоскости по предложенной модификации (патент РФ № 2502487) является техническим вспомогательным приёмом при имплантации стандартных БК в узкий костномозговой канал и дает отличные отдаленные результаты. Положительный отдалённый результат проведенной высокотехнологичной операции по Т. Paavilainen с модификацией продольных распилов проксимального конца бедра для имплантации стандартного БК в узкий бедренный канал при ВВВБ подтверждает правильность выбора метода и его эффективность. При предоперационном планировании необходимо анализировать обзорную рентгенограмму таза и ТБС в двух проекциях, а также компьютерную томографию ТБС в режиме продольного (виртуального) распила 3D (объемной реконструкции) для уточнения размеров и формы бедренного канала на протяжении, что необходимо при выборе БК эндопротеза.
Само выполнение операции по Т. Paavilainen требует от хирурга большого опыта выполнения операций на ТБС, тщательной предоперационной подготовки, быть готовым к возможным осложнениям и принятию нестандартных решений, иметь в наличии бедренные компоненты малых размеров. Не имея достаточного опыта операций на ТБС, во избежание осложнений не следует пытаться выполнять операцию по методу Т. Paavilainen.
Библиографическая ссылка
Машков В.М., Долгополов В.В., Шильников В.А., Денисов А.О. РЕЗУЛЬТАТЫ ЭНДОПРОТЕЗИРОВАНИЯ ПРИ ДВУСТОРОННЕМ ВРОЖДЕННОМ ВЫВИХЕ БЕДРА // Современные проблемы науки и образования. – 2017. – № 5.;
URL: https://science-education.ru/ru/article/view?id=26989 (дата обращения: 16.07.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Сколько стоит хирургическое лечение дисплазии
Врожденный вывих тазобедренного сустава представляет собой запущенную степень дисплазии или недоразвитие бедра. При подобной патологии кости тазобедренного сустава неправильно сочленяются и головка кости находится вне вертлужной впадины, что приводит к вывиху.
У новорожденных детей врожденный вывих диагностируется примерно в семи случаях их 1000 младенцев. При этом нарушение тазобедренного сустава встречается в пять раз больше у девочек, чем у мальчиков. Чаще всего поражению подвергается левый сустав, в некоторых случаях врожденный вывих может наблюдаться с двух сторон.
В медицине выделяется три вида заболевания, которые различаются степенью дисплазии:
- Дисплазия тазобедренного сустава диагностируется при измененной суставной впадине, головке и шейке бедра. Суставные поверхности при этом сохраняются.
- Врожденный подвывих бедра диагностируется при измененной суставной впадине, головке и шейке бедра. При этом суставные поверхности нарушены. Головка бедра находится в смещенном состоянии около наружного края тазобедренного сустава.
- Врожденный вывих бедра диагностируется при измененной суставной впадине, головке и шейке бедра. Суставные поверхности находятся в разобщенном состоянии. Головка бедра находится над суставной впадиной и в стороне от нее.
Бедро у ребенка отодвигается ограниченно. Для осмотра новорожденных кладут на спинку, ножки сгибают под углом в 90 градусов в коленном и тазобедренном суставе. После этого ножки разводят в стороны до упора. Если у ребенка имеется врожденный вывих тазобедренного сустава, угол разведения ног меньше обычного примерно на 180 градусов.
При вывихе слышится щелчок. Подобный признак называют симптомом Маркса-Ортолани. Новорожденных кладут на спинку, ножки сгибаются под углом в 90 градусов в коленях и тазобедренном суставе. Ноги сводят вместе и аккуратно раздвигаются в стороны. С той стороны, где имеется врожденный вывих тазобедренного сустава, обычно слышен звонкий щелчок.
Ножки у новорожденных в месте вывиха короче. Чтобы выявить этот симптом, ножки младенца сгибаются в коленях и прижимаются к животу ребенка.
Кожные складки на ножках новорожденных несимметричны. Если выпрямить ноги ребенка, у здорового малыша кожные складки спереди и сзади должны быть симметрично расположены.
Чтобы выявить врожденный вывих тазобедренного сустава, используется ультразвуковое и рентгенологическое исследование.
Если вовремя не начать лечение, последствия подобного заболевания могут быть серьезными. Запущенный в детском возрасте вывих нередко становится причиной развития диспластического коксартроза у взрослых.
- После того, как врач диагностирует вывих тазобедренного сустава, медики прямо в роддоме начинают обучение матери, как правильно пеленать малыша, чтобы ножки младенца лежали свободно и максимально отводились в стороны. Также малышу назначают лечебную физкультуру.
- Основное лечение заключается в том, чтобы постоянно фиксировать кости тазобедренного сустава таким образом, чтобы бедренная кость головкой попадала в центр вертлужной впадины. Таким образом при помощи головки сустава раздражается и стимулируется к отстройке недоразвитая крышка впадины.
- Чтобы зафиксировать ножки ребенка, для новорожденных применяют специальное ортопедическое приспособление. Это может быть подушка Фрейка, шина Волкова, шина Виленского. Чаще всего лечение врожденного вывиха тазобедренного сустава проводится при помощи стремян Павлика.
- Специальная шина фиксирует ножки новорожденных таким образом, чтобы при разведении они могли свободно двигаться. Лечение проводится до того момента, когда будет сформирована крышка вертлужной впадины сустава. При этом контроль за состоянием суставов ведется при помощи рентгенологического исследования.
Если своевременно сопоставить головку бедра с вертлужной впадиной, суставы смогут развиться правильно. Желательно лечение начинать сразу же, как только патология обнаруживается у новорожденных. Своевременным лечение можно считать, если оно проводилось сразу же после рождения малыша и до трех месяцев. В ином случае оказание медицинской помощи считается запоздалым.
Между тем современная медицина на сегодня имеет многочисленные эффективные методы консервативной терапии, которые применяются при лечении детей, возраст которых составляет более года.
Если заболевание вовремя не обнаружено и консервативные методы неэффективны, применяется оперативное вмешательство. Хорошие результаты в лечении можно получить, если оперировать ребенка до пяти лет. В более старшем возрасте может наблюдаться меньший эффект от оперативного вмешательства.
При врожденном вывихе тазобедренного сустава проводят внутрисуставные и внесуставные операции. Если ребенок не достиг подросткового возраста, делают операцию внутри сустава, в процессе которой углубляется вертлужная впадина.
В том случае, когда тяжелый случай и заболевание поздно выявлено, проводится эндопротезирование тазобедренного сустава.
- Если возраст ребенка составляет более года, лечение проводится с применением липкопластырного вытяжения Соммервила. Принцип действия аналогичен остальным методам, лечение приводит к формированию крышки впадины.
- Если врожденный вывих тазобедренного сустава удается выявить очень поздно, прибегают к хирургической операции. В том числе оперативное вмешательство требуется, если стандартное лечение не приводит к положительным результатам.
- Сегодня современная медицина предлагает различные виды операций, чтобы исправить врожденный вывих тазобедренного сустава. Достаточно часто используется лечение путем проведения внутрисуставных операций. Таким образом врачи максимально сохраняют выработанный механизм работы сустава и делают все, чтобы тазобедренный сустав полноценно функционировал.
- Операция Солтера проводится, когда требуется лечение детей и подростков. Взрослым обычно назначают надацетабулярную остеотомию таза по Хиари.
Лечение у новорожденных необходимо начинать сразу же при обнаружении симптомов и подтверждении диагноза. При своевременном вмешательстве заболевание не будет иметь губительные последствия.
Если своевременно не оказать медицинскую помощь, малыш в диагнозом врожденный вывих бедра скорее всего начнет ходить достаточно поздно. У подобных детей, как правило, нарушена походка из-за того, что у ребенка наблюдается хромота с больной стороны. На эту же сторону происходит во время ходьбы наклон туловища, из-за чего у малыша искривляется позвоночник и развивается сколиоз.
Если вывих тазобедренного сустава диагностируется с двух сторон, малыш имеет чаще всего «утиную» походку. Однако ребенок болей в суставах во время ходьбы не чувствует.
При отсутствии лечения дисплазии в более старшем возрасте может произойти смещение головки бедренного сустава наружу и развиться диспластический коксартроз, кроме того, есть вероятность, что разовьется дисплазия коленного сустава.
На протяжении многих лет считалось, что врожденный вывих бедра случается из-за того, что акушер при рождении ребенка допустил неосторожность. Однако, как выяснилось недавно, эта патология начинает свое развитие, когда ребенок находится в утробе матери. Из-за того, что сустав развивается неправильно, головка бедра не может закрепиться за впадину.
Во время проведения рентгенограммы суставные хрящики обнаружить невозможно, поэтому о заболевании можно узнать только после того, как малыш родился. Поэтому мать должна в первый же день после родов внимательно осмотреть малыша.
Особенно нужно проявить бдительность, если одна ножка у ребенка короче, кожные складки расположены несимметрично и младенец по-разному отводит в стороны ножки. В качестве основного метода профилактики заболевания педиатры рекомендуют широко пеленать малыша, даже если ребенок здоров.
Такое пеленание нужно применять до трех месяцев. Тугое пеленание при этом полностью противопоказано. И не стоит верить предрассудкам, что у малыша будут кривые ножки, такое утверждение уже давно отвергнуто педиатрами и научно обосновано.
При пользовании памперсами нужно укладывать сверху или снизу сложенную в четыре раза фланелевую пеленочку, которая фиксируется обычной пеленкой, сложенной в треугольник. Таким образом ребенок имеет удобную для него позу лягушки, и головка сустава находится в нужном месте.
В любом случае после выписки из роддома ребенка необходимо сразу же показать хирургу-ортопеду, чтобы вовремя предотвратить развитие заболевания. К сожалению, многие мамы обращаются к врачу, когда ребенок начинает ходить. Только тогда родители замечают, что малыш прихрамывает и ходит неуверенно.
Выбор метода хирургического лечения зависит от характера деформации сустава. К примеру, при ацетабулярном типе дисплазии больным корректируют форму и положение вертлужной впадины, при бедренном – изменяют пространственное расположение головки бедра. В случае комбинированной ДТС врачи выполняют операцию сразу на обеих структурах.
Таблица 2. Виды операций при разных дисплазий тазобедренного сустава
| Вид ДТС | Наиболее подходящая операция |
| Впервые выявленная тяжелая дисплазия | Тройная остеотомия таза. При необходимости ее комбинируют с открытым вправлением тазобедренного сустава и межвертельной ОТ |
| Остаточная дисплазия с сохранением конгруэнтности суставных поверхностей | В возрасте 2-10 лет ребенку показана ацетабулопластика, после 10 лет – тройная ОТ. В обоих случаях операцию могут дополнять межвертельной корригирующей остеотомией бедра |
| Остаточная дисплазия с дисконгруэнтностью ТБС | Малышам 2-8 лет обычно делают тройную тазовую остеотомию. В более старшем возрасте вместе с ней выполняют shelf-процедуры |
В России минимальная стоимость операции при ДТС – 35 000 рублей. При этом пациенту требуется дополнительно оплатить предоперационное обследование и консультации, пребывание в стационаре, расходные материалы, имплантаты и реабилитацию. В сумме такое лечение может обойдется в 70-100 тысяч рублей.
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Источник
