Вывих шейки бедра после операции
Распространенным последствием эндопротезирования тазобедренного сустава является вывих головки имплантата. По статистике, нарушение конгруэнтности замененного ТБ сустава диагностируется не менее чем у 1,5% пациентов, прошедших первичное протезирование. Это означает, что на 1000 проделанных операций приходится 15 случаев вывихов имплантата. Минимум у 4% людей возникает вывих протеза спустя тот или иной промежуток времени после ревизионного вмешательства.
Некоторые российские авторы в своих источниках о проведенных клинических наблюдениях за состоянием своих пациентов указывают слишком высокие цифры: осложнение случилось в течение 6 лет у 10% после первой установки и у 25% после выполненной ревизии.
Проблема неправильного положения компонентов эндопротеза не подчиняется каким-либо конкретным срокам, она может появиться и в раннем, и отдаленном послеоперационном периоде. При этом ранние вывихи доминируют над поздними. Что может спровоцировать подобное осложнение, как его исправлять, что делать для его предупреждения, давайте разбираться.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Причины вывиха тазобедренного имплантата
Вывих это нарушение контакта компонента бедренной головки с ацетабулярным элементом (чашкой). То есть, происходит выход имплантированного шарообразного тела из вертлужной впадины. Такое нередко становится прямым поводом для назначения ревизионной операции. Так, после асептической нестабильности оно является второй по частоте причиной повторных вмешательств. Установлено, что к потере взаимоотношения искусственных суставных поверхностей приводят 3 причинные категории.
- Пациентзависимые факторы:
- ранее перенесенные хирургические вмешательства на ТБС;
- несоблюдение пациентом ортопедического режима;
- отступление от установленного ограничения объема движений;
- слабость мышц, отводящих бедро;
- травмы (падения, локальные удары и т. п.);
- пожилой возраст (люди старше 60 лет попадают в категорию риска);
- грубые анатомические дефекты строения опорно-двигательного аппарата;
- избыточная масса тела.
- Имплантзависимые причины:
- использование однополюсных имплантатов с биполярной головкой;
- применение бедренных головок маленького размера (D ≤ 28 мм);
- разрушение полимерного вкладыша;
- несостоятельность (расшатывание) вживленной конструкции.
- Хирургзависимые факторы:
- по некоторым данным задний доступ сопряжен более высокими рисками к вывиху;
- некорректное позиционирование чашки с углом абдукции менее 30° и более 50°, углом антерверсии – менее 5° или более 25°;
- неправильная ориентация бедренной ножки имплантата с углом антеторсии ниже 5°;
- многократное вправление вывиха эндопротеза консервативно, то есть закрытым безоперационным способом.
Последствия на рентгене.
Около 60% всех вывихов припадает на раннюю послеоперационную фазу – в течение 3 месяцев после пройденного эндопротезирования. До 75% случаев приходится на первые 12 месяцев, после 1 года их количество существенно снижается.
Как распознать вывих головки эндопротеза
Вывих эндопротеза можно заподозрить в первую очередь по резкому появлению сильной боли в тазобедренном отделе и/или в области паха. Она упорно держится даже в покое, усиливается при любой попытке движения в суставе. Похожего характера симптоматика бывает и при других осложнениях: при нестабильности протеза, тендините четырехглавой мышцы, изолированном отрыве ягодичной мышцы, бурсите большого вертела и др. Поэтому подтвердить истинную этиологию возникшей боли возможно только после клинического осмотра и выполненной рентгенографии.
Выраженная болезненность – основной, но далеко не всегда единственный симптом. Объявим весь симптомокомплекс, характерный для данной проблемы:
- резкая непрекращающаяся боль, нарастающая при двигательной активности и при пальпации протезированного участка;
- страх и неуверенность в передвижении, ощущение неустойчивости;
- укорочение пораженной конечности;
- локальное мышечное напряжение;
- слабость в ноге, скованность движений;
- покраснение, припухлость, гипертермия в области локализации имплантата;
- повышение общей температуры тела, если сильно активизировался воспалительный процесс.
Больше предрасположены к вывихам женщины, чем мужчины. Этот факт специалисты обосновывают тем, у женщин исходный диапазон в ТБС выше, а объем и сила мышц ниже, нежели у представителей мужского пола. В категорию риска попадают также пациенты старческого возраста, люди с ожирением и высоким ростом.
Лечение и вправление вывиха
Если рентгенологическое исследование показало разобщение головки имплантата и вертлужного компонента, в экстренном порядке принимаются меры по госпитализации больного и исправлению неблагополучного явления. Если осложнение возникло впервые, при этом на рентгенограммах не выявлено серьезных технических нарушений установки протеза, сустав вправляют обычно закрытым способом ручной репозиции.
Закрыто манипуляции проводят, как правило, под эпидуральной или внутривенной анестезией. Под контролем ЭОП производят дистракцию конечности, смещая головку до уровня тазового компонента, затем бедро отводят и ротируют кнутри. Таким образом, вывихнутая головка возвращается на место. Далее конечность иммобилизируют, назначают постельный режим примерно на 10 дней, потом прописывают ходьбу на костылях минимум 2 недели. Параллельно с этим усиленно занимаются разработкой передней группы мышц и абдукторов бедра.
Если после первичного закрытого вправления, несмотря на полное следование правилам безопасной локомоции, вывих повторяется, врач должен пересмотреть предпринятую ранее концепцию безоперационного лечения. Возможно, все же имеет смысл выполнить открытую репозицию с переориентацией либо заменой чашки, восстановлением натяжения мышц в комбинации с удлинением шейки ножки и/или с замещением сферического элемента на более крупный по размерам имплант.
Любые грубые погрешности, выявленные на рентгене, при случившемся в первый раз осложнении являются абсолютным показанием к частичному или тотальному реэндопротезированию. Ревизионное вмешательство необходимо также при выявлении износа, поломки любого из компонентов протеза, глубокой гнойной инфекции, нарушения целостности костных тканей и связок. Данные признаки приводят к нестабильности и, как следствие, дисконгруэнтности функциональных сегментов эндопротеза.
После первичного закрытого вправления в среднем у 35% пациентов в будущем возникает рецидив, с каждым повторным консервативным лечением риски возрастают. Более того, частые попытки закрыто восстанавливать положение импланта чреваты повреждением искусственной головки и выходом из строя всей конструкции.
Особенности послеоперационного периода
Протезирование, технически выполненное на «5+», еще не является 100-процентным залогом благополучного функционирования имплантата в дальнейшем. После правильной установки имплантата обязательно должна быть проведена отменная реабилитация, только так риски последствия можно предельно минимизировать. С первых суток приступают к планомерной физической реабилитации, направленной на:
- повышение мышечного тонуса при помощи лечебной гимнастики;
- ранний перевод пациента из положения лежа в положение стоя;
- отработку правильной ходьбы на костылях, а позже без поддержки;
- обучение технике присаживания, принятия позиции сидя;
- исправление выработанных в дооперационном периоде приспособительных стереотипов — порочной осанки, неправильной манеры ходить, сидеть и пр.;
- ускорение регенерации операционной раны и стимуляцию интеграции протеза с костью за счет процедур физиотерапии;
- донесение пациенту в полном объеме информации об обязательной необходимости ограничения определенных элементов двигательной активности в целях профилактики осложнения.
Переход с костылей на трость, увеличение нагрузки на прооперированную ногу и другие немаловажные моменты осуществляются согласно динамике восстановления, самочувствию, возрастным и весовым критериям пациента. Костыли ориентировочно используют 2,5-3 месяца, затем ходят с опорой на трость. Вообще без поддержки передвигаться, как правило, разрешается по истечении 4-6 месяцев после операции. Никаких самоназначений! Человек должен четко придерживаться рекомендованной физинструктором и хирургом поэтапной схемы восстановления.
Как избежать вывихов: список правил профилактики
Искусственный аналог ТБС способен качественно прослужить 15-30 лет, но исключительно при условии добросовестного соблюдения пожизненных требований. Нужно ясно понимать, что вывихи зачастую происходят по вине самого пациента, который нарушил принципы правильного образа жизни и двигательной активности. Итак, для профилактики послеоперационного последствия, в том числе и его рецидива, необходимо:
- регулярно делать контрольные снимки прооперированного отдела (в первый раз их делают через 3 месяца, дальше спустя 6 и 12 месяцев после операции, затем ежегодно 1 раз);
- ежедневно заниматься ЛФК – 1-2 раза в сутки;
- избегать прыжков, перекрещивания ног, сидения на корточках, любых резких маневров корпусом, перегрузки отдела, скручивания в зоне тазового пояса;
- сидеть на нормальных по высоте стульях с ровной задней опорой, позвоночник в момент сидения держать прямо;
- предпринимать все меры предосторожности для недопущения травмоопасных ситуаций;
- носить удобную обувь с ортопедической подошвой, отказаться от туфлей на каблуках и с завышенной платформой;
- питаться сбалансировано, следить за своим весом (если масса тела выше нормы, обратитесь к диетологу за помощью в похудении);
- не поднимать тяжести и не допускать работ, связанных с тяжелым физическим трудом;
- при возникновении опорного и двигательного дискомфорта, болезненности, отечности в области эндопротеза срочно обращаться к доктору;
- если проблема вас не миновала, полноценно восстанавливаться после выполненного вправления головки сустава в условиях медицинского учреждения.
Внимание! Для предупреждения вывихов врачами рекомендуется специальный комплекс упражнений, нацеленный на эффективную проработку, повышение выносливости бедренных и ягодичных мышц. Заниматься укреплением этих групп мышц предельно важно, ведь именно они являются главными регулировщиками движения и стабилизаторами сустава-имплантата.
Источник
Как показывают исследования, осложнения после эндопротезирования тазобедренного сустава развиваются у 1 % молодых людей и у 2,5 % пожилых пациентов. Несмотря на мизерную вероятность развития негативных последствий, они могут коснуться любого, а особенно тех, кто не соблюдал в строгости программу реабилитации.
Изображение положения эндопротеза в теле человека.
К осложнениям после эндопротезирования тазобедренных суставов приводят неправильный постоперационный уход и режим физической активности после выписки из стационара. Вторая причина это ошибки врача-хирурга. И третья, это неполноценное предоперационное обследование, в результате которого не были вылечены скрытые инфекции(гланды, цистит и т.д.) На успех лечения влияет квалификация медперсонала, где пациент получал высокотехнологичную медицинскую помощь – хирургическое и реабилитационное лечение.
Боль бывает разная, есть «хорошая» — после умеренных физических нагрузок. А есть «плохая», говорящая о проблемах которые нужно срочно диагностировать.
Статистика осложнений в процентах
Операция по установке протеза ТБС является единственным методом, который «ставит» пациента на ноги, избавляет от изнурительных болей и ограниченной трудоспособности, позволяет вернуться к здоровой физической активности. Неприятные патологические ситуации, связанные с имплантацией, возникают нечасто, о чем должен быть проинформирован пациент. Согласно проводимым рандомизированным контролируемым исследованиям, получены следующие данные:
- вывих головки протеза развивается примерно в 1,9 % случаев;
- септический патогенез – в 1,37 %;
- тромбоэмболия – в 0,3 %;
- перипротезный перелом возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
- преклонный возраст человека;
- тяжелое сопутствующее заболевание, например, сахарный диабет, артрит ревматоидной этиологии, псориаз, красная волчанка;
- любое предшествующее оперативное вмешательство на «родном» суставе, направленное на лечение дисплазий, переломов бедренной кости, коксартрозных деформаций (остеосинтез, остеотомия и пр.);
- реэндопротезирование, то есть повторная замена ТБС;
- локальные воспаления и гнойные очаги в анамнезе пациента.
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.
Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
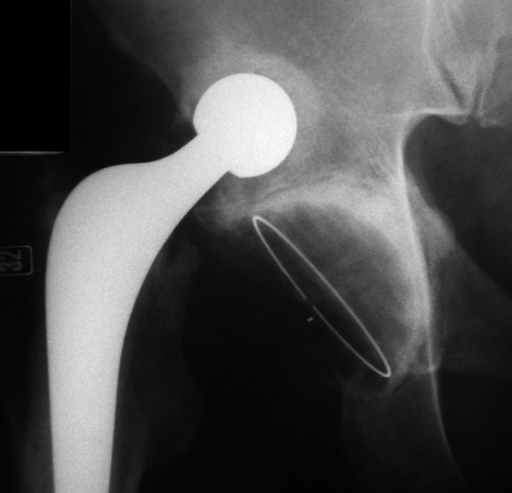
Вывихи и подвывихи эндопротеза
Негативный эксцесс возникает в первый год после протезирования. Это лидирующее по распространенности патологическое состояние, при котором происходит смещение компонента бедра по отношению к вертлужному элементу, вследствие чего наблюдается разобщение головки и чашки эндопротеза. Провокационный фактор – чрезмерные нагрузки, погрешности в подборе модели и установке имплантата (дефекты угла постановки), использование заднего хирургического доступа, травматизм.
Дислокация бедренного компонента на рентгене.
В группу риска входят люди с переломами шейки бедра, дисплазией, нейромышечными патологиями, ожирением, гипермобильностью суставов, синдромом Элерса, пациенты старше 60 лет. Также особо уязвимы к вывиху лица, перенесшие в прошлом хирургию на естественном ТБС. Вывих нуждается в безоперационном вправлении или открытым способом. При своевременном обращении вправить эндопротезную головку удается закрытым способом под наркозом. Если запустить проблему, возможно, врач назначит повторную операцию с целью переустановки эндопротеза.
Парапротезная инфекция
Второе по частоте явление, характеризующееся активизацией тяжелых гнойно-воспалительных процессов в районе установленного имплантата. Инфекционные антигены заносятся интраоперационно через недостаточно стерильные хирургические инструменты (редко) или после вмешательства по кровеносному руслу перемещаются от любого проблемного органа, имеющего болезнетворно-микробную среду (часто). Плохая обработка раневой зоны или слабое заживление (при диабете) также способствует развитию и размножению бактерий.
Выделения из операционной раны это плохой сигнал.
Гнойный очаг пагубно воздействует на прочность фиксации эндопротеза, вызывая его расшатывание и нестабильность. Гноеродная микрофлора трудно поддается лечению и, как правило, предполагает снятие имплантата и проведение повторной установки спустя продолжительное время. Основный принцип лечения – тест на установление вида инфекции, долгая антибиотикотерапия, обильный лаваж раны антисептическими растворами.
Стрелками указаны зоны инфекционного воспаления, именно так они выглядят на рентгене.
Тромбоэмболия (ТЭЛА)
ТЭЛА – критическая закупорка ветвей или главного ствола легочной артерии оторвавшимся тромбом, который образовался после имплантации в глубоких венах нижней конечности из-за низкого кровообращения, ставшего следствием ограниченной подвижности ноги. Виновники тромбоза – отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание в обездвиженном состоянии.
С этим осложнением достаточно успешно работают на данном этапе развития медицины.
Перекрытие просвета легких опасно летальным исходом, поэтому больного немедленно госпитализируют в реанимационное отделение, где, учитывая тяжесть тромботического синдрома: введение тромболитиков и препаратов, уменьшающих свертываемость крови, НМС и ИВЛ, эмболэктомию и пр.
Перипротезный перелом
Это – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, возникающее интраоперационно или в любой момент после операции (через несколько дней, месяцев или лет). Переломы чаще происходят по причине сниженной плотности костных тканей, но могут быть следствием некомпетентно произведенной разработки костного канала перед установкой искусственного сочленения, неверно выбранного способа фиксации. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку, если на то заменяют на более подходящую по конфигурации.
Разрушение импланта происходит очень редко.
Невропатия седалищного нерва
Невропатический синдром – это поражение малоберцового нерва, входящего в структуру большого седалищного нерва, которое может быть спровоцировано удлинением ноги после протезирования, давлением образовавшейся гематомы на нервное образование, реже – интраоперационным повреждением вследствие неосторожных действий хирурга. Восстановление нерва выполняется посредством этиологического лечения оптимальным методом хирургии или при помощи физической реабилитации.
При работе неопытного хирурга есть риск травматизации бедренных нервов.
Симптоматика в таблице
| Синдром | Симптомы |
Вывих (нарушение конгруэнтности) протеза |
|
Локальный инфекционный процесс |
|
Тромбоз и ТЭЛА (тромбоэмболия) |
|
Перипротезный перелом кости |
|
Невропатия малого берцового нерва |
|
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.
В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация. Чтобы минимизировать до предела риски осложнений после протезирования тазобедренных суставов, профилактику проводят до и в момент процедуры, после операции, включая отдаленный период. Комплексный профилактический подход:
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.
Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.
Источник
