Вывих ладьевидной и полулунной кости

Лечение переломов и вывихов полулунной костиПереломы полулунной кости встречаются редко. Как правило, они наблюдаются при наличии переломов нескольких костей. Непосредственное повреждение этой кости наблюдается у боксеров, возникает оно и при обратном толчке пусковой (заводной) ручки. Непрямое повреждение наступает при падении на кисть. По локализации переломы могут быть двух видов: перелом тела и перелом отростка кости. Симптомы перелома: ограничение движений запястья и среднего пальца, припухлость в области запястья. Перелом очень часто осложняется вывихом. Эти переломы могут привести к развитию псевдартроза или остеомаляции. Среди 437 больных Шнека с повреждением запястья перелом ладьевидной кости наблюдался у 154, тела полулунной кости — у 23, отростка той же кости — у 59 больных. Кроме того, на этом же материале перелом трехгранной кости имел место у 18, большой многогранной кости — у 13, гороховидной кости — у 13, крючковатой кости — у 8 и, наконец, головчатой кости — у б больных. Перилунарный вывих. Впервые был описан Гиппократом. Мальгень наблюдал его на вскрытии. Характерной особенностью вывиха полулунной кости является то, что в большинстве случаев эта кость не вывихивается, а наоборот — среди всех остальных костей запястья только она остается на месте. Итак, происходит вывих не самой полулунной кости, а дистального ряда костей запястья, включая трехгранную и ладьевидную кости в дорзальном направлении. Ввиду того, что вывих происходит вокруг полулунной кости, более правильным можно считать название «околополулунного дорзального вывиха».
Перилунарный вывих иногда сопровождается переломом шиловидного отростка лучевой или локтевой кости (трансстилоперилунарный вывих Кинбёкка). Если связь полулунной и лучевой кости нарушается, то есть разрывается дорзальная связка, то гюлулунная кость может сместиться вентрально вплоть до 180°. В таких случаях мы имеем полное основание говорить о «вывихе полулунной кости». Если перилунарный вывих сопровождается поперечным переломом ладьевидной кости, то перед нами имеется картина переломо-вывиха бе Кёрвена. Далее, в том случае если происходит перелом и трехгранной кости и отломок ее вывихивается вместе с полулунной костью, то говорят о повреждении Элеккера.
Вывих полулунной кости наступает от непрямого действия силы. Механизм вывиха: при падении на ладонь, в момент тыльного сгибания кисти кости дистального ряда запястья, ввиду максимального переразгибания, смещаются в дорзальную сторону. Однако полулунная кость, будучи в тесной связи с лучевой, остается на месте или же делает поворот вокруг прочной лучекарпальной связки. Наиболее характерные симптомы вывиха: укорочение запястья и утолщение его в передне-заднем диаметре, согнутое состояние пальцев — кисть в виде «когтя», болезненное выбухание на ладонной поверхности запястья, невозможность выполнения ладонного сгибания и, наконец, симптомы сдавления нервов. Для установления диагноза важную роль играют данные анамнеза о тяжелой травме, наступившей при переразгибании кисти. Неоспоримые доказательства дает рентгеновский снимок, причем главным образом в боковой проекции. Дистальная суставная поверхность полулунной кости располагается свободно, однако при наличии типичного перилунарного вывиха её соотношение к лучевой кости остается нормальным. Дистальный ряд костей запястья располагается проксимально и дорзально от полулунной кости. В случае застарелого вывиха остальные кости запястья являются остеопоротичными.
Для лечения вывиха полулунной кости рекомендовали ее удаление (Каппис, Пфаб, Гирш, Элеккер), до тех пор пока Финстерер не предложил, а Бёлер и Шнек не сообщили о хороших результатах, полученных при помощи дистракционных методов. В случае свежей травмы следует попытаться провести репозицию дистракционным способом. Суть этого способа заключается в следующем: головчатая кость оттягивается от лучевой на такое расстояние, чтобы создалось достаточно большое пространство для полулунной кости, которая вправляется надавливанием на ее волярную поверхность. По указанию Бёлера, оттягивание производится при помощи «гильзы для вытяжения пальцев» или же аппарата для вытяжения. Продолжительность действия тяги должна быть по крайней мере 10 минут. «Захват милиционера» (Polizeihandgriff), предложенный Шнеком, отвергается Херцегом ввиду опасности повреждения срединного нерва (об этом было упомянуто в главе о повреждениях нервов).
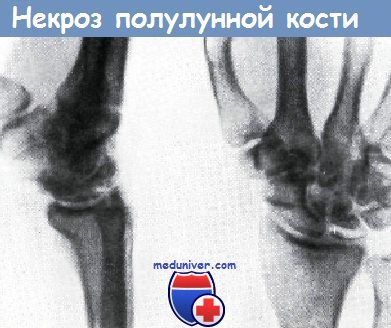
Репозиция бескровным путем уже через несколько дней после момента травмы представляет трудности. Через две-три недели успешная репозиция при помощи вытяжения уже не может быть осуществлена. На этом этапе хорошие результаты могут быть получены только путем операции.Успешная репозиция не позже 3—4 недель после травмы производится оперативным путем, но без дистракции. Если после травмы прошло больше 12 недель, то репозиция может осуществляться только оперативным путем с применением дистракции. Если вправление вывиха оказалось безуспешным или же повреждение не было своевременно диагностировано, то возникает картина застарелого вывиха полулунной кости. При этом запястье является припухшим, движения пальцев и запястья ограничены, болезненны. Нередко к вывиху присоединяются симптомы сдавления срединного нерва. Вправление вывиха можно производить только после выделения костей из окружающей рубцовой ткани. Однако это не всегда удается при одновременном осуществлении тяги. Полулунную кость следует удалять только в тех случаях, если она смещена в волярную сторону и оказывает давление на срединный нерв. Несмотря на то, что в случае застарелого вывиха полулунной кости Прохнов для избежания дегенерации ее и возникновения артрозов предлагает удаление кости, решиться на эту операцию можно только при наличии серьезных показаний, так как после удаления кости функция кисти сильно страдает. Некроз полулунной кости или, по старому названию, размягчение (маляция)полулунной кости, у мужчин наблюдается в два раза чаще, чему женщин. Он наступает чаще всего в возрасте 20—40 лет. В начале заболевания симптомы являются острыми, а позже принимают хронический характер.
Диффузные боли в области запястья постепенно локализуются в области одной полулунной кости. В механизме возникновения лишь очень редко отмечается тяжелая травма, приводящая к перелому кости. Подозрение на роль травмы в возникновении некроза кости может возникать только тогда, когда имеется непосредственная связь между моментом травмы и временем возникновения жалоб. Однако, как правило, значительная травма в анамнезе больного не фигурирует. В большинстве случаев у таких больных имеет место хроническое раздражение. Так, например, у работающих на специальных машинах при асфальтировании дорог, а также у имеющих дело с машинами, действующими сжатым воздухом, и, наконец, у каменотесов некроз полулунной кости следует рассматривать как профессиональное заболевание. Яник в своем руководстве приводит две гипотезы возникновения некроза полулунной кости: Рошток различает два вида некроза полулунной кости: краевой некроз и некроз центрального отдела кости. Способы лечения должны быть строго индивидуальными, и не следует забывать о том, что часто жалобы больных являются следствием имеющихся деформирующих артрозов. Консервативное лечение заключается в иммобилизации, а затем в постепенной мобилизации неподвижного запястья. При наличии тяжелого артроза рекомендуется фиксировать кисть кожаным тутором. Хирургические способы лечения — тотальное удаление полулунной кости по Мюллеру или же удаление ее покровной пластинки по Конъецки — редко улучшают состояние больного. После удаления полулунной кости отсутствует один из опорных пунктов запястья, а это нарушение его формы приводит к артрозу окружающих суставов. Видео нормальной анатомии костей кисти— Также рекомендуем «Принципы ампутации пальцев кисти и костей запястья» Оглавление темы «Лечение травм кисти»:
|
Источник
Вывихи кисти и пальцев возникают, как правило, при падении с упором на кисть и пальцы, а также при прямом ударе в области соответствующего сустава (рис. 7.4). Характер вывиха зависит от 223 анатомического строения сустава, его биомеханики, направления действия травмирующих сил и положения кисти в момент травмы.
Вывихи кисти
Истинные вывихи кисти (см. рис. 7.4, а). Такие вывихи характеризуются полным смещением суставных поверхностей проксимального ряда костей запястья вместе с кистью относительно суставной поверхности лучевой кости. Различают тыльный вывих и крайне редко — ладонный вывих кисти. Такие повреждения могут сопровождаться переломом или отрывом шиловидных отростков и края лучевой кости, а также тяжелыми ушибами. В клинической практике истинные вывихи кисти встречаются редко. Преобладают в основном перилунарные повреждения, которые составляют до 90% от всех вывихов в области сустава кисти.
Перилунарный вывих кисти (см. рис. 7.4, б). Вывих возникает при разгибательном механизме травмы в области кистевого сустава.

Полулунная кость при этом остается на месте и контактирует с лучевой, а остальные кости вместе с головчатой смещаются в тыльную сторону и проксимально. В ряде случаев подобное повреждение может сопровождаться переломом шиловидных отростков лучевой и локтевой костей.
Периладьевидно-лунарный вывих кисти (см. рис. 7.4, в). Такое повреждение характеризуется тем, что ладьевидная и полулунная кости остаются на месте и артикулируют с лучевой костью, а остальные кости кисти смещаются в тыльную сторону и проксимально.
Перитрехгранно-лунарный вывих кисти (см. рис. 7.4, г). Повреждение характеризуется вывихом кисти, при котором полулунная и трехгранная кости остаются на месте, а остальные кости кисти ещаются в тыльную сторону и проксимально. Этот вид поврежения встречается очень редко.
Чрезладьевидно-перилунарный вывих кисти (см. рис. 7.4, д). акой вывих относится к переломовывихам. При этом виде повреждения происходят перелом ладьевидной кости, как правило, в средней трети, и перилунарный вывих кисти. Полулунная кость и связанный с ней проксимальный фрагмент ладьевидной кости с помощью полулунно-ладьевидной связки остаются на месте и контактируют с учевой костью. Дистальный фрагмент ладьевидной кости вместе с тальными костями кисти смещается в тыльную сторону.
Чрезладьевидно-чресполулунный вывих кисти (см. рис. 7.4, е). Это также переломовывих. Характерен перелом ладьевидной и полулунной костей, при котором их проксимальные фрагменты контактируют с лучевой костью. Остальные кости кисти с дистальными фрагментами полулунной и ладьевидной костей смещаются в тыльную сторону и проксимально.
Клиническая картина вывихов кисти и переломовывихов запястья схожа с таковой при переломах лучевой кости в типичном месте. При истинном вывихе кисти выявляется симптом пружинящей фиксации кисти, во всех остальных случаях отмечаются значительное ограничение активных и пассивных движений в кистевом суставе и болезненность. Пальпаторно на тыле кисти определяется выбухание. Все виды тыльных вывихов характеризуются сгибательной установкой пальцев кисти. Возможно сдавление срединного нерва в области канала запястья. Окончательный диагноз устанавливают на основании обязательного рентгенологического обследования в прямой и боковой проекциях, а при необходимости производят рентгенографию в 3/4 проекции.
Вывихи костей запястья
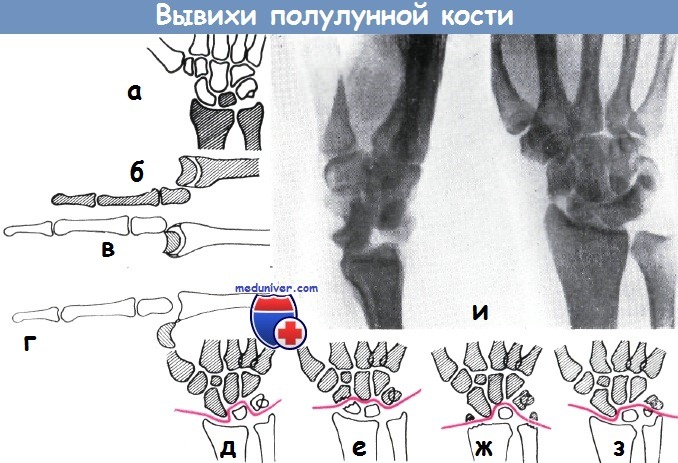
Чаще всего встречаются вывихи полулунной и ладьевидной костей и реже гороховидной кости и переломовывихи костей запястья. Вывих полулунной кости. По механизму возникновения этот вывих представляет вторичное смещение полулунной кости после самопроизвольного вправления перилунарного вывиха кисти (рис. 7.7).

В области кистевого сустава отмечаются диффузная припухлость, болезненность; движения ограничены. Пальпаторно на месте полулунной кости с тыльной стороны выявляют западение, а на ладонной — выбухание. Возможна резкая болезненность вследствие давления смещенной кости на срединный нерв. Пальцы находятся в положении сгибания. Постановка точного диагноза возможна на основе данных рентгенографии кистевого сустава в 2 проекциях. Основную информацию дает рентгенограмма в боковой проекции.

Травматология и ортопедия
Под редакцией члена-корр. РАМН
Ю. Г. Шапошникова
«Рентгенологический атлас патологии кисти»,
В.В.Кузьменко, Е.С.Айзенштейн
При резком переразгибании в лучезапястном суставе, что происходит при падении на разогнутую кисть или при ударе по ладонной поверхности ее, разрываются связки между костями запястья и полулунной костью и кисть смещается к тылу. Состояние, когда полулунная кость находится в нормальном анатомическом положении, а остальные кости вместе с головчатой, которая выходит из вырезки полулунной кости, смещаются к тылу и проксимально, определяют как «перилунарный вывих кисти». Это так называемый чистый перилунарный вывих кисти. Часто вывихнутые кости запястья продолжают оказывать давление на полулунную кость и последняя вывихивается, вследствие чего возникает сочетание перилунарного вывиха кисти с вывихом полулунной кости.
Если линия вывиха проходит через ладьевидную, головчатую, трехгранную кости или шиловидный отросток лучевой кости, то они могут повреждаться. Возникают сочетания перилунарного вывиха кисти с переломами этих костей.
«Чистый» перилунарный вывих кисти

«Чистый» перилунарный вывих правой кисти

Схема возможных границ перилунарных смещений кисти

а — «чистый» перилунарный вывих кисти;
б — чрезладьевидно перилунарный вывих кисти;
в — чресшиловидно-перилунарный вывих кисти;
г — чрезладьевидно-чрезголовчато-перилунарный вывих кисти;
д — чрестрехгранно-перилунарный вывих кисти.
Чрезладьевидно-перилунарный вывих кисти

а — прямая проекция;
б — боковая проекция.
Ладьевидная кость сломана. Вышедшая из вырезки полулунной кости головчатая кость вместе с остальными костями запястья смещена в тыльную сторону и проксимально. Полулунная кость повернута в ладонную сторону на 45°.
Чресшиловидно-перилунарный вывих кисти

Чрезладьевидно-чрезголовчато-перилунарный вывих кисти

Чресшиловидно-чрезладьевидно-перилунарный вывих кисти

Источник
Вывих кисти – это травматическое повреждение лучезапястного сустава, сопряженное со смещением одной или нескольких костей. Не всегда удается распознать вывих кисти сразу, т.к. иногда его ошибочно можно принять за простой ушиб, что в последствие значительно усложняет лечение. Именно поэтому крайне важно знать, какие именно симптомы у вывиха. В нашей статье мы подробно рассмотрим наиболее распространенные варианты данной травмы.
Вывих в лучезапястном суставе
Могут наблюдаться тыльные, ладонные, боковые и расходящиеся вывихи, причем одни кости смещены дорсально, а другие – волярно. Первые два вида наблюдаются относительно часто, а остальные – исключительно редко. Часто вывих сопровождается переломом передней или задней части суставной поверхности лучевой кости и шиловидного отростка. Наблюдаются также открытые вывихи лучезапястного сустава.
Причины
Для возникновения вывиха необходима большая сила, вызывающая гиперэкстензию или гиперфлексию сустава.
Симптомы и диагностика
Клинические признаки: деформация, которая при дорсальном вывихе до известной степени напоминает перелом Коллеса, пружинящее блокирование сустава, большая гематома и боль. Линия, связывающая оба апофиза, не изменена. Часто налицо данные пареза или паралича срединного и локтевого нервов.
Для подтверждения диагноза необходимо произвести рентгенограмму в двух проекциях.
Лечение
Лечение вывиха лучезапястного сустава в свежих случаях – бескровное вправление под местным обезболиванием или наркозом. Техника вправления по Усольцевой следующая. Один из ассистентов вытягивает кисть, причем одной рукой держит большой палец, а другой – средние три пальца. Второй ассистент производит противовытяжение над локтем. Оператор надавливает большими пальцами на выступающие в тыльную сторону кости в волярном и дистальном направлениях, а остальными пальцами производит противодавление на дистальный конец костей предплечья в дорсальном и проксимальном направлениях. После вправления руку иммобилизуют в функциональном положении в течение 3 недель при неосложненных вывихах или на 6-8 недель при наличии переломов.
При застарелых вывихах через 10-15 дней после травмы приходится прибегать к оперативной репозиции. При свежих вывихах после бескровного вправления наступает восстановление функции, а при застарелых часто остается ограничение подвижности и болезненность.
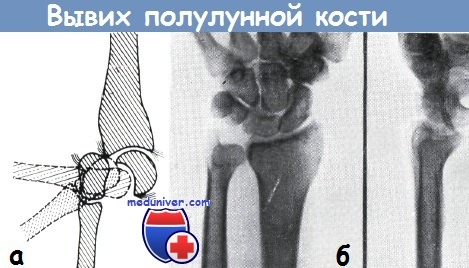
Дорсальный вывих запястных костей по отношению к полулунной кости
Причины
Механизм этого повреждения – толчок со стороны ладони при дорсо-флексионном положении кисти.
Симптомы и диагностика
Клинические признаки выражаются в припухлости, боли и деформации кисти немного ниже, чем при переломе дистального конца лучевой кости. Движения кисти ограничены. Иногда наблюдаются симптомы сдавления срединного и локтевого нервов.
На боковой рентгенограмме видно характерное смещение. Головчатая кость расположена за полулунной костью, направление ее оси проходит дорсальное лучевой кости. Полулунная кость остается на месте, но может быть наклоненной в пределах 30-40°, т. е. на столько, на сколько дает возможность неповрежденная дорсальная лучеполулунная связка.
На прямой рентгенограмме видно, что между головчатой костью и полулунной костью нет сочленения. Головчатая кость смещена в лучевом и проксимальном направлениях. Между полулунной и ладьевидной костями часто наблюдается широкий промежуток – результат лучевого смещения ладьевидной кости. К вывиху часто прибавляются переломы апофиза.
Застарелые вывихи сопровождаются функциональными нарушениями вследствие расстройства равновесия мышечных сил, остеопороза костей и затвердения тканей сустава. Но наблюдаются отдельные случаи, когда функция сравнительно хорошо сохраняется, несмотря на анатомические изменения.
Лечение
При свежих перилунарных вывихах производят бескровное вправление под местным или общим наркозом. Руку вытягивают в продолжение нескольких минут. Оператор большим пальцем надавливает выступающие в волярном и локтевом направлениях запястные кости и в то же время остальными пальцами оказывает противонажим на головку локтевой кости спереди кзади и в лучевом направлении. В случае необходимости вправление производят при участии больших пальцев обеих рук оператора. После успешной репозиции руку иммобилизуют в течение 2-3 недель в функциональном положении.
Результаты бескровного лечения хорошие. Боли сразу же после вправления уменьшаются, а функция кисти постепенно восстанавливается.
При неудачной бескровной репозиции и при застарелых вывихах (свыше 15 дней после травмы) показано оперативное лечение. Доступ к месту вывиха проходит между сухожилием длинного разгибателя большого пальца и собственным разгибателем указательного пальца. При очень застарелых вывихах вправление трудное. Необходимо удалить рубцы и спайки, мешающие репозиции, и преодолеть сокращение мышц. Для этой цели необходимо освободить вывихнутые кости с волярной стороны на протяжении 1-1,5 см. Только после этого производят дистракцию и вычищают ложе около полулунной кости. Репозицию осуществляют нажимом и противонажимом, как при бескровном вправлении. Использование подъемника и других инструментов, действующих как рычаги, не рекомендуется, так как хрящи костей легко повреждаются. При внимательном вправлении результаты хорошие, так как кровоснабжение костей не нарушается.
Дорсальный вывих запястных костей вместе с дистальным отломком сломанной ладьевидной кости
Причины
Механизм травмы такой же, как и при дорсальном перилунарном вывихе, но связки проксимальной половины ладьевидной кости с полулунной костью и лучевой костью оказываются настолько крепкие, что ладьевидная кость ломается. Проксимальный отломок вместе с полулунной костью остается на месте, а дистальная половина вместе с остальными костями кисти смещается в дорсальном и лучевом направлениях.
Симптомы
Клиническая картина не отличается от таковой при дорсальном перилунарном вывихе. На прямой рентгенограмме видно, что проксимальный отломок ладьевидной кости находится на своем месте, а дистальный смещен значительно.
Лечение и прогноз
При свежих случаях (до 15 дней после травмы) производят бескровное вправление. Применяют те же способы, что и при перилунарном вывихе. Руку иммобилизуют в функциональном положении в течение нескольких месяцев, пока наступит сращение перелома ладьевидной кости. Образование костной мозоли обычно значительно медленнее (3-5 месяцев) по сравнению с переломами ладьевидной кости без смещения. При застарелых случаях показана кровавая репозиция с продолжительной иммобилизацией. Через 2-3 месяца после травмы или при подозрении на асептический некроз одновременно с вправлением вывиха производят удаление проксимального отломка ладьевидной кости. Таким образом сокращают срок иммобилизации. При очень застарелых случаях с тяжелыми артрозными изменениями иногда требуется артродезирование кисти или удаление одного ряда запястных костей.
Прогноз по сравнению с неосложненным перилунарным вывихом хуже, так как перелом ладьевидной кости требует продолжительной иммобилизации.
Передний вывих полулунной кости
Причины
Механизм вывиха полулунной кости заключается в толчке в центр ладони по направлению суставной поверхности лучевой кости. Такие условия создаются, например, при падении на приближенную к телу верхнюю конечность при находящейся в дорсо-флексионном положении кисти. Полулунная кость сжимается головчатой костью и суставной поверхностью лучевой кости и вылущивается, как «горошина из своей оболочки». Ее формой (широкая волярная часть и суженная дорсальная часть) объясняется вывих кости вперед. Связки полулунной кости с соседними костями, а также дорсальная лучеполулунная связка разрываются. Иногда наблюдается разрыв и передней лучесемилунарной связки.
Симптомы и признаки
Вывих полулунной кости характеризуется следующими клиническими признаками:
1) припухлостью, болью и уплотнением при пальпации выше волярной складки кисти (переднезадний размер этой части руки выглядит увеличенным);
2) ограничением движений кисти и пальцев (вследствие удлинения пути мышц сгибателей пальцы находятся в полусогнутом положении);
3) очень часто прибавляются признаки сдавления или травмирования срединного, а иногда и локтевого нерва.
Диагностика
Для подтверждения диагноза необходимы рентгенограммы в двух проекциях. Особенно характерна боковая рентгенограмма. На ней видна вывихнутая вперед кость и степень ее поворота около переднего отростка (90-270°). Считается, что при повороте свыше 180° волярная лучесемилунарная связка разрывается. В этих случаях прогноз плохой, так как разрыв обеих лучесемилунарных связок означает полное нарушение кровоснабжения кости и дальнейшее развитие асептического некроза. На прямой рентгенограмме полулунная кость выглядит в виде треугольника вместо четырехугольника.
При запущенных случаях наступают разрежение костей, тугоподвижность руки, болезненность, нарушение чувствительности и трофики, атрофия мышц.
Лечение
При свежих вывихах производят бескровное вправление. Требуется наркоз. Техника вправления следующая. В течение 10 минут один из ассистентов вытягивает пальцы по оси, а другой ассистент производит противовытяжение над локтем. Для этой цели могут быть использованы специальные приспособления для вытяжения к ортопедическому столу. Не прекращая вытяжения, производят дорсофлексию кисти. Оператор надавливает без особого насилия большими пальцами на выступающую полулунную кость, а остальными пальцами оказывает противонажим с дорсальной стороны кисти. В этот момент ассистент сгибает руку под углом в 45°. Вправление иногда происходит с легким щелканьем. Необходимо производить рентгенограмму для подтверждения вправления вывиха. Руку иммобилизируют на 1 неделю в легкой волярной флексии кисти, а после этого на 2 недели в нейтральном положении или легкой дорсофлексии. Используют две гипсовые лонгеты (волярную и дорсальную), хорошо моделированные и с небольшой подкладкой. Сверху их фиксируют обыкновенным бинтом.
При трудной репозиции прибегают к прямому вытяжению через головки запястных костей и противовытяжению через отросток локтевой кости. Для этой цели пользуются специальным аппаратом для вытяжения. После вправления аппарат удаляется. При значительном повороте кости (до 180° и больше) трудно, а иногда и невозможно бескровное вправление.
Результаты бескровного лечения в большинстве случаев хорошие. Нетрудоспособность больного часто продолжается несколько месяцев вследствие повреждений нервов.
К оперативной репозиции прибегают при неуспешном бескровном лечении и при застарелых случаях (свыше 12-15 дней после травмы). Доступ к пораженному участку бывает дорсо-радиальным или дорсоульнарным. Ложе кости вычищают. Производят оттягивание в течение нескольких минут; как только место окажется достаточным, маленьким подъемником осторожно приподнимают задний отросток полулунной кости, пока она войдет на свое место. Если же место недостаточно широкое, производят временное пересечение локтевой связки кисти. Таким образом создают более широкое оперативное поле и облегчают вправление. Но после репозиции вследствие склерозирования передней связки иногда кость может вновь частично вывихнуться. Чтобы избежать этого, ее фиксируют спицей Киршнера через трёхгранную кость. В таком случае в послеоперационном периоде руку можно иммобилизовать в функциональном положении.
Нередко после открытой репозиции наблюдаются артрозные изменения и тугоподвижность сустава между полулунной костью и головчатой костью. Причинами нарушения кровоснабжения кости являются травма передней связки во время операции, ранение хряща и пр.
В случаях с поворотом кости свыше 180° или данных асептического некроза, тяжелой зудековской атрофии и пр., а также при травме с большой давностью (свыше 3-4 месяцев) показано удаление кости. Делают небольшой разрез медиальнее мышцы радиальных сгибателей Карпи. Срединный нерв и разгибатели пальцев отводят в локтевом направлении. Рассекают суставную капсулу и попадают прямо на вывихнутую кость. После операции накладывают дорсальную гипсовую шину на несколько дней. Результаты после удаления кости удовлетворительные, хотя и остаются определенные нарушения в функции руки.
После бескровного лечения или оперативной репозиции необходимо проводить продолжительное функциональное лечение.
Вывихи в запястно-пястных суставах II-V пальцев
Причины
Для того чтобы мог возникнуть вывих оснований II-V пястных костей, должен наступить разрыв особенно крепких запястно-пястных связок. Вот почему эти вывихи всегда являются результатом тяжелой травмы. В большинстве случаев наблюдаются сопутствующие переломы и другие поражения в области кисти или в более верхней части конечности.
Механизмы этого вывиха следующие:
а) сильный толчок в средней или нижней части ладони при дорсо-флексионном положении кисти (например, во время автомобильной катастрофы, когда рука шофера находится на руле машины);
б) удар в области головок пястных костей при падении на согнутую кисть.
Симптомы и диагностика
Для запястно-пястного вывиха характерна типичная деформация руки и расстройство взаимодействия мышечных сил. При свежих вывихах деформация большей частью замаскирована значительным отеком и гематомой. Рентгенологическое исследование способствует выяснению диагноза.
Так как пястные кости расположены дугообразно, боковые рентгенограммы необходимо производить при отдельном центрировании каждой из них (рентгенограмма III кости при боковой проекции, II кости при слегка выраженной супинации и IV и V пястных костей при небольшой пронации). На прямой рентгенограмме видно накладывание теней оснований вывихнутых пястных костей на запястные кости. Соответствующие пястно-фалангеальные суставы смещаются проксимально по отношению к соседним суставам.
Застарелые вывихи характеризуются деформацией тыльной поверхности руки. Головки пораженных пястных костей выступают со стороны ладони. Вывих II пястной кости, кроме этого, ведет к сужению первого межпальцевого промежутка.
Расстройство равновесия мышц выражается в следующем:
1) межкостные мышцы прекращают свое действие как мышцы-сгибатели основной фаланги и действуют как постоянные разгибатели;
2) путь мышц-сгибателей и мышц-разгибателей удлиняется.
Из-за этих изменений пальцы принимают характерное положение с гиперэкстензией основной фаланги и флексией двух дистальных фаланг. Вследствие развития склероза боковых связок активные, а впоследствии и пассивные движения в соответствующих пястно-фаланговых суставах ограничиваются. Захват в кулак становится невозможным.
Лечение
В свежих случаях (до 10-12 дней после травмы) производят бескровное вправление. Необходим общий наркоз. В продолжение нескольких минут один из ассистентов вытягивает пальцы, а другой производит противовытяжение над локтем. После этого двумя большими пальцами врач нажимает на выпуклость с тыльной стороны в волярном и дистальном направлении, а остальными пальцами – в противоположном направлении со стороны ладони. После контрольной рентгенограммы руку иммобилизуют при 50° дорсо-флексионного положения кисти. С тыльной стороны гипс продолжается от локтя до головок пястных костей, а с ладонной стороны – до нижней ладонной складки. При накладывании гипса необходимо особенно внимательно моделировать свод ладони. При значительном отеке и недостаточной дорсальной флексии в гипсе может наступить повторный вывих. Поэтому необходимо в конце недели производить контрольную рентгенограмму. После вправления для предотвращения повторного смещения делают остеосинтез к соседним здоровым пястным костям или к нижнему ряду костей запястья спицами Киршнера. Концы спиц оставляют в подкожной клетчатке. В таких случаях иммобилизацию гипсовой повязкой производят в функциональном положении кисти. При бескровном вправлении длительность иммобилизации составляет от 4 до 6 недель. Результаты этого лечения хорошие.
При застарелых вывихах показано оперативное лечение. Техника операции следующая. При вывихе II и III костей разрезают кожу с тыльной стороны между m. extensor pollicis longus и m. extensor indicis proprius, а при вывихе IV и V пястных костей – между m. extensor digitorum communis и m. extensor digiti V proprius. Если же имеется вывих 4 костей, приходится делать два разреза. При застарелых вывихах, когда мышцы-разгибатели сокращены и мешают вправлению, производят временное отделение их сухожилий от мест прикреплений. Острым рассечением освобождают основания вывихнутых костей. Ложе очищают от заполняющей его рубцовой ткани. Вытягиванием по оси и нажимом на основании кости вправляются на свои места. Особое внимание следует обращать на точное восстановление поперечного свода ладони.
При застарелых вывихах производят артродез средних трех пястных костей к дистальному запястному ряду, без каких-либо последствий для