Выращивание кожи для пересадки после ожогов

Автор Ирина На чтение 8 мин. Просмотров 654 Опубликовано 03.09.2018
Пересадка кожи после ожога
Каждый из нас хотя бы раз в жизни получал ожог кожи. В большинстве случаев все заканчивалось благополучно и травма не оставила после себя и следа. Но что делать, если площадь поражения очень большая и кожные покровы деформированы. В таких случаях назначается пересадка кожи после ожога для устранения или скрытия явных дефектов.
Показания к пересадке кожи после ожога
Основными показаниями к проведению пластики с помощью пересадки являются тяжелые ожоговые травмы, коснувшиеся глубоких слоев дермы. Кожные ожоги делятся на 4 степени:
- Первая степень — затронута поверхность кожи, пострадавший чувствует небольшую боль, появляется покраснение. Такие травмы лечатся медикаментозно в домашних условиях;
- Вторая степень — ожог проник в верхние слои эпидермиса, чувствуется жжение, могут появиться волдыри. Лечение проводится с помощью лекарственных повязок, госпитализация не требуется;
- Третья степень (А и Б) — чувствуется сильная боль, задеты глубокие подкожные слои, наблюдается некроз тканей. При степени А хирургическое вмешательство показано только для скрытия шрамов на лице и шеи. Для степени Б пересадка проводится на всем теле, т.к. задеты подкожно-жировые ткани;
- Четвертая степень — тяжелые ожоговые повреждения, которые приводят к обугливанию кожи, мышечной ткани, а иногда и костей. Трансплантация кожи необходима в качестве реанимационных мероприятий для сохранения жизни пострадавшего.
 Ожог кисти третьей степени
Ожог кисти третьей степени
Трансплантация
Показание к пересадке кожи появляется тогда, когда происходит полная гибель верхних слоев эпидермиса и заживление естественным путем невозможно. Трансплантация в таком случае позволяет защитить открытые раны от проникновения инфекции и дальнейших осложнений. Современны методы проведения подобного рода операций, позволяют не только восстановить поврежденную дерму, и придать ей первоначальный вид, без видимых рубцов и шрамов. К показаниям для пересадки кожи относятся:
- ожоги средней и тяжелой степени;
- образование трофических язв на месте ожога;
- дефекты кожных покровов на видном месте;
- наличие рубцов после заживления;
- обожжена большая площадь.
Особенно важно прибегнуть к трансплантации как можно быстрее, если ожоговые поражения наблюдаются у ребенка. Неправильное срастание кожи может привести к перекручиванию сухожилий и мышц, а это чревато неправильным развитием скелета и проблемами с развитием опорно-двигательного аппарата.
Если ожоговое пространство обширное и глубокое, то оперативное вмешательство проводится только тогда, когда рана полностью очищена и появились грануляционные ткани. Как правило, это происходит спустя 3 недели после получения травмы. Такая операция по пересадке кожи после ожога называется вторичной пластикой.
 Ожог ступни четвертой степени
Ожог ступни четвертой степени
Классификация трансплантатов для пересадки
Для пересадки кожи предпочтительней брать материал у самого пациента (аутотрансплантат). Если такой возможности нет, то прибегают к помощи донора: живого или умершего человека (аллотрансплантат). Иногда врачи используют кожу животных, в частности свиней. В развитых клиниках практикуется выращивание синтетической кожи — эксплантата.
В зависимости от глубины поражения материал для трансплантации разделяют на три вида:
- тонкий — до 3 мм. Биоматериал включает в себя верхний и ростковый кожные слои, имеет мало эластичных волокон;
- средний — 3-7 мм. Состоит из сетчатого слоя, богат эластичными волокнами;
- толстый — до 1.1 см. Включает в себя все кожные слои.
Выбор материала зависит от места локализации ожога, его размера и индивидуальных особенностей организма.
Места взятия трансплантата
Материал для дальнейшей пересадки на раневую поверхность берется из следующих зон:
- живота;
- внутренней части бедра;
- плеч;
- боковых поверхностей грудины;
- спины;
- ягодиц.
Выбор места забора зависит от того, какой толщины нужен трансплантационный материал, но чаще всего выбор падает на ягодицы или спину, т.к. эти места в будущем можно будет прикрыть одеждой.
Подготовительный этап пересадки кожи при ожогах
Как и любое хирургическое вмешательство, пересадка кожи требует определенной подготовки. Пациенту назначают ряд мероприятий, включающие в себя сбор анализов, диагностику, в том числе и дифференциальную, визуальный осмотр и подготовку к проведению анестезии.
Помимо диагностики больному проводят механическое очищение раны от некротических и поврежденных тканей. Необходимо чтобы весь эпителий, не подлежащий восстановлению, был удален, иначе «вторая» кожа не приживется.
За несколько дней до трансплантации проводят подготовку организма для улучшения его функций:
- обработка раны местными антисептиками;
- если присутствует инфекция, накладывают повязки с антисептиком, мазями на основе пенициллина, борной кислотой. Их отменяют за 3 дня до операции;
- переливание крови или плазмы;
- прием витаминов для поддержания общего состояния.
Непосредственно перед операцией нельзя кушать и пить, кишечник должен быть пустым.
 Операция по пересадке кожи
Операция по пересадке кожи
Техника и особенности проведения процедуры
Процесс трансплантации включает в себя два этапа: забор биологического материала и проведение непосредственно хирургического вмешательства. Если кожа пересаживается от стороннего донора, то первый этап исключается.
Взятие биоматериала
Больного погружают в состояние сна с помощью наркоза. Забор материала начинается с определения необходимой формы и размера кожного лоскута для закрытия ожоговой раны. Для этого врач накладывает целлофановую пленку на рану и обводит ее контуры.
Кожу в месте иссечения необходимо подготовить. Для этого место забора промывают мыльным раствором, несколько раз медицинским спиртом. Далее трафарет прикладывается к коже и с помощью скальпеля вырезается необходимый лоскут. Полученный образец покрывается дерматиновым клеем и помещается в специальный барабан, где кожа истончается до нужной толщины. Если площадь иссечения большая используют специальный инструмент — дерматом. С его помощью можно сразу отмерять необходимую толщину дермы. Образовавшуюся рану обрабатывают кровоостанавливающими средствами и антисептиками, накладывают асептическую повязку. Как правило «донорские» раны не глубокие, заживают быстро и без осложнений.
Операция по пересадки кожи после ожога
Раневую поверхность обрабатывают антисептиком или физраствором. В некоторых случаях может понадобиться выравнивание раневого ложе, удаление омертвевших тканей, иссечение загрубевших рубцов по краям раны. Полученный в процессе иссечения лоскут кожи переносят на салфетку и прикладывают по конуру к месту ожога. Марлей аккуратно придавливают трансплантат, чтобы зафиксировать его на месте раны. С помощью капроновых нитей края сшиваются, рана обрабатывается и прикрывается стерильной повязкой. Первая перевязка проводится через 5-7 дней после операции в зависимости от площади пересаженной кожи.
Если пересадка кожи требуется на небольшом участке, то донорский трансплантат берут цельный. При пересадке на большую площадь, кожу переносят частями или накладывают трансплантат с микроразрезами, который можно растянуть до нужного размера.
Когда нет возможности взять аутотрансплантаты или требуется временное прикрытие раны, то используется законсервированная трупная кожа. Она является отличной заменой кожи от самого пациента. Перед укладкой на место ожога аллокожу размачивают в растворе с пенициллином. Приложив к ране, закрепляют редкими швами. Место пересадки дезинфицируют и закрывают повязкой.
Противопоказания к проведению пересадки кожи
Процедура пересадки кожи при ожоге по своей природе является безопасным мероприятием, но, как и все врачебные вмешательства имеет некоторые противопоказания. Кожу не пересаживают на некротические раны. В среднем после травмирования и операцией должно пройти от 3 до 4 недель. Также нельзя прибегать к дермопластике если наблюдается воспалительный процесс или нагноение. В таких случаях произойдет 100 % отторжение трансплантата. К абсолютным противопоказаниям относят:
- большую кровопотерю;
- шоковое состояние;
- плохие показатели анализов;
- психические расстройства;
- нарушение работы внутренних органов;
- кровоизлияние или обширная гематома на месте ожога;
- присоединение инфекции.
В случае, когда диагностические исследования неудовлетворительны, операцию переносят на более благоприятный период.
Возможные осложнения после пересадки
Основные условия хорошего истечения операции — правильная подготовка, определение сроков, надлежащий уход. Но даже при соблюдении всех правил, человеческий организм может не принимать пересаженную кожу и отторгать ее. Те же последствия можно ожидать, если при пересадке в ране был гной или омертвевшие ткани. При отторжении назначается повторная операция с новым забором биологического материала. Возможна частичная трансплантация, если отторжение было неполным. Тогда часть, которая прижилась, оставляется, а некротическая заменяется на новую.
Даже после успешного приживления трансплантата на месте пересадки могут проявиться язвы и уплотнения. В таком случае необходима консультация врача. Только он сможет определить метод их устранения. Кроме этого после пересадки кожи могут возникнуть такие осложнения, как:
- кровотечение;
- нарушение чувствительности;
- инфицирование;
- нагноение;
- нарушение двигательных функций.
При любом отрицательном проявлении необходимо обратиться к специалисту.
 Обработка раны — важная часть послеоперационного ухода
Обработка раны — важная часть послеоперационного ухода
Особенности ухода и реабилитации после трансплантации
Период восстановления условно можно разделить на 3 периода. Первый проходит в течение 2-3 суток после операции, когда кожные покровы адаптируются друг к другу. Второй этап — регенерация, которая длится 2-2,5 месяца. В течение этого периода необходимо оберегать место с пересаженной кожей от различного рода повреждений. Повязку снимается только по разрешению врача.
Обработка раны — важная часть послеоперационного ухода. Процедура проводится только в клинике с применением стерильных материалов. Для домашнего приема в качестве обезболивающих врач назначает пероральные препараты, а для поддержания водного баланса в ране используются специальные мази. Главное не давать коже в месте пересадки пересыхать, иначе будет чувствоваться сильный зуд. Рекомендации, которые дает врач перед выпиской, состоят в следующем:
- своевременная смена повязки;
- соблюдение постельного режима;
- рану нельзя мочить;
- соблюдение питьевого режима;
- отказ от алкоголя;
- прием витаминов;
- правильное питание.
Третий этап восстановления — реабилитация. Она длится от 3 месяцев до полного излечения. Соблюдая все рекомендации врача, период выздоровления наступает быстро и без явных осложнений. Тогда человек сможет вернуться к привычному образу жизни.
Источник
Операция по пересадке кожи для некоторых категорий пациентов является единственным способом продолжать нормальную жизнь. При тяжелых ожогах и деформациях тканей необходима трансплантация эпидермиса. Процедура позволяет не только устранить косметический недостаток, но и избавиться от ран, которые долго не заживают.
Показания для пересадки
Пересадка участков кожи после ожога у детей и взрослых является главным способом лечения тяжелых повреждений. Если человек лишается значительной части тканей, это не просто вызывает косметические дефекты. В ряде случае подобная травма приводит к смерти пациента, поскольку кожа является основным барьером, защищающим внутренние органы от попадания в них инфекций.
Процедура пересадки кожи показана в следующих случаях:
- ожоги 3 и 4 степени;
- травмы, из-за которых пациент лишился значительной части кожного покрова;
- наличие рубцов, прочих несовершенств, которые остались после предыдущих повреждений или хирургических вмешательств;
- раны, которые долго не затягиваются;
- пластика лица или тела.
Целесообразность восстановления кожи при помощи операционных методов определяет лечащий врач. При наличии большого количества поврежденных тканей, которые не смогут самостоятельно восстановиться, принимается решение о проведении трансплантации.
Плюсы и минусы пересадки кожи
Любое хирургическое вмешательство имеет определенные преимущества и недостатки. К плюсам операции по пересадке кожи относят следующие факторы:
- пациент избавляется от косметического несовершенства, которое портит ему жизнь. Это особенно важно, если речь идет о повреждениях, которые есть на лице. После трансплантации пострадавшие чувствуют себя намного увереннее;
- внутренние органы защищены от попадания болезнетворных микроорганизмов. Новый кожный покров после приживления выполняет свои барьерные функции;
- улучшается самочувствие пациента, поскольку проходят незаживающие раны, из-за которых чувствовалась боль. Также регулируются обменные процессы, что в целом влияет на состояние организма.
К минусам процедуры прежде всего относят вероятность отторжения тканей. Вне зависимости от того, используется ли кожа с частей тела донора или синтетический материал, они могут не прижиться.
Другой момент – не все люди готовы пойти на трансплантацию. Речь идет не о страхе лечь под нож хирурга. Многих пациентов смущает мысль о том, что они получат донорскую кожу. В этом случае помогают консультации психолога.
Какие материалы используют для трансплантации
При проведении хирургического вмешательства могут использоваться несколько видов материала для трансплантации:
- здоровые ткани самого пострадавшего. Этот тип используются чаще всего;
- слои кожи донора. Применяются, если собственной кожи пациента недостаточно;
- ткани животных;
- искусственный материал.
Кроме того, присутствует классификация материалов в зависимости от того, насколько пострадала обожженная область. Если ожог задел верхние слои, то требуются трансплантаты толщиной до 3 мм. Для раны среднего типа толщина составляет не более 7 мм. Наиболее сложные случаи требуют трансплантатов толщиной свыше 1 см. Выбор материала проводится на основании врачебного заключения, в зависимости от индивидуальных особенностей пациента.
Методы операции
При наличии серьезных кожных поражений проводить операцию следует как можно быстрее. Только в этом случае можно избежать осложнений и улучшить состояние пострадавшего. Врач назначает трансплантацию через 1 месяц, если поражение не самое серьезное, и через 2 – 3 месяца, если травмы существенные.
Для ускорения процесса заживления проводят удаление отмирающих тканей, однако это нужно делать с осторожностью, чтобы не ухудшить состояние больного. Манипуляции проводят, когда с момента получения ожога прошло около 2 – 3 недель. Омертвевшие участки удаляют постепенно, когда меняют повязки.
При проведении вмешательства работы ведут сразу 2 группы медицинских работников. Первая берет ткани для пересадки, вторая – готовит пациента к операции. Используют один из нескольких видов процедур:
- пересаживают тонкий слой кожи, что способствует быстрому приживанию и снижает риск отторжения;
- перенос толстых участков обычно применяется на видных областях (лицо, шея). Рубцы в этом случае менее заметны;
- помимо трансплантации кожного покрова происходит также восстановление хрящевой или жировой ткани.
Как проходит операция
Любое подобное вмешательство начинается с того, что происходит забор здоровых участков. В зависимости от места взятия область обрабатывают и вырезают требуемый слой. Если ткани берут у живого донора, применяют анестезию. Обычно используются зоны бедер, ягодиц, спины, грудной клетки. Участок вырезают при помощи специального инструмента.
В этот момент вторая группа врачей готовит пациента для операции. Пораженную область дополнительно обрабатывают и сушат. При этом не должно быть никаких воспалительных процессов. Далее начинается сама трансплантация.
Лоскут здоровой кожи помещают на поврежденную область. Если участок повреждения небольшой, то его фиксируют при помощи специального клея или скоб. При серьезных травмах требуется нанесение хирургических швов. После этого врачи фиксируют область тугой повязкой. Вся манипуляция занимает не более часа, поэтому считается достаточно простой процедурой.
В первые сутки после пересадки пристально следят за состоянием пациента. Повязки регулярно меняют и обрабатывают поверхность дезинфицирующими растворами. Во время процедуры и после нее пострадавший может столкнуться с такими неприятными симптомами, как кровотечение или инфицирование поверхности. Кроме того, снижается чувствительность кожи и может возникнуть риск отторжения.
С вероятностью осложнений чаще всего сталкиваются люди, имеющие плохой иммунитет и некоторые хронические заболевания. Также фактором риска является возраст. Вмешательства с осторожностью назначают маленьким детям и пожилым людям.
Период восстановления
Прижилась ли ткань, станет понятно в течение недели после трансплантации. В течение всего этого срока повязку не удаляют, просто регулярно ее меняют. Если появляется гной и воспалительные процессы, это говорит о том, что организм отторгает материал. Даже при условии, что он прижился, потребуется реабилитация после пересадки кожи длительностью несколько месяцев. Самые тяжелые случаи требуют восстановительной терапии на протяжении полугода.
В течение всего этого периода пациенту потребуется соблюдать инструкции врача. В первую очередь назначаются несколько групп препаратов для снятия различных симптомов, возникающих в реабилитационный период. Прописывают глюкокортикостероиды, а также средства для устранения воспалительных процессов и регенерации тканей.
В восстановительный период пострадавшему требуется использовать физиотерапию. Необходимо помнить о возможности деформации суставов, сухожилий во время формирования рубцов. Поэтому важно как можно раньше приступить к реабилитации. Часть тела, на которой проводилась пересадка, должна двигаться часто и много. Восстановительный курс процедур подберет лечащий врач.
Используют лечебную физкультуру, электрофорез, магнитотерапию. Во время физиотерапии применяют специальные препараты, предназначенные для размягчения рубцов и снятия воспаления. В некоторых случаях может потребоваться дополнительная операция для устранения оставшихся косметических несовершенств.
Операция по пересадке кожи после ожога для многих пациентов является единственным способом продолжать нормальную жизнь. Несмотря на все сложности, связанные с ее проведением, преимуществ у трансплантации намного больше. Она улучшает качество жизни пострадавших от ожогов и возвращает им способность радоваться жизни.
Источник

ÐÑкÑÑÑÑÐ²ÐµÐ½Ð½Ð°Ñ ÐºÐ¾Ð¶Ð° — биониÑеÑкий замениÑÐµÐ»Ñ ÐºÐ¾Ð¶Ð½Ð¾Ð³Ð¾ покÑова Ñеловека — бÑл Ð±Ñ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼ пÑи ÑазлиÑнÑÑ Ð¾Ð¶Ð¾Ð³Ð°Ñ Ð¸ ÑÑÐ°Ð²Ð¼Ð°Ñ , либо Ð´Ð»Ñ Ð·Ð°Ð¼ÐµÐ½Ñ Ð¿Ð¾ÑÑаÑевÑей кожи. Также иÑкÑÑÑÑÐ²ÐµÐ½Ð½Ð°Ñ ÐºÐ¾Ð¶Ð° ÑазÑабаÑÑваеÑÑÑ Ð´Ð»Ñ Ð±Ð¸Ð¾Ð½Ð¸ÑеÑÐºÐ¸Ñ Ð¿ÑоÑезов, ÑÑÐ¾Ð±Ñ Ð¾Ð±ÐµÑпеÑиÑÑ ÑÑвÑÑвиÑелÑноÑÑÑ.
2019. ÐпеÑвÑе напеÑаÑана ÑеловеÑеÑÐºÐ°Ñ ÐºÐ¾Ð¶Ð° Ñ ÑоÑÑдами
ÐÐ¾Ð¶Ñ Ð´Ð»Ñ ÑÑанÑпланÑаÑии наÑÑилиÑÑ Ð¿ÐµÑаÑаÑÑ Ñже ÑÑавниÑелÑно давно, но ÑаÑÑо напеÑаÑÐ°Ð½Ð½Ð°Ñ ÐºÐ¾Ð¶Ð° не пÑиживаеÑÑÑ (даже еÑли она напеÑаÑана из ÑобÑÑвеннÑÑ ÐºÐ»ÐµÑок паÑиенÑа). ÐÑÐ½Ð¾Ð²Ð½Ð°Ñ Ð¿ÑиÑина — оÑÑÑÑÑÑвие кÑовеноÑнÑÑ ÑоÑÑдов, коÑоÑÑе нÑÐ¶Ð½Ñ Ð´Ð»Ñ ÐºÐ¾Ð¼Ð¼ÑникаÑии ÑÑанÑпланÑиÑованного ÑÑаÑÑка Ñ Ð¾ÐºÑÑжаÑÑими ÑканÑми. УÑенÑе из ÐолиÑÐµÑ Ð½Ð¸ÑеÑкого инÑÑиÑÑÑа РенÑÑелеÑа (ÐÑÑ ÐоÑк) обнаÑÑжили, ÑÑо еÑли в биоÑеÑнила добавиÑÑ ÑндоÑелиалÑнÑе клеÑки Ñеловека (коÑоÑÑе вÑÑÑÑаиваÑÑÑÑ Ð²Ð½ÑÑÑи кÑовеноÑнÑÑ ÑоÑÑдов) и клеÑки пеÑиÑиÑа Ñеловека (коÑоÑÑе обоÑаÑиваÑÑÑÑ Ð²Ð¾ÐºÑÑг ÑндоÑелиалÑнÑÑ ÐºÐ»ÐµÑок) вмеÑÑе Ñ Ð¶Ð¸Ð²Ð¾ÑнÑм коллагеном и дÑÑгими ÑÑÑÑкÑÑÑнÑми клеÑками, Ñо в ÑеÑение неÑколÑÐºÐ¸Ñ Ð½ÐµÐ´ÐµÐ»Ñ Ð¾Ð½Ð¸ наÑинаÑÑ ÑоÑмиÑоваÑÑ ÑоÑÑд. УÑенÑе пеÑеÑадили ÑÑаÑÑок иÑкÑÑÑÑвенной кожи мÑÑке, он пÑижилÑÑ Ð¸ не вÑзвал оÑÑоÑжениÑ. ÐÑоме Ñого, его ÑоÑÑÐ´Ñ Ð±Ð»Ð°Ð³Ð¾Ð¿Ð¾Ð»ÑÑно ÑоединилиÑÑ Ñ ÐºÑовеноÑной ÑиÑÑемой мÑÑи и наÑали ÑнабжаÑÑ ÐºÐ»ÐµÑки Ñкани кÑовÑÑ.
2019. УÑенÑе Ñоздали биопÑинÑеÑ, коÑоÑÑй пеÑаÑÐ°ÐµÑ ÐºÐ¾Ð¶Ñ Ð¿ÑÑмо на Ñане

СпеÑиалиÑÑÑ Ð¸Ð· ÐнÑÑиÑÑÑа ÑегенеÑаÑивной медиÑÐ¸Ð½Ñ Ð£Ñйк ФоÑеÑÑа (СШÐ) пÑедÑÑавили 3D-биопÑинÑеÑ, коÑоÑÑй Ð¼Ð¾Ð¶ÐµÑ Ð¿ÐµÑаÑаÑÑ Ð´Ð²Ð° ÑÐ»Ð¾Ñ ÑобÑÑвенной кожи паÑиенÑа непоÑÑедÑÑвенно на Ñане. ÐÑо оÑÐµÐ½Ñ Ð¿Ð¾Ð¼Ð¾Ð¶ÐµÑ Ð¿Ñи ожогаÑ
и дÑÑгиÑ
ÑилÑнÑÑ
повÑеждениÑÑ
кожи. ÐÑинÑÐµÑ Ð¸ÑполÑзÑÐµÑ «ÑеÑнила», коÑоÑÑе ÑоÑÑоÑÑ Ð¸Ð· клеÑок паÑиенÑа, ÑÑÐ¾Ð±Ñ Ð¼Ð¸Ð½Ð¸Ð¼Ð¸Ð·Ð¸ÑоваÑÑ ÑиÑк оÑÑоÑжениÑ. ÐÑежде вÑего, делаеÑÑÑ Ð½ÐµÐ±Ð¾Ð»ÑÑÐ°Ñ Ð±Ð¸Ð¾Ð¿ÑÐ¸Ñ Ð·Ð´Ð¾Ñовой кожи паÑиенÑа и вÑÑаÑиваеÑÑÑ Ð±Ð¾Ð»ÑÑое колиÑеÑÑво клеÑок, поÑле Ñего иÑ
ÑмеÑиваÑÑ Ñ Ð³Ð¸Ð´Ñогелем Ð´Ð»Ñ Ð¾Ð±ÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ ÑеÑнил биопÑинÑеÑа. ТоÑнее ÑоздаÑÑÑÑ 2 Ñипа ÑеÑнил: Ð´Ð»Ñ Ð²Ð½ÑÑÑеннего ÑÐ»Ð¾Ñ (из клеÑок-ÑибÑоплаÑÑов) и внеÑнего (из клеÑок-кеÑаÑиноÑиÑов). ÐÑÑледоваÑели пÑовели опÑÑÑ Ð½Ð° мÑÑаÑ
и, вÑоде как, полÑÑили оÑлиÑнÑй ÑезÑлÑÑаÑ. РдалÑнейÑем они намеÑÐµÐ½Ñ Ð¿ÑовеÑÑи клиниÑеÑкие иÑпÑÑÐ°Ð½Ð¸Ñ Ð½Ð° лÑдÑÑ
.
2017. Ð ÐÑпании наÑÑилиÑÑ Ð¿ÐµÑаÑаÑÑ ÐºÐ¾Ð¶Ñ Ð½Ð° 3D-пÑинÑеÑе
ÐеÑеÑадка кожи ÑÑебÑеÑÑÑ Ð¿Ñи Ð¾Ð¶Ð¾Ð³Ð°Ñ , ÑазлиÑнÑÑ Ð¿Ð°ÑологиÑÑ , поÑле опеÑаÑий. ÐбÑÑно Ð´Ð»Ñ Ð²Ð¾ÑÑÑÐ°Ð½Ð¾Ð²Ð»ÐµÐ½Ð¸Ñ ÐºÐ¾Ð¶Ð¸ иÑполÑзÑÑÑÑÑ Ð°ÑÑогеннÑе ÑÑанÑпланÑаÑÑ, когда ÑÑаÑÑок кожи беÑÑÑ Ñ Ñамого ÑеÑипиенÑа. Ðо пÑи болÑÑой плоÑади ожогов ÑÑанÑпланÑаÑÐ¸Ñ Ð·Ð°ÑÑÑдниÑелÑна. Ðедавно Ð¼Ñ ÑаÑÑказÑвали, как вÑÑаÑиваÑÑ ÐºÐ»ÐµÑки кожи и даже кÑÑоÑки кожи в лабоÑаÑоÑии. Ðо опÑÑÑ Ð¶Ðµ, как полÑÑиÑÑ ÑÑаÑÑок кожи доÑÑаÑоÑно болÑÑой плоÑади? ÐÑпанÑÐºÐ°Ñ ÐºÐ¾Ð¼Ð¿Ð°Ð½Ð¸Ñ BioDan Group в ÑоÑÑÑдниÑеÑÑве Ñ Ð¼ÐµÑÑнÑми ÐÐÐ ÑазÑабоÑала ÑÐµÑ Ð½Ð¾Ð»Ð¾Ð³Ð¸Ñ Ð¿ÐµÑаÑи кожи на 3D-биопÑинÑеÑе. Ð ÑеÑÑÑÑÑ ÐºÐ°ÑÑÑÐ¸Ð´Ð¶Ð°Ñ Ð¿ÑинÑеÑа â плазма кÑови, ÑибÑоблаÑÑÑ, Ñ Ð»Ð¾Ñид калÑÑÐ¸Ñ Ð¸ кеÑаÑиноÑиÑÑ. Ð ÑезÑлÑÑаÑе полÑÑаеÑÑÑ Ð¼Ð°ÑÑиÑа ÑлоÑв на оÑнове гидÑогелÑ, поддеÑживаÑÑий живÑе клеÑки. ÐоÑле опÑеделÑнного вÑемени ÑозÑÐµÐ²Ð°Ð½Ð¸Ñ Ð² лабоÑаÑоÑии ÑÑа напеÑаÑÐ°Ð½Ð½Ð°Ñ ÑÐºÐ°Ð½Ñ Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð¿ÐµÑеÑажена в оÑганизм Ñеловека (пока пеÑеÑаживали ÑакÑÑ ÐºÐ¾Ð¶Ñ ÑолÑко мÑÑам).
2016. Ðак вÑÑаÑиваÑÑ Ð¶Ð¸Ð²Ñе клеÑки Ð´Ð»Ñ Ð»ÐµÑÐµÐ½Ð¸Ñ Ð¾Ð¶Ð¾Ð³Ð¾Ð²
ÐÑи ÑÑжелÑÑ Ð¾Ð¶Ð¾Ð³Ð°Ñ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ Ñоздание иÑкÑÑÑÑвенной кожи, жиÑа и Ñ ÑÑÑевой Ñкани. ÐÐ»Ñ ÑÑой Ñели в РоÑÑии бÑл Ñоздан пÑÐ¾ÐµÐºÑ Ñ ÑÑаÑÑием ÑпеÑиалиÑÑов иÑÑледоваÑелÑÑкого ÑенÑÑа клеÑоÑнÑÑ ÑÐµÑ Ð½Ð¾Ð»Ð¾Ð³Ð¸Ð¹ ÐнÑÑиÑÑÑа плаÑÑиÑеÑкой Ñ Ð¸ÑÑÑгии и коÑмеÑологии, инÑÑиÑÑÑа Ñ Ð¸ÑÑÑгии им. ÐиÑневÑкого и ÐÐÐ Ñ Ð¸ÑÑÑгии деÑÑкого возÑаÑÑа на базе моÑковÑкой клиниÑеÑкой болÑниÑÑ â9. СпеÑиалиÑÑÑ ÑазÑабоÑали ÑÐµÑ Ð½Ð¾Ð»Ð¾Ð³Ð¸Ñ Ð²ÑÑаÑÐ¸Ð²Ð°Ð½Ð¸Ñ ÐºÐ»ÐµÑок из ÑобÑÑвеннÑÑ ÐºÐ»ÐµÑок паÑиенÑа. ÐÑоме Ñого, они Ñоздали кÑÐ¸Ð¾Ñ ÑанилиÑе Ð´Ð»Ñ ÑезеÑвного Ñ ÑÐ°Ð½ÐµÐ½Ð¸Ñ ÐºÐ»ÐµÑоÑного маÑеÑиала.
2016. УÑенÑе вÑÑаÑÑили в лабоÑаÑоÑии иÑкÑÑÑÑвеннÑÑ ÐºÐ¾Ð¶Ñ Ñ ÑаÑÑÑÑими волоÑами и поÑовÑми железами
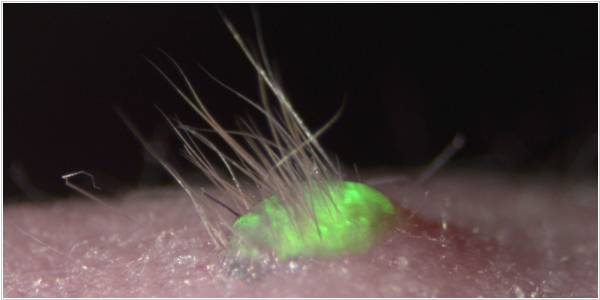
Ðоманда биомедиков из ТокийÑкого наÑÑного ÑнивеÑÑиÑеÑа Ñоздала новÑй меÑод вÑÑаÑÐ¸Ð²Ð°Ð½Ð¸Ñ ÐºÐ¾Ð¶Ð¸ из ÑобÑÑвеннÑÑ
ÑÑволовÑÑ
клеÑок. ÐÑÑаÑÐµÐ½Ð½Ð°Ñ Ð² лабоÑаÑоÑии кожа Ð¸Ð¼ÐµÐµÑ ÑÑи ÑÐ»Ð¾Ñ ÐºÐ¾Ð¶Ð½ÑÑ
клеÑок, а Ñакже поÑовÑе железÑ, волоÑÑнÑе ÑоликÑÐ»Ñ Ð¸ даже ÑалÑнÑе железÑ. ÐÑого ÑдалоÑÑ Ð´Ð¾ÑÑиÑÑ Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ ÐºÐ¾Ð¼Ð±Ð¸Ð½Ð°Ñии Ñ
имиÑеÑкиÑ
каÑализаÑоÑов. Ðа даннÑй Ð¼Ð¾Ð¼ÐµÐ½Ñ ÑÑо ÑÐ°Ð¼Ð°Ñ ÑÐ»Ð¾Ð¶Ð½Ð°Ñ Ð¸ÑкÑÑÑÑÐ²ÐµÐ½Ð½Ð°Ñ ÐºÐ¾Ð¶Ð°, ÑÐ¾Ð·Ð´Ð°Ð½Ð½Ð°Ñ Ñеловеком. ÐÑиÑем, ÑÑволовÑе клеÑки Ð´Ð»Ñ Ð¿ÑоÑедÑÑÑ Ð¼Ð¾Ð¶Ð½Ð¾ полÑÑиÑÑ Ð´Ð°Ð¶Ðµ из капли кÑови бÑдÑÑего паÑиенÑа. Ðока ÑÑенÑе пÑовели ÑкÑпеÑименÑÑ ÑолÑко на мÑÑаÑ
, но по иÑ
пÑогнозам, Ñакие Ñкани бÑдÑÑ Ð¸Ð¼Ð¿Ð»Ð°Ð½ÑиÑоваÑÑ Ð»ÑдÑм Ñже в ближайÑие деÑÑÑÑ Ð»ÐµÑ.
2015. ÐÐ¾Ð¼Ð¿Ð°Ð½Ð¸Ñ L’Oreal вÑÑаÑÐ¸Ð²Ð°ÐµÑ Ð¸ÑкÑÑÑÑвеннÑÑ ÐºÐ¾Ð¶Ñ

ÐÐ¾Ð¼Ð¿Ð°Ð½Ð¸Ñ L’Oreal — кÑÑпнейÑий пÑоизводиÑÐµÐ»Ñ ÐºÐ¾ÑмеÑики, и, конеÑно, им необÑ
одимо как-Ñо ÑеÑÑиÑоваÑÑ Ñвои новÑе ÑÑедÑÑва. РанÑÑе они ÑеÑÑиÑовали вÑе на живоÑнÑÑ
, но Ñже 2 года вÑе иÑпÑÑÐ°Ð½Ð¸Ñ Ð²ÑполнÑлиÑÑ Ð½Ð° ÑеконÑÑÑÑиÑованной ÑеловеÑеÑкой коже, коÑоÑÐ°Ñ Ð¸ÑкÑÑÑÑвенно вÑÑаÑиваеÑÑÑ Ð² лабоÑаÑоÑии. ÐÐ»Ñ ÑÑого ÐºÐ¾Ð¼Ð¿Ð°Ð½Ð¸Ñ Ð¿Ð¾Ð»ÑÑила кÑÑоÑки доноÑÑкой кожи Ð¾Ñ Ð¿ÑоÑедÑÑ Ð¿Ð»Ð°ÑÑиÑеÑкой Ñ
иÑÑÑгии. ÐаÑем ÑпеÑиалиÑÑÑ Ñазделили обÑазÑÑ Ð½Ð° оÑделÑнÑе клеÑки, ÑекÑлÑÑивиÑовали иÑ
и вÑÑаÑÑили до ÑеÑÑовÑÑ
ÑÑагменÑов ÑазмеÑом в 0,5 квадÑаÑного ÑанÑимеÑÑа. ТепеÑÑ, ÑовмеÑÑно Ñ ÐºÐ¾Ð¼Ð¿Ð°Ð½Ð¸ÐµÐ¹ Organovo в L’Oreal планиÑÑÑÑ ÑаÑпеÑаÑÑваÑÑ ÐºÐ¾Ð¶Ñ Ð½Ð° биопÑинÑеÑе, ÑÑо знаÑиÑелÑно ÑÑкоÑÐ¸Ñ Ñоздание ÑеÑÑовÑÑ
обÑазÑов.
2014. ÐÑкÑÑÑÑÐ²ÐµÐ½Ð½Ð°Ñ ÑÑвÑÑвиÑелÑÐ½Ð°Ñ ÐºÐ¾Ð¶Ð° Ð´Ð»Ñ Ð±Ð¸Ð¾Ð½Ð¸ÑеÑÐºÐ¸Ñ Ð¿ÑоÑезов ÑÑки

ÐиониÑеÑкие пÑоÑÐµÐ·Ñ ÑÑк Ñже вÑглÑдÑÑ Ð¾ÑÐµÐ½Ñ Ð²Ð¿ÐµÑаÑлÑÑÑе, однако пока они не могÑÑ Ð¾Ð±ÐµÑпеÑиÑÑ ÑÑвÑÑвиÑелÑноÑÑÑ, напÑÐ¸Ð¼ÐµÑ ÑÑÐ¾Ð±Ñ Ñеловек мог опÑеделиÑÑ ÑемпеÑаÑÑÑÑ Ð¾Ð±ÑекÑа, к коÑоÑÐ¾Ð¼Ñ Ð¾Ð½ пÑикаÑаеÑÑÑ Ð¸Ð»Ð¸ его мÑгкоÑÑÑ. Ðднако, и ÑÑÑ Ð·Ð°Ð´Ð°ÑÑ Ñже наÑали ÑеÑаÑÑ. ÐÑÑппа ÑÑенÑÑ
из Южной ÐоÑеи Ñоздала пеÑÑаÑÐºÑ Ð¸Ð· иÑкÑÑÑÑвенной кожи Ñ Ð²Ð¶Ð¸Ð²Ð»ÐµÐ½Ð½Ñми S-обÑазнÑми ÑенÑоÑами (на даннÑй Ð¼Ð¾Ð¼ÐµÐ½Ñ Ð¸Ñ
400), ÑÐ¸Ð³Ð½Ð°Ð»Ñ Ð¾Ñ ÐºÐ¾ÑоÑÑÑ
можно пеÑедаваÑÑ Ð² мозг. Ðока они ÑдаÑно поÑкÑпеÑименÑиÑовали Ñ Ð¼Ð¾Ð·Ð³Ð¾Ð¼ кÑÑÑÑ Ð¸ ÑепеÑÑ Ð¿Ð¾Ð³Ð»ÑдÑваÑÑ Ð½Ð° живÑÑ
лÑдей. ÐÑмеÑаеÑÑÑ, ÑÑо Ð´Ð°Ð½Ð½Ð°Ñ ÑеÑ
Ð½Ð¾Ð»Ð¾Ð³Ð¸Ñ Ð¿Ð¾ÑÑÑÐ¾ÐµÐ½Ð¸Ñ Ð¸ÑкÑÑÑÑвенной кожи Ð¿Ð¾Ð·Ð²Ð¾Ð»Ð¸Ñ ÑоздаваÑÑ ÑÑаÑÑки ÑазлиÑной ÑÑвÑÑвиÑелÑноÑÑи. ÐапÑимеÑ, на конÑикаÑ
палÑÑев можно бÑÐ´ÐµÑ Ð²Ð¶Ð¸Ð²Ð»ÑÑÑ Ð±Ð¾Ð»ÑÑе ÑенÑоÑов, Ñем на внеÑней повеÑÑ
ноÑÑи ладони.
2014. TeVido BioDevices пеÑаÑÐ°ÐµÑ ÐºÐ¾Ð¶Ð½Ñе ÑÑанÑпланÑаÑÑ Ð´Ð»Ñ ÑеконÑÑÑÑкÑии молоÑной железÑ
ÐмеÑиканÑÐºÐ°Ñ ÐºÐ¾Ð¼Ð¿Ð°Ð½Ð¸Ñ TeVido BioDevices занимаеÑÑÑ Ð¸Ð·Ð³Ð¾Ñовлением кожнÑÑ Ð»Ð¾ÑкÑÑов Ð´Ð»Ñ Ð¶ÐµÐ½Ñин, победивÑÐ¸Ñ Ñак молоÑной железÑ. ÐÐ»Ñ Ð¸Ð·Ð³Ð¾ÑÐ¾Ð²Ð»ÐµÐ½Ð¸Ñ Ð¸Ð½Ð´Ð¸Ð²Ð¸Ð´ÑалÑного кожного ÑÑанÑпланÑаÑа аÑÐµÐ¾Ð»Ñ ÑоÑка ÐºÐ¾Ð¼Ð¿Ð°Ð½Ð¸Ñ Ð¸ÑполÑзÑÐµÑ Ð¶Ð¸ÑовÑе и кожнÑе клеÑки. TeVido надееÑÑÑ, ÑÑо в бÑдÑÑем ее запаÑенÑÐ¾Ð²Ð°Ð½Ð½Ð°Ñ ÑÐµÑ Ð½Ð¾Ð»Ð¾Ð³Ð¸Ñ Cellatier Ð¿Ð¾Ð·Ð²Ð¾Ð»Ð¸Ñ ÑпаÑÑи женÑин, коÑоÑÑе поÑÑÑадали Ð¾Ñ ÑилÑнÑÑ Ð¾Ð¶Ð¾Ð³Ð¾Ð² и Ñ ÑониÑеÑÐºÐ¸Ñ Ð½ÐµÐ¸Ð·Ð»ÐµÑимÑÑ Ñан. Ðомимо воÑÑÑÐ°Ð½Ð¾Ð²Ð»ÐµÐ½Ð¸Ñ ÐºÐ¾Ð¶Ð¸ ÑоÑков, TeVido иÑÐµÑ ÑпоÑÐ¾Ð±Ñ ÑпÑавиÑÑÑÑ Ñ Ð°ÑиммеÑÑией, возникаÑÑей поÑле лампÑкÑомии. ÐÑÑледоваÑели ÑÑвеÑждаÑÑ, ÑÑо, как минимÑм, «25% женÑин недоволÑÐ½Ñ Ð²Ð½ÐµÑним видом Ñвоей гÑÑди поÑле лампÑкÑомии. ÐÑи женÑÐ¸Ð½Ñ Ð±Ð¾Ð»ÐµÐµ подвеÑÐ¶ÐµÐ½Ñ Ð´ÐµÐ¿ÑеÑÑии и ÑÑÑÐ°Ñ Ñ ÑеÑидива Ñака по ÑÑÐ°Ð²Ð½ÐµÐ½Ð¸Ñ Ñ Ð¶ÐµÐ½Ñинами, Ñ ÐºÐ¾ÑоÑÑÑ Ð°ÑиммеÑÑÐ¸Ñ Ð¿ÑакÑиÑеÑки незамеÑна». СейÑÐ°Ñ Ñ TeVido полÑÑаÑÑÑÑ Ð»Ð¸ÑÑ Ð½ÐµÐ±Ð¾Ð»ÑÑие кожнÑе лоÑкÑÑÑ. РбÑдÑÑем ÐºÐ¾Ð¼Ð¿Ð°Ð½Ð¸Ñ Ð¿Ð»Ð°Ð½Ð¸ÑÑÐµÑ Ð¿ÐµÑаÑаÑÑ ÐºÐ¾Ð¶Ð½Ñе ÑÑанÑпланÑаÑÑ, коÑоÑÑе можно бÑÐ´ÐµÑ Ð¸ÑполÑзоваÑÑ Ð² медиÑинÑÐºÐ¸Ñ Ð¸ коÑмеÑиÑеÑÐºÐ¸Ñ ÑелÑÑ . Ðна надееÑÑÑ, ÑÑо ÑÐ¼Ð¾Ð¶ÐµÑ Ð²ÑпÑÑÑиÑÑ Ð¸Ñ Ð½Ð° ÑÑнок ÑеÑез пÑÑÑ Ð»ÐµÑ.
2013. Ð ÐÑпании Ñоздали иÑкÑÑÑÑвеннÑÑ ÐºÐ¾Ð¶Ñ Ð¸Ð· ÑÑволовÑÑ ÐºÐ»ÐµÑок

УÑенÑе пÑодолжаÑÑ ÑабоÑаÑÑ Ð½Ð°Ð´ Ñозданием иÑкÑÑÑÑвеннÑÑ
оÑганов Ð´Ð»Ñ ÑÑанÑпланÑаÑии — Ð²ÐµÐ´Ñ ÑÑо одно из ÑамÑÑ
пеÑÑпекÑивнÑÑ
напÑавлений ÐедиÑÐ¸Ð½Ñ 2.0. Ðа ÑÑÐ¾Ñ Ñаз оÑпÑавлÑемÑÑ Ð² ÐÑпаниÑ. Там ÑоÑÑÑдники УнивеÑÑиÑеÑа ÐÑÐ°Ð½Ð°Ð´Ñ Ð²Ð¿ÐµÑвÑе Ñмогли вÑÑаÑÑиÑÑ Ð¸ÑкÑÑÑÑвеннÑÑ ÐºÐ¾Ð¶Ñ Ð¸Ð· ÑÑволовÑÑ
***
