Узи при ушибе головы
12 Декабрь 2016 Admin Просмотров:
1078
 Ультразвуковое исследование головного мозга (эхоэнцефалография) — метод, используемый в диагностике для выявления патологий с помощью ультразвука. Но не следует думать, что если сделать УЗИ головного мозга, головного отдела сосудов и т. д., то можно будет рассмотреть все в деталях, как это возможно при подобном исследовании сердца, желудка, печени и других органов.
Ультразвуковое исследование головного мозга (эхоэнцефалография) — метод, используемый в диагностике для выявления патологий с помощью ультразвука. Но не следует думать, что если сделать УЗИ головного мозга, головного отдела сосудов и т. д., то можно будет рассмотреть все в деталях, как это возможно при подобном исследовании сердца, желудка, печени и других органов.
Так как, кости черепа у взрослых практически срастаются, поэтому ультразвук не позволяет во время УЗИ головного мозга получить его картинку. Можно лишь снять сигналы от разных участков мозга и оценить, имеют ли они патологию. А визуализацию можно провести лишь у новорожденных детей, у которых имеется родничок, через который ультразвук хорошо проникает внутрь.
Ультразвук проходит через твердую часть черепа и отражается от ее границы с жидкой. Датчик фиксирует этого сигнал и обрабатывает ее — в этом и состоит принцип УЗИ головного мозга взрослым и детям после одного года.
Когда показано проведение УЗИ головного мозга
Существует много ситуаций, когда необходима эхоэнцефалография головного мозга, например, следующие:
- травма головы (ушиб, сотрясение), когда нужно понять, есть ли повреждения мозга;
- подозрение на опухоль полушарий мозга;
- кровоизлияние;
- абсцесс мозга;
- если есть подозрение на ишемический инсульт, а кроме УЗИ головного мозга других методов диагностики нет;
- если нужно регулярно наблюдать за указанными выше заболеваниями и нужно сэкономить средства на дорогих процедурах типа МРТ.
Как проводится эхоэнцефалография головного мозга
Готовиться к проведению процедуры не требуется. При этом опухоли и травмы, где бы они не находились, будут видны на УЗИ: будь то правая или левая доля, или же другие локации мозга. Преимущество метода в том, что его можно делать беременным, детям, взрослым и даже новорожденным. Но чем отличаются эхоэнцефалография и МРТ головного мозга? Не проще ли сделать томографию?
В отличие от МРТ, Эхо-ЭЭГ не требует неподвижности. Ребенка не нужно успокаивать, давать ему седативные средства, чтобы получить достоверные результаты. В этом преимущество метода. Делать измерения можно как сидя, так и лежа.
Эхоэнцефалография головного мозга: расшифровка результатов
В ходе ультразвукового исследования прибор улавливает несколько волн, а именно:
- начальный всплеск;
- М-эхо (измерение нахождения границы между полушариями);
- конечный комплекс.
Если эхоэнцефалография головного мозга в норме, М-эхо должно регистрироваться строго посредине (допустимое отклонение — до 2 мм). Но если есть хотя бы небольшое смещение — УЗИ головного мозга будет недостаточно и придется проходить КТ или же МРТ головы для выявления повреждений мозга либо опухоли. Чтобы понять, где очаг поражения, нужно знать следующее: М-эхо смещается в противоположную сторону от патологического процесса. Но если гематомы или опухоли расположены одинаково с обеих сторон, показатели будут в норме, поэтому результаты этого анализа лишь предварительны.
Допплеровское исследование: что показывает УЗИ сосудов головного мозга
 Эхоэнцефалография — весьма надежный метод анализа, но если говорят об УЗИ головного мозга, подразумевают допплерографическое исследование, так как оно позволяет получить информацию о крупных и мелких жизненно важных сосудах.
Эхоэнцефалография — весьма надежный метод анализа, но если говорят об УЗИ головного мозга, подразумевают допплерографическое исследование, так как оно позволяет получить информацию о крупных и мелких жизненно важных сосудах.
Допплерография — весьма современный метод. Он позволяет за счет отраженных от движущихся объектов звуковых волн определять, какова скорость кровотока, состояние сосудов и многое другое. Такая диагностика как УЗИ головного мозга и шеи показывает ранние очаги тромбообразования, атеросклеротические бляшки, аневризмы, стеноз сосудов на самых ранних этапах.
Допплеровское УЗИ головного мозга и шеи показывает следующие патологии:
- закупорки, сужения сосудов мозга. Обнаружить их и охарактеризовать нужно, чтобы выбрать, как лечить атеросклеротическую бляшку, тромб или воспаление — статинами, антикоагулянтами, противовоспалительными средствами и т. д.;
- пороки развития сосудов (аневризма, соустья, мальформация), что позволяет оценить степень риска осложнений;
- спазм сосудов мозга;
- состояние тонуса сосудов;
- нарушения венозного кровообращения;
- выяснение, как влияют те или иные патологии сосудов на течение основного заболевания.
Допплеровское УЗИ головного мозга — самый надежный и простой способ увидеть, какие есть патологии в строении, развитии, функциональности сосудов мозга, даже когда они себя никак не проявляют.
За исключением ангиографии, которая значительно дороже и сложнее, это самый прогрессивный метод исследования мозга. Он позволяет получить полную картину питания полушарий через сосуды, при этом не используя катетеры, инъекции, лекарственные средства и другое.
Когда нужно проводить УЗИ головного мозга и шеи
Допплеровское исследование обязательно проводят в следующих ситуациях:
- инсульт;
- регулярные головные боли неясной этиологии;
- обморок, головокружение;
- снижение когнитивных способностей;
- постоянный шум в голове, ушах;
- нарушения работы вестибулярного аппарата;
- наличие временно возникающих спазмов лица, асимметрии лица, слезотечения, онемения конечностей, нарушения речи и других опасных симптомов;
- постоянное ощущение пульсации в области головы;
- шейный остеохондроз позвоночника;
- потеря зрения (частичная или полная), появление крупных слепых пятен в поле зрения;
- стойкая гипертоническая болезнь (как правило, исследование проводится, чтобы оценить степень риска наличия болезни для возникновения инсульта);
- оценка вреда курения, алкоголя и прочих вредных привычек на состояние системы кровоснабжения головы;
- оценка степени риска избыточного холестерина, сахара и прочих веществ при диабете, ожирении и других системных заболеваниях;
- вегето-сосудистая дистония;
- плановый осмотр перед любой сердечной операцией;
- при наличии постоянного пониженного давления;
- после проведенных операций на шее или голове, если проявляются какие-либо отрицательные симптомы;
- при заболевании других органов и систем (например, щитовидки), если они могут вызвать сдавливание сосудов, образующих систему, снабжающую мозг кровью.
Как проводится УЗИ головного мозга на практике
Процедура проведения анализа следующая: пациента укладывают на кушетку, спиной к ней. Голову при это запрокидывают, слегка наклоняя в одну из сторон. Чтобы получить полную картину о состоянии сосудов мозга или шеи, может понадобиться проведение УЗИ головного мозга в нескольких режимах, а именно:
1. В-режим (он же двухмерный). Врач анализирует только наружные сосуды, которые не проходят внутри черепа (сонная артерия — внутренняя, наружная и общая, — яремная вена, позвоночная артерия и другие более мелкие сосуды). Анализируют следующие факторы для этих кровеносных магистралей:
- их проходимость;
- диаметр сосуда в разных местах;
- правильность нахождения в пространстве;
- насколько истончена стенка сосуда;
- состояние тканей вокруг него;
- наличие образований, расположенных внутри сосуда (тромб, бляшка и т. д.).
2. Цветное дуплексное сканирование. Этот режим позволяет исследовать не только сосуды снаружи черепа или на шее, но и внутри его. Это так называемое транскраниальное (если исследуются сосуды внутри черепа) или экстракраниальное (если снаружи) исследование. И благодаря подобному ультразвуковому исследованию головного мозга можно получить следующую информацию:
- скорость потока крови в артериях;
- наличие в них турбулентных потоков, связанных с наличием предметов, препятствующих течению;
- однородность заполнения всех сосудов;
- насколько просвет соответствует норме и выполняют ли свою функцию венозные клапаны, стенки сосудов, венозные синусы и многое другое.
Во время проведения транскраниального УЗИ головного мозга датчики прикладывают к височной кости. Это место стыка головы и шеи, а также в область века закрытого глаза. Но следует учитывать, что иногда, если кости построены индивидуальным образом либо имеются нарушения их строения (остеохондроз, миеломная болезнь), ряд сосудов останется недоступным для подобного исследования и придется применять другие методы.
Как расшифровать результаты допплеровского узи головного мозга
Если ангиохирург или невролог получает результаты УЗДГ, он примерно понимает, что вызывало симптомы, с жалобами на которые пришел пациент. Ведь опытный врач разбирается, как дисфункция конкретного сосуда влияет на работу всего головного мозга и определенных его структур в частности. Кроме того, получая данные УЗИ, врачи могут ориентироваться, правильна ли выбранная схема лечения и нужно ли проводить ее корректировку.
Другое дело — пациент. Ему надписи в заключении будут непонятными, поэтому нужно либо довериться врачу, либо проконсультироваться у другого специалиста.
Но в целом нормы могут быть таковыми:
- Стенка артерий должна составлять до 0,9 мм, не очень страшно, если цифры будут колебаться в области 0,9-1,1 мм.
- Там, где сосуд не раздваивается, не должно наблюдаться турбулентных потоков крови.
- Сосудистый просвет должен быть чистым и свободным от включений.
- Диаметр всех позвоночных артерий должен составлять свыше 2 мм и быть одинаковым. При этом кровь по позвоночным венам до 6- позвонка шеи должна двигаться со скоростью не менее 0,3 м/с.
- Артериовенозные мальформации (разветвление патологических сосудистых сетей) должны отсутствовать.
- Не должно быть сдавливания сосудов. Если же они чем-то перекрываются извне, нужно проводить дополнительные анализы.
Отзывы пациентов об УЗИ головного мозга
Как правило, пациенты не жалуются на подобные исследования, ведь они производятся недолго, без дискомфорта для испытуемого и при этом имеют малую стоимость, которую может позволить себе большинство пациентов. Но в некоторых случаях может понадобиться расшифровка результатов ультразвукового исследования головы. Чтобы у пациента не возникало никакого неведения после анализа, стоит идти делать его туда, где есть и невролог, и врач-узист. Чтобы первый, в случае необходимости, профессионально проконсультировал. К тому же, если делать процедуру в другом месте, можно выполнить ее не так, как было нужно лечащему врачу, и придется все переделывать заново.
УЗИ головного мозга (будь то допплеровское исследование или эхоэнцефалография) — тот метод, который позволяет бороться с проблемой до ее активного проявления. Именно таковое обследование и последующее лечение дает наилучшие результаты. Ведь врач может делать выводы не на основании субъективных ощущений пациента, а оперативно реагировать на данные, полученные с помощью ультразвука. Это существенно повышает шансы больного на своевременное лечение и выздоровление.
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ:
(4 оценок, среднее: 5,00 из 5)
Загрузка…
 
Источник

ТРАВМЫ ГОЛОВЫ У ДЕТЕЙ
Травмы головы у детей возникают очень часто, даже до того момента, как они стали ходить. Дети до 1 года, в основном получают травмы головы, упав с дивана или взрослой кровати, куда родители так их любят класть. Бывают и другие места удобные для падения. Например, ко мне обращались после падения  ребёнка со стиральной машины. Мама подмыла ребёнка и положила на стоящую рядом стоящую стиральную машину, с которой ребёнок и соскользнул. Падают дети и с пеленальных столов, когда родители отворачиваются «лишь на секунду, чтобы взять памперс». Поэтому я начну повествование с профилактики, именно профилактики травм.
ребёнка со стиральной машины. Мама подмыла ребёнка и положила на стоящую рядом стоящую стиральную машину, с которой ребёнок и соскользнул. Падают дети и с пеленальных столов, когда родители отворачиваются «лишь на секунду, чтобы взять памперс». Поэтому я начну повествование с профилактики, именно профилактики травм.
Как избежать травм головы у ребёнка?
Советы естественно будут зависеть от возраста ребёнка.
Ребёнок до 1 года:
1. Не оставляйте ребёнка на обычной кровати, столе или другой мебели. В том числе не оставляйте ребёнка на взрослой кровати или диване, даже обложив его подушками. Ребёнок, который еще не ползает или не переворачивается, умудряется упасть из-за врождённого рефлекса ползания — когда под стопу ребёнка попадается любой предмет, то он рефлекторно отталкивается и… падает! Самое главное это ваш ребенок, и даже если у вас звенит телефон или домофон, то сначала надо положить ребёнка в его кроватку, а потом отвечать на звонки!
2. Недопустимо, чтобы над кроватью ребёнка висели книжные полки, картины и другие тяжёлые предметы
3. Если в семье есть старший ребёнок, следите за ним. Он может неумышленно нанести травму малышу.
 Ребёнок от 1 до 3 лет:
Ребёнок от 1 до 3 лет:
1. Около 1 года ребёнок начинает ходить, и, конечно, часто падает, ударяясь в том числе и головой. Надо следить за ребёнком. Обычно никаких дополнительных средств защиты в данном возрасте не требуется. Однако, для очень впечатлительных родителей в продаже есть специальные защитные шлемы, в том числе и для детей раннего возраста.
2. а) При поездке в автомобиле используйте специальные  кресла для детей.
кресла для детей.
б) При поездке в коляске  фиксируйте ребёнка.
фиксируйте ребёнка.
в) При передвижениях ребёнка, когда он в санках, следите, чтобы ребёнок не перевернулся и не выпал.
Ребёнок старше 3 лет.
В данном возрасте, думаю, не стоит подробно писать о методах профилактики травм головы, они понятны всем.
При езде на роликах, коньках, скейтбордов и др. нужно использовать индивидуальные средства защиты и т.д.
Как заподозрить сотрясение головного мозга?
 1. Нужно оценить обстоятельства травмы: высоту падения, силу удара, форму предмета на который голова наткнулась… Обычно падение с высоты собственного роста не вызывает сотрясение головного мозга, но в жизни бывают исключения. Хуже, если удар пришелся в височную или теменную область, там кости тоньше, чем лобная кость.
1. Нужно оценить обстоятельства травмы: высоту падения, силу удара, форму предмета на который голова наткнулась… Обычно падение с высоты собственного роста не вызывает сотрясение головного мозга, но в жизни бывают исключения. Хуже, если удар пришелся в височную или теменную область, там кости тоньше, чем лобная кость.
2. Если после травмы была потеря сознания и рвота, то это явные признаки сотрясения. Сразу вызывайте скорую помощь для госпитализации.
3. Если в месте ушиба появляется большая гематома (более 3 см) выступающая над поверхностью (она может появиться через несколько часов после травмы), то это повод обратиться в детский травмпункт или вызывать скорую помощь, чтобы исключить перелом или трещины черепа.
4. Также признаками сотрясения головного мозга после травмы является развитие вялости, сонливости, пассивности ребёнка. Если ребёнок был активный, а после травмы стал безучастный, просится спать, то это тревожный симптом наличия сотрясения. Однако, если после травмы ребёнок ночью плохо спал, плакал, кричал, то это не признак сотрясения  головного мозга, а скорее всего признак испуга или других негативных проявлений.
головного мозга, а скорее всего признак испуга или других негативных проявлений.
5. Повышение температуры тела– 37, 1 – 37,3, бледность кожных покровов, анизокория (разный размер зрачков) тоже симптомы сотрясения головного мозга (нарушения со стороны вегетативной нервной системы).
Что делать при травме головы?
I.Уложить ребёнка.
II. К месту ушиба приложить что-то холодное. При отсутствии льда в  холодильнике, вы можете взять любой замороженный продукт, обвернуть его полотенцем и приложить к месту ушиба. Холод в месте ушиба нужен в первый час после травмы, затем в нём смысла нет. Внимание! Не сделайте локальное обморожение участка кожи! Не держите длительно холодный предмет на одном месте.
холодильнике, вы можете взять любой замороженный продукт, обвернуть его полотенцем и приложить к месту ушиба. Холод в месте ушиба нужен в первый час после травмы, затем в нём смысла нет. Внимание! Не сделайте локальное обморожение участка кожи! Не держите длительно холодный предмет на одном месте.
III. Оценить обстоятельства травмы и состояние ребёнка. Если есть что-то из перечисленного выше, или в месте травмы нарастает гематома, срочно обращайтесь в травмпункт или вызывайте скорую помощь.
IV. В лёгких случаях травмы, при отсутствии четких симптомов, сотрясения головного мозга можно обратиться амбулаторно (в поликлинику, частную клинику). Ребёнку проведут нейросонографию (УЗИ головного мозга), если еще открыт большой родничок; окулистом обследует глазное дно. После чего необходимо посетить невролога, который даст вам индивидуальные рекомендации.
V. Дети с сотрясением и ушибом головного мозга лечатся в нейрохирургическом отделении или, если нет такого отделения, в травматологическом отделении. Поскольку симптомы сотрясения могут появиться в любой момент, в том числе во сне и в течение 3-х суток (изредка пяти) после травмы, ребенка наблюдает нейрохирург, проводит исследование глазного дна офтальмолог, проводят  нейросонографию (НСГ), и при необходимости рентгенографию черепа или КТ (компьютерную томографию) головного мозга, чтобы исключить переломы костей черепа и выявить возможные кровоизлияния. Уточню: рентгенография черепа не показывает сотрясение головного мозга, её проводят при подозрении на трещину или перелом черепа.
нейросонографию (НСГ), и при необходимости рентгенографию черепа или КТ (компьютерную томографию) головного мозга, чтобы исключить переломы костей черепа и выявить возможные кровоизлияния. Уточню: рентгенография черепа не показывает сотрясение головного мозга, её проводят при подозрении на трещину или перелом черепа.
Как лечат сотрясение головного мозга?
1. В лечении сотрясения головного мозга самое главное создать ребёнку покой. На счёт постельного режима: в остром периоде сотрясения головного мозга дети до 3 лет сами не проявляют активности — они лежат или спят. Но буквально на второй – третий день, когда дети становятся активнее, и уложить их в постель не представляется возможным, надо предлагать ребенку только спокойные игры, читать ребёнку книгу, заниматься рисованием, прогулки возможны, но только в коляске. Не надо ходить в гости, приглашать гостей, устраивать праздники, отправляться в путешествия. Недопустимо чтобы ребёнок возбуждался. Более старшим детям можно назначить постельный режим на 3 дня, и в дальнейшем спокойная обстановка без лишних нагрузок ещё 5 – 7 дней.
2. Приём седативных (успокоительных) препаратов по назначению врача в течении 5 – 7 дней.
3. При наличии головной боли у ребёнка можно ему дать обезболивающие средства, но строго в возрастной дозировке.
4. Медикаментозное лечение. Обычно сотрясение головного мозга не требует дополнительного лечения, однако лечащий врач может назначить какие-то медикаменты исходя из вашей конкретной ситуации.
Какой прогноз после сотрясения головного мозга?
Прогноз при сотрясении головного мозга благоприятный. Более 95% детей, не имеют ни каких последствий после сотрясения.
Какие рекомендации после сотрясения головного мозга?
1. Ранее после сотрясения головного мозга назначали медицинский отвод от прививок на 6 месяцев. В настоящее время по существующему Приказу медицинский отвод от вакцинации не предусмотрен. Лично я не рекомендую проводить вакцинацию в течение 2 – 4 недель после сотрясения головного мозга, но это моё личное мнение по данному вопросу.
2. Не рекомендуется после сотрясения головного мозга усиленные физические нагрузки. Освобождают от занятий физической культуры в школе и в спортивных секциях на 2 недели после полученной травмы.
Другие статьи и советы невролога Вы можете найти на страничке сайта:
https://ejeweek.ru/show_cat.php?id=13
Источник
Статья находится в разработке.
Мягкие ткани головы содержат несколько слоев — кожа (skin), слой плотной соединительной ткани (textus cormectivus), апоневроз (aponeurosis), слой неплотной соединительной ткани (loose connectiv tissue) и надкостница (pericranium). Начальные буквы названий слоев дают аббревиатуру мягких тканей головы — «SCALP». Первые три слоя скальпа плотно приращены друг к другу, а надкостница к наружной поверхности кости.
Гематома скальпа — ограниченное внечерепное скопление крови, возникающее обычно сразу после травмы. В зависимости от местоположения внутри слоев кожи головы различают гематомы кожи головы, подапоневротические и поднадкостничные гематомы. Гематома на голове может может появиться после ушиба, у новорожденных — следствие родовой травмы.
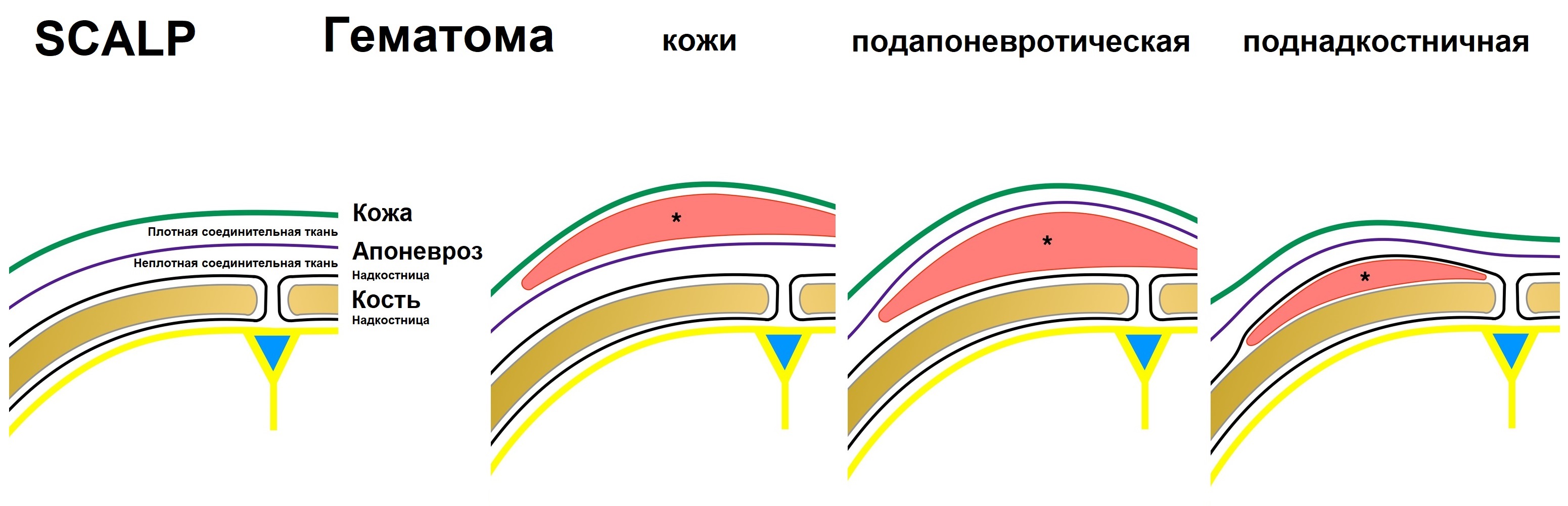
Гематомы кожи головы представляет собой геморрагический отек участка кожи головы, наблюдаются чаще у новорожденных и возникают в результате ущемления сегмента головы плода в родовом канале (caput saccedaneum, отечная голова) или вакуумной экстракции. Локализация — свод головы. Отек проходит самостоятельно через несколько дней.
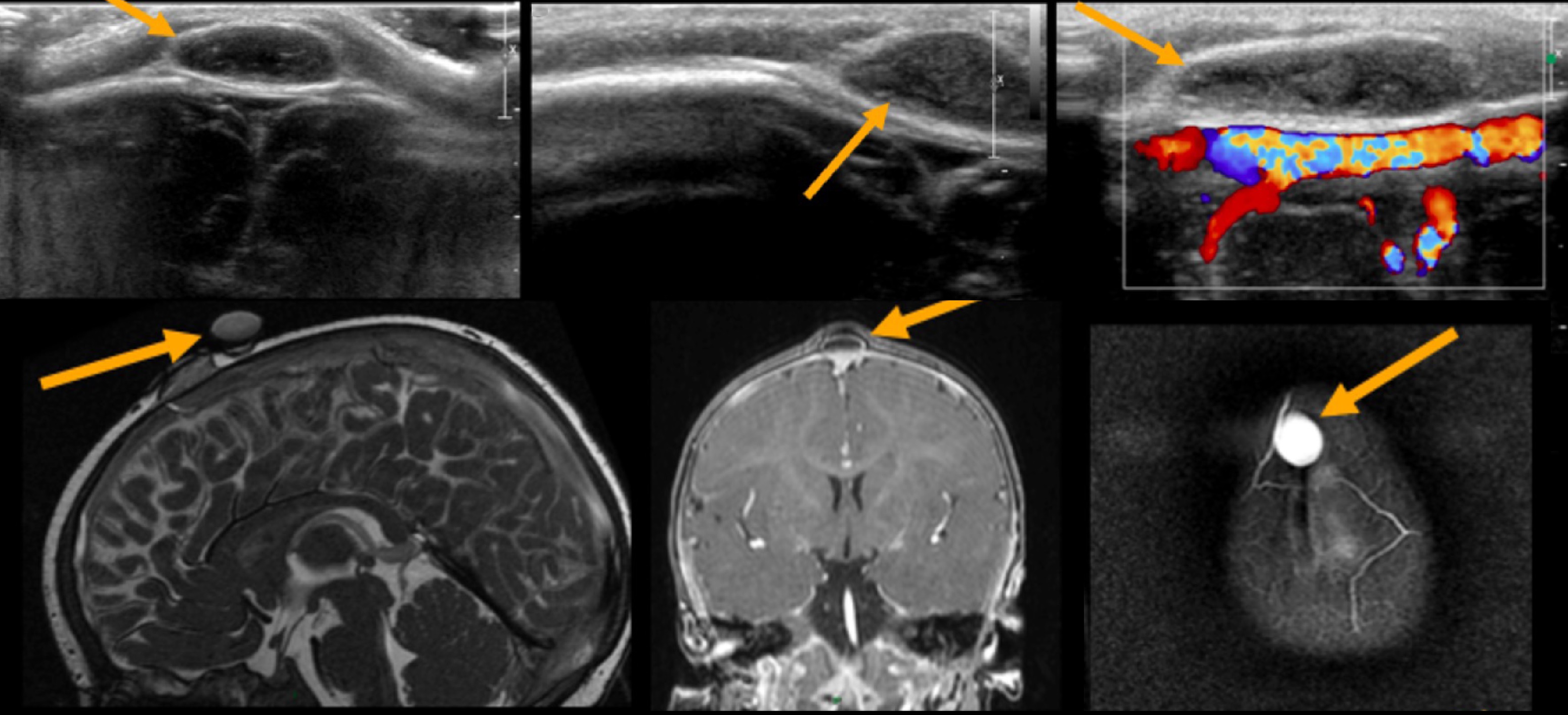
Подапоневротическая гематома — это скопление крови в пространстве между апоневрозом и надкостницей, часто встречаются после переломов или даже травм средней тяжести. Пациенты замечают мягкое флуктуиирующее скопление, которое не ограничивается костными швами. Преимущественная их локализацией в лобно-теменной области. Даже если гематома очень большая показана наблюдение. Введение иглы или дренирование разрезом может привести к инфицированию. Наибольшая опасность этих гематом связана с синдромом острой кровопотери у младенцев. При обширных гематомах дети госпитализируются.
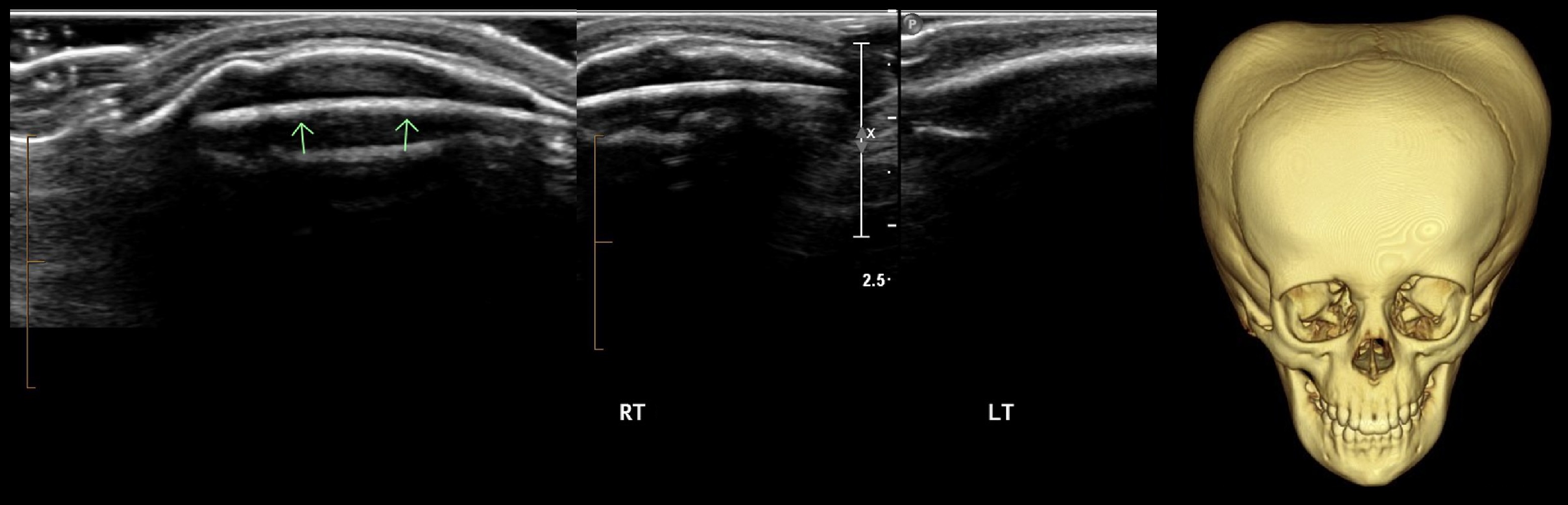
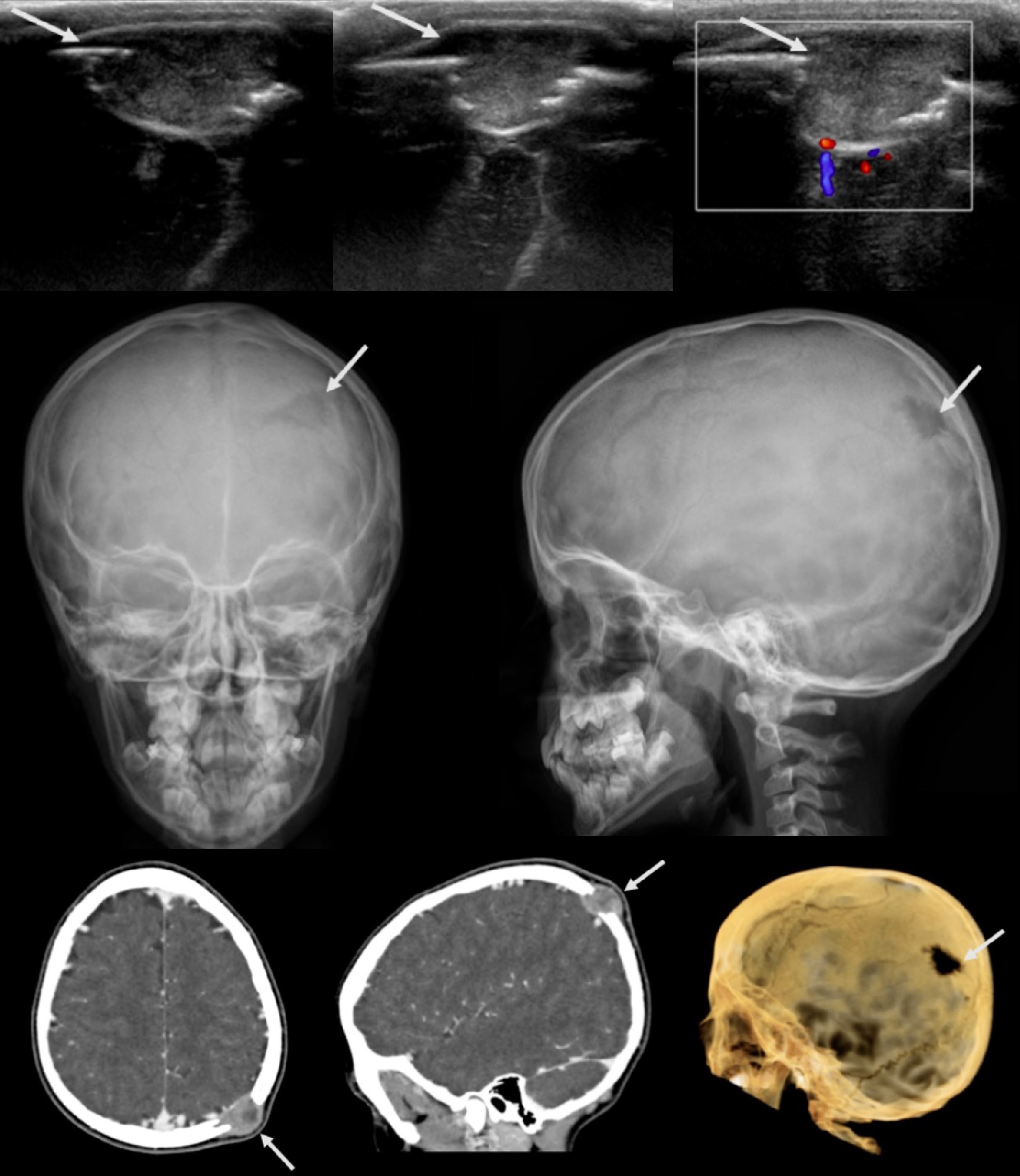
Рисунок. Мальчик в возрасте 2-х дней, на голове разлитая опухоль, мягкой консистенции, гиперемия кожи, в анамнезе долгие роды. На УЗИ внутри скальпа сбор жидкости, пересекающей шов. Заключение: Эхо-признаки подапоневротической гематомы головы.
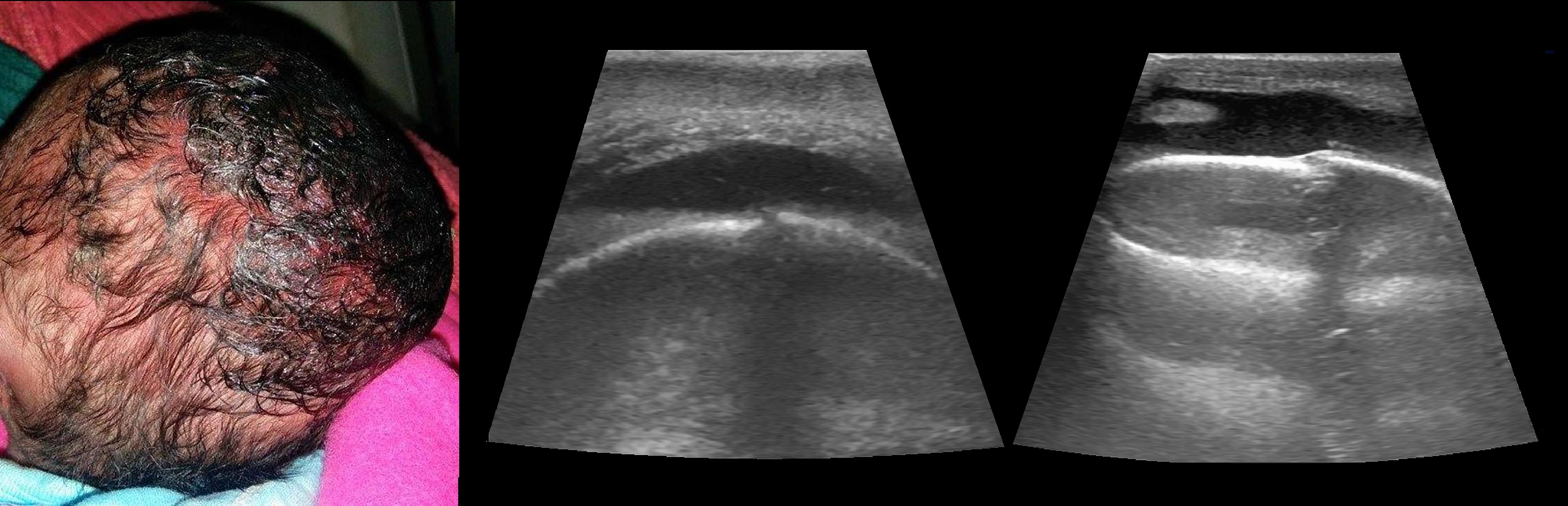
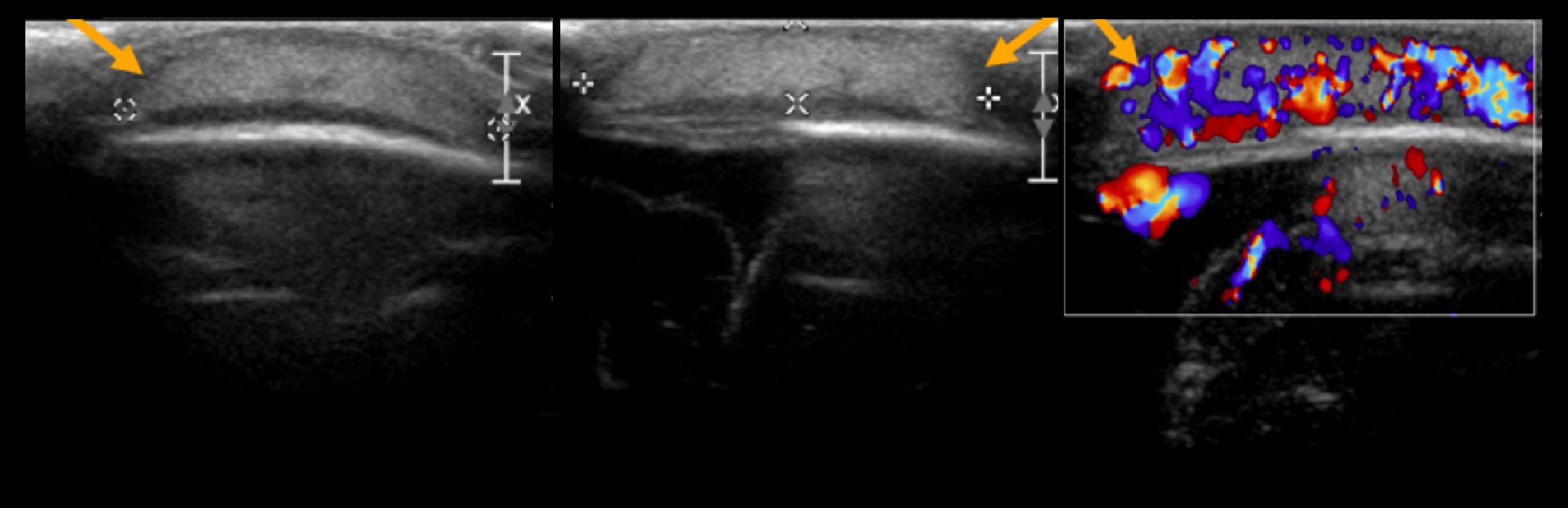
Рисунок. Девочка в возрасте 14 дней с опухолью над правой и левой теменными костями после родовой травмы. На УЗИ два анэхогенных очага в подапоневротическом пространстве правой и левой теменной области, кровоток в пределах поражения не определяется. Заключение: Подапоневротическая гематома.
Поднадкостничная гематома, или кефалогематома, — скопление крови между надкостницей и костью. Кефалогематома — это самая частая родовая травма, реже образуется в месте трещин костей черепа. С учетом места возникновения различают теменную (наиболее характерная), лобную, затылочную (менее распространенные) и височную (крайне редкая) кефалогематомы. Признаки кефалогематомы — безболезненное флюктуирующее образование мягкой или упругой консистенции, с четкими краями, не выходящими за границы одной из костей черепа. Это объясняется тем, что у младенцев между костями черепа (в области швов) надкостница очень плотно приращена к твердой мозговой оболочке и потенциальное поднадкостничное пространство четко ограничено черепными швами, окружающими кость.
При небольшом диаметре (до 3 см) кровоизлияние обычно без лечения уменьшается на 7-9 сутки и полностью исчезает спустя 5-8 недель. Редко по периферии кефалогематомы формируется узкая пластинка петрификации — этап «яичной скорлупы», в дальнейшем гематома кальцифицируется, возникает некоторая ассиметрия головы. Большие кефалогематомы (свыше 8 см), необходимо пунктировать для аспирации содержимого – самостоятельно они не рассасываются.
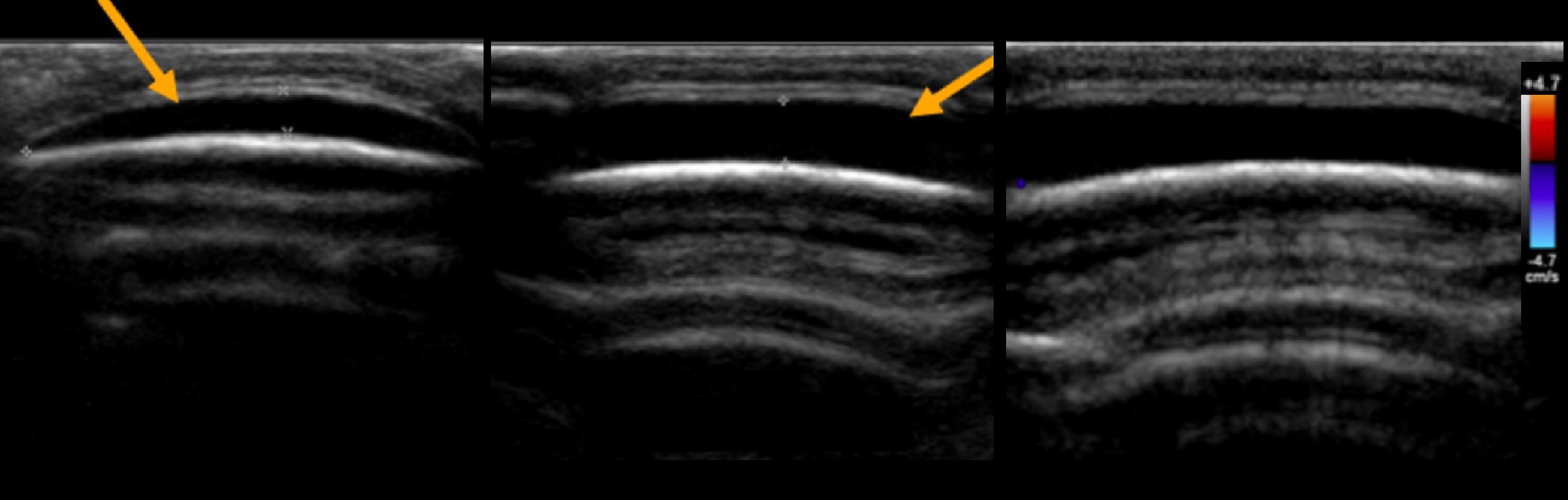
Рисунок. Девочка в возрасте 1-го месяца с опухолью над правой теменной костью, в анамнезе вакуумная экстракция. На УЗИ поднадкостничное скопление жидкости в пределах правой теменной кости в сравнении с нормальным строением скальпа слева. Двусторонние костные выступы на теменных костях, которые связаны с оссифицированием кефалогематом.
Необходимо учитывать, что у 10-25% детей с кефалогематомой обнаруживают переломы черепа, которые могут сопровождаться как экстра, так и интракраниалъным кровотечением, формируя «поднадкостнично-эпидуральную гематому». Поэтому детям с поднадкостничной гематомой целесообразно провести УС с оценкой внутричерепного состояния и целостности костей черепа в области гематомы.
Рисунок. Девочка в возрасте 5-ти недель с рождения опухоль над теменной костью, в анамнезе вакуумная экстракция. На УЗИ определяется кожа (звездочку), прерывистость коркового слоя кости — ступенчатая кортикальная деформация (треугольник), а так же организованная гематома (стрелка). Диагноз был подтвержден рентгеном — над верхним краем кефалогематомы симптом «яичной скорлупы». Заключение: Кальцинированная кефалогематома.
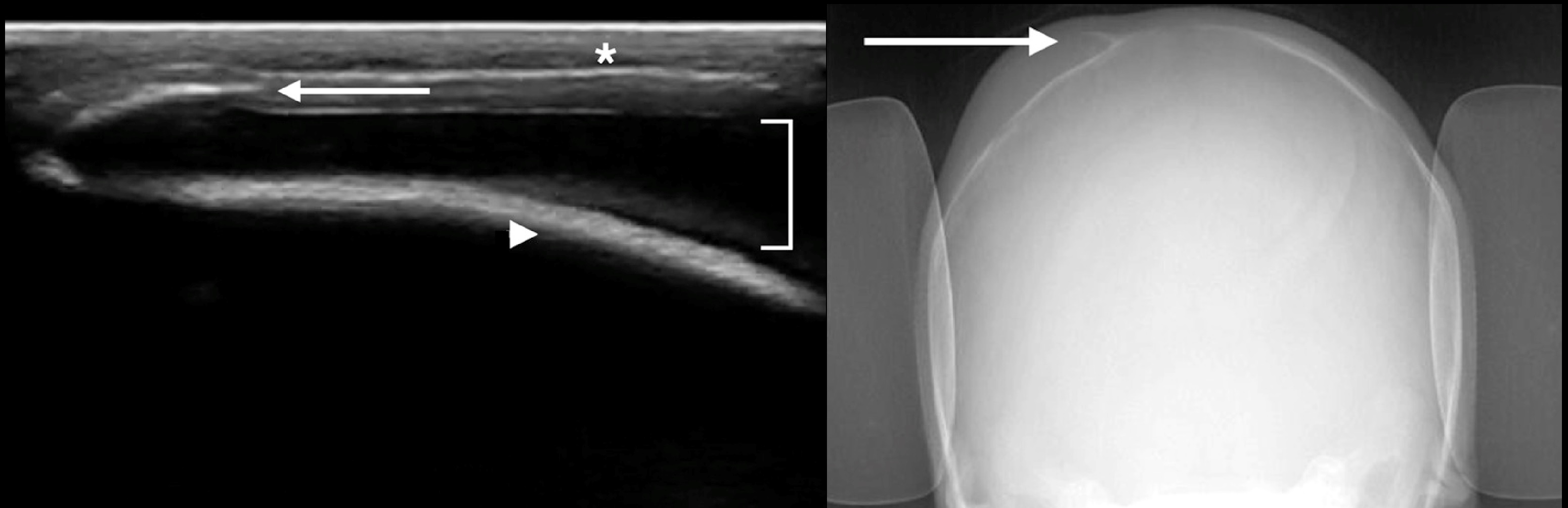
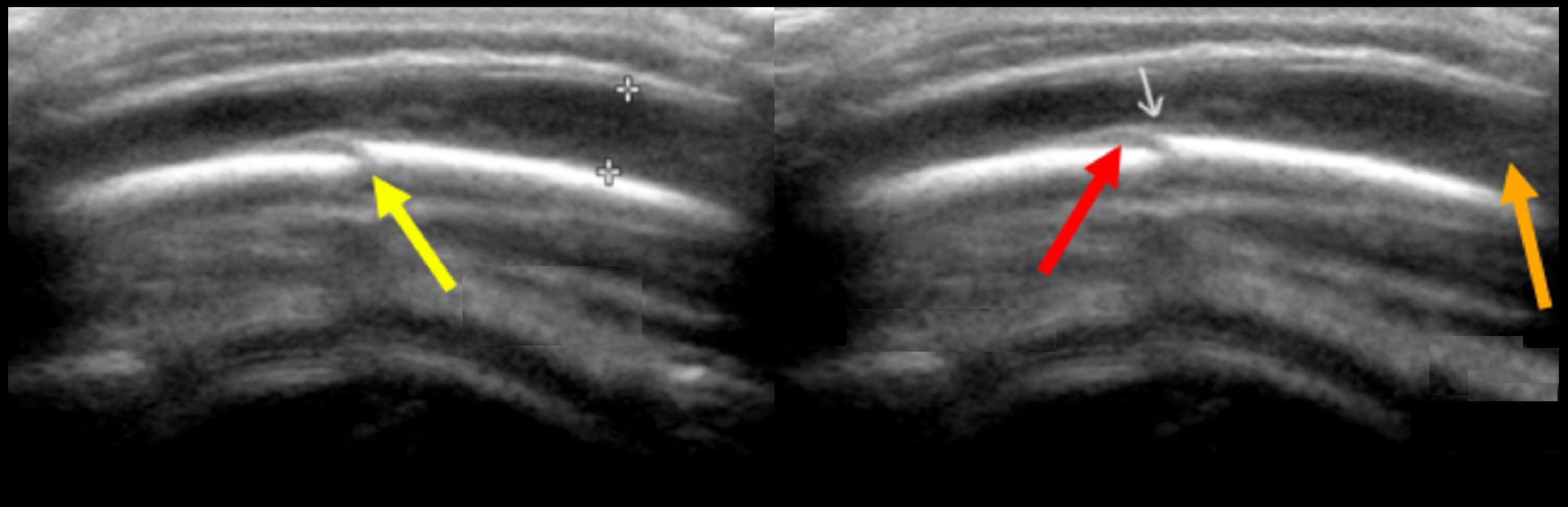
Рисунок. Мальчик в возрасте 7 дней с опухолью над правой теменной областью справа после родовой травмы. На УЗИ гипоэхогенный подапоневротическое скопление жидкости толщиной 3 мм, связанное с переломом кости и небольшой поднадкостничной гематомой (красная стрелка).
В подапоневротическом или поднадкостничном пространствах может скапливаться не только кровь, но и ЦСЖ. В этих случаях припухлость не имеет синюшного цвета и появляется не сразу после травмы (как гематома), а обычно спустя 1—3 суток. Это экстракраниальные гигромы, и их наличие указывает на более серьезную травму, сопровождающуюся не только повреждением скальпа и/или кости черепа, но и разрывом твердой и арахноидальной оболочек мозга с истечением ликвора в мягкие ткани головы. Такие дети подлежат госпитализации, обследованию с целью уточнения состояния костей черепа и исключения внутричерепных оболочечных скоплений. В большинстве наблюдений эктракраниальные ликворные скопления исчезают самостоятельно в течение 1—2 недель. В редких случаях необходимо тугое бинтование головы. Наличие линейного перелома с экстракраниальной гигромой требует повторного проведения УС-краниографии для исключения растущего перелома.
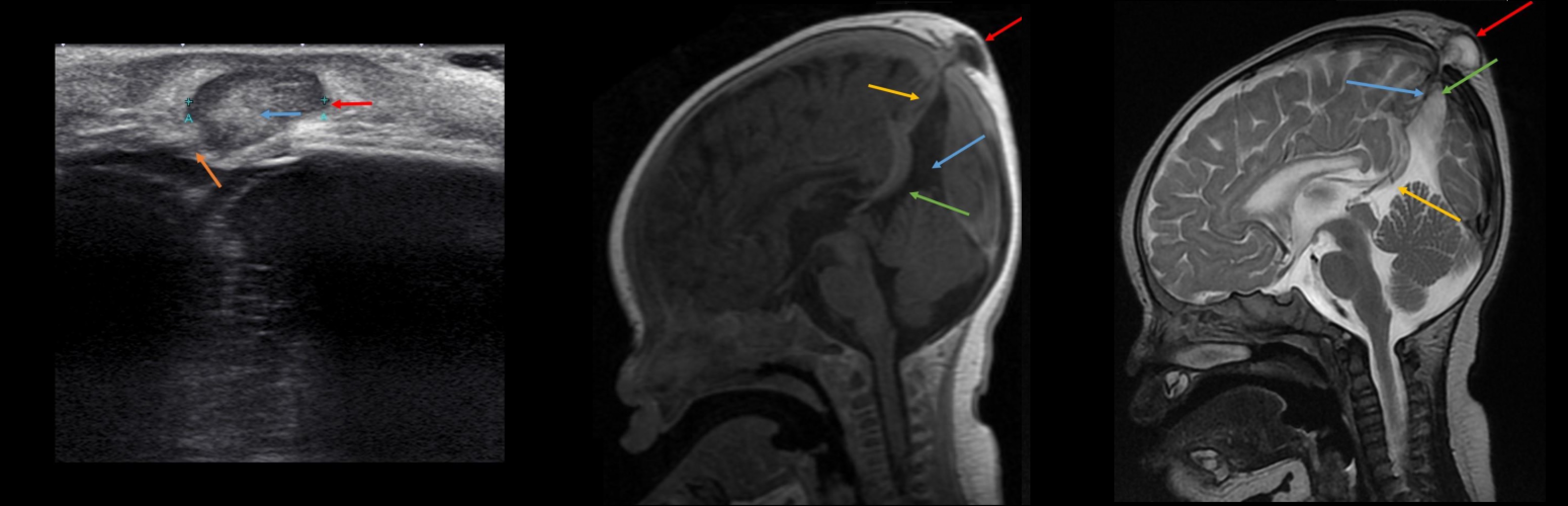
Рисунок. Мальчик в возрасте 5-ти недель с опухолью на затылке. На УЗИ в падапоневротическом пространстве определяется гипоэхогенное образование, неоднородное за счет гиперэхогенных фиброзных структур, с четким и ровным контуром, гипоэхогенный туннель проходит внутрь черепа, размер 12*16 мм. На МРТ кистозное образование в подапоневротическом пространстве сообщается с задней межполушарной кистой, которая проходит вдоль персистент синуса фальциформис. Заключение: Цефалоцеле.
Инфантильная гемангиома головы на УЗИ
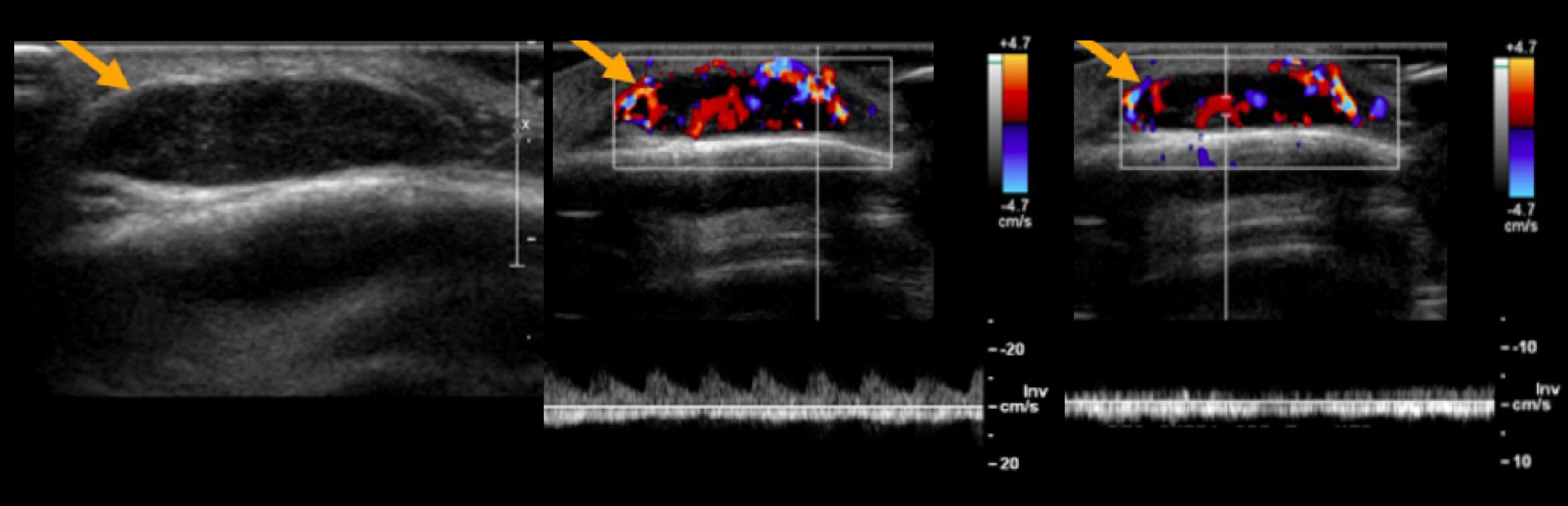
Инфантильная гемангиома — наиболее распространенная сосудистая опухоль детства. Отсутствует при рождении, становится видной в первые недели жизни. Кожа — наиболее пораженный орган, чаще в области головы и шеи (60%) и туловища (25%). На УЗИ гипо- или гиперэхогенное образование четко отграниченное, кровоток заметно усилен.
Рисунок. Девочка в возрасте 1 месяца с шишкой на волосистой части головы, лобная кость справа. На УЗИ гиперэхогенный, гиперваскулярный узел в пределах скальпа, размером 2,2*2,0*0,5 см.

Рисунок. Девочка в возрасте 4-х месяцев с шишкой в надглазничной области слева. На УЗИ хорошо отграниченный гипоэхогенный гиперваскулярный подкожный узел, размер 1,7*1,5*0,5 см без костного поражения.
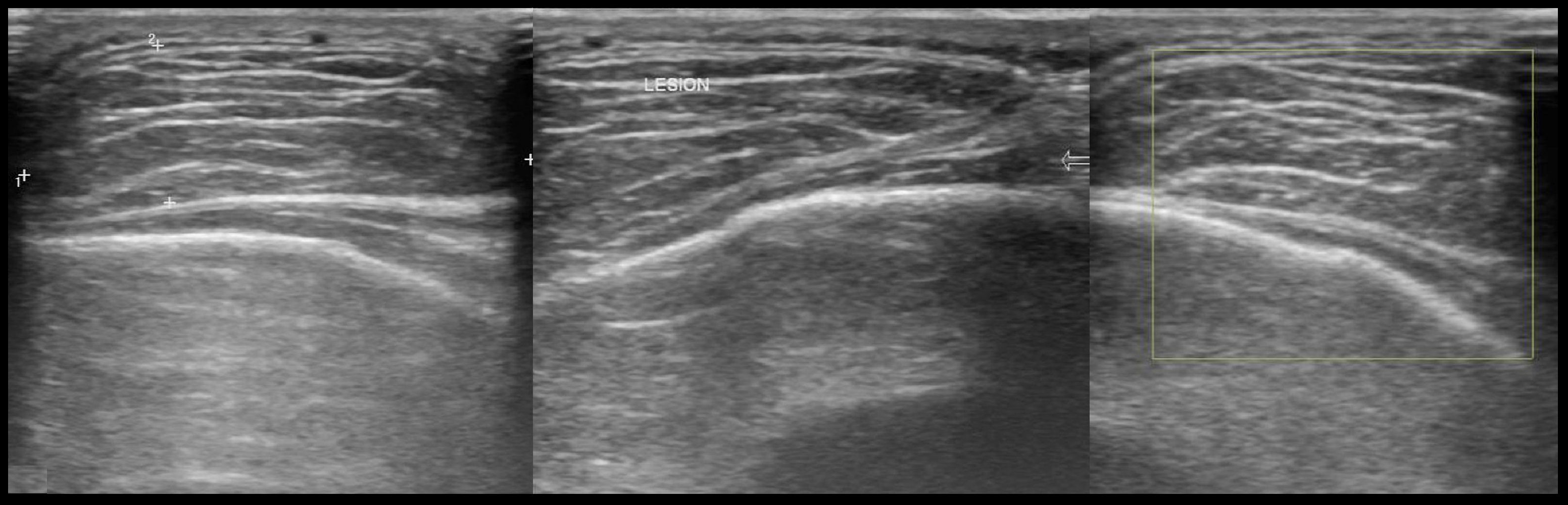
Эпидермальная киста головы УЗИ
Эпидермоидная киста — отказ от полного отделения эктодермальной поверхности (3-5 недель беременности). Менее 5% головных поражений, слабое пристрастие для мужчин и большинства пациентов, присутствующих в первые четыре десятилетия. Три типа: эпидермоидный, дермоидный и тератоидный. Обычно одноглазные, с медленным ростом. На УЗИ гипоэхогенное кистозное поражение с четко определенными пределами.
Рисунок. Мальчик в возрасте 10-ти месяца, на волосистой части головы пальпируется небольшое образование. На УЗИ хорошо ограниченный подкожный узел с твердыми и кистозными компонентами, кровоток не определяется. При МРТ определяется экстракраниальное кистозное образование в средней линии на теменной области вблизи брегматического родничка, напоминающее эпидермоидную кисту без жирового компонента.
Липома головы на УЗИ
Липомы — доброкачественные опухоли, состоящие из зрелых адипоцитов. Они являются наиболее распространенной опухолью мягких тканей, наблюдаемой у ~ 2% населения. Как правило, липомы подкожно расположены и присутствуют во взрослом возрасте как мягкая безболезненная масса. Они, вероятно, присутствуют в течение многих лет и могут изменять размер с изменением веса. Доброкачественные липомы представляют собой ограниченные мягкие массы, обычно инкапсулированные и состоящие почти полностью из жира. Часто присутствует небольшое количество неадипозных компонентов, представляющих собой волокнистые перегородки, участки некроза жира, кровеносные сосуды и расположенные между ними мышечные волокна. Любые неадипозные компоненты должны быть тщательно оценены, чтобы исключить более агрессивный компонент.
На УЗИ липома гипер- (20-52%), изо- (28-60%) и гипоэхогенные (20%) образования, капсула трудно отделима от окружающих тканей, без акустической тени, возможен минимальный внутренний кровоток. Эхоструктура неоднородная — линейные и/или точечные гиперэхогенные включения.
Рисунок. Пациент с опухолью волосистой части головы в течение 8 лет. На УЗИ в мягких тканях кожи головы гипоэхогенный очаг, неоднородной эхо-структуры за счет линейных структур, яйцевидной формы с четким и ровным контуром, размер 38*35*2 мм,внутренний кровоток не определяется, рядом проходит небольшого калибра вены.
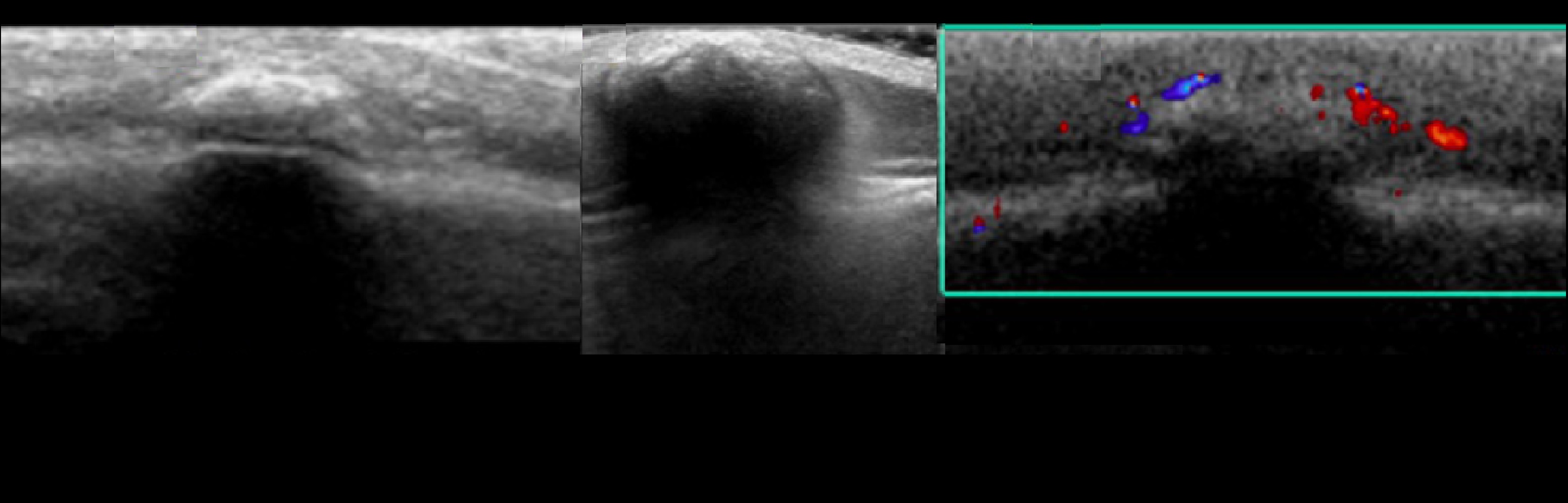
Пиломатрикома головы на УЗИ
Пиломатрикома — редкая опухоль, которая возникает из волосяного фолликула. В 40% случаев начало заболевания происходит в первом десятилетии жизни, 60% — в возрасте до двадцати лет. Он представляет собой мобильную, каменистой консистенции, покрытую нормальной кожей, без повторения после удаления. Расположен в основном на лице, шее и верхних конечностях. На УЗИ гиперэхогенный узел, хорошо демаркационный, расположенный в подкожной клетчатке, с соответствующими кальцификациями.
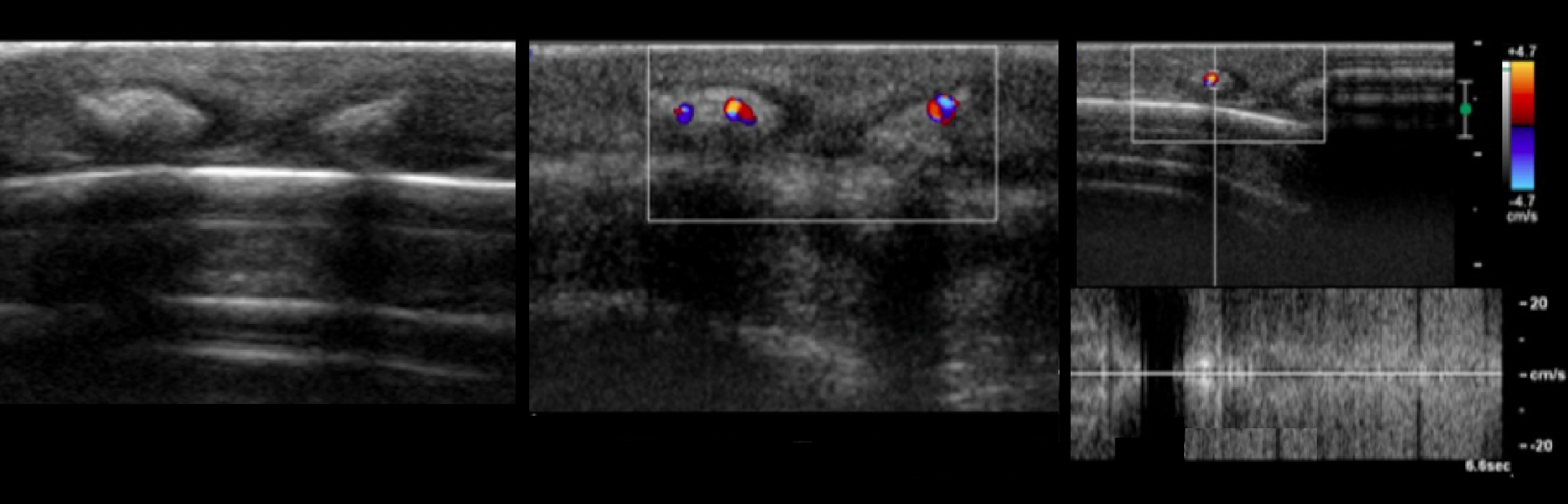
Рисунок. 7-летний мужчина-пациент с головными пальпируемыми конкрециями с жесткой консистенцией на коже головы лобной области. На УЗИ два твердых, кальцинированных и четко определенных узелков, подкожных с дискретным потоком периферической крови в цветном доплеровском, размером 2,4*2,0*1,6 см и 1,5*1,0*0,4 см, расположенных в области головы лобной области. Заключение по результатам гистологии: Пиломатрикома.
Эозинофильная гранулема головы на УЗИ
Рисунок. Девочка 3-х лет с плотной шишкой на голове, которая появилась 3 недели назад. На УЗИ плотное остеолитическое образование с неровными границами, пролабирует в подапоневротическое пространство и в полость черепа, кровоток не определяется. На рентгене — остеолитическое образование с неровными границами в левой теменной области. На КТ видно, что образование нарушает наружный и внутренний кортикальный слой кости и пролабирует в подапоневротическое пространство и в полость черепа.
Миязис на УЗИ
Миязис — различные двухкрылые используют человека и животных для развития личинок. В Латинской Америке наиболее распространенной причиной является Dermatobia hominis. На УЗИ гиперэхический узел, представляющий личинки, окруженные гипоэхогенным ореолом (полости), с последующим акустическим затенением, при ЦДК можно видеть поток жидкости внутри личинок.
Рисунок. Девочка с конкрециями волосистой части головы. На УЗИ небольшие твердые конкреции в скальпе, четко определенные, с гиперэхогенным центром и гипоэхогенным периферическим ободком гало, задним акустическим затенением, центральным кровотоком.
Берегите себя, Ваш Диагностер!
Источник
