Ушиб спинного мозга у детей

Повреждение спинного мозга у ребенка: причины, диагностика, лечение
Повреждения спинного мозга, также как и повреждения головы, могут быть связаны с родовой травмой, случайными и неслучайными причинами.
а) Повреждение спинного мозга младенца. Внутриутробная травма может привести к повреждению спинного мозга, особенно в случае, когда голова ребенка фиксирована, а живот матери отвисает. Родовая травма шейного отдела спинного мозга подробно описана в случаях тазового предлежания и при наложении щипцов и являлась нередким клиническим диагнозом во времена высокой частоты родовой травмы, частота ее в случае смерти новорожденного составляла 10-33% (Towbin, 1970).
Подъем тела младенца над животом матери, в то время как голова все еще находится в фиксированном состоянии, также может приводить к переломам затылочных костей и кровоизлияниям в мозжечок или травме пояснично-грудного отдела позвоночника. Повреждение спинного мозга может локализоваться а атлантоаксиальной области, С5/Т1 или, в более редких случаях, в пояснично-грудном отделе. При аутопсии выявляются кровоизлияния в карманы корешков, разрыв корешков спинного мозга, спинальные эпидуральные кровоизлияния и паренхиматозные кровоизлияния в спинной мозг (Yates, 1959).
б) Случайная травма спинного мозга. Случайные травмы спинного мозга редко встречаются в детском возрасте. По результатам одного из проведенных в США исследований с участием 103 детей, которым проводилось лечение по поводу травмы шейного отдела спинного мозга (средний возраст составил приблизительно 10 лет), в 50% случаев причиной являлась ДТП, в 25% — спортивная травма, третьей по частоте причиной являлись падения (Brown et al., 2001). По результатам недавних исследований автотравма являлась причиной повреждений в 40% случаев, падения — в 35% случаев, а спортивные травмы — в 17,5% случаев (Leonard et al., 2007).
По результатам крупных исследований на основании данных регистрации травм в Великобритании и сетевой базы данных исследований 1989-2000 гг. выявлено 2,7% травм позвоночника, 0,6% травм спинного мозга и 0,15% травм спинного мозга без рентгенологических изменений (Martin et al., 2004) (SCIWORA).
в) Неслучайные повреждения синного мозга. Сопутствующее повреждения шейного отдела позвоночника с эпидуральными спинальными кровоизлияниями и кровоподтеками в области цервико-медуллярного соединения, вероятно, недооценены. Описанные изменения обнаруживались в 5 из 6 смертельных случаев «хлыстовой травмы» в результате встряхивания (Hadley et al., 1989). Проведено исследование с повторным обследованием с целью выявления патологии спинного и продолговатого мозга при неслучайной черепно-мозговой травме (Geddes et al., 2001), по результатам которого спинальное эпидуральное кровоизлияние, локализованное повреждение аксонов в области черепно-позвоночного соединения и повреждение корешков спинного мозга и ствола мозга выявлено у 11 из 37 детей после встряхивания.
Описанные повреждения следует подозревать у пациентов с остановкой дыхания или при наступлении смерти без выявления значимой субдуральной гематомы или отека мозга (см. описание цервико-медуллярного синдрома выше).

г) Патологические изменения при повреждении спинного мозга. Шейный отдел спинного мозга повреждается чаще всего (С1-С2, С5-С6). Вторыми по частоте участками повреждения являются сегменты Т12-L1 и L2-L5. При повреждении шейного отдела спинного мозга часто встречаются вывихи, а при повреждении пояснично-грудного отдела — компрессионные переломы. Грудной отдел позвоночника поддерживается ребрами, но при возникновении переломов часто возникают неврологические симптомы.
Спинной мозг заканчивается на уровне L1-L2 поясничного отдела позвоночника и повреждения ниже данного уровня приведут только к поражению конского хвоста. В данной области находятся способные регенерировать волокна периферических мотонейронов. Из 89 детей с переломами позвоночника или переломо-вывихами пояснично-грудного отдела позвоночника (Dogan et al., 2007) у 85% не было выявлено серьезных необратимых повреждений спинного мозга. Зуб второго шейного позвонка имеет эпифиз, который не окостеневает до семилетнего возраста, таким образом эпифизеолиз зуба второго шейного позвонка со смещением вперед является травмой, характерной для очень маленьких детей.
д) Клинические проявления. Клинические проявления повреждений спинного мозга варьируют в зависимости от локализации травмы, пораженных структур и тяжести повреждения.
Повреждение спинного мозга у новорожденных приводит к внезапной смерти во время родов или тетерапарезу (который может имитировать спинальную мышечную атрофию Вердинга-Хоффмана), вялому парапарезу, двустороннему спинальному параличу Эрба или парезу диафрагмы и дыхательных мышц (что требует постоянной искусственной вентиляции). Могут отмечаться очень живые спинальные сгибательные рефлексы, что маскирует истинный парапарез.
Сотрясение спинного мозга приводит к транзиторным неврологическим повреждениям с неясным механизмом развития. Утрата функции может быть полной или частичной, но признаки выздоровления появляются в течение часов или нескольких дней. Часто отмечается полное восстановление с сохранением физикальных признаков или симптомов дисфункции спинного мозга. Топографические синдромы поражения спинного мозга приведены в таблице ниже.
При тяжелых повреждениях спинного мозга развивается спинальный шок, затрагивающий отделы, находящиеся ниже поврежденного сегмента. Данное состояние характеризуется полной утратой двигательных и чувствительных функций и контроля над сфинктерами и сопровождается полной арефлексией, продолжающейся 2-6 недель. Постепенно восстанавливается мышечный ответ на пораженном участке, возникает спастичность с разгибательными рефлекса ми стопы, восстанавливается большая часть сгибательных рефлексов с последующим усилением глубоких сухожильных рефлексов. В конце появляются рефлексы разгибателей (спазмы), которые становятся преобладающим рефлекторным ответом.
Конечная клиническая картина повреждения спинного мозга в наиболее тяжелых случаях может быть представлена только рефлекторной активностью; при меньшей тяжести поражения функций сохраняются в различной степени. У трех четвертей пациентов с физиологически неполным поражением спинного мозга отмечалось значимое улучшение, более половины полностью выздоровели, в то время как сходные показатели улучшения отмечались только у 10% пациентов с физиологически полным разрывом спинного мозга (Hamilton и Myles, 1992).
е) Рентгенологические изменения. Рентгенологические исследования являются обязательными при травме спинного мозга. Часто выявляется перелом или вывих, но для их выявления может понадобиться особый вариант КТ с использованием трехмерных моделей. КТ (в частности, спиральная КТ) может выявить повреждения костей, не замеченные на рентгеновском снимке. Тем не менее, все манипуляции с пациентом следует осуществлять максимально осторожно для предотвращения появления повреждений или усиления уже имеющейся травмы.
МРТ в настоящее время является методом выбора при выявлении наличия или отсутствия сдавления и соответствующей протяженности поврежденных нервных структур. У детей возможно многоуровневое повреждение, и необходимо исследовать весь позвоночник. На МРТ можно выявить отек спинного мозга, набухание задних отделов, повреждение связок, кровотечение в спинном мозге, кровоизлияния в карманы корешков и разрывы корешков нервов. МРТ позволяет получить достоверную информацию о самом спинном мозге: острые кровоизлияния и свищи дают низкий сигнал в Т1-режиме, в то время как отек и точечные кровоизлияния выявляются хорошо (Davis, 1995).
Гематомиелия на МРТ свидетельствует об очень плохом прогнозе. При поздней визуализации можно выявить образование полостей в спинном мозге, которые могут прогрессировать вне зависимости от случайного или хирургического происхождения травмы (Avrahami et al., 1989).
ж) Лечение повреждения спинного мозга. Лечение повреждений спинного мозга в острой стадии включает придание правильной позы и предотвращение движений, в особенности это касается травм шейного отдела (Sonntag и Hadley, 1988). Относительно большой размер головы у детей приводит к сгибанию шеи, если ребенок просто лежит на плоской твердой поверхности. При всех серьезных травмах, особенно при повреждении головы, следует рассматривать вероятность травмы спинного мозга, и в настоящее время парамедики всегда иммобилизуют шейный отдел позвоночника и ведут пациента как при повреждении позвоночника до тех пор, пока не доказано обратное.
Консервативное лечение предпочтительно при стабильном состоянии позвоночника и отсутствии сдавления спинного мозга по результатам визуализации. Иммобилизация позвоночника может проводиться с помощью филадельфийского воротника или галоаппарата. В определенных случаях может быть показано скелетное вытяжение в раме Страйкера с использованием черепных фиксаторов или без них. Проводятся исследования с применением метилпреднизолона в высоких дозах (30 мг/кг болюсно, затем 5,4 мг/кг в час в течение 23 часов). Несмотря на вдохновляющие результаты применения GM1 ганглиозидов, имеются серьезные сомнения в их эффективности и безопасности.
Хирургическое лечение показано:
1) в случае подозрения на блок спинномозгового канала,
2) при ранениях с фрагментами костей в позвоночном канале и
3) при возможности ухудшения неврологических нарушений из-за вероятного наличия поддающейся лечению спинальной эпидуральной гематомы (Tender и Awasthi, 2004),
4) в случае вывиха позвоночника, не поддающегося коррекции с помощью скелетного вытяжения.
Для восстановления стабильности может понадобиться укрепление шейного отдела позвоночника и пересадка кости.
Любое хирургическое вмешательство должно проводиться под контролем соматосенсорных вызванных потенциалов; в случае, если вызванные потенциалы отсутствуют или не улучшаются при проведении хирургического лечения, можно говорить о неблагоприятном прогнозе (Tsirikos et al., 2004).
— Также рекомендуем «Энцефалопатия при отравлении, утоплении у ребенка»
Редактор: Искандер Милевски. Дата публикации: 26.12.2018
Источник
Травма спинного мозга у детей. Диагностика и лечение
Острое травматическое повреждение спинного мозга у детей может возникать в результате непрямой травмы, вызванной чрезмерным сгибанием, переразгибанием или вертикальной компрессией. Однако перелом со смешением позвонков или эпидуральное кровоизлияние могут также приводить к нарушению целости спинного мозга вследствие его сдавления. Как и при травме головного мозга, степень повреждения спинного мозга может быть различной и включает сотрясение, ушиб, разрыв и рассечение.
Восстановление функции спинного мозга зависит от обширности поражения, а также от адекватного лечения как в остром периоде, так и в процессе долговременной восстановительной терапии. Основные причины травмы спинного мозга — травматичные роды в ягодичном предле-жании, жестокое обращение с ребенком (включая травму вследствие сотрясения), автомобильная травма и травма ныряльщика, падение с лестницы (с высоты) на игровой площадке и врожденные дефекты, например пороки развития позвоночника при синдроме Дауна.
У пациентов с синдромом Дауна имеется тенденция к нестабильности в атлантоаксиальном сочленении в результате слабости поперечных связок. Атлантоаксиальная нестабильность определяется как расстояние более 4,5 мм между зубовидным отростком II шейного (осевого) позвонка и передней дугой атланта. Последствием атлантоаксиальной нестабильности может быть компрессия спинного мозга (миелопатия). Не существует единого мнения о целесообразности скринингового радиографического исследования у детей с синдромом Дауна для выявления предрасположенности к травмам спинного мозга. В настоящее время рекомендуется:
1) рентгенография шейного отдела позвоночника в боковой проекции в положении сгибания в возрасте 5-8,10-12 и 18 лет у пациентов с синдромом Дауна, так как атлантоаксиальная нестабильность может формироваться в периоды активного роста;
2) детям с атлантоаксиальной нестабильностью не следует заниматься такими сопряженными с риском травм видами спорта, как ныряние, акробатика и футбол; 3) необходима рентгенография шейного отдела позвоночника перед оперативным вмешательством и терапевтическими программами, предполагающими активные движения или манипуляции в шейном отделе позвоночника; 4) родители и врачи должны знать симптомы компрессии спинного мозга: боль в шее, недержание мочи и кала, вынужденное наклонное положение головы, нарушение походки, атаксия, гиперрефлексия, слабость, спастичность и тетраплегия; 5) необходимо быстрое обследование (рентгенография шейного отдела позвоночника, КТ, МРТ) с последующим решением вопроса об оперативном лечении у пациентов с признаками миелопатии.
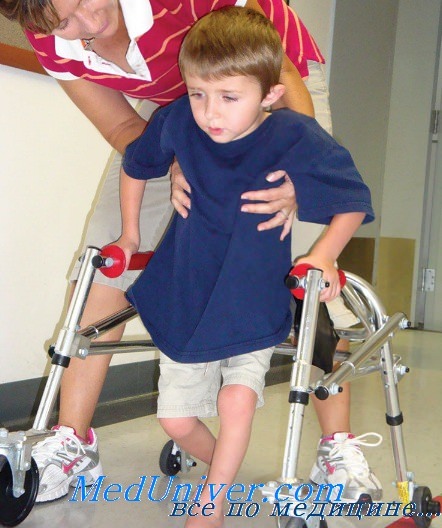
Тяжелая травма спинного мозга проявляется симптомами спинального шока — вялый паралич, арефлексия и потеря чувствительности. Симптомы спинального шока возникают в результате синаптической дисфункции каудальнее (ниже) области повреждения и могут сохраняться до 4 нед. В конечном итоге появляются рефлекторные сгибательные движения с последующей разгибательной рефлекторной активностью в сочетании с повышением сухожильных рефлексов, спастичностью и формированием автоматического мочевого пузыря.
Перелом со смещением на уровне CV-CVI — наиболее частая причина острой травмы спинного мозга, проявляется в виде вялого тетрапареза, нарушения функции сфинктеров и чувствительных расстройств, уровень которых соответствует верхнему краю грудины. Поперечное поражение спинного мозга в верхнешейном отделе (CI—СII) вызывает остановку дыхания; в отсутствие ИВЛ наступает летальный исход. Переломы в нижнегрудной области (ThXII-LI) могут вызвать синдром конуса спинного мозга (conus medullaris), который включает нарушение функции сфинктеров мочевого пузыря и прямой кишки, вялый парез и чувствительные расстройства в нижних конечностях. Травма спинного мозга возможна и при отсутствии перелома позвоночника.
Центральное поражение спинного мозга может возникать в результате ушиба и кровоизлияния, в типичных случаях верхние конечности поражаются в большей степени, чем нижние. Выявляются признаки периферического паралича в верхних конечностях и признаки центрального паралича в нижних конечностях, дисфункция мочевого пузыря и отсутствие чувствительности ниже зоны поражения. Возможно значительное восстановление функций, особенно в нижних конечностях.
При повреждении спинного мозга необходима стабилизация и иммобилизация позвоночника на месте травмы с помощью шины-воротника или мешков с песком. Следует поддерживать адекватную проходимость дыхательных путей, при необходимости — искусственное дыхание; лечение шока проводится адекватным возмещением объема жидкости. Важно немедленно (уже до транспортировки больного) начать внутривенное введение метилпреднизолона в высоких дозах (30 мг/кг — болюсное введение, в дальнейшем — 5,4 мг/кг/ч в течение 24 ч). Если введение кортикостероидов начинается в течение 3-8 ч после травмы, терапия должна продолжаться в течение 48 ч. После транспортировки больного необходима рентгенография позвоночника, в том числе в косой проекции. Примерно у 50 % детей с тяжелой травмой спинного мозга на рентгенограммах позвоночника не отмечается патологических изменений.
Ламинэктомия с исследованием состояния спинного мозга — метод выбора у пациентов с прогрессирующими неврологическими нарушениями и изменениями на КТ или МРТ, позволяющими предположить эпидуральное кровоизлияние или кровоизлияние в вещество спинного мозга (интраспинальное). Дополнительные методы лечения включают коррекцию дисфункции мочевого пузыря и желудочно-кишечных расстройств, адекватное питание, уход за кожей и мультидисциплинарную программу реабилитации. Прогноз при травме спинного мозга непосредственно зависит от обширности поражения. Восстановление может продолжаться в течение длительного периода — от нескольких месяцев до нескольких лет. Прогноз при центральном поражении спинного мозга лучше, чем при травмах, вызывающих поперечное поражение.
— Также рекомендуем «Синдром фиксированного спинного мозга у детей. Диастематомиелия»
Оглавление темы «Болезни нервной системы у детей»:
- Диагностика вирусного менингоэнцефалита у детей. Дифференциация
- Лечение вирусного менингоэнцефалита у детей. Прогноз
- Эозинофильный менингит у детей. Диагностика и лечение
- Абсцесс мозга у детей. Причины
- Диагностика и лечение абсцесса мозга у детей
- Доброкачественная внутричерепная гипертензия у детей. Диагностика и лечение
- Опухоли спинного мозга у детей. Диагностика и лечение
- Травма спинного мозга у детей. Диагностика и лечение
- Синдром фиксированного спинного мозга у детей. Диастематомиелия
- Сирингомиелия у детей. Диагностика и лечение
Источник
ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ СПИННОГО МОЗГА У ДЕТЕЙ
Ларькин И.И.,
Ларькин В.И., Преображенский А.С, Горева Л.М.
ФГБОУ ВО
ОмГМУ Минздрава России, БУЗОО ГДКБ
№ 3, г. Омск,
Россия
ТРАВМАТИЧЕСКИЕ
ПОВРЕЖДЕНИЯ СПИННОГО МОЗГА У ДЕТЕЙ
По
данным различных авторов, травма спинного мозга у детей составляет от 1 до 10 %
всех повреждений позвоночника [1-3]. Анатомо-физиологические особенности
детского организма способствуют развитию особого вида повреждений – синдрому SCIWORA (Spinal cord injury without radiographic
abnormality) – повреждению спинного мозга без рентгенологических признаков
повреждений позвоночника. Это повреждение описано D. Pang и соавт. в 1982 [4]. Авторы объяснили возникновение
данного феномена у детей относительно большей растяжимостью позвоночника, чем
спинного мозга. На сегодняшний день существует значительное число публикаций,
освещающих различные аспекты патогенеза, диагностики и даже оперативного
лечения при синдроме SCIWORA. Широкое
внедрение МРТ расширило наши представления о течении патологических процессов и
прогнозировании исходов данных повреждений. Появилось новое понятие – SCIWONA (spinal cord injury without neuroimaging
abnormality), отражающее наличие у пострадавшего клинических признаков
повреждения спинного мозга без МРТ изменений [5]. Однако данные вопросы
диагностики, особенностей клинических проявлений и их оценка недостаточно
освещены в отечественной литературе, что объясняет актуальность нашего
сообщения [6, 7].
Цель – изучить
особенности клинической и МРТ диагностики повреждений спинного мозга, ведущие
механизмы повреждений и возрастные особенности клинических проявлений
повреждений спинного мозга у детей.
МАТЕРИАЛЫ И МЕТОДЫ
Проведен ретроспективный анализ 112 клинических
случаев травм спинного мозга у детей в возрасте до 15 лет, находившихся на
лечении в отделении детской нейрохирургии БУЗОО ГДКБ № 3 с 2007 по 2017 год.
Всем пациентам проводилась клиническая оценка неврологического дефицита,
рентгенография позвоночника в 2 проекциях. Степень неврологического
дефицита оценивалась по шкале Frankel. Всем пациентам
выполнена МРТ позвоночника и спинного мозга. Повреждение позвоночника
оценивалась по Игнатьеву Ю.Т. (2000).
Выделено 2 группы исследования:
группа А (n = 72), пострадавшие с синдром SCIWORA, и группа В (n =
40), пациенты, у которых повреждения спинного мозга сочетались со стабильными
повреждениями позвоночника. С целью изучения клинических особенностей в каждой
группе выделили подгруппы: А1 и В1 – дети в возрасте до 7 лет, А2 и В2 –
дети в возрасте старше 7 лет.
Критерии включения в исследование:
возраст до 15 лет, отсутствие сопутствующих заболеваний и повреждений
позвоночника и ЦНС, которые могли оказать влияние на исследование, отсутствие
повреждений позвоночника или стабильные повреждения позвоночника.
Критерии исключения: возраст старше 15 лет,
наличие сопутствующей патологии позвоночника и ЦНС, возможность оказать влияние
на результат исследования, нестабильные повреждения позвоночника.
Для обработки результатов использовался
метод отношения шансов, статистическая значимость отношения шансов оценивалась
с помощью доверительных интервалов, а также использовался критерий хи-квадрат с
поправкой Йейтса, расчеты проводились в MS Excel 2007.
Исследование одобрено этическим
комитетом ОмГМА (выписка из протокола № 59 от 12.12.2013 г.).
РЕЗУЛЬТАТ ИССЛЕДОВАНИЯ
В обеих группах преобладал бытовой
травматизм (91,6 % в группе А и 95 % в группе В), чаще страдали
мальчики (58,3 % в группе А и 78 % в группе В). Ведущие механизмы травматических повреждений представлены в таблице
1.
Таблица 1. Ведущие
механизмы травмы позвоночника и спинного мозга у детей
Ведущий механизм | Компрессионная флексия | Дистракционная флексия | Дистракционная экстензия | Торсионная флексия | Вертикальная компрессия | Неустановленный |
Группа А / | 39 | 3 | 23 | 5 |
| 2 |
Группа В / | 29 | 4 | 2 | 1 | 2 | 2 |
Всего | 68 | 7 | 25 | 6 | 2 | 4 |
Отношение | 0.448 | 0.391 | 8.918 | 2.91 | 0.05 | 0.543 |
Границы | 1.386-3.476 | 1.159-3.699 | 7.413-10.509 | 1.727-5.216 | 1.391-8.933 | 1.457-3.568 |
χ2 | 15 | 1.5 | 42.6 | 6.9 | 5.4 | 0.9 |
Примечание:
* – р < 0,05.
Сравнение исследуемых групп при помощи метода отношения шансов, а также
критерия χ2 показало следующие результаты. Для таких видов травм,
как компрессионная флексия (ОШ = 0,448), дистракционная флексия (ОШ =
0,391), вертикальная компрессия (ОШ = 0,05), неустановленный (ОШ = 0,543),
шансы выше в группе В; в то же время шансы получить такие виды травм, как
дистракционная экстензия (ОШ = 8,918) и торсионная флексия (ОШ = 2,91),
значительно выше для группы А.
Корреляционный анализ показал достаточно
тесную прямую зависимость между группами А и В (коэффициент корреляции r = 0,83).
В нашем исследовании у пострадавших
преобладала компрессионная флексия, что
подтверждают данные других исследователей. В части случаев механизм травмы
установить не удалось.
Все
дети предъявляли жалобы на боли в месте повреждения. Дети группы В часто (в
82,5 %) предъявляли жалобы на затруднения дыхания после получения
повреждений. Основная часть детей (96,4 %) дополнительно предъявляли
жалобы на преходящую слабость в конечностях, нарушение чувствительности,
чувство «прохождения электрического тока». У детей дошкольного возраста
родители часто отмечали нарушения опоры на ноги, затруднение передвижения
ребенка. Однако данные жалобы не всегда учитывались на догоспитальном уровне.
При поступлении у пациентов отмечался умеренный неврологический дефицит. Но в группе А
отмечались более тяжелые клинические проявления, особенно в группе А1. Это
связано с анатомо-физиологическими особенностями детского возраста и ролью анамнеза
в выявлении повреждений (табл. 2).
Таблица 2. Степень неврологического дефицита при поступлении (по Frankel)
Группа | Тип повреждения по Frankel | Общее число | ||||
А | В | С | D | Е | ||
Группа А | 4 (5.60 %) | 25 (34.70 %) | 43 (59.70 %) | 72 (64.30 %) | ||
Группа А1 | 2 (18.20 %) | 5 (45.50 %) | 4 (36.40 %) | 11 (9.80 %) | ||
Группа А2 | 2 (3.30 %) | 20 (32.80 %) | 39 (63.90 %) | 61 (54.50 %) | ||
Группа В | 11 (27.50 %) | 29 (72.50 %) | 40 (35.70 %) | |||
Группа В1 | 2 (33.30 %) | 4 (66.70 %) | 6 (5.40 %) | |||
Группа В2 | 9 (26.50 %) | 25 (73.50 %) | 34 (30.40 %) | |||
Отношение | 1.402 | 0.562 | ||||
Границы | 0.556-2.249 | 0.276-1.401 | ||||
Примечание:
* – р < 0,05.
Анализ групп методом отношения шансов
показывает, что более тяжелая степень соответствует группе А (тип D, ОШ = 1,402), более легкая степень характерна
для группы В (тип Е, ОШ = 0,562).
Травма спинного мозга сопровождалась
повреждением позвоночника на различных уровнях (табл. 3).
Таблица 3. Локализация
повреждения позвоночника
Шейный отдел позвоночника | Грудопоясничный отдел | Неуточненная локализация | |
Группа А | 36 (50.00 %) | 31 (43.10 %) | 5 (6.90 %) |
Группа В | 1 (2.50 %) | 39 (97.50 %) | 0 (0.00 %) |
Для группы В абсолютное большинство
повреждении приходилось на грудо-поясничный отдел позвоночника (97,5 %), в
то время как для группы А в большей степени характерна локализация повреждений
в шейном отделе позвоночника (50 %).
МРТ исследование выявило в группе А
изменения со стороны спинного мозга у 1 пациента (рис. 1), в группе В
изменения в спинном мозге не выявлены. Выявлены переломы позвоночника 2 и 3 типа
по Игнатьеву Ю.Т. (2000), что соответствовало повреждению типа А1 «АО spinal fracture classification». В одном
случае на шейном уровне выявлены переломы позвоночника с кровоизлиянием под
заднюю продольную связку (рис. 2).
Рисунок 1. Пациентка П. 9 лет. МРТ шейного
отдела позвоночника в 1-е сутки. Гиперинтенсивный сигнал на уровне С6-С7 в
режиме T2. Признаков повреждения позвоночника не выявлено. Клинически умеренный
тетрапарез. Синдром Горнера. По шкале Frankel
повреждение С.
Рисунок 2. МРТ пациента 9 лет. Компрессионный перелом
тел С4, С5, С6, С7 позвонков, посттравматическая дископатия С4-С5, С6-С7,
гематома области задней продольной связки. Сотрясение спинного мозга. Уровень Е
по шкале Frankel. Второй снимок – МРТ контроль через 34 дня.
Во всех случаях отмечался достаточно
быстрый регресс неврологических проявлений, кроме представленного случая с
кровоизлиянием в спинной мозг. Пациентка при выписке оценивалась по шкале Frankel тип D. У одного
ребенка 4 лет без изменения на МРТ (синдром SCIWONA) восстановление растянулось на 3 недели.
ОБСУЖДЕНИЕ
Под нашим наблюдением оказалось 112 пациентов
детского возраста с травмой спинного мозга. Чаще (64,3 %) отмечалось
повреждение спинного мозга без повреждений позвоночника (синдром SCIWORA). Причем в большинстве случаев отмечались повреждения без
МРТ изменений со стороны спинного мозга (SCIWONA), что отличается от данных зарубежных авторов [8, 9]. Это
объясняется прежде всего механизмами травмы. Зарубежные авторы отмечают
значительное число дорожных и спортивных повреждений у детей, особенно в
контактных видах спорта [10, 11]. В наших наблюдениях преобладают бытовые
травмы, чаще связанные с шалостью. Наиболее часто отмечались повреждения
спинного мозга в шейном отделе, что объясняется повышенной подвижностью данного
отдела позвоночника [3, 4]. Вызывает интерес достаточно частая травма спинного
мозга в грудном отделе, без повреждений позвоночника. Вероятно, здесь важную
роль играет сосудистый фактор [12, 13]. Об отсроченных клинических проявлениях
синдрома SCIWORA сообщалось в литературе [14].
Анализируя клинические особенности
пострадавших группы А установили, что преобладают двигательные нарушения над
чувствительными. Нарушения поверхностной чувствительности выявлены только у 12 пациентов,
и они носили сегментарный характер. Ни в одном случае мы не выявили нарушения
глубокой чувствительности, рабочей версией, объясняющей данный феномен, может
быть известная особенность кровоснабжения спинного мозга (спазм передней
спинальной артерии, развивающийся при тракционном повреждении).
Травмы спинного мозга со стабильными
повреждениями позвоночника также отличались относительно быстрым регрессом
неврологического дефицита.
ВЫВОДЫ:
1. У детей преобладает травма спинного мозга
без повреждений позвоночника (синдром SCIWORA до 64,3 %,
по нашим данным). Ведущий механизм – компрессионная флексия и дистракционная
экстензия.
2. В дошкольном возрасте отмечаются более
тяжелые повреждения спинного мозга. Особенностью неврологического дефицита при
данной травме является преобладание двигательных нарушений над чувствительными.
3. Травматические изменения в спинном мозге
на МРТ выявляются достаточно редко, и повреждения чаще имеют благоприятный
исход.
Информация
о финансировании и конфликте интересов
Исследование не имело спонсорской
поддержки.
Авторы декларируют отсутствие явных и
потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
ЛИТЕРАТУРА
/ REFERENCES:
1. Agadzhanyan VV, Yakushin
OA, Shatalin AV, Novokshonov AV. The importance of early interhospital
transportation in complex treatment of patients with acute spine and spinal
cord injury. Polytrauma. 2015; (2):
14-20. Russian (Агаджанян В.В., Якушин О.А., Шаталин
А.В., Новокшонов А.В. Значение ранней межгоспитальной транспортировки в комплексном
лечении пострадавших с позвоночно-спинномозговой травмой в остром периоде
//Политравма. 2015. № 2. С. 14-20)
2. Yakushin OA, Novokshonov
AV, Krashennikova LP, Kubetskiy LP, Glebov PG, Kitiev IBG. The result of
complex treatment of a child with severe spinal cord injury. Polytrauma. 2012; (4): 63-68. Russian (Якушин О.А., Новокшонов
А.В., Крашенинникова Л.П., Кубецкий Л.П., Глебов П.Г., Китиев И.Б.Г. Результат комплексного
лечения ребенка с тяжелой травмой спинного мозга //Политравма. 2012. № 4.
C. 63-68)
3. Honda S. Spinal cord injury
[Electronic resource. Orthopaedia.
2010. URL: https://www.orthoworlds.com
4. Pang D, Wilberger JE.
Spinal cord injury without radiographic abnormalities in children. J. Neurosurg. 1982; 57(1): 114-129
5. Trigylidas T, Yuh SJ,
Vassilvadi M, Matzinger MA, Mikrogianakis A. Spinal cord injuries without radiographic abnormality at two pediatric
trauma centers in Ontario. Pediatric
Neurosurgery. 2010; 46(4): 283-289
6. Larkin
II, Larkin VI, Katina MM, Kudrenko SS. Diagnosis of vertebromedullary failure
syndrome in children from the perspective of staging of the pathologic process.
Spinal Surgery. 2009; (1):
64-68. Russian (Ларькин И.И., Ларькин В.И., Катина
М.М., Кудренко С.С. Диагностика синдрома вертебро-медуллярной недостаточности у
детей с позиции фазности патологического процесса //Хирургия позвоночника. 2009.
№ 1. С. 64-68)
7. Glazkov RV, Yakovenko IV,
Vereshchako AV. Complex point estimation of spine and spinal cord injury. Polytrauma. 2013; (3): 16-21. Russian (Глазков Р.В., Яковенко
И.В., Верещако А.В. Комплексная бальная оценка травмы позвоночника и спинного
мозга //Политравма. 2013. № 3. С. 16-21)
8. Sellin JN, Steele WJ, Simpson L, Huff WX, Lane BC, Chern JJ et al. Multicenter retrospective evaluation of the validity of the
Thoralumbar Injury Classification and Severity Score system in clildren. J. Neurosurg.
Pediatr. 2016; 18(2): 164-170
9. Boese CK, Oppermann J, Siewe J, Eysel P, Scheyerer MJ, Lechler P. Spinal cord injury without radiologic abnormality in children: a
systematic review and meta-analysis. Trauma
acute care Surg. 2015; 78(4): 874-882
10. Carroll T, Smith CD, Liu X, Bonaventura B, Mann N, Liu J et al. Spinal cord injury without radiologic abnormality in
children: a systematic review. Spinal
Cord. 2015; 53(12): 842-848
11. Launay F, Leet AI, Sponseller PD. Pediatric spinal cord injury without radiographic
abnormality: a meta-analysis. Clin.
Orthop Relat Res. 2005; (433): 166-170
12. Kriss VM, Kriss TC. SCIWORA (spinal cord injury without radiographic abnormality) in
infant and children. Clin. Pediatr.
1996; 35(3): 119-124
13. Koestner AJ, Hoak SJ. Spinal cord injury without radiographic abnormality (SCIWORA) in
children. J. Trauma Nurs. 2001; 8(4):
101-108
14. Yamaguchi S, Hida K, Akino M, Yano S, Saito H, Iwasaki Y. A case of pediatric thoracic SCIWORA following minor trauma. Child Nerv Syst. 2002; 18(5): 241-243
Статистика просмотров
Ссылки
- На текущий момент ссылки отсутствуют.
Источник
