Ультразвук при лечении гематом
открыта страница: травматология: ушибы эффективное лечение
Мягкие ткани это кожа и то, что находится под ней, кроме костей и внутренних органов. Мягкие ткани чаще всего страдают от ушибов — механических травм, при которых не происходит серьезного нарушения целостности кожи.
Причины возникновения ушибов.
Как правило, ушибы возникают в результате удара или падения.
Что происходит при ушибе.
При ушибе происходит повреждение кожи, подкожной жировой клетчатки и мышц, также могут пострадать проходящие в них кровеносные сосуды и нервы. Из травмированных сосудов вытекает кровь. Она может: пропитывать окружающие ткани образуется кровоподтек — синяк, скапливаться в тканях появляется гематома, изливаться в расположенные рядом полости, например, в суставы.
Кровотечение из мелких сосудов самопроизвольно останавливается примерно за 5-10 минут. Из крупных может продолжаться более суток. Цвет синяка зависит от давности травмы: свежий имеет багрово-синюшный цвет, через 3-4 дня он становится сине-желтым, а на 5-6-е сутки желтеет. На месте ушиба обязательно появляется припухлость отек, возникает боль, которая со временем проходит, но неприятные ощущения при движении или ощупывании еще долго сохраняются. При сильных ушибах не исключено нарушение работы близлежащих органов.
Диагноз
Ушибы могут быть серьезными, тогда требуется срочная помощь специалиста, и не очень, тогда достаточно приложить к больному месту лед. Сам пациент понять это вряд ли сможет, поэтому в любом случае ему необходимо обратиться к врачу-травматологу. Очень важно в первые часы после ушиба уточнить, не пострадали ли кости, суставы и внутренние органы, нет ли переломов. Для этого требуется сделать рентген скелета и при необходимости провести обзорную рентгеноскопию органов брюшной полости. Особенно опасны ушибы для профессиональных спортсменов. Для них необходимо своевременное и эффективное лечение. Быстрому восстановлению организма способствует применение медикаментозных средств, профессионального медицинского оборудования ЭСМА и других аппаратов.
Лечение ушибов
Пострадавшему необходим полный покой, особенно, если имеется подозрение на осложненную травму. В первые часы после ушиба главная задача врача остановить кровотечение и уменьшить размеры кровоподтека или гематомы. Для этого к больному месту прикладывают холодные компрессы или полиэтиленовые пакеты со льдом, накладывают тугую повязку. При травмах конечностей место ушиба заматывают эластическим бинтом, а сверху прикладывают пузырь со льдом. Больную ногу или руку желательно держать в возвышенном положении, а чтобы не нарушилось кровообращение, повязку необходимо время от времени ослаблять. Охлаждение места ушиба продолжают в течение первых суток. Если ушиб находится на туловище или лице, наложить тугую повязку невозможно. Поэтому используют только холодные примочки со свинцовой или простой водопроводной водой, охлажденной в холодильнике. По мере согревания примочки меняют.
Спустя 24-36 часов холод уже не нужен. Теперь место ушиба необходимо прогревать. Это поможет быстрейшему снятию отека и рассасыванию гематомы. Больному назначают теплые ванны, сухие и полуспиртовые компрессы.
В средних и особо тяжелых случаях необходимо обязательное применение физиотерапевтических процедур: УВЧ-терапия, магнитотерапия, электрофорез йодистого калия, лидазы, ронидазы. Физиотерапевтические процедуры проводятся с помощью медицинского оборудования, профессиональных медицинских аппаратов ЭСМА и других приборов. Иногда в результате ушиба может образовать гематома с четкой границей. Если она долго не рассасывается самостоятельно, ее необходимо опорожнить хирургическим путем. Обычно это делается методом пункции.
Профессиональное медицинское оборудование и аппараты для спортивной восстановительной медицины ЭСМА.
На фото представлены следующие модели аппаратов:
Компьютерный медицинский аппарат — комплекс ЭСМА 12SK КАВАЛЕР
Миостимулятор ЭСМА 12.20 КОМБИ
Аппараты ЭСМА косметология
Аппараты ЭСМА терапия
Аппараты ЭСМА спортивная медицина, фитнес
Спорт высших достижений
Источник
Ультразвуковая терапия, УЗТ, фото ультразвук, лечение ультразвуком, ультразвук лечение
Описание метода
Ультразвук представляет собой высокочастотные колебания частиц среды. Частота ультразвуковых колебаний лежит в неслышимом для человека акустическом диапазоне (свыше 20 кГц). В физиотерапевтической практике используют ультразвуковые колебания частотой от 800 до
3000 кГц, в ультразвуковой хирургии — от 20 до 100 кГц. Дотирование осуществляется по интенсивности ультразвука, длительности воздействия, а также по режиму генерации ультразвука (непрерывный, импульсный). Интенсивность ультразвука до 0,4 Вт/см.кв. считается низкой, в пределах 0,5-0,8 Вт/см.кв. — средней, 0,9-1 Вт/см.кв. и выше
— высокой. Как правило, в лечебных целях используют ультразвук интенсивностью не выше 1 Вт/см.кв. В непрерывном режиме генерируется поток ультразвуковых волн на протяжении всего времени воздействия. Импульсный режим предусматривает применение импульсов ультразвука с частотой 50 Гц и длительностью 2,4 и 10 мс. Для лечебного применения
ультразвук получают с помощью специальной аппаратуры, работа которой основана на принципах обратного пьезоэлектрического эффекта. Поглощение ультразвука патологическими тканями зависит от их акустических свойств и частоты ультразвуковых колебаний. Интенсивность ультразвука частотой 800-900 кГц уменьшается примерно
вдвое в мягких тканях на глубине 4-5 см, а при частоте около 3000 кГц — на глубине 1,5-2 см. Жировая ткань поглощает ультразвук примерно в 4 раза, мышечная — в 10 раз, а костная — в 75 раз сильнее, чем кровь. Наиболее сильное поглощение ультразвука наблюдается на границе тканей, обладающих разными акустическими свойствами (кожа — подкожная
клетчатка, фасция — мышца, надкостница — кость). Поглощение ультразвука заметно меняется при изменении состояния ткани в связи с развитием в ней патологического процесса (отек, инфильтрация, фиброз и др.).
Основы физического, физиологического и лечебного действия ультразвука
Механизм биологического действия ультразвука обусловлен 3 факторами: механическим, термическим и физико-химическим. Ультразвук обладает выраженным противовоспалительным действием, которое обусловлено тепловым, рассасывающим и сосудорасширяющим его влиянием, а также значительным ускорением скорости крово- и
лимфооттока. В основе ультразвуковой терапии лежит специфический характер взаимодействия ультразвука с биологическими тканями. Первичный эффект действия ультразвука проявляется влиянием на тканевые и внутриклеточные процессы; изменение процессов диффузии и осмоса, проницаемости клеточных мембран, интенсивности
протекания ферментативных процессов, окисления, кислотно-щелочного равновесия, электрической активности клетки. В тканях под влиянием ультразвука активируются обменные процессы, увеличивается содержание нуклеиновых кислот и стимулируются процессы тканевого дыхания. Под влиянием ультразвука повышается проницаемость
стенок сосудов, поэтому воздействие ультразвука на ткани, находящиеся в состоянии воспаления с выраженными экссудативными явлениями, может вызвать ухудшение течения патологического процесса. Это следует учитывать при ультразвуковой терапии острых воспалительных заболеваний. В то же время отмечено рассасывающее действие ультразвука
на продуктивное воспаление, что позволяет применять его при разрешающихся подострых и хронических воспалительных процессах. Установлено выраженное спазмолитическое действие ультразвука, на чем основано его применение в лечебных целях при бронхоспазмах, дискинезиях кишечника, спазмах мочевого пузыря, почечной колике и др. Одним из
специфических свойств ультразвука является «разволокняющее» действие, которое способствует менее грубому рубцеванию и приводит, в известной мере, к рассасыванию (размягчению) уже сформировавшейся рубцовой ткани, вследствие расщепления пучков коллагеновых волокон на отдельные фибриллы, их отделения от аморфного цементирующего
вещества соединительной ткани. На этом основано применение ультразвука при заболеваниях и повреждениях опорно-двигательного аппарата, нервов, а также рубцовых и спаечных процессах после оперативных вмешательств и воспалительных заболеваний. Относительно небольшие дозы ультразвука оказывают стимулирующее влияние на процессы регенерации
в различных тканях; большие дозы угнетают эти процессы. Действие ультразвука на организм больного характеризуется также и эффектом, который связывают с торможением и блокированием проведения болевого импульса в нервных клетках специальных ганглиев и по нервным волокнам. Этот эффект лег в основу применения ультразвуковой терапии при
лечении заболеваний и патологических состояний, сопровождающихся выраженным болевым синдромом (невралгии, остеохондроз, миозит и др.). Совокупность ответных реакций организма больного на действие ультразвука включает как местные тканевые изменения (активацию ферментативных и трофических процессов, микроциркуляции, стимуляцию
регенерации и др.), так и сложные нейрогуморальные реакции. Происходит стимуляция адаптивных и защитных механизмов, повышение неспецифической резистентности организма, активация механизмов восстановления и компенсации. В физиотерапии широко применяется метод фонофореза (ультрафонофореза, сонофореза) лекарственных средств,
объединяющий действие двух агентов: физического фактора (т.е. ультразвука) и химического (лекарственного препарата), вводимого в организм с его помощью. Под действием ультразвука лекарственное средство проникает в эпидермис, откуда диффундирует в кровь и лимфу. Для обеспечения акустического контакта с ультразвуковой головкой аппарата кожу в области
воздействия перед процедурой смазывают контактным веществом (вазелиновым, растительным маслом, лекарственной смесью). Воздействие на кисти, стопы, лучезапястные, локтевые, голеностопные суставы проводят, погрузив их в ванночку с водой (t° воды 32-36°). Обычно применяют так называемую лабильную методику воздействия, при которой
ультразвуковую головку медленно перемещают по коже; при проведении процедуры в воде соответствующие движения излучателем проводят на расстоянии 1-2 см. от поверхности кожи. Иногда применяют так называемую стабильную методику, при которой ультразвуковая головка на протяжении всего периода воздействия неподвижна относительно облучаемого
участка. Ультразвуковое воздействие осуществляют на соответствующие участки поверхности тела (так называемые поля), площадь каждого из них составляет 150-250 см.кв. При первых процедурах воздействуют на 1-2 поля, при хорошей переносимости начиная с 3-4-й процедуры количество полей можно увеличить до 3-4. Продолжительность воздействия
на 1 поле от 2-3 мин до 5-10 мин, а длительность всей процедуры не более 12-15 мин. Процедуры проводят ежедневно или через день, на курс назначают от 6 до 12 процедур. В травматологии и ортопедии ультразвукова терапия широко используют в комплексном лечении последствий травм органов опорно-двигательного аппарата, а также в
восстановительном периоде после реконструктивных операций на суставах, мышцах, сухожилиях. Рассасывающую ультразвуковую терапию в импульсном режиме и небольших дозах применяют при гематомах и гемартрозе, начиная с 3-4-го дня после травмы. При этом воздействие направлено непосредственно на пораженные суставы, мышцы, сухожилия,
нервы. Для усиления обезболивающего действия ультразвука при травмах назначают фонофорез анальгина. Применение ультразвука при консервативной терапии в урологии стало возможным с созданием специальных аппаратов, которые позволяют воздействовать на пораженный орган (предстательную железу, мочеиспускательный канал, мочевой пузырь)
с помощью внутриполостных излучателей. Наибольшая эффективность достигается с помощью ультразвука интенсивностью 0,3-0,4 Вт/см.кв. в импульсном режиме 4-10 мс в течение 5-7 мин для больных хроническим циститом, простатитом и при послеоперационном недержании мочи; 0,8-1 Вт/см.кв. в непрерывном режиме в течение
8-10 мин, при болезни Пейрони и наличии конкремента в нижней трети мочеточника ультразвуковая терапия проводятся ежедневно (всего 10-15 сеансов). В гинекологии применяют внеполостные и полостные (влагалищные) методики. При внеполостных методиках ультразвуковые воздействия осуществляют в паховой, надлонной и
гипогастральной областях. Влагалищную ультразвуковую терапию проводят с помощью специального влагалищного излучателя. При этом используют в основном малые и средние дозы ультразвука; большая интенсивность ультразвука (1 Вт/см.кв) показана при выраженном спаечном процессе. В офтальмологии ультразвуковую терапию применяют при свежих
деформирующих рубцах кожи, век и конъюнктивы, склеритах, иридоциклитах, инфильтратах и свежих помутнениях роговицы, кровоизлияниях в переднюю камеру и стекловидное тело (спустя 7-10 дней), рыхлых хрусталиковых массах в области зрачка и в передней камере после травм и операций, пигментной дегенерации сетчатки, частичной атрофии зрительного
нерва. Ультразвуковую терапию часто сочетают с фонофорезом антибактериальных, десенсибилизирующих, рассасывающих, гипотензивных средств, мидриатиков, протеолитических ферментов. Процедуры проводятся ежедневно или через день (всего 10-20 процедур). Воздействие ультразвуком на глаз осуществляется через слой стерильного
изотонического раствора хлорида натрия с помощью ванночек различной конструкции. Для проведения фонофореза ванночка заполняется раствором лекарственного вещества. В дерматологии ультразвуковая терапия используют при различных нейродермитах, трофических изменениях кожи, рубцово-спаечных процессах. Воздействие ультразвуком с
частотой 2,64 мГц осуществляют в зоне очага поражения и соответствующих ему рефлексогенных паравертебральных областях. Для лечения заболеваний кожи применяют, как правило, ультразвук малой интенсивности, за исключением рубцово-спаечных процессов, при которых используют ультразвук интенсивностью до 1 Вт/см.кв. При заболеваниях уха,
горла и носа используют лабильную или стабильную методику ультразвуковой терапии. Ультразвуковое воздействие по лабильной методике проводят на кожу области поражения, по стабильной методике — эндоназально. При ЛОР-заболеваниях и в стоматологии ультразвуковая терапия проводится при артрите и артрозе височно-нижнечелюстного сустава,
гайморите, контрактуре жевательных мышц, пародонтозе, пародонтите, а также для обработки простых и гнойных ран. Курс лечения состоит из 10-12 процедур, которые проводят ежедневно или через день. Повторные курсы лечения можно проводить детям через 3-4 мес., взрослым — через 2-3 мес. Ультразвуковая терапия постоянно пополняется новыми
методами. Показана возможность увеличения радиочувствительности опухолевой ткани в результате предварительной обработки ультразвуком необходимой интенсивности. Перспективно применение фокусированного ультразвука, позволяющего локально разрушать патологически измененные структуры, лежащие в глубине здоровых тканей, раздражать кожные и глубинные воспринимающие нервные структуры и др.
Показания к ультразвуковой терапии:
— заболевания внутренних органов (хронический бронхит, астматический бронхит, хроническая пневмония, бронхиальная астма, начальные формы пневмокониоза, язвенная болезнь желудка и двенадцатиперстной кишки в неосложненной форме, хронический колит, хронический холецистит, дискинезия жёлчно-выводящих путей, хронический панкреатит, облитерирующие заболевания сосудов конечностей);
— заболевания опорно-двигательного аппарата (дегеративно-дистрофические и воспалительные заболевания суставов и позвоночного столба: деформирующий остеоартроз, межпозвонковый остеохондроз, спондилёз, ревматоидный артрит, анкилозирующий спондилоартрит, контрактура Дюпюитрена и Лидерхоза, пяточные шпоры, травмы опорно-двигательного аппарата в виде поражения менисков и растяжения связок);
— заболевания периферической нервной системы (радикулит, неврит, невралгия, миалгия, травмы периферических нервов).
Противопоказания (в зависимости от зоны проведения УЗ процедур):
— острые инфекционные заболевания;
— лихорадочное состояние;
— резко выраженный невроз;
— выраженный атеросклероз;
— ИБС (стенокардия, инфаркт миокарда);
— вегетативная дистония с наличием артериальной гипотензии;
— выраженные проявления сердечно-сосудистой недостаточности;
— выраженные проявления лёгочно-сердечной недостаточности;
— внутриглазные опухоли;
— внутриглазные инородные тела;
— отслойка сетчатки;
— угрожающие состояния отслойки сетчатки;
— рецидивирующие кровоизлияния в глаза;
— резкая гипотония глаз;
— аритмия;
— аневризма сердца;
— гипертоническая болезнь 2-3 стадии;
— тромбофлебит;
— недостаточность кровообращения 1-2 степени;
— быстропрогрессирующие доброкачественные новообразования;
— хронический кровоточащий геморрой;
— обострение геморроя;
— хронический гнойный парапроктит;
— доброкачественные опухоли прямой кишки;
— трещины заднего прохода;
— аденома предстательной железы II—III стадии;
— язвы мочевого пузыря;
— лейкоплакия мочевого пузыря;
— язвы и эрозии шейки матки;
— полипы уретры;
— выраженные рубцовые сужения мочеточника ниже расположения конкремента;
— болезни крови;
— склонность к кровотечению;
— психические заболевания;
— диэнцефальные кризы;
— беременность;
— тиреотоксикоз;
— кахексия.
— сирингомиелия.
Источник
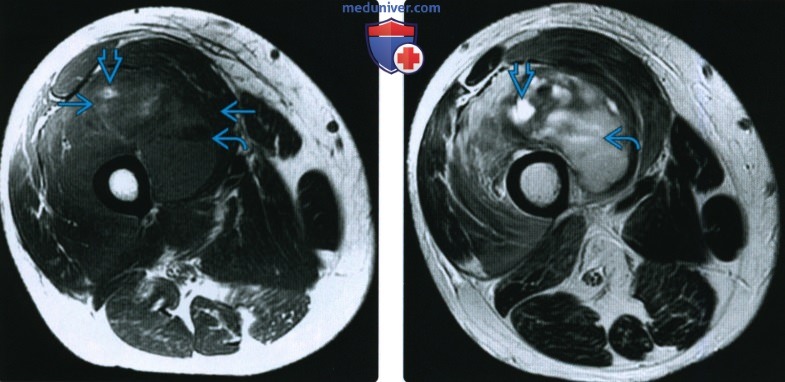
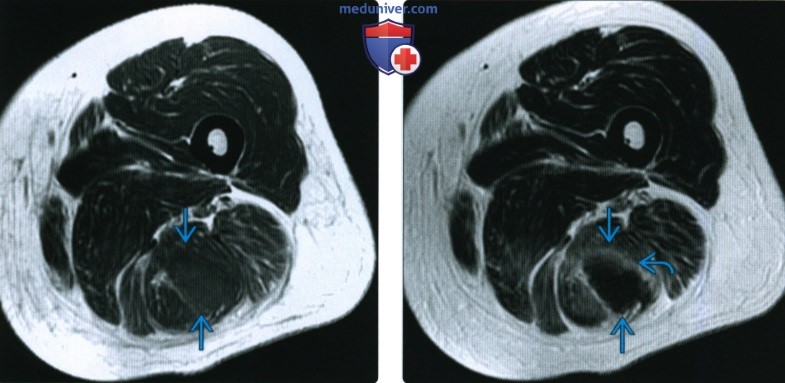
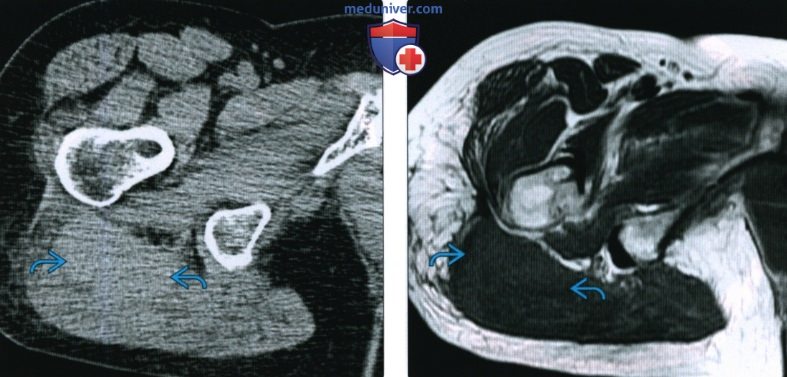
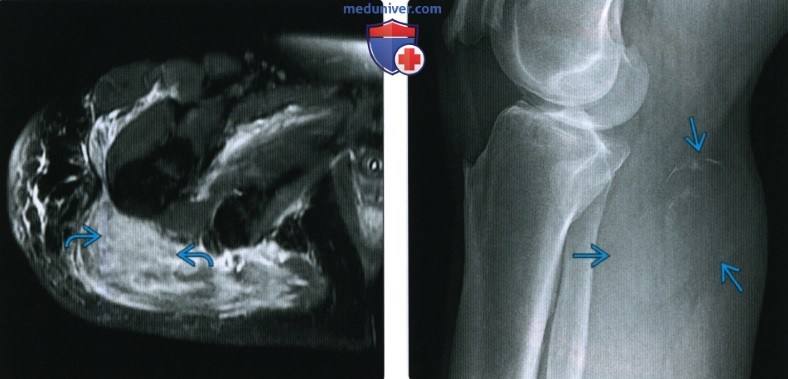
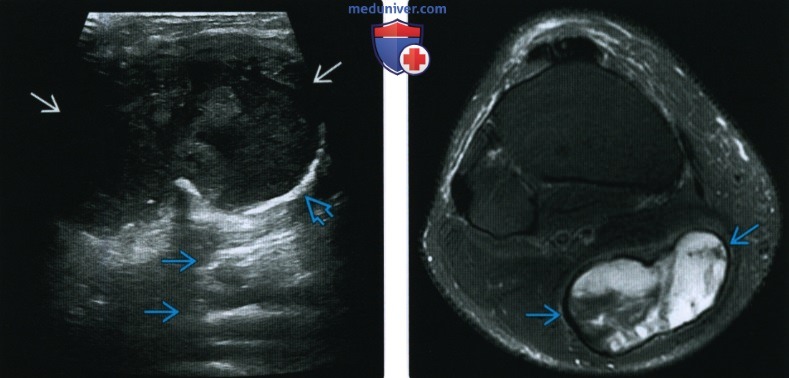
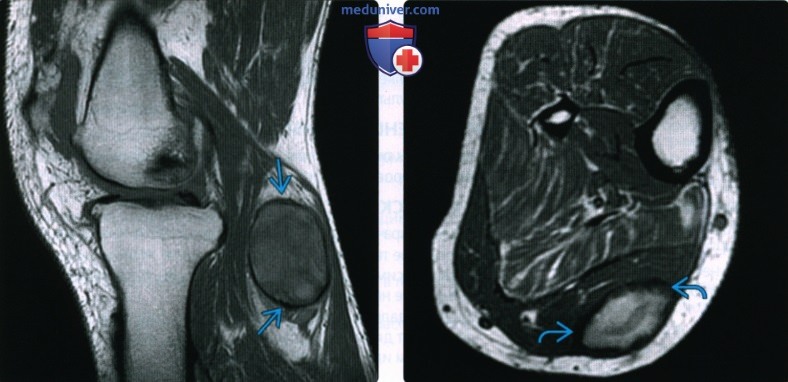
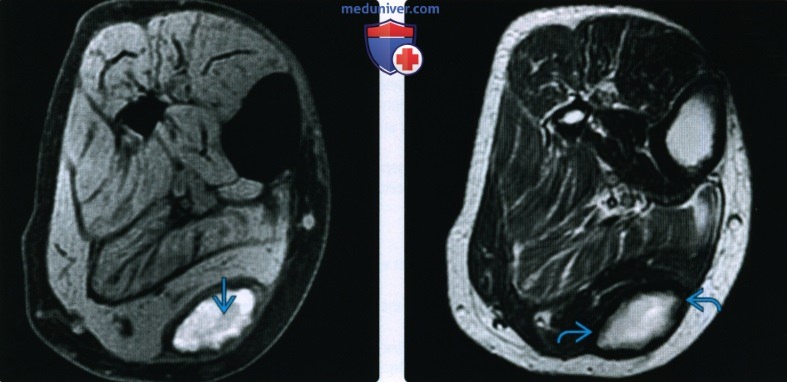
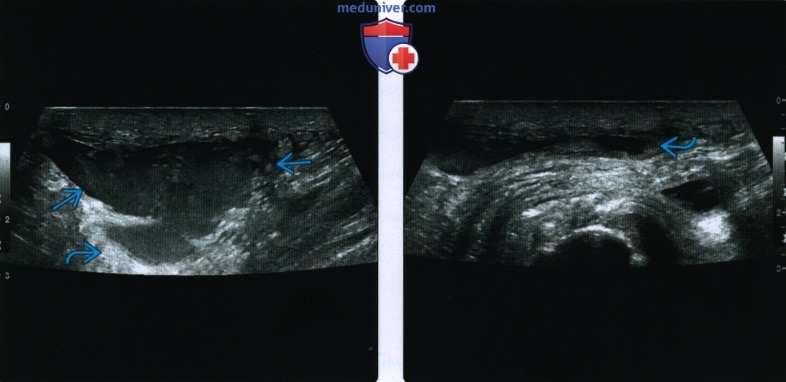
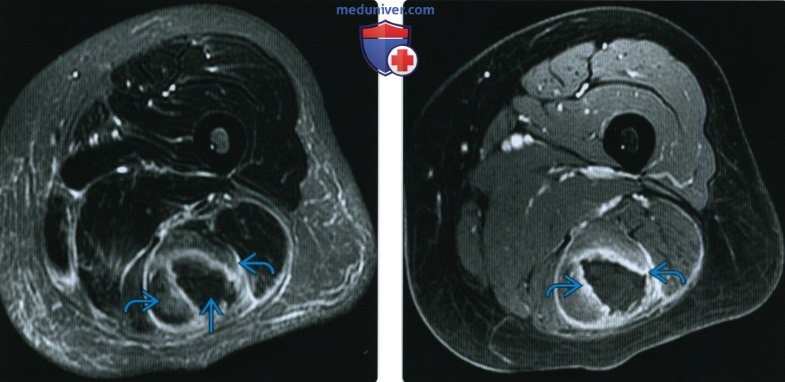
КТ, МРТ, УЗИ при гематомеа) Определения: б) Визуализация гематомы: 1. Общая характеристика: 2. Рентгенография: 3. КТ при гематоме:
4. МРТ при гематоме: • Т2 ВИ: • Т1 ВИ С+: • Заключение: МР картина чрезвычайно сложная и вариабельная:
5. УЗИ: 6. Ангиография: 7. Рекомендации по визуализации: в) Дифференциальная диагностика гематомы: 1. Солидная опухоль: 2. Инфаркт мышцы: 3. Гигрома: г) Патология: 1. Общая характеристика: 2. Макроскопические и хирургические особенности: д) Клинические особенности гематомы: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка: 1. Следует учесть: 2. Советы по интерпретации изображений: 3. Рекомендации по отчетности: ж) Список использованной литературы: — Также рекомендуем «Признаки инородного тела (лучевые признаки)» Редактор: Искандер Милевски. Дата публикации: 23.9.2020 |
Источник