Сколько стоит операция лица после ожога

Устранить глубокие и обширные дефекты кожи после ожогов можно пластической операцией. Она эффективна там, где бессильны консервативные методы. Вид вмешательства выбирают в соответствии с особенностями проблемы.
Показания и противопоказания к проведению пластики после ожогов
Воздействие высокой температуры или химических веществ приводят к рубцеванию тканей, что нарушает эстетику и работоспособность обожженных участков. В связи с этим показаниями к проведению пластики являются:
- Широкие или втянутые рубцы на коже. Метод исправления дефекта выбирается в зависимости от нюансов проблемы. Это может быть иссечение рубца с ушиванием раны или пересадка кожи.
- Необходимость восстановления областей лица и шеи. Обычно делается методом трансплантации тканей с других участков.
- Реконструкция век, бровей, носа, губ, то есть отдельных составляющих открытой зоны. Здесь тоже нужна пересадка собственной или донорской кожи.
- Устранение контрактур, то есть ограничений подвижности суставов. При выборе способа операции учитываются особенности функционирования участка и глубина пораженных тканей.
Пластика противопоказана при:
- серьезных заболеваниях сердца и сосудов;
- легочных патологиях;
- воспаленной ране;
- общем истощении организма;
- инфекции.
Рекомендуем прочитать об операции заячья губа. Вы узнаете о причинах и симптомах патологии, видах дефекта, методах оперативной коррекции, восстановлении, стоимости исправления дефекта.
А здесь подробнее о пластике уздечки верхней губы.
Виды пластики
Эстетическая хирургия имеет в распоряжении следующие виды операций:
- Свободную пластику. Используется полностью отделенный от донорской зоны кожный лоскут.
- Несвободную пластику. Дефект устраняется прилежащим кожным трансплантатом или участком ткани на питающей ножке. Последнее означает, что пересаживаемый лоскут частично отделен от основания. Его питание осуществляется через нетронутый участок кожи, по которому происходит кровоснабжение.
А) Ожог 3 степени. (B) Выполнялась оперативная хирургия. Для устранения дефекта был взят материал из кожи бедра. (C) Через шесть месяцев после операции. Была выполнена процедура отделения пальцев.
В свою очередь свободная пластика может быть:
- Васкуляризированной, при которой используется кожный лоскут с сосудами. Они соединяются с общей кровеносной системой.
- Неваскуляризированной, когда трансплантируются большие участки кожи. Пересаживаемый материал берут расщепленный, то есть с наружными долями эпидермиса, или послойный (на всю толщину кожи).
По времени пересадки операции бывают:
- первичными, когда закрываются свежие раны;
- вторичными, при которых устраняется сформировавшаяся через несколько месяцев после ожога рубцовая ткань.
Трансплантаты для пересадки кожи после ожога
Материал, который берут для осуществления пластики, различается по толщине:
- до 0,3 мм, состоит из эпидермиса и базального слоя кожи;
- 0,3 — 0,7 мм, в его состав входят ее верхние участки и основная часть дермы, что дает пересаженному лоскуту высокую эластичность;
- 0,8 — 1,1 мм, включает в себя все слои кожи.
Донорские участки располагаются на животе, внутренней стороне бедра, плеча, боковых долей грудной клетки, если кожа на них не повреждена. Возможно использование тканей другого человека, животных или искусственных материалов. Но собственная кожа для пересадки – лучший и самый часто применяемый вариант.
Подготовка к операции
До вмешательства необходимо сдать анализы (общие, кровь на инфекции, биохимию, коагулограмму, ЭКГ, флюорографию), проконсультироваться у анестезиолога. За пару недель до пластики нужно перестать принимать разжижающие кровь лекарства, отказаться от алкоголя и курения. В день операции нельзя есть и пить.
Как делают пластику после ожога
В большинстве случаев операцию проводят под общим наркозом. После того как он подействовал, процесс идет так:
- С помощью прозрачной пленки определяются размер и контуры проблемной зоны. По полученной выкройке наносят границы донорского лоскута на здоровую кожу.
- Скальпелем иссекается участок тканей, который будет пересажен. Аутотрансплантат обрабатывают специальным составом и отправляют в аппарат, который отделяет нужную по толщине часть.
- На донорской поверхности останавливают кровотечение. Для этого рану ушивают или наносят противомикробный заживляющий состав. Сверху накладывают повязку.
- Рубцовую поверхность протирают антисептиком и просушивают. Трансплантат помещают на нужное место. С помощью синтетических нитей его края соединяют с границами раны. Сверху накладывают стерильную повязку.
О том, как проводят пластику после ожога, смотрите в этом видео:
Реабилитация после пластики
Постоперационное восстановление включает в себя:
- перевязки в течение 10 — 14 дней, которые дополняются местным применением глюкокортикостероидов;
- прием антибиотиков и других назначаемых врачом препаратов;
- снятие швов через 10 — 14 дней;
- контроль состояния и процесса приживления трансплантата;
- отказ от алкоголя, курения, посещения бани, бассейна и занятий спортом;
- предохранение раны от попадания воды во время гигиенических процедур;
- ношение компрессионной повязки.
Через 4 — 6 недель можно делать физиопроцедуры, которые ускорят заживление и помогут сформировать малозаметные рубцы. Окончательный результат операции проявится через 6 — 12 месяцев.
Возможные осложнения
После эстетического вмешательства восстановление может идти не так, как следовало бы. Нельзя исключать осложнений:
- кровотечения в области швов;
- попадания в рану инфекции;
- затянувшегося по времени заживления;
- серомы;
- затрудненности движений при пересадке кожи на конечности;
- формирования келоидного рубца;
- нарушения чувствительности прооперированной области;
- отторжения части или всего пересаженного лоскута.
Проблемы могут возникнуть из-за ошибок врача, но чаще это бывает при неверном поведении пациента во время реабилитации.
Рекомендуем прочитать об операции симпатэктомии. Вы узнаете о показаниях к хирургическому вмешательству, вариантах проведения, возможных осложнениях после, стоимости.
А здесь подробнее о пластической хирургии рук.
Стоимость операции
Цена пластики бывает разной в зависимости от сложности. Поэтому она может обойтись и в 20000 р., и в 100000 р. Прежде чем выбирать самую дешевую клинику, необходимо убедиться в достаточной квалификации хирурга.
Не стоит оставлять последствия ожога неизменными, всю жизнь расстраиваясь из-за собственной непривлекательности. Иногда операция – длинный и сложный путь. Но результат того стоит.
Источник
 Ожоги бывают химические и термические. Независимо от их вида, на коже часто остается след. Величина, форма и тип рубца зависят от степени глубины повреждения кожного покрова. После травмирования рана затягивается рубцовой тканью. Как свидетельствует практика, шрамы от ожогов могут быть розового, синего, багрового цвета, иметь неровную бугристую поверхность. Если рубец находится на видном месте, часто возникает вопрос, как осуществить удаление шрамов от ожогов.
Ожоги бывают химические и термические. Независимо от их вида, на коже часто остается след. Величина, форма и тип рубца зависят от степени глубины повреждения кожного покрова. После травмирования рана затягивается рубцовой тканью. Как свидетельствует практика, шрамы от ожогов могут быть розового, синего, багрового цвета, иметь неровную бугристую поверхность. Если рубец находится на видном месте, часто возникает вопрос, как осуществить удаление шрамов от ожогов.
Удаление рубцов после ожогов
Выбирая тот или иной способ борьбы с дефектом, обращают внимание на несколько важных факторов:
- тип шрама (атрофический, нормотрофический, гипертрофический, келоидный);
- глубину и возраст поражения;
- площадь и форму рубца;
- локализацию следа.
Исходя из имеющихся данных, а также информации о наличии или отсутствии у пациента противопоказаний, принимают решение о методе лечения. Все способы можно классифицировать по нескольким категориям:
- медикаментозное лечение;
- хирургическое вмешательство;
- косметологические процедуры;
- коррекция лазером.
Каждый способ применим в различных ситуациях, и имеет свои положительные и отрицательные моменты. При повреждениях крупных участков кожи более эффективным будет комплексное лечение.
Лазерная коррекция
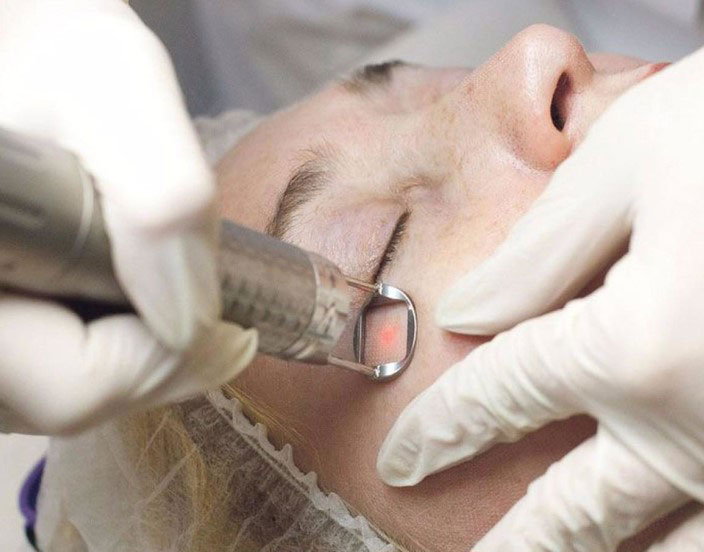 Удаление рубцов после ожогов часто происходит, используя лазер, поскольку такая шлифовка подходит для любых типов шрамов. Процедура направлена на выпаривание рубцовой ткани и стимулирование появления на ее месте новой здоровой кожи. Для этого используется разной длины и мощности лазер (в зависимости от степени повреждения кожи), который разрушает структуру рубцовой ткани.
Удаление рубцов после ожогов часто происходит, используя лазер, поскольку такая шлифовка подходит для любых типов шрамов. Процедура направлена на выпаривание рубцовой ткани и стимулирование появления на ее месте новой здоровой кожи. Для этого используется разной длины и мощности лазер (в зависимости от степени повреждения кожи), который разрушает структуру рубцовой ткани.
Стоимость лазерной шлифовки шрамов будет зависеть от их величины, а также необходимого количества процедур. Для достижения максимального эффекта, как правило, нужно от 4 до 6 сеансов. Сам процесс безболезненный, пациент может ощущать только легкое покалывание. При сильной чувствительности кожи можно использовать местную анестезию в виде специального крема или геля.
После процедуры на обрабатываемом месте может возникнуть покраснение, а со временем формируется корочка, которая в дальнейшем самостоятельно отшелушивается. Процесс реабилитации практически не требует никаких ограничений, кроме: воздержания от посещения бани, сауны, бассейна и солярия, использования декоративной косметики, а также принятия солнечных ванн.
Хирургические методы
Удаление рубцов после ожога больших размеров, в отличие от маленьких дефектов, проще произвести хирургическим путем. Иссечение в современном мире используется редко по причине его болезненности и применяется только в крайних случаях. Как правило, это происходит при неэффективности или невозможности воспользоваться другим способом.
При поражении больших участков кожи может применяться пластика кожными лоскутками. Для этого вырезают кусок здоровой кожи и укладывают на рану. Такой метод является самым сложным. Результат во многом зависит от того, насколько успешно приживется донорский материал. Проходит операция под общей анестезией и требует длительной реабилитации.
Медикаментозное и косметологическое лечение
Удаление шрамов после ожогов, особенно небольших масштабов или в качестве одного из методов комплексного лечения (после хирургического вмешательства, например), осуществляют с помощью использования медикаментозных препаратов или косметологических процедур. Сюда включают:
-
 инъекции специальных препаратов;
инъекции специальных препаратов; - обработку мазями и кремами;
- введение кортикостероидов
- озонотерапию;
- химический и механический пилинг.
Как свидетельствуют отзывы, самостоятельно такие способы могут дать положительный эффект только при незначительных дефектах, а вот при сочетании их с другими методами (например, лазерной шлифовкой) просматривается хороший результат. Они помогают улучшить и выровнять цвет кожи, способствуют ее тонизированию, что отлично видно на фото.
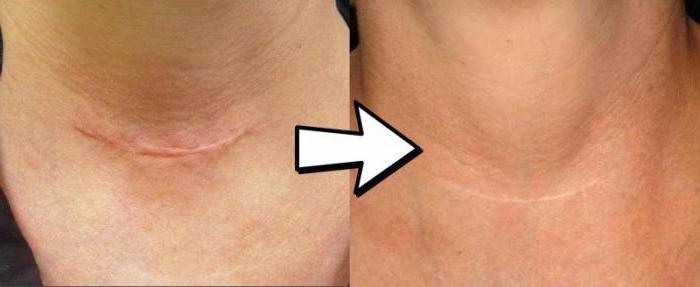
Удаление ожоговых рубцов, цена которого варьируется в зависимости от выбранного способа избавления от них, является длительной процедурой. Не стоит рассчитывать, что получится избавиться от шрама полностью, особенно, если речь идет о больших дефектах. Однако привести его в приличный эстетичный вид и сделать менее заметным современной медицине и косметологии вполне под силу.
Источник
- Показания для пересадки
- Методы кожной пластики
- Свободная пластика кожи
- Классификация трансплантатов
- Места взятия лоскута кожи
- Подготовительный этап
- Ход операции
- Послеоперационный период
- Возможные осложнения
- Противопоказания
- Стоимость пластики
Кожная пластика – это операция по пересадке кожи с целью исправить или скрыть глубокие дефекты (ожог кожи, глубокие раны, язвы и др.). Для трансплантации могут использоваться:
- собственная кожа пациента (аутотрансплантат);
- ткани другого человека (аллотрансплантат);
- ткани животных (ксенотрансплантат);
- искусственные материалы (эксплантат).
В подавляющем большинстве случае пересаживается собственная кожа пациента, то есть проводится аутоплаcтика.
Показания для пересадки кожи
К такой пластике прибегают при глубоких ожогах, обширных незаживающих старых и свежих ранах, для корректировки рубцов, пролежней, трофических язв и иных патологий (деформаций), требующих такого радикального лечения.
Виды пластики кожи
Существует два принципиальных варианта пластики:
- свободная (для пересадки используется полностью отсеченный из донорской зоны кожный трансплантат);
- несвободная (рана либо закрывается с использованием прилежащей кожи с выполнением дополнительных разрезов или без них, либо используется лоскут на питающей ножке).
Лоскут на питающей ножке – это участок кожи вместе с подкожным жиром, отделенный от основания и тканей так, что связан с ними лишь на ограниченном участке. Он и называется питающей ножкой, через него происходит кровоснабжение лоскута.
Кроме того, различают первичную и вторичную пересадку. Первичная пересадка подразумевает закрытие свежих ран (после травм, операций), сопровождаемых обильной потерей крови. Такой способ сочетается с иными типами пластики. Вторичная пересадка применяется для коррекции патологий, являющихся следствием иссечения гранулирующих ранений. Используется чаще для головы, включая лицо и шею.
Гранулирующая рана представляет собой рану, полость которой заполняется грануляционной тканью (заживает вторичным натяжением).
Свободная кожная пластика
Свободная пересадка кожи подразделяется на:
- васкуляризированную;
- неваскуляризированную.
Васкуляризированная
Для проведения такой пластики используются микрохирургические инструменты, шовный материал, операционный хирургический микроскоп и сложный лоскут для пересадки.
Сложным лоскут является потому, что в нем сохраняется сосудистая сеть, и во время пересадки она анастомозируется (соединяется) с сосудами пораженной конечности человека.
Васкуляризация – это формирование внутри ткани новых сосудов (как правило, капилляров).
Неваскуляризированная
Изначально для выполнения такой пластики применяли мелкие кусочки эпидермиса, но сейчас такая практика встречается редко.
В настоящее время благодаря изобретению специального медицинского инструмента – дерматома – возможны взятие и пересадка больших участков кожи (кожная пластика по Тиршу).
Различают лоскуты послойные, которые берут на всю глубину дермы, и расщепленные, которые содержат только поверхностные слои эпидермиса. После пересадки место взятия послойного донорского лоскута подвергается вторичной пластике, а вот после взятия расщепленного лоскута этого не нужно, так как новый эпителий образуется самостоятельно благодаря сохраненным придаткам кожи.
Классификация трансплантатов
Трансплантационный материал классифицируется в основном по толщине:
- тонкий – до 0,3 мм. Включает в себя эпидермальный и ростковый (базальный) слои кожи, имеет мало эластичных волокон. Слой такой толщины после рубцевания сморщивается;
- средней толщины – от 0,3 до 0,7 мм. Включает в себя сетчатый слой кожи (основная часть дермы), богат эластичными волокнами;
- толстый – от 0,8 до 1,1 мм. В него входят все слои кожи.
Слишком тонкие лоскуты (толщиной менее 0,2 мм) практически невозможно использовать.
Места взятия трансплантата
Здоровые ткани для их последующей пересадки на пораженные участки берутся с:
- живота;
- внутренней поверхности бедра;
- плеча;
- боковых поверхностей грудины и др.
На рисунке видно, что лоскуты могут заимствоваться в продольном или поперечном направлении.
Подготовительный этап
Больной, как и при любой операции, обязательно сдает необходимые анализы, проходит ряд диагностических исследований. Их необходимость продиктована в том числе использованием общего наркоза, хотя может использоваться и местная анестезия.
Непосредственно перед хирургическим вмешательством нужно полностью очистить кишечник, не кушать и не пить (даже воду).
Как делают пересадку кожи
Подается наркоз. После того, как наркоз подействовал, хирург накладывает целлофан на область тела пациента, где находится раневая поверхность. С помощью целлофана врач может очертить границы (размер, форму) пораженного участка, чтобы потом по этой выкройке нанести на донорский участок линии, по которым будет иссекаться лоскут для трансплантации.
По линиям на донорском участке хирург скальпелем выполняет разрезы в эпидермисе и вырезает кожный лоскут необходимого размера и формы.
Полученный трансплантат покрывается дерматомным клеем и переносится на специальный барабан. Этот барабан прокручивается, в процессе чего снимают нужной толщины часть эпидермиса.
Итоговый лоскут кладут на марлевую салфетку и помещают на пораженное место. Края аутотрансплантата и раны сшиваются с помощью капроновых нитей.
Трансплантат перекладывается в свернутом виде, чтобы предотвратить нарушение фибриновых волокон, которое могло бы возникнуть при его растягивании.
Обработка донорской поверхности включает остановку кровотечения, наложение повязки с противомикробной эмульсией, ушивание. Иногда донорская поверхность фиксируется с помощью шины или гипсовой повязки.
Послеоперационный период
Восстановление после операции включает три периода:
1) адаптации – от окончания операции до первых двух суток;
2) регенерации – начиная от третьих суток после пластики до трех месяцев;
3) стабилизации – с трех месяцев после пересадки кожи.
Необходимо делать перевязки, а также для уменьшения боли и ускорения заживления принимать соответствующие, прописанные врачом препараты.
Возможные осложнения
В практике встречаются следующие осложнения:
- кровотечения из-под свежих швов;
- инфицирование раны;
- медленное или плохое заживление;
- скованность движений (когда ткани были пересажены на конечности);
- отсутствие роста волос на пересаженном донорском лоскуте;
- уменьшение чувствительности;
- отторжение трансплантата.
Противопоказания
- Воспаление или инфицирование раны
- Психические расстройства
- Общее неудовлетворительное состояние пациента (истощение, вирусные заболевания)
Сколько стоит пересадка кожи
Диапазон цен на пересадку кожи в Москве – от 15000 до 45000 рублей. Средняя стоимость – порядка 21000 руб.
Источник
Кожная пластика – это процедура пересаживания эпидермиса с целью исправления или скрытия глубоких дефектов.
Общая информация
Операции по пересадке кожи являются радикальным методом лечения глубоких ожогов, скальпированных ран, рубцов, прочих патологий и деформаций.
Для трансплантации используют ткань, которая может быть взята у самого пациента (аутокожа). Гораздо легче берется ткань у донора (аллотрансплантат), животного.
Иссекают здоровую ткань для трансплантации из разных частей тела: живот, внутренняя поверхности бедра, плечо, боковые поверхности грудины.
Пересадка может быть первичной либо вторичной:
- Первичная применяется при свежих ранах (посттравматических, послеоперационных), которые сопровождаются обильной кровопотерей. Этот метод сочетается с другими типами пластики.
- Вторичная практикуется при патологиях, которые являются результатом иссечения гранулирующих ран. Чаще используется для лица, шеи, головы.
Материал для трансплантации классифицируется по толщине:
- До 0,3 мм (тонкий) является сочетанием эпидермального и росткового слоев. Эластичных волокон в нем довольно мало. После рубцевания ему свойственно сморщиваться.
- 0,3-0,7 мм (расщепленный) состоит из сетчатого слоя, богат эластичными волокнами.
- Более 0,8 мм (толстый) состоит из всех слоев кожного покрова.
Процесс проведения процедуры
Подготовка
Все манипуляции осуществляются под общим наркозом, поэтому пациенту необходимо пройти стандартную предоперационную подготовку: сдать анализы, пройти ряд диагностических мероприятий. Непосредственно перед манипуляцией следует очистить кишечник, отказаться о приема пищи и воды.
Кожная пластика
Для определения размеров, формы и границ раневой поверхности на поверхность тела накладывают целлофан. Это позволяет очертить границы и перенести их на донорский участок. Надрезы в эпидермисе выполняются по перенесенным с выкройки линиям. Вырезанный скальпелем лоскут покрывают дерматомным клеем и переносят на специальный барабан. При его прокручивании снимается часть эпидермиса нужной толщины. Готовый трансплантат выкладывают на марлевую салфетку и переносят на место установки. Края раны и кожного лоскута соединяют капроновыми нитями.
Донорскую поверхность обрабатывают, останавливают кровотечение, покрывают повязкой со стрептоцидом или синтомициновой эмульсией, ушивают. В некоторых случаях фиксация донорской поверхности производится шинами или гипсовой повязкой.
Во время процесса трансплантат перекладывают в свернутом виде, так как его растягивание может привести к нарушению фибриновых волокон.
Реабилитационный период
Реабилитационный период разделен на три этапа:
- адаптация – первые 2-ое суток;
- регенерация – от 3-ех дней до 3-ех месяцев;
- стабилизация — более 3-ех месяцев после хирургического вмешательства.
В это время специалист рекомендует осуществлять перевязки, принимать лекарственные препараты для снижения болевого синдрома и скорейшего заживления.
Показания
Замену эпидермиса выполняют при обширных или глубоких гранулирующих незаживающих или свежих ранах после травм, операций, ожогов, а также для корректировки рубцов, трофических язв, пролежней и прочих патологий.
Противопоказания
Не применяют методику при инфицировании или воспалении раны, подвергающейся коррекции, при психических расстройствах и ухудшении общего состояния больного (вирусные заболевания, истощение, прочее).
Осложнения
После манипуляции могут наблюдаться такие осложнения:
- кровотечения в местах наложения швов;
- инфицирование;
- плохое или медленное заживление;
- сковывание движений (в случаях пересаживания тканей на конечности);
- отсутствие роста волос на пересаженной полосе;снижение чувствительности;
- отторжение.
Цены и клиники
Услуга предоставляется квалифицированным врачом травматологом-ортопедом в специализированных клиниках Москвы. Вы можете узнать более подробную информацию на медицинском портале medbooking.com.
Источник
