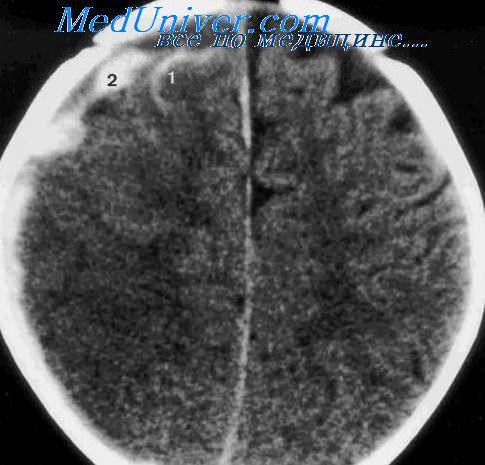
Ребенок после субдуральной гематомы

Сдавление мозга. Гематомы у детейСиндром компрессии является одним из тяжелейших осложнений черепно-мозговой травмы. В острый период травмы сдавление обусловлено отеком и набуханием мозга; оно может быть вызвано также гематомой. В зависимости от локализации различают эпидуральные и субдуральные гематомы. Эпидуральные гематомы возникают при повреждении средней оболочечной артерии ее ветвей. При переломах черепа источником кровотечения служат также диплоэтические вены и венозные синусы. Эпидуральные гематомы у детей раннего возраста наблюдаются гораздо реже, чем субдуральные. Клинические проявления развиваются остро, сразу после травмы. Больные теряют сознание, иногда развивается глубокая кома. Характерны рвота, локальные судорожные приступы. Дети бледные, частый пульс, липкий холодный пот. Реакция зрачка на свет на стороне гематомы отсутствует. Нарастает анемия. Если источником эпидуральной гематомы является артериальное кровотечение, быстро прогрессирует нарушение жизненных функций и требуется безотлагательное хирургическое вмешательство. Субдуральная гематома — это массивное скопление крови в субдуральном пространстве. Источником субдурального кровоизлияния служат вены, впадающие в верхний сагиттальный и поперечный синусы, сосуды мозжечкового намета, средняя мозговая артерия.
У детей раннего возраста клиническое протекание внутричерепной гематомы может быть нетипичным. Первая фаза выражена непостоянно, непосредственной реакции на травму может не быть. Особенности анатомического строения черепа и ликворных пространств обусловливают постепенное нарастание симптомов сдав-ления ствола мозга. Острая субдуралъная гематома в отличие от хронической чаще односторонняя. Она может сформироваться сразу после черепно-мозговой травмы. Ребенок оглушен, наблюдается повторная рвота, большой родничок напряжен, могут быть судороги клонико-тонического характера. К частым клиническим проявлениям относят также расширение зрачка на одноименной очагу поражения стороне, симптом Грефе, косоглазие, мышечную гипотонию, повышение сухожильных рефлексов. Кожные покровы бледные, холодны на ощупь, дыхание поверхностное, пульс аритмичный. Возможны кровоизлияния в сетчатку, в крови — легкая анемия. При обширных субдуральыых гематомах сдавление жизненно важных центров продолговатого мозга и дислокация мозговых структур приводят к смерти ребенка. Хроническая субдуралъная гематома наиболее часто встречается у детей от двух до шести месяцев. Ее образованию способствуют недостаточность витаминов К и С, эксикоз, нарушение свертываемости крови. В 78% случаев хронические субдуральпые гематомы у детей бывают.двухсторонними. Размеры хронической гематомы могут медленно увеличиваться в результате кровоизлияний из капилляров грануляционной ткани, а также абсорбции жидкости вследствие более низкого осмотического давления в гематоме. Для хронической субдуральной гематомы характерен длительный «скрытый» период, в течение которого ребенок плохо ест, теряет в массе, сонлив. На этом фоне увеличиваются размеры головы, появляются рвота и судороги. Нарастает напряжение большого родничка, расходятся черепные швы. У части детей выявляются легкая форма анемии, кровоизлияния в сетчатку. У более старших детей постепенно нарастают признаки повышения внутричерепного давления: головная боль, рвота, усиление венозного рисунка на висках, веках, коже лба, отек на глазном дне. Первые симптомы компрессии мозга появляются при объеме гематомы 50—70 мл. Типичным проявлением клинически развернутой компрессии мозга является внезапное резкое ухудшение состояния больного с нарушением сознания вплоть до комы. Острое развитие комы крайне затрудняет диагностику внутричерепной гематомы, особенно если не было достоверных указаний на травму. Как правило, выявляются стволовые симптомы: анизокория, косоглазие, «плавающие движения» глазных яблок, нистагм, брадикардня, дыхательная аритмия, снижение корнеальных и глоточных рефлексов. В тяжелых случаях наблюдаются горметония, тонико-клонические судороги. Спинномозговая жидкость при субдуральном кровоизлиянии не изменена или отмечаются легкая ксантохромия и белково-клеточная диссоциация. Трансиллюминация черепа в остром периоде кровоизлияния выявляет пониженное свечение, но по мере рассасывания гематомы оно становится все более ярким, широким, фокальным. На ЭХОЭГ при супратенториальной локализации наблюдается смещение М-эхо. Смещение срединных структур головного мозга увеличивается пропорционально величине внутричерепной гематомы и может доходить до 1 см. Помимо определения внутричерепных кровоизлияний, эхоэнцефалография может быть использована для диагностики ушиба головного мозга, при этом нужно принимать во внимание минимальные смещения М-эхо (до 0,3 см). В остром периоде черепно-мозговой травмы у большинства детей первого года жизни на эхограмме отмечаются дополнительные эхо-выбросы, расцениваемые как проявление отека мозга. РЭГ показывает асимметричное уменьшение кровенаполнения на стороне кровоизлияния. При рентгенологическом исследовании черепа выявляется увеличение бипариетального диаметра, углубление средней черепной ямки на пораженной стороне. Иногда можно обнаружить кальцификаты в области гематомы. Большое диагностическое значение имеет пункция субдурального пространства в области предполагаемой гематомы. В последние годы большой вклад в диагностику черепно-мозговой травмы внесла компьютерная томография. Это исследование нетравматично, его можно повторять несколько раз, что имеет важное значение для детей, находящихся в тяжелом состоянии или при прогрессировании неврологических нарушений. — Также рекомендуем «Переломы черепа. Диагностика переломов черепа у детей» Оглавление темы «Травмы черепа. Нарушение мозгового кровообращения у детей»: |
Источник
Субдуральная гематома — ограниченное внутричерепное скопление крови, локализующееся между твердой и арахноидальной мозговыми оболочками. В большинстве случаев является следствием травмы. Проявляется вариативными по форме и длительности нарушениями сознания и психики, головной болью, рвотами, очаговым неврологическим дефицитом (мидриаз, гемипарез, экстрапирамидные расстройства). Решающую роль в диагностике имеют данные КТ или МРТ. В легких случаях достаточным является консервативное лечение (антифибринолитическое, противоотечное, симптоматическое), но чаще требуется хирургическое удаление гематомы.
Общие сведения
Субдуральная гематома — локальное скопление крови, находящееся между твердой и паутинной (арахноидальной) церебральными оболочками. Составляет около 40% от всех внутричерепных кровоизлияний, к которым также относятся эпидуральные и внутримозговые гематомы, желудочковые и субарахноидальные кровоизлияния. В преобладающем большинстве наблюдений субдуральная гематома выступает следствием черепно-мозговой травмы, частота ее встречаемости при тяжелой ЧМТ доходит до 22%. Гематомы субдуральной локализации могут возникать в любом возрасте, но чаще наблюдаются у людей старше 40 лет. Среди пациентов соотношение мужчин к женщинам составляет 3:1.
Субдуральные гематомы классифицируют на острые (проявляющиеся в первые 3-е суток ЧМТ), подострые (проявляющиеся в период от 3-х суток до 2-х недель с момента травмы) и хронические (проявляющиеся позднее 2-х недель). Согласно МКБ-10, выделяют нетравматическое и травматическое субдуральное кровоизлияние с наличием/отсутствием проникающей в череп раны. В клинической практике субдуральная гематома является предметом изучения для специалистов в области травматологии, нейрохирургии и неврологии.
Субдуральная гематома
Причины
Субдуральная гематома формируется преимущественно вследствие возникающего в результате ЧМТ разрыва интракраниальных вен, проходящих в субдуральном пространстве. Гораздо реже она возникает вследствие сосудистой церебральной патологии (артерио-венозных мальформаций и аневризм церебральных сосудов, гипертонической болезни, системного васкулита) и нарушений свертывания крови (коагулопатии, терапии антикоагулянтами). Отличием от эпидуральной гематомы является возможность двустороннего образования субдуральной гематомы.
Субдуральная гематома на стороне действия повреждающего агента (гомолатеральная гематома) образуется при малоподвижной голове и небольшой площади контакта с травмирующим предметом. Формирование гематомы возможно и без прямого контакта черепа с травмирующим фактором. Это может произойти при резкой остановке или перемене направления движения. Например, во время езды в транспорте, при падении на ягодицы или на ноги. Происходящее при этом резкое встряхивание головы обуславливает смещение полушарий мозга внутри черепной коробки, влекущее за собой разрыв интракраниальных вен.
Субдуральная гематома, противоположная стороне повреждения, носит название контрлатеральной. Она формируется при ударе черепа о массивный малоподвижный объект или при действии на неподвижную голову травмирующего предмета с большой площадью контакта. Контрлатеральная субдуральная гематома часто связана с разрывом вен, которые впадают в сагиттальный венозный синус. Намного реже гематомы субдурального пространства обусловлены непосредственным травмированием вен и артерий мозговой коры, происходящем при разрыве твердой церебральной оболочки. На практике часто наблюдаются двусторонние субдуральные гематомы, что связано с одновременным приложением нескольких механизмов травмирования.
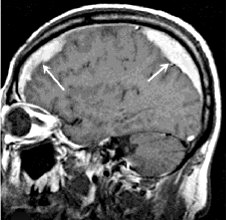
Острая субдуральная гематома формируется преимущественно при тяжелой ЧМТ, подострая или хроническая — при легких формах ЧМТ. Хроническая субдуральная гематома заключена в капсулу, которая образуется спустя неделю после травмы благодаря активации фибробластов твердой оболочки мозга. Ее клинические проявления обусловлены нарастающим увеличением объема.

МРТ головного мозга. Массивная двухсторонняя хроническая субдуральная гематома.
Симптомы
Общемозговые симптомы
Среди общемозговых проявлений отмечаются расстройства сознания, нарушения психики, цефалгия (головная боль) и рвота. В классическом варианте характерна трёхфазность нарушений сознания: утрата сознания после ЧМТ, последующее восстановление на какое-то время, обозначаемое как светлый промежуток, затем повторная утрата сознания. Однако классическая клиника встречается достаточно редко. Если субдуральное кровоизлияние сочетается с ушибом головного мозга, то светлый промежуток вообще отсутствует. В других случаях он имеет стертый характер.
Длительность светлого промежутка весьма вариабельна: при острой гематоме — несколько минут или часов, при подострой — до нескольких суток, при хронической — несколько недель или месяцев, а иногда и несколько лет. В случае длительного светлого промежутка хронической гематомы его окончание может быть спровоцировано перепадами артериального давления, повторной травмой и др. факторами.
Среди нарушений сознания преобладают дезинтеграционные проявления: сумеречное состояние, делирий, аменция, онейроид. Возможны расстройства памяти, корсаковский синдром, «лобная» психика (эйфория, отсутствие критики, нелепое поведение). Зачастую отмечается психомоторное возбуждение. В ряде случаев наблюдаются генерализованные эпиприступы.
Пациенты, если возможен контакт, жалуются на головную боль, дискомфорт при движении глазными яблоками, головокружение, иррадиацию боли в затылок и глаза, гиперчувствительность к свету. Во многих случаях больные указывают на усиление цефалгии после рвоты. Отмечается ретроградная амнезия. При хронических гематомах возможно снижение зрения. Острые субдуральные гематомы, приводящие к компрессии мозга и масс-эффекту (дислокационному синдрому), сопровождаются признаками поражения мозгового ствола: артериальной гипотонией или гипертензией, дыхательными нарушениями, генерализованными расстройствами тонуса мышц и рефлексов.
Очаговые симптомы
Наиболее важным очаговым симптомом выступает мидриаз (расширение зрачка). В 60% случаев острая субдуральная гематома характеризуется мидриазом на стороне ее локализации. Мидриаз противоположного зрачка встречается при сочетании гематомы с очагом ушиба в другом полушарии. Мидриаз, сопровождающийся отсутствием или снижением реакции на свет, типичен для острых гематом, с сохранной реакцией на свет — для подострых и хронических. Мидриаз может сочетаться с птозом и глазодвигательными нарушениями.
Среди очаговой симптоматики можно отметить центральный гемипарез и недостаточность VII пары (лицевого нерва). Нарушения речи, как правило, возникают, если субдуральная гематома располагается в оболочках доминантного полушария. Сенсорные расстройства наблюдаются реже пирамидных нарушений, затрагивают как поверхностные, так и глубокие виды чувствительности. В ряде случаев имеет место экстапирамидный симптомокомплекс в виде пластического тонуса мышц, оральных автоматизмов, появления хватательного рефлекса.
Диагностика
Вариабельность клинической картины затрудняет распознавание субдуральных кровоизлияний. При диагностике неврологом учитываются: характер травмы, динамика нарушения сознания, наличие светлого промежутка, проявления «лобной» психики, данные неврологического статуса. Всем пациентам в обязательном порядке проводится рентгенография черепа. В отсутствие других способов распознаванию гематомы может способствовать Эхо-ЭГ. Вспомогательным методом диагностики хронических гематом выступает офтальмоскопия. На глазном дне офтальмолог зачастую определяет застойные диски зрительных нервов с их частичной атрофией. При проведении ангиографии церебральных сосудов выявляется характерный «симптом каймы» — серповидная зона аваскуляризации.
Решающими методами в диагностике субдуральной гематомы являются КТ и МРТ головного мозга. В диагностике острых гематом предпочтение отдается КТ головного мозга, которая в таких случаях выявляет однородную зону повышенной плотности, имеющую серповидную форму. С течением времени происходит разуплотнение гематомы и распад кровяных пигментов, в связи с чем через 1-6 нед. она перестает отличается по плотности от окружающих тканей. В подобной ситуации диагноз основывается на смещении латеральный отделов мозга в медиальном направлении и признаках сдавления бокового желудочка.

КТ головного мозга. Подострая субдуральная гематома справа
При проведении МРТ может наблюдаться пониженная контрастность зоны острой гематомы; хронические субдуральные гематомы, как правило, отличаются гиперинтенсивностью в Т2 режиме. В затруднительных случаях помогает МРТ с контрастированием. Интенсивное накопление контраста капсулой гематомы позволяет дифференцировать ее от арахноидальной кисты или субдуральной гигромы.
Лечение
Консервативная терапия осуществляется у пациентов без нарушений сознания, имеющих гематому толщиной не более 1 см, сопровождающуюся смещением церебральных структур до 3 мм. Консервативное лечение и наблюдение в динамике с МРТ или КТ контролем показано также пациентам в коме или сопоре при объеме гематомы до 40 мл и внутричерепном давлении ниже 25 мм рт. ст. Схема лечения включает: антифибринолитические препараты (аминокапроновую кислоту, викасол, апротинин), нифедипин или нимодипин для профилактики вазоспазма, маннитол для предупреждения отека мозга, симптоматические средства (противосудорожные, анальгетики, седативные, противорвотные).
Острая и подострая субдуральная гематома с признаками сдавления головного мозга и дислокации, наличием очаговой симптоматики или выраженной внутричерепной гипертензии являются показанием к проведению срочного хирургического лечения. При быстром нарастании дислокационного синдрома проводится ургентное эндоскопическое удаление гематомы через фрезевое отверстие. При стабилизации состояния пациента нейрохирургами осуществляется широкая краниотомия с удалением субдуральной гематомы и очагов размозжения. Хроническая гематома требует хирургического лечения при нарастании ее объема и появлении застойных дисков при офтальмоскопии. В таких случаях она подлежит наружному дренированию.
Прогноз и профилактика
Число смертельных исходов составляет 50-90% и наиболее высоко у пожилых пациентов. Следует отметить, что летальность обуславливает не столько субдуральная гематома, сколько травматические повреждения тканей мозга. Причиной смерти также являются: дислокация мозговых структур, вторичная церебральная ишемия, отек головного мозга. Угроза смертельного исхода остается и после хирургического лечения, поскольку в послеоперационном периоде возможно нарастание церебрального отека. Наиболее благоприятные исходы отмечаются при проведении операции в первые 6 ч. с момента ЧМТ. В легких случаях при успешном консервативном лечении субдуральная гематома рассасывается в течение месяца. Возможна ее трансформация в хроническую гематому.
Профилактика субдуральных кровоизлияний тесно связана с предупреждением травматизма вообще и травм головы в частности. К мерам безопасности относятся: ношение шлемов при езде на мотоцикле, велосипеде, роликах, скейте; ношение касок на стройке, при восхождении в горах, занятии байдарочным спортом и другими видами экстрима.
Источник
Субдуральное мозговое кровоизлияние — это скопление крови (гематома) в пространстве между твердой мозговой оболочкой и последующими слоями тканей. Прогноз заболевания зависит от размера и локализации гематомы.
- Что такое субдуральная гематома
- Типы субдуральных гематом, показатели МРТ при разных типах гематом
- Причины субдурального кровоизлияния, факторы риска появления гематом
- Симптомы субдурального кровоизлияния. Диагностика гематом
- Лечение субдурального кровоизлияния
Субдуральное мозговое кровоизлияние присутствует в 15% случаев травм головы с последующим восстановлением пациента и в 30% случаев травм со смертельным исходом.
Что такое субдуральная гематома
Субдуральная гематома может появиться не только у больных с тяжелой черепно-мозговой травмой, но и у больных с менее тяжелыми травмами головы, особенно у пожилых пациентов, принимающих антикоагулянты. Это заболевание может быть зафиксировано в любой возрастной группе:
- дети;
- молодые люди, ставшие жертвами ДТП;
- пожилая категория пациентов (даже при отсутствии травм).
Субдуральная гематома также может быть спонтанной или возникает вследствие процедур, например, люмбальной пункции.
Эти гематомы обычно характеризуются, исходя из размеров и расположения, а также других факторов, например, в зависимости от наличия острых, подострых или хронических заболеваний.

Рисунок 1. Субдуральная гематома
Острые субдуральные гематомы диганостируются в течение 72 часов после происшествия, и по сравнению с мозговой тканью являются сверхплотными. Подострая фаза начинается спустя 3-7 дней после острой. Хронические субдуральные гематомы развиваются в течение нескольких недель и являются гиподенсными по сравнению с мозгом.
Около 50% пациентов с черепно-мозговыми травмами, нуждающиеся в неотложной нейрохирургии, могут быть классифицированы как пострадавшие с умеренными или легкими повреждениями.
Основной массе пострадавших требуется экстренная декомпрессия. Процедуру проводят как можно быстрее, чтобы избежать неврологических осложнений.
Острая субдуральная гематома обычно ассоциируется с обширной травмой головного мозга. Степень тяжести диффузного повреждения паренхимы мозга определяет корреляцию исхода течения заболевания. Этот вид гематомы является наиболее распространенным.
Типы субдуральных гематом, показатели МРТ при разных типах гематом
Острая
- обычно появляется вскоре после умеренной либо тяжелой черепно-мозговой травмы;
- почти всегда сопровождается потерей сознания;
- может присутствовать «светлый промежуток» в течение нескольких часов после травмы, когда пациент чувствует себя относительно хорошо, но затем наступает ухудшение, и человек теряет сознание.
Характеризуется сильным мозговым отеком (в особенности у молодых пациентов, которые тяжело переносят травму). Внешний вид такой гематомы круглый или в форме полумесяца, она представляет собой смесь сгустков крови и плазмы. Структура позже становится однородной, по мере того как тромб увеличивается, возрастает и его плотность, таким образом, по отношению к коре головного мозга нежелательное новообразование является очень твердым.
Появляется коагулопатия, тяжелая анемия, падает концентрация гемоглобина.
Подострая
После формирования тромба и распада белков плотность гематомы начинает падать. Спустя 3-21 дней после травмы такую гематому тяжело идентифицировать, поскольку она становится более прилегающей к коре мозга. Нередко подострые гематомы являются двусторонними. Косвенные признаки, по которым можно опознать такую гематому в процессе диагностики это:
- искривление средней линии мозга;
- утолщение коры.
Хроническая
- возникает спустя 2-3 недели после травмы;
- повреждение может быть незаметно на фоне злоупотребления алкоголем или приема коагулянтов;
- симптомы прогрессируют постепенно;
- присутствует тошнота, рвота, анорексия;
- сопровождается неврологическим дефицитом, мигренями.
Может быть диагностирована при помощи МРТ. Для больных характерны: нарушение свертываемости крови, слабость, неврологические нарушения, головокружения, головные боли.
Показатели МРТ при разных типах гематом
Появление гематомы влияет на биохимическое состояние гемоглобина, который изменяется в зависимости от срока существования гематомы.
Показатели МРТ следующие:
1. Острая.
T1: изоинтенсивна по отношению к серому веществу.
T2: изоинтенсивна.
FLAIR: гиперинтенсивна по отношению к спинномозговой жидкости.
2. Подострая.
T1: гипоинтенсивна к серому веществу.
T2: гипоинтенсивна.
FLAIR: гиперинтенсивна по отношению к спинномозговой жидкости.
3. Хроническая.
T1: изоинтенсивна.
Т2: изоинтенсивна.
FLAIR: гиперинтенсивна к спинномозговой жидкости.
Причины субдурального кровоизлияния, факторы риска появления гематом
Субдуральное кровоизлияние, как правило, является результатом серьезной черепно-мозговой травмы. Острые субдуральные гематомы являются одними из самых смертоносных из всех травм головы. Кровь заполняет мозговые ткани очень быстро, это приводит к скорому летальному исходу.
Заболевание также может оставаться незаметным в течение нескольких дней и даже недель. Растяжение тканей мозга позволяет крови некоторое время накапливаться. У пожилых пациентов вены практически всегда уже не так эластичны, как у молодых. Так происходит из-за частичной атрофии мозга и более легкой возможности повреждения.
Не исключены также самопроизвольные субдуральные кровоизлияния.
Следующие факторы повышают вероятность появления гематомы:
- антикоагулянты (разжижители крови, включая аспирин);
- долгосрочное злоупотребление алкоголем;
- факторы, способствующие образованию тромбов, в том числе питание, курение, ожирение, диабет;
- повторные черепно-мозговые травмы;
- пожилой возраст;
- перенесенные инсульты;
- атеросклероз;
- сильный разовый ушиб, ДТП.
К другим распространенным причинам относятся:
- перинатальные осложнения;
- менингит;
- нетравматические медицинские факторы.
Симптомы субдурального кровоизлияния. Диагностика гематом
Основные симптомы субдурального кровоизлияния у взрослых:
- трудности с удержанием равновесия или при ходьбе;
- головная боль;
- сонливость;
- потеря сознания;
- тошнота, рвота;
- онемение конечностей;
- приступы паники;
- невнятная речь;
- зрительные нарушения.
Основные симптомы субдурального кровоизлияния у детей:
- выпирание родничка;
- отказ от груди или бутылочки;
- координационные нарушения;
- тонико-клонический захват;
- увеличенная окружность головы;
- повышенная сонливость или вялость;
- раздражительность;
- рвота;
- шовные разделения в местах срастания костей.
Симптомы субдурального кровоизлияния отчасти схожи с симптомами инсульта. При любых симптомах из следующего далее списка необходимо немедленно обраться к врачу:
- головная боль, резкая и не проходящая в течение нескольких часов;
- неспособность говорить;
- рвота;
- двигательные нарушения;
- снижение когнитивных способностей (внимание, память, мышление);
- невнятная речь;
- слабость.
Диагностические показатели, которые могут помочь определить, присутствует ли гематома:
- оценка уровня сознания по шкале Глазго;
- проверка жизненно важных функций, фиксация брадикардии, гипертензии, повышения внутричерепного давления;
- проверка рефлексов;
- напряжение родничка у младенцев;
- наличие пурпуры или кровоподтеков.

Рисунок 2. Поражение мозга при субдуральной гематоме
Лечение субдурального кровоизлияния
Несмотря на быстрое хирургическое устранение гематом, прогноз примерно для 60% пациентов неблагоприятен, поскольку присутствует черепно-мозговая травма, сотрясение, неврологические нарушения.
В послеоперационный период нередко требуется интенсивная терапия: искусственная вентиляция легких, строгий контроль артериального давления, а также устранение внутричерепной гипертензии.
Механизм развития заболевания, точная патофизиология и оптимальный метод лечения при субдуральных кровоизлияниях до сих пор окончательно не определен.
Общепринятые методы лечения это:
- краниотомия: временное удаление части черепа с открытием доступа к гематоме;
- трепанационные отверстия: небольшие отверстия в черепе, необходимые для проведения трубки, через которую можно удалить гематому.
Хирургическое вмешательство рекомендуется как единственная мера лечения для большинства субдуральных гематом. Новообразования малого размера нуждаются в контроле и наблюдении, не исключено, что они могут исчезнуть сами, без операции.
Вспомогательные методы лечения это:
- интубация и дополнительная вентиляция легких;
- стабилизация состояния пациента;
- введение гипертонического солевого раствора (при повышенном внутричерепном давлении).
Рецидив
Примерно у 5-30% больных происходит рецидив и повторное образование гематомы.
По материалам:
Richard J Meagher, MD; Chief Editor: Helmi L Lutsep, MD
©2005-2016 WebMD, LLC
U.S. National Library of Medicine
© 2005–2016 Radiopaedia.org
© 1998-2016 Mayo Foundation for Medical Education and Research.
Смотрите также:
У нас также читают:
Источник