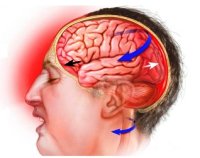
Пункция при ушибе мозга
Диагностика травмы головы при сотрясении и ушибе головного мозга
По прежнему на начальном этапе диагностики при черепно-мозговой травме первым диагностическим методом является рентгенография костей черепа. Для изучения места и степени повреждения мозговой ткани лучше всего подходит МРТ головного мозга. При сотрясении головного мозга проведение процедуры диагностики МРТ головного мозга пациенту не требуется.
Проведение в целях диагностики люмбальной пункции (ЛП) позволяет наиболее точно, по сравнению с другими методами, распознать субарахноидальное кровоизлияние и степень его выраженности, выявлять реакции оболочек мозга на ЧМТ, обнаруживать воспалительные осложнения ЧМТ и травм позвоночника.
Наиболее типичные признаки и симптомы черепно-мозговой травмы, встречающиеся в остром периоде после её получения (удар по голове, падение, автомобильная авария и т.д.):
- повреждение скальпа
- ссадины и отёки
- перелом костей черепа
- носовое кровотечение и выделения ликвора из носа
- мышцы шеи напряжёны
- потеря сознания
Признаки и симптомы черепно-мозговой травмы (сотрясение головного мозга, ушиб головного мозга).
По результатам неврологического осмотра уже может быть поставлен диагноз. Если диагноз будет предварительным и потребует уточнения, то пациенту будут даны дополнительные инструментальные или лабораторные диагностические назначения.
Возможные дополнительные инструментальные или лабораторные диагностические назначения для уточнения диагноза при черепно-мозговой травме:
- РЭГ, УЗДГ сосудов шеи и головного мозга, ЭхоЭГ
- рентгенгорафия костей черепа, шейного отдела позвоночника с функциональными пробами
- МРТ головного мозга
- МРТ ангиография сосудов головного мозга
- МРТ шейного отдела позвоночника и т.д.
- Люмбальная пункция (ЛП) для анализа состава спинномозговой жидкости (ликвора)
Магнитно-резонансная томография головного мозга (МРТ) проводится при диагностике пациента с черепно-мозговой травмой (ушиб, сдавления головного мозга и т.д.).
Шкала комы Глазго (ШКГ)
При оценке степени тяжести пациента от полученной травмы головного мозга специалисты учитывают уровень неврологического дефицита (выпадений функций) и уровень ясности сознания. Для простоты оценки в клинической практике все эти показатели (очаговые неврологические симптомы, уровень сознания) были сведены в бальную таблицу Glasgow Coma Scale (GCS) нейрохирургами из Университета Глазго в 1974 году (профессорами Graham Teasdale и Bryan J. Jennett).
Шкала комы Глазго (ШКГ) при черепно-мозговой травме:
Показатель | Ответная реакция | Балл | Движение (Д) | Выполнение спонтанных движений по команде | 6 |
| Целесообразное отталкивание в ответ на боль | 5 | |
| Отдергивание конечности в ответ на боль | 4 | |
| Патологическое сгибание в ответ на боль (декортикация) | 3 | |
| Патологическое разгибание в ответ на боль (децеребрация) | 2 | |
| Нет двигательного ответа | 1 | |
Речь (Р) | Ориентация в пространстве и времени | 5 |
| Спутанная речь, дезориентация | 4 | |
| Произносит непонятные слова | 3 | |
| Произносит непонятные звуки | 2 | |
| Нет речевого ответа | 1 | |
Открывание глаз (Г) | Спонтанное | 4 |
| На команду, обращённую речь | 3 | |
| На боль | 2 | |
| Не открывает глаза | 1 | |
Общее значение | 3-15 |
Примечание: Кома в баллах = Д + Р + Г. У пациентов, набравших 3 или 4 балла по шкале комы Глазго, вероятность смерти или перехода в остаточное вегетативное состояние равна 85%. У пациентов, набравших больше 11-ти баллов по шкале комы Глазго, вероятность смерти или перехода в остаточное вегетативное состояние равна всего лишь 5–10% и 85% составляет вероятность недееспособности средней степени тяжести или полного восстановления. Средние значения баллов по шкале комы Глазго коррелируют с пропорциональными шансами на восстановление.
Классификация черепно-мозговой травмы основывается на множестве факторов. Альтернативная шкала тяжести черепно-мозговой травмы.
| Степень тяжести | Структурные изменения (МРТ, КТ) | Потеря сознания | Спутанность сознания | Посттравматическая (ретроградная) амнезия | Шкала комы Глазго (ШКГ), баллы |
| Лёгкая | Норма | 0–30 мин (<20 мин – 1 ч) | Момент травмы <24 ч | <24 ч | 13–15 |
| Средняя | Норма или патология | >30 мин, но <24 ч | >24 ч | 1–7 сут | 9–12 |
| Тяжёлая | Норма или патология | >24 ч | >24 ч | >7 сут | 3–8 |
Патофизиологические изменения и интенсивная терапия при черепно-мозговой травме
- Ауторегуляции мозгового кровотока является одной из важнейших систем сохранения баланса внутримозгового давления. Мелкие сосуды головного мозга реагируют на гидростатическое давление и регулируют свой тонус для поддержания постоянства мозгового кровотока в пределах среднего артериального давления от 60 до 160 мм рт. ст. Как только при тяжелой травме мозга кривая регулирования давления смещается вправо, случайные изменения системного артериального давления могут привести к тяжелым и линейным изменениям мозгового кровотока, которые приводят к патологическим и необратимым состояниям, таким как мозговая гипоперфузия (ишемия мозга) или гиперперфузия (гиперемия мозга).
- Изменения объема мозгового кровотока и системного артериального давление приводят к расширению (вазодилятация) или сужению (вазоконстрикция) сосудов головного мозга. Церебральная вазодилятация (расширение просвета сосудов) может привести к снижению системного артериального давления. Это вызывает увеличение церебрального объема крови и подъем внутричерепного давления. Подобная сосудистая реакция также может быть инициирована гипоксемией, дегидратацией, или гипокапнией (вследствие гипервентиляционной терапии).
- Снижение церебрального перфузионного давления вызывает вазодилятацию (расширение) мозговых сосудов и последующее увеличение объема церебральной крови. Снижение церебрального перфузионного давления часто связано со снижением системного артериального давления. Превысив возможности авторегуляции, гиперперфузия может повысить риск гиперемии мозга. И наоборот, при падении системного артериального давления ниже границы возможностей по его коррекции организмом, возможно снижение церебрального перфузионного давления и возникновение ишемии головного мозга.
- Избыточная гипервентиляция вызывает сужение сосудов (вазоконстрикцию) и снижение мозгового кровотока, что приводит к ишемии головного мозга. В результате цереброваскулярной чувствительности к уровню CO2 в крови, дилатации (расширение) кровеносных сосудов мозга, вызванная повышением парциального давления углекислого газа (PaCO2), может повышать внутричерепное давление и способствуют увеличению объема крови в головном мозге (отёк мозга). Если это происходит, то исход для пациентов с тяжелой черепно-мозговой травмой может быть плохим. С другой стороны, когда парциальное давление углекислого газа (PaCO2) в крови падает, сосуды головного мозга сжимаются (вазоконстрикция), что приводит к уменьшению объема крови и, в конечном счете, к снижению внутричерепного давления.
- Увеличение эндогенных катехоламинов (индуцированный симпатической системой выброс катехоламинов) вызывает сужение (вазоконстрикцию) периферических сосудов, что повышает системное артериальное давление (нейрогенная гипертония) после черепно-мозговой травмы. Как результат, системное артериальное давление будет сохраняется, даже несмотря на наличие гиповолемии. Маннит, как осмотический диуретик, исторически применялся у пациентов с повышенным внутричерепным давлением. При использовании не по назначению, однако, маннит вызывает чрезмерное внутрисосудистое обезвоживание (дегидратацию). В результате обезвоживания и нарушения гемодинамики формируется неустойчивое состояние мозгового кровотока с эпизодами внезапной гипотензии. Для предотвращения внезапных катастрофических падений артериального давления (гипотензии) после черепно-мозговой травмы (ЧМТ), следует избегать рутинного применения маннита и внутрисосудистого обезвоживания (дегидратации).
- Гипергликемия также часто развивается после тяжелого повреждения головного мозга или похожего стрессового для организма события. Высокий уровень глюкозы в крови после черепно-мозговой травмы (ЧМТ), по-видимому, связан с более высокой степенью тяжести травмы мозга и неблагоприятным неврологическим исходом для пациента. До сих пор мало известно о роли глюкозы в крови в формировании вторичных механизмов повреждения нейронов после травмы мозга. Лучшее время для начала применения глюкозо-содержащих жидкостей для поддержания питания тоже под вопросом, так как острая гипергликемия (повышенный уровень глюкозы в крови) может изменить неврологический исход для пациента. Остается выяснить, способна ли лишь одна гипергликемия вызвать воспаление тканей головного мозга при острых критических состояниях с участием накопления нейтрофилов.

Лечение травмы головы при сотрясении и ушибе головного мозга
В зависимости от тяжести проявлений и причин возникновения симптома головной боли, очаговых нарушений в неврологическом статусе, уровня расстройства сознания у пациента при подтверждённом лечащим врачом диагнозе сотрясения и ушиба головного мозга возможны следующие лечебные действия:
- соблюдение постельного режима
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- блокады — инъекции анестетиков в места крепления заднешейных мышц
- люмбальная пункция
- мануальная терапия
- физиотерапия (УВЧ, СМТ и т.д.)
- лечебная гимнастика
- иглоукалывание
- оперативное лечение
Люмбальную пункцию применяют для ускоренной санации спинномозговой жидкости, восстановления ликворотока, в том числе после хирургического вмешательства. В таких случаях — при отсутствии противопоказаний — извлекают до 10-20 мл спинномозговой жидкости и более.
Внимание! При наличии жалоб на длительную или хроническую, а так же острую головную боль необходимо обратиться к невропатологу или нейрохирургу за консультацией в первую очередь. Очень распространено ошибочное действие со стороны родственников больного с черепно-мозговой травмой (ЧМТ), когда начинается самодиагностика с проведением томографии, УЗДГ, ЭЭГ и т.д. При этом нет и намёка на попытку очного обращения за консультацией к специалисту по нейротравме.
Источник
úÁËÒÙÔÙÅ ÐÏ×ÒÅÖÄÅÎÉÑ ÞÅÒÅÐÁ É ÍÏÚÇÁ — ×ÉÄÙ ÚÁËÒÙÔÙÈ ÔÒÁ×Í ÞÅÒÅÐÁ É ÍÏÚÇÁ.
úÁËÒÙÔÁÑ ÞÅÒÅÐÎÏ-ÍÏÚÇÏ×ÁÑ ÔÒÁ×ÍÁ — ×ÏÚÎÉËÁÅÔ ÏÔ ÕÄÁÒÏ× ÔÕÐÙÍÉ ÐÒÅÄÍÅÔÁÍÉ É ÈÁÒÁËÔÅÒÉÚÕÅÔÓÑ ÓÉÍÐÔÏÍÁÍÉ ÐÏ×ÒÅÖÄÅÎÉÑ ÇÏÌÏ×ÎÏÇÏ ÍÏÚÇÁ Ó ÎÁÌÉÞÉÅÍ ÉÌÉ ÏÔÓÕÔÓÔ×ÉÅÍ ÎÁÒÕÛÅÎÉÑ ÃÅÌÏÓÔÉ ËÏÓÔÅÊ ÞÅÒÅÐÁ. ðÒÉ ÜÔÏÍ ËÏÖÎÙÅ ÐÏËÒÏ×Ù ÇÏÌÏ×Ù ÏÓÔÁÀÔÓÑ ÎÅÐÏ×ÒÅÖÄÅÎÎÙÍÉ.
òÁÚÌÉÞÁÀÔ ÔÒÉ ÏÓÎÏ×ÎÙÅ ÆÏÒÍÙ ÚÁËÒÙÔÏÊ ÞÅÒÅÐÎÏ-ÍÏÚÇÏ×ÏÊ ÔÒÁ×ÍÙ — ÓÏÔÒÑÓÅÎÉÅ, ÕÛÉÂ É ÓÄÁ×ÌÅÎÉÅ ÍÏÚÇÁ.
óÏÔÒÑÓÅÎÉÅ ÍÏÚÇÁ
óÏÔÒÑÓÅÎÉÅ ÍÏÚÇÁ ÒÁÚ×É×ÁÅÔÓÑ ÐÒÉ ÄÅÊÓÔ×ÉÉ ÎÁ ÞÅÒÅÐ ÚÎÁÞÉÔÅÌØÎÏÊ ÓÉÌÙ × ÒÅÚÕÌØÔÁÔÅ ÕÄÁÒÁ ÐÏ ÎÅÍÕ ËÁËÉÍ-ÌÉÂÏ ÐÒÅÄÍÅÔÏÍ ÉÌÉ ÕÛÉÂÁ ÅÇÏ ×Ï ×ÒÅÍÑ ÐÁÄÅÎÉÑ. óÕÝÎÏÓÔØ ÐÒÏÉÓÈÏÄÑÝÉÈ ÐÒÉ ÜÔÏÍ ÉÚÍÅÎÅÎÉÊ ÓÏÓÔÏÉÔ × ÓÏÔÒÑÓÅÎÉÉ ÎÅÖÎÏÊ ÍÏÚÇÏ×ÏÊ ÔËÁÎÉ É ÎÁÒÕÛÅÎÉÉ ÇÉÓÔÏÌÏÇÉÞÅÓËÉÈ ×ÚÁÉÍÏÓ×ÑÚÅÊ ËÌÅÔÏË.
óÉÍÐÔÏÍÙ É ÔÅÞÅÎÉÅ:
ðÏÔÅÒÑ ÓÏÚÎÁÎÉÑ, ÒÁÚ×É×ÁÀÝÁÑÓÑ × ÍÏÍÅÎÔ ÔÒÁ×ÍÙ, — ÏÓÎÏ×ÎÏÊ ÐÒÉÚÎÁË ÓÏÔÒÑÓÅÎÉÑ ÍÏÚÇÁ. ÷ ÚÁ×ÉÓÉÍÏÓÔÉ ÏÔ ÔÑÖÅÓÔÉ ÏÎÁ ÍÏÖÅÔ ÂÙÔØ ËÒÁÔËÏ×ÒÅÍÅÎÎÏÊ (× ÔÅÞÅÎÉÅ ÎÅÓËÏÌØËÉÈ ÍÉÎÕÔ) ÉÌÉ ÐÒÏÄÏÌÖÁÔØÓÑ ÎÅÓËÏÌØËÏ ÞÁÓÏ× É ÄÁÖÅ ÓÕÔÏË. ÷ÔÏÒÙÍ ×ÁÖÎÙÍ ÓÉÍÐÔÏÍÏÍ Ñ×ÌÑÅÔÓÑ ÔÁË ÎÁÚÙ×ÁÅÍÁÑ ÒÅÔÒÏÇÒÁÄÎÁÑ ÁÍÎÅÚÉÑ, ×ÙÒÁÖÁÀÝÁÑÓÑ × ÔÏÍ, ÞÔÏ ÞÅÌÏ×ÅË, ÐÒÉÄÑ × ÓÏÚÎÁÎÉÅ, ÎÅ ÐÏÍÎÉÔ ÔÏ, ÞÔÏ ÐÒÏÉÓÈÏÄÉÌÏ ÎÅÐÏÓÒÅÄÓÔ×ÅÎÎÏ ÐÅÒÅÄ ÔÒÁ×ÍÏÊ.
ìÅÞÅÎÉÅ:
ïËÁÚÁÎÉÅ ÐÅÒ×ÏÊ ÐÏÍÏÝÉ ÓÏÓÔÏÉÔ × ÏÂÅÓÐÅÞÅÎÉÉ ÐÏËÏÑ É ÐÒÏ×ÅÄÅÎÉÉ ÍÅÒÏÐÒÉÑÔÉÊ, ÕÍÅÎØÛÁÀÝÉÈ ÏÔÅË É ÎÁÂÕÈÁÎÉÅ ÍÏÚÇÁ. íÅÓÔÎÏ — ÈÏÌÏÄ, ÕÓÐÏËÁÉ×ÁÀÝÉÅ, ÓÎÏÔ×ÏÒÎÙÅ, ÍÏÞÅÇÏÎÎÙÅ ÓÒÅÄÓÔ×Á. ÷ÓÅ ÂÏÌØÎÙÅ Ó ÓÏÔÒÑÓÅÎÉÅÍ ÍÏÚÇÁ ÄÏÌÖÎÙ ÂÙÔØ ÇÏÓÐÉÔÁÌÉÚÉÒÏ×ÁÎÙ Ó ÎÁÚÎÁÞÅÎÉÅÍ ÉÍ ÐÏÓÔÅÌØÎÏÇÏ ÒÅÖÉÍÁ. ðÒÉ ÒÅÚËÏ ÐÏ×ÙÛÅÎÎÏÍ ×ÎÕÔÒÉÞÅÒÅÐÎÏÍ ÄÁ×ÌÅÎÉÉ, ÐÒÏÑ×ÌÑÀÝÅÍÓÑ ÓÉÌØÎÙÍÉ ÇÏÌÏ×ÎÙÍÉ ÂÏÌÑÍÉ, Ò×ÏÔÏÊ É ÄÒ., ÄÌÑ ÕÔÏÞÎÅÎÉÑ ÄÉÁÇÎÏÓÔÉËÉ ÐÏËÁÚÁÎÁ ÐÕÎËÃÉÑ, ËÏÔÏÒÁÑ ÐÏÚ×ÏÌÑÅÔ ÏÐÒÅÄÅÌÉÔØ ÄÁ×ÌÅÎÉÅ ÓÐÉÎÎÏÍÏÚÇÏ×ÏÊ ÖÉÄËÏÓÔÉ É ÓÏÄÅÒÖÁÎÉÅ × ÎÅÊ ËÒÏ×É (ÞÔÏ ÂÙ×ÁÅÔ ÐÒÉ ÕÛÉÂÁÈ ÍÏÚÇÁ É ÓÕÂÁÒÁÈÎÏÉÄÁÌØÎÙÈ ËÒÏ×ÏÉÚÌÉÑÎÉÑÈ). õÄÁÌÅÎÉÅ ÐÒÉ ÐÕÎËÃÉÉ 5-8 ÍÌ ÓÐÉÎÎÏÍÏÚÇÏ×ÏÊ ÖÉÄËÏÓÔÉ ÏÂÙÞÎÏ ÕÌÕÞÛÁÅÔ ÓÏÓÔÏÑÎÉÅ ÂÏÌØÎÏÇÏ É ÐÒÉ ÜÔÏÍ ÓÏ×ÅÒÛÅÎÎÏ ÂÅÚ×ÒÅÄÎÏ.
õÛÉÂ ÍÏÚÇÁ
õÛÉÂÏÍ ÍÏÚÇÁ ÎÁÚÙ×ÁÅÔÓÑ ÎÁÒÕÛÅÎÉÅ ÃÅÌÏÓÔÉ ÍÏÚÇÏ×ÏÇÏ ×ÅÝÅÓÔ×Á ÎÁ ÏÇÒÁÎÉÞÅÎÎÏÍ ÕÞÁÓÔËÅ. ïÂÙÞÎÏ ÂÙ×ÁÅÔ × ÔÏÞËÅ ÐÒÉÌÏÖÅÎÉÑ ÔÒÁ×ÍÉÒÕÀÝÅÊ ÓÉÌÙ, ÎÏ ÍÏÖÅÔ ÎÁÂÌÀÄÁÔØÓÑ É ÎÁ ÐÒÏÔÉ×ÏÐÏÌÏÖÎÏÊ ÐÏ ÏÔÎÏÛÅÎÉÀ Ë ÔÒÁ×ÍÅ ÓÔÏÒÏÎÅ (ÕÛÉ ÏÔ ÐÒÏÔÉ×ÏÕÄÁÒÁ). ðÒÉ ÜÔÏÍ ÐÒÏÉÓÈÏÄÉÔ ÒÁÚÒÕÛÅÎÉÅ ÞÁÓÔÉ ÍÏÚÇÏ×ÏÊ ÔËÁÎÉ ËÒÏ×ÅÎÏÓÎÙÈ ÓÏÓÕÄÏ×, ÇÉÓÔÏÌÏÇÉÞÅÓËÉÈ Ó×ÑÚÅÊ ËÌÅÔÏË Ó ÐÏÓÌÅÄÕÀÝÉÍ ÒÁÚ×ÉÔÉÅÍ ÔÒÁ×ÍÁÔÉÞÅÓËÏÇÏ ÏÔÅËÁ. úÏÎÁ ÔÁËÉÈ ÎÁÒÕÛÅÎÉÊ ÒÁÚÌÉÞÎÁ É ÏÐÒÅÄÅÌÑÅÔÓÑ ÔÑÖÅÓÔØÀ ÔÒÁ×ÍÙ.
óÉÍÐÔÏÍÙ É ÔÅÞÅÎÉÅ:
îÁÂÌÀÄÁÀÔÓÑ ÏÂÝÅÍÏÚÇÏ×ÙÅ Ñ×ÌÅÎÉÑ, Ô.Î. ËÏÎÔÕÚÉÏÎÎÏ-ËÏÍÍÏÃÉÏÎÎÙÊ ÓÉÎÄÒÏÍ: ÇÏÌÏ×ÏËÒÕÖÅÎÉÅ, ÇÏÌÏ×ÎÙÅ ÂÏÌÉ, Ò×ÏÔÁ, ÚÁÍÅÄÌÅÎÉÅ ÐÕÌØÓÁ É ÄÒ. éÎÏÇÄÁ Ë ÎÉÍ ÐÒÉÓÏÅÄÉÎÑÅÔÓÑ ÐÏ×ÙÛÅÎÉÅ ÔÅÍÐÅÒÁÔÕÒÙ. ïÔ ÓÏÔÒÑÓÅÎÉÑ ÕÛÉ ÍÏÚÇÁ ÏÔÌÉÞÁÀÔ ÏÞÁÇÏ×ÙÅ ÐÒÉÚÎÁËÉ: ×ÙÐÁÄÅÎÉÅ ÆÕÎËÃÉÉ ÔÅÈ ÉÌÉ ÉÎÙÈ ÕÞÁÓÔËÏ× ÍÏÚÇÁ. ôÁË, ÍÏÇÕÔ ÂÙÔØ ÎÁÒÕÛÅÎÙ ÞÕ×ÓÔ×ÉÔÅÌØÎÏÓÔØ, Ä×ÉÖÅÎÉÑ, ÍÉÍÉËÁ, ÒÅÞØ É ÄÒ. ðÏ ÜÔÉÍ ÓÉÍÐÔÏÍÁÍ ÎÅ×ÒÏÌÏÇÉÞÅÓËÏÅ ÏÂÓÌÅÄÏ×ÁÎÉÅ ÂÏÌØÎÏÇÏ ÐÏÚ×ÏÌÑÅÔ ÐÏÓÔÁ×ÉÔØ ÔÏÞÎÕÀ ÔÏÐÉÞÅÓËÕÀ ÄÉÁÇÎÏÓÔÉËÕ ÐÏ×ÒÅÖÄÅÎÎÏÇÏ ÕÞÁÓÔËÁ ÍÏÚÇÁ.
ìÅÞÅÎÉÅ:
ïËÁÚÁÎÉÅ ÐÏÍÏÝÉ ÐÒÉ ÕÛÉÂÅ ÍÏÚÇÁ ÔÏ ÖÅ, ÞÔÏ É ÐÒÉ ÓÏÔÒÑÓÅÎÉÉ ÍÏÚÇÁ, ÎÏ ÐÏÓÔÅÌØÎÙÊ ÒÅÖÉÍ ÓÏÂÌÀÄÁÅÔÓÑ ÄÌÉÔÅÌØÎÅÅ.
óÄÁ×ÌÅÎÉÅ ÍÏÚÇÁ
óÄÁ×ÌÅÎÉÅ ÍÏÚÇÁ, ×ÎÕÔÒÉÞÅÒÅÐÎÏÅ ËÒÏ×ÏÔÅÞÅÎÉÅ. óÄÁ×ÌÅÎÉÅ ÍÏÚÇÁ Ñ×ÌÑÅÔÓÑ ÒÅÚÕÌØÔÁÔÏÍ ÄÁ×ÌÅÎÉÑ ÎÁ ÍÏÚÇ ËÒÏ×É ÐÒÉ ×ÎÕÔÒÅÞÅÒÅÐÎÙÈ ËÒÏ×ÏÔÅÞÅÎÉÑÈ ÉÌÉ ËÏÓÔÎÙÈ ÏÔÌÏÍËÏ× ÉÌÉ ÐÅÒÅÌÏÍÁÈ ÞÅÒÅÐÁ. ïÓËÏÌËÉ ËÏÓÔÉ, ÓÄÁ×ÌÉ×ÁÀÝÉÅ ×ÅÝÅÓÔ×Ï ÍÏÚÇÁ, ÄÉÁÇÎÏÓÔÉÒÕÀÔÓÑ ÐÒÉ ÒÅÎÔÇÅÎÏÇÒÁÆÉÉ ÞÅÒÅÐÁ, ÏÂÑÚÁÔÅÌØÎÏÊ ÐÒÉ ÞÅÒÅÐÎÏ-ÍÏÚÇÏ×ÏÊ ÔÒÁ×ÍÅ. ïÎÉ ÐÏÄÌÅÖÁÔ ÈÉÒÕÒÇÉÞÅÓËÏÍÕ ÕÄÁÌÅÎÉÀ ÐÒÉ ÔÒÅÐÁÎÁÃÉÉ ÞÅÒÅÐÁ. úÎÁÞÉÔÅÌØÎÏ ÓÌÏÖÎÅÅ ÒÁÓÐÏÚÎÁÔØ ËÏÍÐÒÅÓÓÉÀ ÍÏÚÇÁ, ×ÙÚ×ÁÎÎÕÀ ×ÎÕÔÒÉÞÅÒÅÐÎÏÊ ÇÅÍÁÔÏÍÏÊ (ËÒÏ×ÑÎÁÑ ÏÐÕÈÏÌØ). ëÒÏ×ÏÉÚÌÉÑÎÉÅ × ÐÏÌÏÓÔØ ÞÅÒÅÐÁ ÏÂßÅÍÏÍ 30-40 ÍÌ ÐÒÉ×ÏÄÉÔ Ë ÐÏ×ÙÛÅÎÉÀ ÄÁ×ÌÅÎÉÑ, ÓÄÁ×ÌÅÎÉÀ ÍÏÚÇÁ É ÎÁÒÕÛÅÎÉÀ ÅÇÏ ÆÕÎËÃÉÊ. óËÏÐÌÅÎÉÅ ËÒÏ×É ÍÏÖÅÔ ÂÙÔØ ÎÁÄ Ô×ÅÒÄÏÊ ÍÏÚÇÏ×ÏÊ ÏÂÏÌÏÞËÏÊ (ÜÐÉÄÕÒÁÌØÎÁÑ ÇÅÍÁÔÏÍÁ), ÐÏÄ Ô×ÅÒÄÏÊ ÍÏÚÇÏ×ÏÊ ÏÂÏÌÏÞËÏÊ (ÓÕÂÄÕÒÁÌØÎÁÑ ÇÅÍÁÔÏÍÁ) ÉÌÉ ×ÎÕÔÒÉ ÍÏÚÇÁ (×ÎÕÔÒÉÍÏÚÇÏ×ÁÑ ÇÅÍÁÔÏÍÁ).
óÉÍÐÔÏÍÙ É ÔÅÞÅÎÉÅ:
èÁÒÁËÔÅÒÎÏÅ ÓÏÓÔÏÑÎÉÅ ÐÒÉ ×ÎÕÔÒÉÞÅÒÅÐÎÙÈ ËÒÏ×ÏÔÅÞÅÎÉÑÈ ÒÁÚ×É×ÁÅÔÓÑ ÎÅ ÓÒÁÚÕ ÐÏÓÌÅ ÔÒÁ×ÍÙ, Á ÞÅÒÅÚ ÎÅÓËÏÌØËÏ ÞÁÓÏ×, ÎÅÏÂÈÏÄÉÍÙÈ ÄÌÑ ÎÁËÏÐÌÅÎÉÑ ËÒÏ×É É (ÄÁ×ÌÅÎÉÑ ÍÏÚÇÏ×ÏÊ ÔËÁÎÉ, É ÎÏÓÉÔ ÎÁÚ×ÁÎÉÅ ÐÒÏÍÅÖÕÔËÁ. óÉÍÐÔÏÍÙ ÐÒÉ ÐÏ×ÙÛÅÎÉÉ ×ÎÕÔÒÉÞÅÒÅÐÎÏÇÏ ÄÁ×ÌÅÎÉÑ: ÇÏÌÏ×ÎÁÑ ÂÏÌØ, ÔÏÛÎÏÔÁ É Ò×ÏÔÁ, ÐÏÍÒÁÞÅÎÉÅ É ÐÏÔÅÒÑ ÓÏÚÎÁÎÉÑ, ÈÒÉÐÌÏÅ, ÐÒÅÒÙ×ÉÓÔÏÅ ÄÙÈÁÎÉÅ, ÚÁÍÅÄÌÅÎÎÙÊ ÐÕÌØÓ, ÁÎÉÚÏËÏÒÉÑ (ÒÁÚÎÙÅ ÒÁÚÍÅÒÙ ÚÒÁÞËÏ×, ÏÂÙÞÎÏ ÎÁ ÓÔÏÒÏÎÅ ÔÒÁ×ÍÙ ÛÉÒÅ É ÎÅ ÓÕÖÉ×ÁÀÔÓÑ ÎÁ Ó×ÅÔÕ). îÁÒÕÛÅÎÉÑ Ä×ÉÖÅÎÉÑ É ÞÕ×ÓÔ×ÉÔÅÌØÎÏÓÔÉ × ËÏÎÅÞÎÏÓÔÑÈ ÏÂÎÁÒÕÖÉ×ÁÀÔÓÑ ÎÁ ÓÔÏÒÏÎÅ, ÐÒÏÔÉ×ÏÐÏÌÏÖÎÏÊ ÔÒÁ×ÍÅ.÷ ËÌÉÎÉËÅ ÓÄÁ×ÌÅÎÉÑ ÍÏÚÇÁ ×ÙÄÅÌÑÀÔ ÔÒÉ ÆÁÚÙ:
- ÎÁÞÁÌØÎÁÑ;
- ÐÏÌÎÏÇÏ ÒÁÚ×ÉÔÉÑ;
- ÐÁÒÁÌÉÔÉÞÅÓËÁÑ.
÷ 1 ÆÁÚÅ ÏÔÍÅÞÁÀÔÓÑ ÎÁÞÁÌØÎÙÅ ÐÒÉÚÎÁËÉ ÐÏ×ÙÛÅÎÉÑ ×ÎÕÔÒÉÞÅÒÅÐÎÏÇÏ Ñ×ÌÅÎÉÑ É ÏÞÁÇÏ×ÙÈ ÐÏÒÁÖÅÎÉÊ. ðÏÌÎÏÅ, ÑÒËÏÅ ÒÁÚ×ÉÔÉÅ ÏÂÝÅÍÏÚÇÏ×ÙÈ É ÏÞÁÇÏ×ÙÈ ÓÉÍÐÔÏÍÏ× ÔÉÐÉÞÎÏ ÄÌÑ ×ÔÏÒÏÊ ÆÁÚÙ. ÷ ÐÁÒÁÌÉÔÉÞÅÓËÏÊ ÆÁÚÅ ÒÁÚ×É×ÁÅÔÓÑ ËÏÍÁÔÏÚÎÏÅ ÓÏÓÔÏÑÎÉÅ, ÐÁÒÁÌÉÞÉ ÓÆÉÎËÔÅÒÏ×, ËÏÎÅÞÎÏÓÔÅÊ, ÞÁÓÔÙÊ É ÍÁÌÙÊ ÐÕÌØÓ, ÐÒÅÒÙ×ÉÓÔÏÅ, ÈÒÉÐÌÏÅ ÄÙÈÁÎÉÅ, ÚÁËÁÎÞÉ×ÁÀÝÅÅÓÑ ÏÓÔÁÎÏ×ËÏÊ ÄÙÈÁÎÉÑ.
ìÅÞÅÎÉÅ:
ðÒÉ ÓÄÁ×ÌÅÎÉÉ ÍÏÚÇÁ ÐÏËÁÚÁÎÁ ÏÐÅÒÁÃÉÑ. ôÏÞÎÕÀ ÌÏËÁÌÉÚÁÃÉÀ Õ ÔÑÖÅÌÏÂÏÌØÎÙÈ ÉÎÏÇÄÁ ÏÐÒÅÄÅÌÉÔØ ÔÒÕÄÎÏ; ÄÌÑ ÜÔÏÇÏ ÔÒÅÂÕÀÔÓÑ, ËÒÏÍÅ ÔÝÁÔÅÌØÎÏÇÏ ÎÅ×ÒÏÌÏÇÉÞÅÓËÏÇÏ ÏÂÓÌÅÄÏ×ÁÎÉÑ, ÄÏÐÏÌÎÉÔÅÌØÎÙÅ ÍÅÔÏÄÙ (ÕÌØÔÒÁÚ×ÕËÏ×ÁÑ ÜÈÏÌÏËÁÃÉÑ, ×ÅÎÔÒÉËÕÌÏÇÒÁÆÉÑ É ÄÒ.).
ðÏ×ÒÅÖÄÅÎÉÅ ÓÏÄÅÒÖÉÍÏÇÏ ÞÅÒÅÐÁ
ðÒÉ ÚÁËÒÙÔÏÊ ÞÅÒÅÐÎÏ-ÍÏÚÇÏ×ÏÊ ÔÒÁ×ÍÅ ÐÏ×ÒÅÖÄÅÎÉÅ ÓÏÄÅÒÖÉÍÏÇÏ ÞÅÒÅÐÁ ÐÒÏÑ×ÌÑÅÔÓÑ ÉÚÍÅÎÅÎÉÑÍÉ, Ó×ÏÊÓÔ×ÅÎÎÙÍÉ ÓÏÔÒÑÓÅÎÉÀ, ÓÄÁ×ÌÅÎÉÀ É ÕÛÉÂÕ ÍÏÚÇÁ × ÉÈ ÞÉÓÔÏÍ ×ÉÄÅ ÉÌÉ × ÒÁÚÌÉÞÎÙÈ ÓÏÞÅÔÁÎÉÑÈ ÍÅÖÄÕ ÓÏÂÏÊ.
Источник

Черепно-мозговая травма — это повреждение костей черепа и/или мягких тканей (мозговые оболочки, ткани мозга, нервы, сосуды). По характеру травмы различают закрытую и открытую, проникающую и непроникающую ЧМТ, а также сотрясение или ушиб головного мозга. Клиническая картина черепно-мозговой травмы зависит от ее характера и тяжести. Основными симптомами являются головная боль, головокружение, тошнота и рвота, потеря сознания, нарушение памяти. Ушиб головного мозга и внутримозговая гематома сопровождаются очаговыми симптомами. Диагностика черепно-мозговой травмы включает анамнестические данные, неврологический осмотр, рентгенографию черепа, КТ или МРТ головного мозга.
Общие сведения
Черепно-мозговая травма — собирательное понятие, включающее различные повреждения костных и мягких структур головы. Выделяют следующие клинические формы ЧМТ: сотрясение мозга, ушиб мозга, диффузное аксональное повреждение, сдавление мозга. Самая распространенная травма среди возможных черепно-мозговых (около 70% всех ЧМТ) — это сотрясение головного мозга. Ушиб головного мозга легкой степени выявляют у 10-15% пострадавших с черепно-мозговой травмой, средней степени тяжести диагностируют у 8-10% пострадавших, тяжелый ушиб — у 5-7% пострадавших.
Причины
По генезу и механизму возникновения ЧМТ бывает первичная (воздействию на мозг травмирующей механической энергии не предшествует какая-либо церебральная или внецеребральная катастрофой) и вторичная (воздействию травмирующей механической энергии на мозг предшествует церебральная или внецеребральная катастрофа). ЧМТ у одного и того же пациента может происходить впервые или повторно (дважды, трижды).
- Первичные поражения — это очаговые ушибы и размозжения мозга, диффузные аксональные повреждения, внутричерепные гематомы, разрывы ствола, множественные внутримозговые геморрагии, возникшие вследствие механической травмы головы.
- Вторичные поражения возникают в результате действия вторичных внутричерепных факторов (отсроченных гематом, нарушений ликворо- и гемоциркуляции вследствие внутрижелудочкового или субарахноидального кровоизлияния, отека мозга, гиперемии и др.) или вторичных внечерепных факторов (артериальная гипертензия, гиперкапния, гипоксемия, анемия и др.)
Классификация
Классификация ЧМТ основывается на ее биомеханике, виде, типе, характере, форме, тяжести повреждений, клинической фазе, периоде лечения, а также исходе травмы.
По биомеханике различают следующие виды ЧМТ:
- ударно-противоударная (ударная волна распространяется от места полученного удара и проходит через мозг к противоположной стороне с быстрыми перепадами давления);
- ускорения-замедления (перемещение и ротация больших полушарий по отношению к более фиксированному стволу мозга);
- сочетанная (одновременное воздействие обоих механизмов).
По виду повреждения:
- очаговые (характеризуются локальными макроструктурными повреждениями мозгового вещества за исключением участков разрушений, мелко- и крупноочаговых кровоизлияний в области удара, противоудара и ударной волны);
- диффузные (натяжение и распространение первичными и вторичными разрывами аксонов в семиовальном центре, мозолистом теле, подкорковых образованиях, стволе мозга);
- сочетанные (сочетание очаговых и диффузных повреждений головного мозга).
По своему типу ЧМТ классифицируются на:
- закрытую — повреждения, не нарушившие целостность кожных покровов головы; переломы костей свода черепа без повреждения прилежащих мягких тканей или перелом основания черепа с развившейся ликвореей и кровотечением (из уха или носа);
- открытую непроникающую ЧМТ — без повреждения твердой мозговой оболочки и открытую проникающую ЧМТ — с повреждением твердой мозговой оболочки.
Кроме этого выделяют изолированную (отсутствие каких-либо внечерепных повреждений), сочетанную (внечерепные повреждения в результате механической энергии) и комбинированную (одновременное воздействие различных энергий: механической и термической/лучевой/химической) черепно-мозговую травму.
По тяжести ЧМТ делят на 3 степени: легкую, средней тяжести и тяжелую. При соотнесении этой рубрикации со шкалой комы Глазго легкую черепно-мозговую травм оценивают в 13-15, среднетяжелую – в 9-12, тяжелую – в 8 баллов и менее. Легкая черепно-мозговая травма соответствует сотрясению и ушибу мозга легкой степени, среднетяжелая — ушибу мозга средней степени, тяжелая — ушибу мозга тяжелой степени, диффузному аксональному повреждению и острому сдавлению мозга.
Течение ЧМТ разделяется на 3 базисных периода: острый, промежуточный и отдаленный. Временная протяженность периодов течения черепно-мозговой травмы варьирует в зависимости от клинической формы ЧМТ: острый – 2-10 недель, промежуточный – 2-6 месяцев, отдаленный при клиническом выздоровлении – до 2 лет.
Сотрясение головного мозга
Симптомы
Угнетение сознания (до уровня сопора) при сотрясении мозга может продолжаться от нескольких секунд до нескольких минут, но может и отсутствовать вовсе. На непродолжительный период времени развивается ретроградная, конградная и антеградная амнезия. Непосредственно после черепно-мозговой травмы возникает однократная рвота, дыхание учащается, но вскоре приходит в норму. Также приходит в норму и артериальное давление, за исключением тех случаев, когда анамнез отягощен гипертензией. Температура тела при сотрясении мозга сохраняется в норме.
Когда пострадавший приходит в сознание, возникают жалобы на головокружение, головную боль, общую слабость, появление холодного пота, приливы крови к лицу, шум в ушах. Неврологический статус на данной стадии характеризуется мягкой асимметрией кожных и сухожильных рефлексов, мелким горизонтальным нистагмом в крайних отведениях глаз, легкими менингиальными симптомами, которые исчезают в течение первой недели. При сотрясении головного мозга в результате черепно-мозговой травмы через 1,5 – 2 недели отмечается улучшение общего состояния пациента. Возможно сохранение некоторых астенических явлений.
Диагноз
Распознавание сотрясения головного мозга — непростая задача для невролога или травматолога, так как основными критериями его диагностирования являются составляющие субъективной симптоматики в отсутствие каких-либо объективных данных. Необходимо ознакомиться с обстоятельствами травмы, используя для этого информацию, имеющуюся у свидетелей происшедшего. Большое значение имеет обследование у отоневролога, с помощью которого определяют наличие симптомов раздражения вестибулярного анализатора в отсутствие признаков выпадения.
По причине мягкой семиотики сотрясения головного мозга и возможности возникновения подобной картины в результате одной из многих дотравматических патологий, особое значение в диагностике придается динамике клинических симптомов. Обоснованием диагноза «сотрясение мозга» является исчезновение таких симптомов через 3-6 суток после получения черепно-мозговой травмы. При сотрясении мозга отсутствуют переломы костей черепа. Состав ликвора и его давление сохраняются в норме. На КТ головного мозга не определяются внутричерепные пространства.
Лечение
Если пострадавший с черепно-мозговой травмой пришел в себя, в первую очередь ему необходимо придать удобное горизонтальное положение, голова должна быть чуть приподнята. Пострадавшему с черепно-мозговой травмой, находящемуся в бессознательном состоянии, необходимо придать т. н. «спасительное» положение — уложить его на правый бок, лицо должно быть повернуто к земле, левые руку и ногу согнуть под прямым углом в локтевом и коленном суставах (если исключены переломы позвоночника и конечностей). Такое положение способствует свободному прохождению воздуха в легкие, предотвращая западение языка, попадание рвотных масс, слюны и крови в дыхательные пути. На кровоточащие раны на голове, если таковые имеются, наложить асептическую повязку.
Всех пострадавших с черепно-мозговой травмой в обязательном порядке транспортируют в стационар, где после подтверждения диагноза устанавливают им постельным режим на срок, который зависит от клинических особенностей течения заболевания. Отсутствие признаков очаговых поражений головного мозга на КТ и МРТ головного мозга, а также состояние пациента, позволяющее воздержаться от активного медикаментозного лечения, позволяют решить вопрос в пользу выписки пациента на амбулаторное лечение.
При сотрясении головного мозга не применяют чрезмерно активного медикаментозного лечения. Его основные цели — нормализация функционального состояние головного мозга, купирование головной боли, нормализация сна. Для этого используют анальгетики, седативные средства (как правило, таблетированных форм).
Ушиб головного мозга
Симптомы
Для ушиба мозга легкой степени характерна утрата сознания после травмы до нескольких десятков минут. После восстановления сознания появляются жалобы на головную боль, головокружение, тошноту. Отмечают ретроградную, конградную, антероградную амнезию. Возможна рвота, иногда с повторами. Жизненно важные функции, как правило, сохраняются. Наблюдается умеренная тахикардия или брадикардия, иногда повышение артериального давления. Температура тела и дыхание без существенных отклонений. Мягко выраженные неврологические симптомы регрессируют через 2-3 недели.
Утрата сознания при ушибе мозга средней степени может длиться от 10-30 минут до 5-7 часов. Сильно выражена ретроградная, конградная и антероградная амнезия. Возможна многократная рвота и сильная головная боль. Нарушены некоторые жизненно важные функции. Определяется брадикардия или тахикардия, повышение АД, тахипноэ без нарушения дыхания, повышение температуры тела до субфебрильной. Возможно проявление оболочечных признаков, а также стволовых симптомов: двусторонние пирамидные признаки, нистагм, диссоциация менингеальных симптомов по оси тела. Выраженные очаговые признаки: глазодвигательные и зрачковые нарушения, парезы конечностей, расстройства речи и чувствительности. Они регрессируют через 4-5 недель.
Ушиб мозга тяжелой степени сопровождается потерей сознания от нескольких часов до 1-2 недель. Нередко он сочетается с переломами костей основания и свода черепа, обильным субарахноидальным кровоизлиянием. Отмечаются расстройства жизненно важных функций: нарушение дыхательного ритма, резко повышенное (иногда пониженное) давление, тахи- или брадиаритмия. Возможна блокировка проходимости дыхательных путей, интенсивная гипертермия.
Очаговые симптомы поражения полушарий зачастую маскируются за выходящей на первый план стволовой симптоматикой (нистагм, парез взора, дисфагия, птоз, мидриаз, децеребрационная ригидность, изменение сухожильных рефлексов, появление патологических стопных рефлексов). Могут определяться симптомы орального автоматизма, парезы, фокальные или генерализованные эпиприступы. Восстановление утраченных функций идет тяжело. В большинстве случаев сохраняются грубые остаточные двигательные нарушения и расстройства психической сферы.
Диагноз
Методом выбора при диагностике ушиба головного мозга является КТ головного мозга. На КТ определяют ограниченную зону пониженной плотности, возможны переломы костей свода черепа, субарахноидальное кровоизлияние. При ушибе мозга средней степени тяжести на КТ или спиральной КТ в большинстве случаев выявляют очаговые изменения (некомпактно расположенные зоны пониженной плотности с небольшими участками повышенной плотности).
При ушибе тяжелой степени на КТ определяются зоны неоднородного повышения плотности (чередование участков повышенной и пониженной плотности). Перифокальный отек головного мозга сильно выражен. Формируется гиподенсивная дорожка в область ближайшего отдела бокового желудочка. Через нее происходит сброс жидкости с продуктами распада крови и мозговой ткани.
Диффузное аксональное повреждение головного мозга
Симптомы
Для диффузного аксонального повреждения головного мозга типично длительное коматозное состояние после черепно-мозговой травмы, а также ярко выраженные стволовые симптомы. Коме сопутствует симметричная либо асимметричная децеребрация или декортикация как спонтанными, так и легко провоцируемыми раздражениями (например, болевыми). Изменения мышечного тонуса весьма вариабельны (горметония или диффузная гипотония). Типично проявление пирамидно-экстрапирамидных парезов конечностей, в том числе асимметричные тетрапарезы.
Кроме грубых нарушений ритма и частоты дыхания проявляются и вегетативные расстройства: повышение температуры тела и артериального давления, гипергидроз и др. Характерной особенностью клинического течения диффузного аксонального повреждения мозга является трансформация состояния пациента из продолжительной комы в транзиторное вегетативное состояние. О наступлении такого состояния свидетельствует спонтанное открывание глаз (при этом отсутствуют признаки слежения и фиксации взора).
Диагноз
КТ-картина диффузного аксонального поражения мозга характеризуется увеличением объема мозга, в результате которого под сдавлением находятся боковые и III желудочки, субарахноидальные конвекситальные пространства, а также цистерны основания мозга. Нередко выявляют наличие мелкоочаговых геморрагий в белом веществе полушарий мозга, мозолистом теле, подкорковых и стволовых структурах.
Сдавление головного мозга
Симптомы
Сдавление головного мозга развивается более чем в 55% случаев черепно-мозговой травмы. Чаще всего причиной сдавления головного мозга становится внутричерепная гематома (внутримозговая, эпи- или субдуральная). Опасность для жизни пострадавшего представляют стремительно нарастающие очаговые, стволовые и общемозговые симптомы. Наличие и продолжительность т. н. «светлого промежутка» — развернутого или стертого — зависит от степени тяжести состояния пострадавшего.
Диагноз
На КТ определяют двояковыпуклую, реже плоско-выпуклую ограниченною зону повышенной плотности, которая примыкает к своду черепа и локализируется в пределах одной или двух долей. Однако, если источников кровотечения несколько, зона повышенной плотности может быть значительного размера и иметь серповидной форму.
Диагностика
При поступлении в реанимационное отделение пациента с черепно-мозговой травмой необходимо провести следующие мероприятия:
- Осмотр тела пострадавшего, во время которого обнаруживают либо исключают ссадины, кровоподтеки, деформации суставов, изменения формы живота и грудной клетки, крово- и/или ликворотечение из ушей и носа, кровотечение из прямой кишки и/или уретры, специфический запах изо рта.
- Всестороннее рентгеновское исследование: череп в 2-х проекциях, шейный, грудной и поясничный отдел позвоночника, грудная клетка, кости таза, верхних и нижних конечностей.
- УЗИ грудной клетки, УЗИ брюшной полости и забрюшинного пространства.
- Лабораторные исследования: общий клинический анализ крови и мочи, биохимический анализ крови (креатинин, мочевина, билирубин и т. д.), сахар крови, электролиты. Данные лабораторные исследования необходимо проводить и в дальнейшем, ежедневно.
- ЭКГ (три стандартных и шесть грудных отведений).
- Исследование мочи и крови на содержание алкоголя. В случае необходимости проводят консультацию токсиколога.
- Консультации нейрохирурга, хирурга, травматолога.
Обязательным методом обследования пострадавших с черепно-мозговой травмой является компьютерная томография. Относительными противопоказаниями к ее проведению могут служить геморрагический или травматический шок, а также нестабильная гемодинамика. С помощью КТ определяют патологический очаг и его расположение, количество и объем гипер- и гиподенсивных зон, положение и степень смещения срединных структур головного мозга, состояние и степень повреждения головного мозга и черепа.
При подозрении на менингит показано проведение люмбальной пункции и динамического исследования ликвора, которое позволяет контролировать изменения воспалительного характера его составе.
Неврологический осмотр пациента с черепно-мозговой травмой следует проводить каждые 4 часа. Для определения степени нарушения сознания используют шкалу комы Глазго (состояние речи, реакция на боль и способность открывать/закрывать глаза). Кроме того, определяют уровень очаговых, глазодвигательных, зрачковых и бульбарных расстройств.
Лечение черепно-мозговой травмы
Консервативная терапия
Пострадавшему с нарушением сознания 8 баллов и менее по шкале Глазго показана интубация трахеи, благодаря которой поддерживается нормальная оксигенация. Угнетение сознания до уровня сопора или комы — показание к проведению вспомогательной или контролируемой ИВЛ (не менее 50% кислорода). С ее помощью поддерживается оптимальная церебральная оксигенация.
Пациенты с тяжелой черепно-мозговой травмой (выявленные на КТ гематомы, отек мозга и т. д.) нуждаются в мониторинге внутричерепного давления, которое необходимо поддерживать на уровне ниже 20 мм рт.ст. Для этого назначают маннитол, гипервентиляцию, иногда — барбитураты.
Для профилактики септических осложнений применяют эскалационную или деэскалационную антибактериальную терапию. Для лечения посттравматических менингитов используют современные противомикробные препараты, разрешенные для эндолюмбального введения (ванкомицин).
Питание пациентов начинают не позже 3 трех суток после ЧМТ. Его объем увеличивают постепенно и в конце первой недели, прошедшей со дня получения черепно-мозговой травмы, он должен обеспечивать 100% калорическую потребность пациента. Способ питания может быть энтеральным или парентеральным. Для купирования эпилептических приступов назначают противосудорожные препараты с минимальным титр?