Привычный вывих предплечья у детей

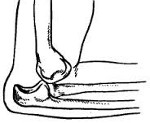
Вывих предплечья — это смещение суставных поверхностей локтевой, лучевой и плечевой кости относительно друг друга. Повреждение сопровождается резкой болью, деформацией и значительным отеком сустава. Движения невозможны. Диагноз устанавливается на основании данных осмотра и результатов рентгенологического исследования. При необходимости уточнения характера травмы дополнительно выполняется МРТ или КТ. Лечение вывихов предплечья осуществляется путем их вправления и последующей фиксации сустава гипсовой повязкой в течение 2-3 недель. После снятия гипса проводится восстановительная терапия : физиолечение, массаж, ЛФК.
МКБ-10

Общие сведения
Вывих предплечья занимает второе место по частоте и составляет от 18 до 27% от общего числа вывихов. У детей вывих предплечья встречается чаще, нередко сочетается с переломом костей плеча и предплечья. Вывих предплечья может быть неполным (суставные поверхности частично соприкасаются) или полным (соприкосновение суставных поверхностей отсутствует). В абсолютном большинстве случаев (более 90%) в результате травмы вывихиваются обе кости предплечья. Изолированные вывихи одной из двух костей предплечья наблюдаются редко.
Патанатомия
Локтевой сустав образован суставными поверхностями плечевой, лучевой и локтевой костей и окружен тонкой суставной капсулой, которая по бокам укреплена двумя прочными связками.
Классификация
В травматологии и ортопедии выделяют следующие виды вывихов обеих костей предплечья:
- задние;
- передние;
- кнутри;
- кнаружи;
- расходящиеся вывихи.
Кроме того, могут наблюдаться изолированные вывихи лучевой кости (кзади, кпереди, кнаружи) и изолированные вывихи локтевой кости.
Виды вывиха предплечья
Задний вывих
Возникает в результате непрямой травмы (падения на переразогнутую в локтевом суставе вытянутую руку). Капсула локтевого сустава при этом разрывается, нижняя часть плеча смещается вперед. Задний вывих предплечья может сочетаться с переломом мыщелков плечевой кости у взрослых или с переломом надмыщелков плеча у детей.
Пациент с задним вывихом предплечья жалуется на резкую боль в области повреждения. Рука находится в вынужденном положении легкого сгибания. Сустав деформирован, увеличен в объеме, активные движения в локтевом суставе невозможны, при попытке пассивных движений определяется характерное пружинящее сопротивление. При осмотре спереди предплечье выглядит укороченным. Локтевой отросток смещен кверху и кзади. В области локтевого сгиба пальпируется нижняя часть плечевой кости.
Передний вывих
 Встречается редко. Причиной переднего вывиха предплечья становится прямой удар в область локтевого сустава при согнутой в суставе руке. Такие вывихи могут сочетаться с переломом локтевого отростка. Травма сопровождается резкой болью. При осмотре выявляется удлинение предплечья на стороне поражения, западение в области локтевого отростка. Активные движения в локтевом суставе невозможны, при попытке пассивных возникает пружинящее сопротивление. Функция сустава ограничена меньше, чем при задних вывихах предплечья.
Встречается редко. Причиной переднего вывиха предплечья становится прямой удар в область локтевого сустава при согнутой в суставе руке. Такие вывихи могут сочетаться с переломом локтевого отростка. Травма сопровождается резкой болью. При осмотре выявляется удлинение предплечья на стороне поражения, западение в области локтевого отростка. Активные движения в локтевом суставе невозможны, при попытке пассивных возникает пружинящее сопротивление. Функция сустава ограничена меньше, чем при задних вывихах предплечья.
Боковые вывихи
Наблюдаются редко. Могут сочетаться с повреждением срединного или локтевого нерва с выпадением чувствительности в зоне иннервации. Как и другие вывихи, сопровождаются резкой болезненностью, невозможностью активных движений в суставе и пружинящим сопротивлением при попытке пассивных движений.
Наружный вывих предплечья возникает в результате прямого воздействия на локтевой сустав изнутри кнаружи. Редко бывает полным. Сопровождается деформацией, отеком, смещением оси сустава кнаружи. Вывих предплечья кнутри также возникает в результате прямого удара, только в этом случае удар направлен снаружи внутрь. Пациент предъявляет жалобы на резкую боль. Локтевой сустав отечен, деформирован, ось сустава смещена кнутри.
Лечение вывиха предплечья
 На этапе оказания первой помощи производится фиксация поврежденной конечности. Необходимая длина шины – от кончиков пальцев до верхней трети плеча пострадавшего. Больному вводят анальгетики и транспортируют в отделение травматологии.
На этапе оказания первой помощи производится фиксация поврежденной конечности. Необходимая длина шины – от кончиков пальцев до верхней трети плеча пострадавшего. Больному вводят анальгетики и транспортируют в отделение травматологии.
Вправление вывихов предплечья производится травматологом-ортопедом под общим наркозом или местной анестезией. Выбор метода вправления вывиха зависит от вида вывиха предплечья. После вправления передних и задних вывихов гипсовая повязка накладывается на 1-2 недели, после вправления боковых вывихов – на срок до 3 недель. По окончании этого срока назначают физиопроцедуры (СМТ, парафинолечение, электрофорез) и лечебную гимнастику.
Изолированные вывихи и подвывихи у детей
Такие вывихи встречаются достаточно редко. Исключение – подвывих головки лучевой кости у детей в возрасте до 5 лет. Преобладающий возраст пострадавших – от 1 до 3 лет. Повреждение возникает в результате резкого дерганья, потягивания за руку или попытки удержать ребенка за руку во время падения. Ребенок жалуется на умеренную боль в области сустава. Рука вытянута вдоль туловища, сгибание в суставе резко болезненно. Определяется болезненность при пальпации локтевого сустава, лучезапястного сустава и предплечья.
Рентгенологические исследования при данной травме малоинформативны, поэтому проводятся только в сомнительных случаях. Для вправления головки врач плавно тянет за предплечье, постепенно сгибает руку в локтевом суставе и поворачивает ладонью вниз, одновременно надавливая на головку лучевой кости. В момент вправления можно услышать характерный негромкий щелчок. Вправление подвывиха головки лучевой кости у детей производится легко, мягко и практически безболезненно. Анестезия места повреждения не требуется, поскольку доставляет ребенку больше неприятных ощущений, чем само вправление.
Литература 1. Атлас травматических вывихов/ М.И. Синило 2. Травматология и ортопедия/ под ред. Н.В. Корнилова 3. Травматология и ортопедия/ Ю.Г. Шапошников 4. Травматология/ Г.П. Котельников | Код МКБ-10 S53.1 S53.0 |
Вывих предплечья — лечение в Москве
Источник
Содержание
- Переломы костей предплечья у детей
- Переломы верхней трети предплечья у детей
- Диафизарные переломы предплечья у детей
- Переломы нижней трети предплечья у детей
Переломы предплечья у детей возникают достаточно часто и могут существенно различаться по тяжести и последствиям в зависимости от уровня и характера повреждения. Причиной травмы чаще становится падение на руку. О наличии перелома свидетельствует отек, резкая боль и нарушение движений. Возможны кровоизлияния, нередко наблюдается крепитация и подвижность фрагментов. Следует учитывать, что неполные переломы, переломы без смещения и повреждения по типу «сломанной зеленой ветки» по своим симптомам могут напоминать ушиб предплечья, лучезапястного или локтевого сустава. Основным дополнительным исследованием, используемым для подтверждения диагноза, является рентгенография. Лечение обычно консервативное: гипсовая повязка с последующим физиолечением. Операции требуются при значительном смещении фрагментов, повреждении нервов и сосудов.
Переломы костей предплечья у детей
Переломы предплечья у детей являются самыми распространенными переломами костей конечностей. Повреждаться может как одна, так и обе кости предплечья. Иногда перелом одной кости сочетается с вывихом другой. Нарушение целостности кости может возникнуть в любом отделе: в верхней трети, в области диафиза или в нижней трети. Чаще всего возникают повреждения нижней трети предплечья чуть выше лучезапястного сустава.
При бытовой травме переломы предплечья у детей обычно изолированные. При падениях с высоты и автодорожной травме возможно сочетание с ЧМТ, переломами других костей конечностей, переломами таза, повреждениями грудной клетки, переломами позвоночника, спинномозговой травмой и тупой травмой живота.
Переломы верхней трети предплечья у детей
Перелом локтевого отростка локтевой кости может возникнуть при падении на локоть. Сустав отечен, его контуры сглажены. На коже видны кровоизлияния, в суставе может определяться гемартроз. Движения резко ограничены. При ощупывании выявляется локальная резкая болезненность по задней поверхности сустава. В ряде случаев обнаруживается патологическая подвижность и хруст. На рентгенографии локтевого сустава определяется перелом или эпифизеолиз. При повреждениях без смещения необходимо провести сравнительные снимки локтевых суставов и сравнить расположение ядер окостенений. В диагностически трудных случаях показаны КТ или МРТ локтевого сустава.
Если смещение отсутствует, накладывают гипс на 10-12 дней. При смещении более 4-5 мм проводят закрытую репозицию. Неудачное двукратное закрытое вправление является показанием к операции – открытой репозиции. Во время хирургического вмешательства отломок репонируют и подшивают кетгутовыми нитями к надкостнице локтевой кости. Затем накладывают гипс на 2 нед., после чего назначают ЛФК. Следует учитывать, что при околосуставных и внутрисуставных повреждениях костей предплечья массаж противопоказан, поскольку может спровоцировать рост избыточной костной мозоли с последующим частичным окостенением суставной сумки.
Перелом венечного отростка локтевой кости по клиническим проявлениям похож на ушиб локтевого сустава. Отек обычно не выражен. Возникает умеренная боль, объем движений уменьшен незначительно. Для дифференциальной диагностики с ушибом назначается рентгенография. Из-за малого размера венечного отростка и наслоения теней других костей рентгеновское исследование тоже не всегда дает возможность получить достоверные данные, поэтому детей с подозрением на такую травму в ряде случаев направляют на МРТ или КТ локтевого сустава. Лечение заключается наложении гипса на 10-12 дней. Потом ребенку назначают ЛФК.
Перелом Мальгеня (перелом локтевого отростка с вывихом костей предплечья) сопровождается яркой клинической картиной. Рука полусогнута и развернута ладонью вперед. Сустав увеличен в переднезаднем направлении, сзади выявляется деформация в виде уступа, спереди локтевой сгиб сглажен из-за припухлости, которую создают сместившиеся кости предплечья. Движения невозможны.
Для подтверждения диагноза выполняются рентгеновские снимки. При переломе Мальгеня возможно повреждение нервов, поэтому при первичном осмотре требуется консультация детского невропатолога или нейрохирурга. По показаниям назначают консультацию сосудистого хирурга. Лечение заключается во вправлении вывиха с одновременной репозицией сместившегося отломка. Затем накладывается гипс, и выполняются контрольные снимки. Фиксация проводится 10-12 дней, потом назначается физиотерапия и ЛФК. При неустранимом смещении костного фрагмента на 5 и более мм. показана операция.
Перелом Монтеджа (перелом локтевой кости с вывихом головки луча) у детей наблюдается редко. Рука слегка согнута и свисает вдоль тела, движения невозможны. Положение кисти зависит от типа вывиха, возможен поворот ладони кнутри, кнаружи и нейтральное положение. В средней или верхней части предплечья выявляется отек и деформация. Если перелом расположен поблизости от локтевого сустава, отек на предплечье отсутствует, определяется только отек и деформация сустава. При пальпации локтевой ямки можно прощупать выступающую головку луча.
Решающую роль в постановке диагноза играет рентгенография. Обычно рентгендиагностика не представляет затруднений, однако при переломах Монтеджа у дошкольников распознавание вывиха головки может быть затруднено. В подобных случаях назначается КТ или МРТ. При переломе Монтеджа возможно повреждение локтевого нерва, поэтому обследование включает в себя консультацию невропатолога или детского нейрохирурга.
Лечение обычно консервативное. Под наркозом сначала вправляют вывих, а затем устраняют смещение костных фрагментов. Безуспешное двукратное вправление является показанием к операции. Гипс как при оперативном, так и при консервативном лечении сохраняют от 14 до 28 дней в зависимости от возраста ребенка и уровня перелома. После назначают ЛФК и физиолечение.
Перелом шейки лучевой кости сопровождается отеком и болью в проекции локтевого сустава. Сустав слегка согнут, ладонь повернута кнутри. Ощупывание наружной поверхности сустава болезненно. Разгибание и сгибание возможно, но вращательные движения резко ограничены. Рентгенография позволяет подтвердить диагноз и уточнить характер смещения фрагментов.
При небольшом смещении (до 1/4 диаметра) накладывают гипс на 7-10 дней. При выраженном расхождении отломков и угловом смещении необходима репозиция. В большинстве случаев отломки удается вправить без разреза, показанием к операции является неудачное двукратное вправление. При свежей травме в ряде случаев возможно проведение «подкожной репозиции» — вправление отломка с помощью тонкого зонда, введенного через небольшой разрез. Манипуляция осуществляется под рентгеновским контролем. Гипс после операции, а также после закрытой и подкожной репозиции сохраняется 10-12 дней. Потом назначают озокерит или парафин и ЛФК.
Диафизарные переломы предплечья у детей
Диафизарные переломы предплечья у детей относятся к группе самых тяжелых повреждений среди переломов костей предплечья. Возможно повреждение одной кости, однако чаще одновременно ломаются и локтевая, и лучевая кость. Клинически определяется выраженный отек, патологическая подвижность, деформация, костный хруст, значительное ограничение движений и резкая болезненность. Постановка диагноза обычно затруднений не вызывает. Для оценки тяжести травмы и выбора тактики дальнейшего лечения проводится рентгенография костей предплечья.
Лечение ведется в условиях детского травматологического отделения. Методом выбора является закрытая репозиция. Обычно костные фрагменты удается сопоставить, однако сложность анатомических взаимоотношений тканей в этой области не всегда позволяет полностью устранить смещение. Допустимым считается смещение по ширине до 1/3 и угловое смещение до 10 градусов в области диафиза и до 15-20 градусов в нижней трети. Если такого результата не удалось достичь, показано хирургическое лечение.
При диафизарных переломах предплечья у детей фиксация металлоконструкциями обычно не требуется. Отломки прочно сцепляются; если этого не происходит, их внедряют один в другой или сшивают кетгутовой нитью. В отдельных случаях проводят временную чрескожную фиксацию спицей в течение 10-12 дней. Гипс сохраняют до 4-5 нед. Затем назначают парафин, озокерит, ЛФК и массаж.
Надломы в диафизарной части предплечья являются менее тяжелой травмой. При таких травмах кости ломаются, как молодая зеленая веточка – с сохранением целостности коры (надкостницы). Предплечье болезненно, часто выявляется деформация вследствие углового смещения. Лечение амбулаторное. На руку накладывают гипс на 18-21 день. При выраженном угловом смещении предварительно осуществляют репозицию.
Переломы нижней трети предплечья у детей
Наиболее распространенными являются эпифизеолизы, складчатые (поднадкостничные) и обычные полные переломы. Реже наблюдается повреждение Галеацци – перелом луча в нижней трети диафиза с вывихом головки локтевой кости.
Повреждение Галеацци возникает при падениях на ладонь. В области предплечья со стороны мизинца появляется отек, деформация, кровоизлияния и резкая болезненность. На внутренней поверхности лучезапястного сустава определяется болезненная припухлость. Диагноз подтверждается при проведении рентгенографии. Проводится репозиция, 3-4 недели осуществляется фиксация гипсом. Потом назначается ЛФК, озокерит или парафин.
Складчатые переломы предплечья у детей обычно локализуются в области дистального метафиза. Причиной становится падение на ладонь. Клиника скудная. Отмечаются небольшие боли и умеренная припухлость чуть выше лучезапястного сустава. Ощупывание и осевая нагрузка болезненны. Рентгенография лучезапястного сустава подтверждает диагноз. В трудных случаях назначают МРТ или КТ лучезапястного сустава. Лечение проводят в травмпункте. На руку накладывают гипс на 2 нед. Потом назначают ЛФК.
Эпифизеолиз дистального отдела лучевой кости – самая распространенная травма в группе переломов предплечья у детей. Эпифизеолиз луча может быть изолированным либо сочетаться с отрывом шиловидного отростка или с эпифизеолизом локтевой кости. Клиническая картина часто недостаточно четкая. В области лучезапястного сустава появляется припухлость и болезненность, которые родители иногда расценивают, как последствия ушиба. При значительном смещении симптомы выражены более ярко – возникает значительный отек, деформация и резкая боль.
Рентгенография лучезапястного сустава позволяет уточнить диагноз. Лечение осуществляется в травмпункте детским травматологом. При необходимости проводят репозицию и накладывают гипс на 3-4 нед. Затем направляют ребенка на ЛФК.
Àâòîð: Æèâîòÿãèíà Ìàðèíà Ñåðãååâíà, àêóøåð-ãèíåêîëîã, ê. ì. í.
Ñòèìóëîì äëÿ íàïèñàíèÿ äàííîé ñòàòüè ïîñëóæèë íå òàê äàâíî ïðîèçîøåäøèé â Ìîñêâå òðàãè÷åñêèé ñëó÷àé: â íîÿáðå 2019 ãîäà ìîëîäàÿ æåíùèíà ñ äâóìÿ äåòüìè âûïàëà èç îêíà äåâÿòèýòàæíîãî äîìà. Ìàìà è äåâÿòèìåñÿ÷íàÿ ìàëûøêà ñêîí÷àëèñü íà ìåñòå, à øåñòèëåòíèé ìàëü÷èê â òÿæåëîì ñîñòîÿíèè áûë äîñòàâëåí áðèãàäîé ñêîðîé ïîìîùè â ðåàíèìàöèîííîå îòäåëåíèå áîëüíèöû. Ñîãëàñíî îñíîâíîé âåðñèè, ïðè÷èíîé ñëó÷èâøåãîñÿ ïîñëóæèëà ïîñëåðîäîâàÿ äåïðåññèÿ ó ìîëîäîé ìàìû.
Äèàãíîñòèêà è ëå÷åíèå ïîñëåðîäîâîé äåïðåññèè íàõîäÿòñÿ â êîìïåòåíöèè âðà÷à-ïñèõèàòðà. Ïî÷åìó æå àâòîðîì äàííîé ñòàòüè ÿâëÿåòñÿ àêóøåð-ãèíåêîëîã? Ïîòîìó ÷òî çà÷àñòóþ èìåííî àêóøåð-ãèíåêîëîã ìîæåò çàïîäîçðèòü íàëè÷èå äåïðåññèâíîãî ñîñòîÿíèÿ ó ìàìû è äàòü ðåêîìåíäàöèè ïîñåòèòü ïðîôèëüíîãî ñïåöèàëèñòà. Äà è òåìà ïñèõè÷åñêîãî çäîðîâüÿ ñòèãìàòèçèðîâàíà íàøèì îáùåñòâîì, ïîýòîìó æåíùèíà ñêîðåå ïîæàëóåòñÿ íà ñâîè ïåðåæèâàíèÿõ ñâîåìó àêóøåðó-ãèíåêîëîãó, íåæåëè îáðàòèòñÿ ê ïñèõèàòðó. Äàííàÿ ñòàòüÿ îðèåíòèðîâàíà íå òîëüêî íà ìàì è áåðåìåííûõ æåíùèí, íî è íà èõ áëèçêèõ, êîòîðûì îòâåäåíà âåäóùàÿ ðîëü â ïîääåðæêå ìîëîäûõ ìàòåðåé.
Ïîñëåðîäîâûå ïåðåìåíû
Ðîäû — ñëîæíûé ïðîöåññ, òðåáóþùèé îãðîìíûõ ýíåðãîçàòðàò ñî ñòîðîíû æåíùèíû. Ïîñëå ðîæäåíèÿ ðåáåíêà â îðãàíèçìå ìàòåðè ïðîèñõîäÿò ãëîáàëüíûå èçìåíåíèÿ (ýìîöèîíàëüíûå, ôèçè÷åñêèå, ïñèõîëîãè÷åñêèå, ãîðìîíàëüíûå), è ýòî íå ìîæåò íå ïîâëèÿòü íà æåíùèíó è åå îòíîøåíèÿ ñ áëèçêèìè.
 ïîñëåðîäîâîì ïåðèîäå ðîäèëüíèöà ìîæåò èñïûòûâàòü øèðîêèé ñïåêòð íåïðåîäîëèìûõ ýìîöèé: îò âîëíåíèÿ, ñ÷àñòüÿ, ðàäîñòè è óäîâîëüñòâèÿ äî ðàçäðàæèòåëüíîñòè,áåñïîêîéñòâà, ðàçî÷àðîâàíèÿ, ðàñòåðÿííîñòè, ïå÷àëè, ÷óâñòâà âèíû, ïëàêñèâîñòè.
Êàê ïðàâèëî, îòðèöàòåëüíûå ýìîöèè ó íîâîèñïå÷åííîé ìàìû íå âûçûâàþò äîëæíîãî âíèìàíèÿ áëèçêèõ.  ñîâðåìåííîì îáùåñòâå íå ïðèíÿòî ïðèçíàâàòüñÿ â íàëè÷èè ïðîáëåì, â òîì ÷èñëå ïñèõîëîãè÷åñêèõ, õîòÿ èíîãäà «îñîáåííîå» ïîñëåðîäîâîå ñîñòîÿíèå ïñèõèêè ñòàíîâèòñÿ íàñòîëüêî ñåðüåçíûì, ÷òî òðåáóåò âìåøàòåëüñòâà ñïåöèàëèñòîâ.
 íàñòîÿùåå âðåìÿ ìîäíî áûòü «óñïåøíîé ìàìîé», êîòîðàÿ óñïåâàåò çàíèìàòüñÿ ðåáåíêîì è îäíîâðåìåííî ñ ýòèì ñàìîðàçâèòèåì, ñëåäèòü çà ñâîåé âíåøíîñòüþ, óäåëÿòü âíèìàíèå ìóæó, âåñòè äîìàøíåå õîçÿéñòâî è ïðè ýòîì íå óñòàâàòü è íå æàëîâàòüñÿ íà æèçíü. Ïîòîìó ó íîâîèñïå÷åííûõ ìàòåðåé ñ ïñèõîëîãè÷åñêèìè ïðîáëåìàìè ñóùåñòâóåò ñòðàõ áûòü íåïîíÿòûìè, íåïðèíÿòûìè, ÷òî çàòðóäíÿåò âûÿâëåíèå æåíùèí, êîòîðûå íóæäàþòñÿ â ïîìîùè.
Ïîñëåðîäîâàÿ äåïðåññèÿ
Ïîñëåðîäîâàÿ (ïîñòíàòàëüíàÿ) äåïðåññèÿ ÿâëÿåòñÿ íàèáîëåå ðàñïðîñòðàíåííûì ïñèõè÷åñêèì ðàññòðîéñòâîì, íàáëþäàåìûì ïîñëå ðîäîâ. Ïî îôèöèàëüíûì äàííûì ÷àñòîòà ñëó÷àåâ ïîñëåðîäîâîé äåïðåññèè ñîñòàâëÿåò îêîëî 20%. Îäíàêî, ñóùåñòâóåò ìíåíèå, ÷òî èñòèííûå öèôðû ãîðàçäî âûøå ââèäó òîãî, ÷òî ÷àñòî äåïðåññèÿ íå äèàãíîñòèðóåòñÿ èç-çà íåæåëàíèÿ ìàòåðè ðàñêðûòü èíôîðìàöèþ ÷ëåíàì ñâîåé ñåìüè, íå ãîâîðÿ óæå î âèçèòå ê ïñèõîòåðàïåâòó.
Ïîñëåðîäîâàÿ äåïðåññèÿ ïðåäñòàâëÿåò ñîáîé íàðóøåíèå ïñèõîýìîöèîíàëüíîé ñôåðû, êîòîðîå âîçíèêàåò â ïîñëåðîäîâîì ïåðèîäå (îò íåñêîëüêèõ äíåé äî øåñòè íåäåëü ñ ìîìåíòà ðîäîâ) è õàðàêòåðèçóåòñÿ âûðàæåííûì óõóäøåíèåì íàñòðîåíèÿ.
Ôàêòîðû ðèñêà ïîñëåðîäîâîé äåïðåññèè:
— ïðîæèâàíèå â ãîðîäñêîé ìåñòíîñòè;
— íåäîñòàòî÷íàÿ ôèçè÷åñêàÿ àêòèâíîñòü;
— êóðåíèå, ïðèåì àëêîãîëÿ;
— ãèïîâèòàìèíîç âèòàìèíà Â6;
— óÿçâèìûå ÷åðòû ëè÷íîñòè (ïîâûøåííàÿ òðåâîæíîñòü, ïåðôåêöèîíèçì);
— ïñèõè÷åñêèå íàðóøåíèÿ â ïðîøëîì (äåïðåññèè);
— ïîñëåðîäîâàÿ õàíäðà â ñåìåéíîì àíàìíåçå;
— áåññîííèöà;
— ñòðåññîâûå ñîáûòèÿ âî âðåìÿ áåðåìåííîñòè;
— ïåðâûå ðîäû;
— îïåðàòèâíîå ðîäîðàçðåøåíèå (êåñàðåâî ñå÷åíèå);
— òðàâìàòè÷íûå, îñëîæíåííûå ðîäû;
— îñëîæíåííîå òå÷åíèå ïîñëåðîäîâîãî ïåðèîäà;
— ðîæäåíèå ðåáåíêà âíå çàêîííîãî áðàêà, íåæåëàííûé ðåáåíîê;
— ïðîáëåìû ñî çäîðîâüåì ó íîâîðîæäåííîãî;
— ïîäàâëåíèå ëàêòàöèè èëè íåâîçìîæíîñòü êîðìèòü ðåáåíêà;
— ñîöèàëüíàÿ èçîëÿöèÿ, îòñóòñòâèå îáùåíèÿ ñ ñóïðóãîì (îòñóòñòâèå ïîääåðæêè);
— íàëè÷èå 2 è áîëåå äåòåé ñ ðàçíèöåé â âîçðàñòå ìåíåå 5 ëåò.
Êëèíè÷åñêèå ïðîÿâëåíèÿ ïîñëåðîäîâîé äåïðåññèè
Âûäåëåíû îñíîâíûå êëèíè÷åñêèå ïðîÿâëåíèÿ ïîñòíàòàëüíîé äåïðåññèè.
Íàðóøåíèÿ ñíà
Ðàññòðîéñòâî ñíà ìîæåò ïðîÿâëÿòüñÿ êàê â âèäå áåññîííèöû, òàê è â âèäå ñîíëèâîñòè. Îáû÷íî íà òàêèõ ïðèçíàêàõ ìàìû è èõ ðîäñòâåííèêè íå àêöåíòèðóþò âíèìàíèÿ, îáúÿñíÿÿ ýòî îòñóòñòâèåì íåïðåðûâíîãî ïîëíîöåííîãî íî÷íîãî ñíà. Èçìåíåíèÿ ñíà ÿâëÿþòñÿ îäíèì èç ÿðêèõ ïîêàçàòåëåé íàðóøåíèÿ ïñèõèêè, ïðè ýòîì îíè ìîãóò áûòü êàê ïðèçíàêîì ïîñëåðîäîâîé äåïðåññèè, òàê è åå ïðè÷èíîé. Âàæíî ïîíèìàòü, ÷òî ðå÷ü èäåò íå î òîì, ÷òî ó ìàìû íåò âîçìîæíîñòè ñïàòü, à î òîì, ÷òî æåíùèíà íå ìîæåò óñíóòü äàæå òîãäà, êîãäà ýòà âîçìîæíîñòü åñòü.
Íàðóøåíèå àïïåòèòà è/èëè èçìåíåíèå âåñà
Êàê è â ñëó÷àå ñ ðàññòðîéñòâîì ñíà, íà èçìåíåíèÿõ àïïåòèòà è âåñà ó íåäàâíî ðîäèâøåé ìàìû íå äåëàþò áîëüøîãî àêöåíòà, ïîñêîëüêó îíè ìîãóò áûòü ôèçèîëîãè÷åñêèìè ïðèçíàêàìè ïîñëåðîäîâîãî ïåðèîäà. Îäíàêî èçìåíåíèå âåñà íà 5% è áîëåå çà 1 ìåñÿö äîëæíî íàñòîðîæèòü.
Ïîäàâëåííîå íàñòðîåíèå
Íåñìîòðÿ íà òî, ÷òî ðîæäåíèå ìàëûøà ñîáûòèå ðàäîñòíîå, ìàìû è áåç äåïðåññèè ìîãóò èñïûòûâàòü ãðóñòü. Ïðè÷èíû ìîãóò áûòü ñàìûìè ðàçíîîáðàçíûìè: óñòàëîñòü, îãðàíè÷åíèå ñâîáîäû, íåäîïîíèìàíèå âî âçàèìîîòíîøåíèÿõ ñ ñóïðóãîì. Îäíàêî îòëè÷èòåëüíîé ÷åðòîé ïîäàâëåííîãî íàñòðîåíèÿ ïðè ïîñëåðîäîâîé äåïðåññèè ÿâëÿåòñÿ òî, ÷òî æåíùèíà ïðåáûâàåò â ýòîì ñîñòîÿíèè â òå÷åíèå áîëüøåé ÷àñòè äíÿ, íåçàâèñèìî îò êàêèõ-ëèáî îáñòîÿòåëüñòâ.
Ïîòåðÿ èíòåðåñà èëè íåâîçìîæíîñòü ïîëó÷èòü óäîâîëüñòâèå îò ÷åãî-ëèáî (àíãåäîíèÿ)
Ïðåæíèå è âíîâü ïîÿâèâøèåñÿ çàíÿòèÿ è óâëå÷åíèÿ (äîìàøíèå äåëà, õîááè, çàíÿòèÿ ñ ìëàäåíöåì) íå âûçûâàþò èíòåðåñà ó ìàòåðè. ×àñòî æàëîáû ïàöèåíòîê çâó÷àò òàê: «Âñå íàäîåëî, íè÷åãî íå õî÷åòñÿ, ïóñòîòà âíóòðè».
Ïñèõîìîòîðíîå âîçáóæäåíèå èëè âÿëîñòü
Ïñèõîìîòîðíîå âîçáóæäåíèå ïðîÿâëÿåòñÿ â âèäå ïîâûøåíèÿ äâèãàòåëüíîé è ðå÷åâîé (íå âñåãäà) àêòèâíîñòè.
×óâñòâî óñòàëîñòè
Áîëüøèíñòâî ìàì ïîñëå ðîäîâ îòìå÷àþò óñòàëîñòü, ÷òî ñâÿçàíî ñ óâåëè÷åíèåì êàê ôèçè÷åñêîé íàãðóçêè, òàê è ìîðàëüíîé îòâåòñòâåííîñòè çà ìëàäåíöà. Î ïîñëåðîäîâîé äåïðåññèè ìîæíî ãîâîðèòü òîãäà, êîãäà ÷óâñòâî óñòàëîñòè âîçíèêàåò ïîñëå ìàëåéøèõ óñèëèé è íå èìååò êàêîé-ëèáî äèíàìèêè íà ïðîòÿæåíèè íåñêîëüêèõ äíåé èëè íåäåëü.
×óâñòâî áåñïîëåçíîñòè èëè ÷óâñòâî âèíû, ñòûäà, ñòðàõà
Æåíùèíà èñïûòûâàåò íåïðåîäîëèìûé ñòðàõ íå ñïðàâèòüñÿ ñ íîâîðîæäåííûì, ñòðàõ îñòàòüñÿ íàåäèíå ñ ìàëûøîì ïðèâîäèò ê ÷óâñòâó ñòûäà çà ñâîè ìûñëè. Æåíùèíà ÷óâñòâóåò ñåáÿ áåñïîëåçíîé, íåñìîòðÿ íà òî, ÷òî ìàìà åñòü öåëûé ìèð äëÿ ãðóäíè÷êà.
Íàðóøåíèå êîíöåíòðàöèè èëè íåðåøèòåëüíîñòü
Ðàññåÿííîñòü ïðîÿâëÿåòñÿ â âèäå íåêîíòðîëèðóåìîãî ïåðåêëþ÷åíèÿ âíèìàíèÿ íà ðàçäðàæèòåëè, ïëîõîé êîíöåíòðàöèè, òðóäíîãî ïåðåêëþ÷åíèÿ âíèìàíèÿ ñ îäíîãî ïðîöåññà íà äðóãîé.
Ñóèöèäàëüíûå ìûñëè (èëè ïîïûòêè) è ïîâòîðÿþùèåñÿ ìûñëè î ñìåðòè
Ìûñëè î ñóèöèäå (à òåì áîëåå ïîïûòêè åãî ñîâåðøèòü) ÿâëÿþòñÿ îäíèì èç ñàìûõ âåñîìûõ ïðèçíàêîâ ïîñëåðîäîâîé äåïðåññèè, ïðè íàëè÷èè êîòîðîãî íåîáõîäèìî êàê ìîæíî ðàíüøå îáðàòèòüñÿ çà ìåäèöèíñêîé ïîìîùüþ.
Íàëè÷èå îäíîâðåìåííî 5 è áîëåå èç âûøåïåðå÷èñëåííûõ ïðèçíàêîâ ÿâëÿåòñÿ ïîäòâåðæäåíèåì ïîñëåðîäîâîé äåïðåññèè.
Âðåìÿ îò âðåìåíè ëþáàÿ æåíùèíà èñïûòûâàåò êàêèå-ëèáî èç âûøåïåðå÷èñëåííûõ ñèìïòîìîâ. Îäíàêî î äåïðåññèâíîì ðàññòðîéñòâå ñëåäóåò ãîâîðèòü òîãäà, êîãäà ýòè ñèìïòîìû ìàëî ìåíÿþòñÿ èçî äíÿ â äåíü è íå çàâèñÿò îò îáñòîÿòåëüñòâ.
«Áýáè-áëþç»
Íàëè÷èå íàðóøåíèé ýìîöèîíàëüíîé ñôåðû â ïîñëåðîäîâîì ïåðèîäå õàðàêòåðíî íå òîëüêî äëÿ äåïðåññèè, íî è äëÿ íåêîòîðûõ äðóãèõ ñîñòîÿíèé.
 ïåðâóþ î÷åðåäü ê òàêèì ñîñòîÿíèÿì îòíîñÿò «áýáè-áëþç» (ïîñëåðîäîâûé áëþç, ïîñëåðîäîâàÿ ìåëàíõîëèÿ), êîòîðûé ïðåäñòàâëÿåò ñîáîé ôàçó ýìîöèîíàëüíîé ëàáèëüíîñòè ïîñëå ðîäîâ ñ ÷àñòûìè ïðèñòóïàìè ïëà÷à, ðàçäðàæèòåëüíîñòè, ðàñòåðÿííîñòè è áåñïîêîéñòâà.
«Áýáè-áëþç» âñòðå÷àåòñÿ ó 70-80% íîâîèñïå÷åííûõ ìàòåðåé è êóïèðóåòñÿ ñàìîñòîÿòåëüíî â òå÷åíèå íåñêîëüêèõ íåäåëü.
Ïðè÷èíîé ýòîãî ñîñòîÿíèÿ ÿâëÿþòñÿ ôèçèîëîãè÷åñêèå èçìåíåíèÿ â îðãàíèçìå æåíùèíû. Ïîñëå ðîäîâ ïðîèñõîäèò ðåçêîå ñíèæåíèå óðîâíÿ ïðîãåñòåðîíà è ýñòðîãåíà, è ýòî âëèÿåò íà âûðàáîòêó ñåðîòîíèíà è äîôàìèíà, îòâå÷àþùèõ çà ïîëîæèòåëüíûå ýìîöèè.
Ñèìïòîìû «áýáè-áëþçà» âîçíèêàþò â òå÷åíèå ïåðâûõ 10 äíåé ïîñëå ðîäîâ, äîñòèãàÿ ñâîåãî ìàêñèìóìà ê 5 äíþ.
Îáû÷íî ïðîÿâëåíèÿ ïîñëåðîäîâîãî áëþçà íå îêàçûâàþò âëèÿíèÿ íà ñïîñîáíîñòü çàáîòèòüñÿ î ðåáåíêå è ñîöèàëüíîå ôóíêöèîíèðîâàíèå ìàòåðåé. «Áýáè-áëþç» íå ÿâëÿåòñÿ ïàòîëîãèåé è íå òðåáóåò àêòèâíîãî âìåøàòåëüñòâà, çà èñêëþ÷åíèåì ïîääåðæêè ñî ñòîðîíû ÷ëåíîâ ñåìüè. Îäíàêî ïðîÿâëåíèÿ «áýáè-áëþçà», ñîõðàíÿþùèåñÿ â òå÷åíèå áîëåå äâóõ íåäåëü, ìîãóò ñïîñîáñòâîâàòü ðàçâèòèþ áîëåå òÿæåëûõ ôîðì ðàññòðîéñòâ íàñòðîåíèÿ.
Äåïðåññèÿ êàê ñëåäñòâèå ñîìàòè÷åñêèõ çàáîëåâàíèé
Èçìåíåíèÿ ñî ñòîðîíû ýìîöèîíàëüíîé ñôåðû õàðàêòåðíû è äëÿ íåêîòîðûõ ñîìàòè÷åñêèõ çàáîëåâàíèé. Ñðåäè âñåãî ìíîãîîáðàçèÿ áîëåçíåé, ñîïðîâîæäàþùèõñÿ ýìîöèîíàëüíûìè ðàññòðîéñòâàìè, â ïîñëåðîäîâîì ïåðèîäå ÷àùå âñåãî âñòðå÷àåòñÿ ïàòîëîãèÿ ùèòîâèäíîé æåëåçû è æåëåçîäåôèöèòíàÿ àíåìèÿ.
Ãèïîòèðåîç, õàðàêòåðèçóþùèéñÿ ñíèæåíèåì óðîâíÿ ãîðìîíîâ ùèòîâèäíîé æåëåçû, ìîæåò ñîïðîâîæäàòüñÿ çàòîðìîæåííîñòüþ, ñíèæåíèåì íàñòðîåíèÿ, âÿëîñòüþ, ñîíëèâîñòüþ, óõóäøåíèåì ïàìÿòè è ñîîáðàçèòåëüíîñòè.
Íàïðîòèâ, ãèïåðòèðåîç è, ñîîòâåòñòâåííî, âûñîêèé óðîâåíü ãîðìîíîâ ùèòîâèäíîé æåëåçû õàðàêòåðèçóåòñÿ ïðîòèâîïîëîæíûìè ñèìïòîìàìè: ïñèõîìîòîðíîå âîçáóæäåíèå, ñóåòëèâîñòü, ïåðåïàäû íàñòðîåíèÿ ñ áûñòðûì ïåðåõîäîì îò ñìåõà ê ïëà÷ó.
Ñíèæåíèå óðîâíÿ ãåìîãëîáèíà, õàðàêòåðíîå äëÿ æåëåçîäåôèöèòíîé àíåìèè, ïðèâîäèò ê âîçíèêíîâåíèþ òàêèõ ñèìïòîìîâ êàê ñëàáîñòü, ñîíëèâîñòü, âÿëîñòü.
Ïðèåì íåêîòîðûõ ëåêàðñòâåííûõ ïðåïàðàòîâ, òàêèõ êàê ìåòèëäîïà, íèôåäèïèí, èíòåðôåðîí, òàêæå ìîæåò îòðàæàòüñÿ íà ýìîöèîíàëüíîì ñîñòîÿíèè.
Ëå÷åíèå
Äëÿ ëå÷åíèÿ ïîñëåðîäîâîé äåïðåññèè èñïîëüçóþò ïñèõîòåðàïèþ è àíòèäåïðåññàíòû. Ó ïàöèåíòîê, ñòðàäàþùèõ äåïðåññèâíûìè ðàññòðîéñòâàìè ëåãêîé è ñðåäíåé ñòåïåíè òÿæåñòè, áåç ïñèõîòè÷åñêèõ ñèìïòîìîâ è ñóèöèäàëüíûõ òåíäåíöèé, ïðèìåíÿþò ïñèõîòåðàïèþ.  áîëåå òÿæåëûõ ñëó÷àÿõ íàçíà÷àþòñÿ ëåêàðñòâåííûå ïðåïàðàòû.
Íå áîéòåñü îáðàòèòüñÿ çà ïîìîùüþ ê ïñèõèàòðó!
Âî-ïåðâûõ, ýòî àáñîëþòíî êîíôèäåíöèàëüíî. Âî-âòîðûõ, ïîñëåðîäîâàÿ äåïðåññèÿ íå ÿâëÿåòñÿ îáùåñòâåííî îïàñíûì çàáîëåâàíèåì. Â-òðåòüèõ, æåíùèíû ïåðåæèâàþò î òîì, ÷òî èì ïðèäåòñÿ çàâåðøèòü ãðóäíîå âñêàðìëèâàíèå â ñâÿçè ñ ïðèåìîì àíòèäåïðåññàíòîâ, íî â íàñòîÿùåå âðåìÿ áîëüøèíñòâî ïðèìåíÿåìûõ â òàêîé ñèòóàöèè ïðåïàðàòîâ ðàçðåøåíû ïðè ãðóäíîì âñêàðìëèâàíèè.
Âàæíûì ìîìåíòîì ÿâëÿåòñÿ âûáîð êîìïåòåíòíîãî ïñèõèàòðà, óâàæàþùåãî æåëàíèå ìàìû íå ïðåðûâàòü ãðóäíîå âñêàðìëèâàíèå. Ñòðàõ çàâèñèìîñòè îò ïðèåìà àíòèäåïðåññàíòîâ òàêæå îñòàíàâëèâàåò æåíùèíó îò îáðàùåíèÿ ê ïñèõèàòðó. Àíòèäåïðåññàíòû íå âûçûâàþò çàâèñèìîñòè, ìíîãèå èç íèõ èìåþò íàêîïèòåëüíûé ýôôåêò, ëå÷åíèå ïðîäîëæàåòñÿ â òå÷åíèå îïðåäåëåííîãî êóðñà ñ äàëüíåéøåé ïîñòåïåííîé îòìåíîé.
Åñëè âèçèò êî âðà÷ó íåâîçìîæåí
Áûâàþò ñëó÷àè, êîãäà ó íîâîèñïå÷åííîé ìàìû íåò âîçìîæíîñòè ïîñåòèòü ñïåöèàëèñòà: åñëè ìàìà ðàñòèò ðåáåíêà â îäèíî÷åñòâå, îòñóòñòâèå ðîäñòâåííèêîâ, äëèòåëüíàÿ êîìàíäèðîâêà ìóæà.
 òàêèõ ñëó÷àÿõ ìîæíî ïîïðîáîâàòü ïîìî÷ü ñåáå ïóòåì ñîáëþäåíèÿ ñëåäóþùèõ ðåêîìåíäàöèé.
Ïîñòàðàéòåñü âûñûïàòüñÿ
Ëîæèòåñü ñïàòü êàæäûé ðàç, êîãäà ñïèò ðåáåíîê, îáåñïå÷üòå ñîâìåñòíûé ñîí è îòëîæèòå äîìàøíèå äåëà (ãðÿçíûé ïîë åùå íèêîãî íå ïðèâåë ê äåïðåññèè).
×àùå ïðèêëàäûâàéòå ìàëûøà ê ãðóäè
Âî âðåìÿ êîðìëåíèÿ âûðàáàòûâàåòñÿ ãîðìîí îêñèòîöèí, êîòîðûé óñèëèâàåò ÷óâñòâî ïðèâÿçàííîñòè ê ìàëûøó.
×àùå äóìàéòå î ëþáâè ðåáåíêà ê âàì
Äóìàéòå î òîì, ÷òî âàø ìàëûø èñïûòûâàåò ê âàì âñåîáúåìëþùóþ áåçóñëîâíóþ ëþáîâü, à âñå òðóäíîñòè ýòî ÿâëåíèå âðåìåííîå, è ñêîðî ñòàíåò ïîëåã÷å.
Áàëóéòå ñåáÿ ëþáèìûìè ïðîäóêòàìè ïèòàíèÿ
Äîêàçàíî, ÷òî êîðìÿùåé ìàìå íåò íåîáõîäèìîñòè ñîáëþäàòü ñòðîãóþ äèåòó, äîñòàòî÷íî îçäîðîâèòü ñâîé ðàöèîí.
À òàêæå:
— áîëüøå ãóëÿéòå íà ñâåæåì âîçäóõå;
— îðãàíèçóéòå ñâîé äåíü;
— èçáàâüòåñü îò ìíîãîçàäà÷íîñòè, ýòî èçìàòûâàåò;
— ïîñòðîéòå èåðàðõèþ äåë ñ ðåáåíêîì è ñôîêóñèðóéòåñü òîëüêî íà ñàìûõ ãëàâíûõ;
— íàéäèòå ñïîñîáû ïîäíÿòü ñâîþ ìàòåðèíñêóþ ñàìîîöåíêó;
— íå ñòàðàéòåñü áûòü «èäåàëüíîé» ìàìîé;
— äåëèòåñü ñâîèìè ïåðåæèâàíèÿìè ñ òåìè, êòî ìîæåò èõ ïðèíÿòü (ïîäðóãà, èíòåðíåò-çíàêîìàÿ, ñîñåäêà);
— îáùàéòåñü ñ äðóãèìè ìàìàìè, â òîì ÷èñëå ñ ïîäîáíûìè ïðîáëåìàìè (â ñîîòâåòñòâóþùèõ èíòåðíåò-ñîîáùåñòâàõ);
— íå îòêàçûâàéòåñü îò ïîìîùè;
— ïðîêîíñóëüòèðóéòåñü ñî ñïåöèàëèñòîì â ðåæèìå îíëàéí-êîíñóëüòàöèè.
Îäíàêî âñå âûøåïåðå÷èñëåííûå ìåðîïðèÿòèÿ ìîãóò ïîìî÷ü òîëüêî ïðè ñóáäåïðåññèâíûõ ñîñòîÿíèÿõ èëè ïðè äåïðåññèè ëåãêîé ñòåïåíè.  ñðåäíåòÿæåëûõ è òÿæåëûõ ñëó÷àÿõ áåç ñïåöèàëèñòà íå ñïðàâèòüñÿ.
Ïîìîùü áëèçêèõ êàê ëåêàðñòâî
Ñåìüÿ èãðàåò âàæíóþ ðîëü â æèçíè êàæäîãî ÷åëîâåêà. Áëèçêèå ëþäè ìîãóò êàê ïîìî÷ü ìàìå ñ íîâîðîæäåííûì, òàê è óñóãóáèòü ýìîöèîíàëüíûå ïðîáëåìû. Ñêîëüêî ñîâðåìåííûõ ìîëîäûõ ìàòåðåé ñëûøàëî îò æåíùèí ñòàðøåãî ïîêîëåíèÿ òàêèå ñëîâà: «À êàê æå ìû ðàíüøå æèëè? Òðîå äåòåé, õîçÿéñòâî,î ìóëüòèâàðêå, ñòèðàëüíîé ìàøèíå àâòîìàò è ðîáîòå-ïûëåñîñå ìîãëè òîëüêî ìå÷òàòü. È íè÷åãî, ñïðàâëÿëèñü è íå æàëîâàëèñü».
Åñëè íîâîèñïå÷åííàÿ ìàìà æàëóåòñÿ íà òî, ÷òî îíà óñòàëà, õî÷åò ñïàòü è íè÷åãî íå óñïåâàåò, íå íóæíî äóìàòü (à òåì áîëåå ãîâîðèòü åé), ÷òî ýòî îò ëåíè è ýãîèçìà.
Ïîñëåðîäîâàÿ äåïðåññèÿ ýòî çàáîëåâàíèå. Çàáîòà, ïîíèìàíèå è ïîääåðæêà áëèçêèõ ïîìîæåò æåíùèíàì ñ ïîäîáíûìè ðàññòðîéñòâàìè ïðåîäîëåòü ýòîò íåäóã.
Èòàê, åñëè âû çàìåòèëè ó âàøåé ñóïðóãè, äî÷åðè, ñåñòðû, ñòàâøåé íåäàâíî ìàìîé, èçìåíåíèÿ â ïîâåäåíèè,ñîîòâåòñòâóþùèå êàêèì-ëèáî èç âûøåïåðå÷èñëåííûõ ïðèçíàêîâ ïîñëåðîäîâîé äåïðåññèè, òî ïðîÿâèòå ó÷àñòèå:
— äàéòå ïîíÿòü ìàìå, ÷òî âû ïîíèìàåòå åå ñîñòîÿíèå è ãîòîâû îêàçàòü ïîìîùü;
— âûñëóøàéòå åå ïåðåæèâàíèÿ è ïîääåðæèòå;
— âåäèòå äîâåðèòåëüíûå áåñåäû;
— áóäüòå âíèìàòåëüíû è òåðïåëèâû;
— îáåñïå÷üòå äëÿ ìàìû ñâîáîäíîå âðåìÿ (íàïðèìåð, ïîãóëÿéòå ñ ìàëûøîì), ÷òîáû îíà ìîãëà îòäîõíóòü, íå ñïåøà ïðèíÿòü âàííó èëè çàíÿòüñÿ äåëîì, êîòîðîå ïðèíåñåò åé óäîâîëüñòâèå;
— îðãàíèçóéòå ïîìîùü â äîìàøíèõ äåëàõ (ïðèãîòîâüòå åäó, âûìîéòå ïîë, ñõîäèòå â ìàãàçèí);
íå êðèòèêóéòå, íå âîñïèòûâàéòå è íå äåëàéòå ðåçêèõ çàìå÷àíèé;
— ïîñîâåòóéòå îáðàòèòüñÿ ê ñïåöèàëèñòó.
Ïðîôèëàêòèêà ïîñëåðîäîâîé äåïðåññèè
1. Îòêàç îò âðåäíûõ ïðèâû÷åê.
2. Êîíòðîëü ðîæäàåìîñòè (êîëè÷åñòâî äåòåé, èíòåðâàë ìåæäó ðîäàìè).
3. Ïëàíèðîâàíèå áåðåìåííîñòè.
4. Äîñòàòî÷íàÿ ôèçè÷åñêàÿ àêòèâíîñòü âî âðåìÿ áåðåìåííîñòè è ïîñëå ðîäîâ (êàê òîëüêî ïîçâîëèò çäîðîâüå ìàòåðè).
5. Íîðìàëèçàöèÿ ïèòàíèÿ, äîïîëíèòåëüíûé ïðèåì âèòàìèííî-ìèíåðàëüíûõ êîìïëåêñîâ äëÿ áåðåìåííûõ è êîðìÿùèõ ìàòåðåé.
6. Ïîñåùåíèå êóðñîâ äëÿ áóäóùèõ ìàì, ÷òî ïîçâîëèò íàó÷èòüñÿ ïðèåìàì ñàìîðåãóëÿöèè è ïîäãîòîâèòüñÿ ê èçìåíåíèÿì æèçíè.
7. Íîðìàëèçàöèÿ ñíà (óâåëè÷åíèå âðåìåíè íî÷íîãî ñíà, äíåâíîé ñîí âî âðåìÿ ñíà ìàëûøà).
8. Èñïîëüçîâàíèå ýïèäóðàëüíîé àíåñòåçèè â ðîäàõ. Íåñìîòðÿ íà òî, ÷òî ðîäû ÿâëÿþòñÿ ôèçèîëîãè÷åñêèì ïðîöåññîì, çà÷àñòóþ ýòîò ïðîöåññ ñîïðîâîæäàåòñÿ çíà÷èòåëüíîé áîëåçíåííîñòüþ.  íàñòîÿùåå âðåìÿ äîêàçàíî, ÷òî èñïîëüçîâàíèå ýïèäóðàëüíîé àíåñòåçèè â ðîäàõ ïðèâîäèò ê ñíèæåíèþ ðèñêà ïîñòíàòàëüíîé äåïðåññèè.
9. Ãðóäíîå âñêàðìëèâàíèå, ñïîñîáñòâóþùåå óëó÷øåíèþ êà÷åñòâà ñíà ó ìàìû è, êàê ñëåäñòâèå, ñíèæàþùåå âåðîÿòíîñòü ðàçâèòèÿ ïîñëåðîäîâîé äåïðåññèè. Äîêàçàíà çíà÷èìàÿ ñâÿçü ìåæäó èñêóññòâåííûì âñêàðìëèâàíèåì ðåáåíêà, íàðóøåíèåì ñíà è âåðîÿòíîñòüþ ðàçâèòèÿ äåïðåññèè ïîñëå ðîäîâ è åå òÿæåñòüþ ó ìàìû.
10. Ïîääåðæêà ñåìüè. Íåâîçìîæíî ïåðåîöåíèòü ðîëü ñåìüè äëÿ êîðìÿùèõ æåíùèí. Âîçìîæíîñòü ïîäåëèòüñÿ ïåðåæèâàíèÿìè ñ áëèçêèìè, à òàêæå èõ ïîìîùü ñ ðåáåíêîì è â áûòó óìåíüøàåò âåðîÿòíîñòü ðàçâèòèÿ ïîñëåðîäîâîé äåïðåññèè ó ìàìû.
11. Íîðìàëèçàöèÿ îòíîøåíèé ñ ñóïðóãîì.
12. Ñîöèàëèçàöèÿ (îáùåíèå ñ äðóãèìè ìàìàìè íà ôîðóìàõ, äåòñêèõ ïëîùàäêàõ, â êëóáàõ).
Êëèíè÷åñêèé ñëó÷àé
Ïîñêîëüêó ÿ ÿâëÿþñü àêóøåðîì-ãèíåêîëîãîì, òî â ìîåé ïîâñåäíåâíîé ïðàêòè÷åñêîé ðàáîòå ìíå íå ïðèõîäèëîñü ëå÷èòü æåíùèí ñ ïîñëåðîäîâîé äåïðåññèåé. Îäíàêî ïðèíèìàòü ó÷àñòèå â ñóäüáå òàêèõ ïàöèåíòîê äîâîäèëîñü. Ðåçóëüòàò áåðåìåííîñòè Îëüãè ðîæäåíèå äîëãîæäàííîé, âûñòðàäàííîé è æåëàííîé äî÷êè â ðåçóëüòàòå ÝÊÎ ñïóñòÿ 8 ëåò îò íà÷àëà åå ïëàíèðîâàíèÿ. Áåðåìåííîñòü ïðîòåêàëà áåç îñëîæíåíèé. Ðîäû áûëè äëèòåëüíûìè è òðàâìàòè÷íûìè.
Èç ðàññêàçà Îëüãè:
«Ìîåé äî÷êå óæå 2 ìåñÿöà, íî ìåíÿ òàê è íå íàêðûëî âñåîáúåìëþùåé ëþáîâüþ ê íåé, êîòîðóþ ÿ òàê æäàëà. Âìåñòî ðàäîñòè è ÷óâñòâà íàïîëíåííîñòè ìîåé æèçíè íîâûì ñìûñëîì, ÿ êàæäûé äåíü ïëà÷ó, ÷óâñòâóþ îïóñòîøåííîñòü. Ìíå î÷åíü ñòûäíî çà ñâîè ýìîöèè, æàëêî è ñåáÿ è ìàëûøêó. Ìûñëè î òîì, ÷òî ó ìåíÿ áîëüøå íèêîãäà íå áóäåò òîé ïðîøëîé æèçíè, ÷òî ÿ áîëüøå íå ïðèíàäëåæó ñåáå, ÷òî âñÿ ìîÿ æèçíü ïîä÷èíåíà ìàëåíüêîìó ÷åëîâå÷êó, ìåíÿ åùå áîëüøå óãíåòàåò. ß ïåðåñòàëà ñòðîèòü ïëàíû è ìå÷òàòü. ß ñ òðóäîì ñïðàâëÿþñü ñ áåñêîíå÷íûìè ïåëåíàíèÿìè, ïîäìûâàíèÿìè è êîðìëåíèÿìè. Íà ïîïûòêè ïîæàëîâàòüñÿ ñåñòðå óñëûøàëà, ÷òî ìàìîé áûòü ýòî òÿæåëûé òðóä. Íèêòî â ìîåì îêðóæåíèè ìåíÿ íå ïðåäóïðåäèë î òîì, ÷òî ãðóäíîå âñêàðìëèâàíèå ýòî î÷åíü ñëîæíî è ê íåìó íóæíî ïîäãîòîâèòüñÿ çàðàíåå. È âîò ðåçóëüòàò: ëàêòîñòàç, òåìïåðàòóðà, áîëü. Õî÷åòñÿ çàñíóòü è íå ïðîñíóòüñÿ».
Âîò òàêîé ìîíîëîã óñëûøàëà îò Îëüãè, êîãäà îíà îáðàòèëàñü ñ ïðîáëåìîé ëàêòîñòàçà. Âíèìàòåëüíî âûñëóøàâ åå, êóïèðîâàâ ïðîÿâëåíèÿ çàñòîÿ ìîëîêà, îáúÿñíèëà Îëüãå, ÷òî ïðîèñõîäèò ñ åå ýìîöèîíàëüíûì ñîñòîÿíèåì. ß ðàññêàçàëà ïàöèåíòêå î ïîñëåðîäîâîé äåïðåññèè è î òîì, ÷òî íå íóæíî áîÿòüñÿ ïîñåòèòü ïñèõîòåðàïåâòà. Îëüãà îáðàòèëàñü ê ðåêîìåíäîâàííîìó äîêòîðó.  åå ñëó÷àå äîñòàòî÷íî áûëî ïðèìåíåíèÿ ïñèõîòåðàïèè, êîòîðàÿ ïðî?
