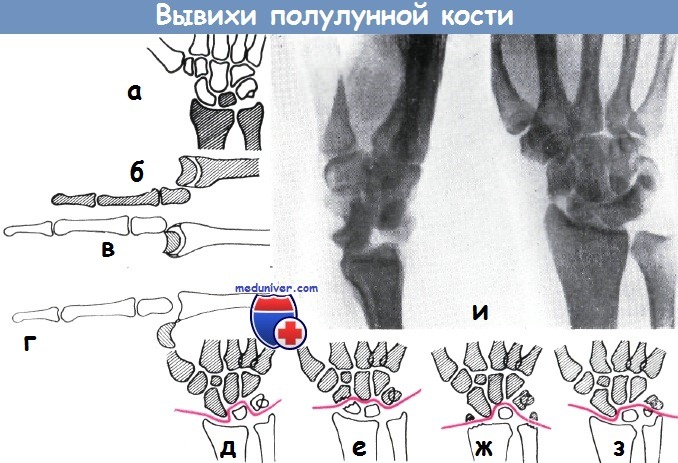
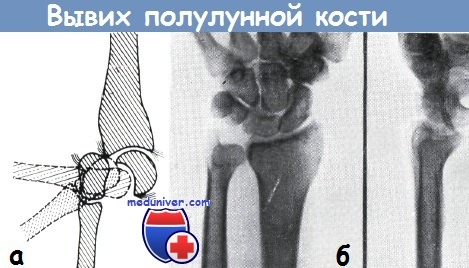
При вывихе полулунной кости вывихиваются следующие кости запястья
Вывихи костей кисти — это смещение суставных поверхностей костей кисти относительно друг друга вследствие травматического повреждения. Клиническая картина складывается из отека, деформации кисти и резкой боли в области повреждения. Движения кистью невозможны или резко ограничены. Диагноз устанавливается с учетом анамнеза, жалоб пациента, результатов объективного осмотра и рентгенологического исследования. Лечение включает закрытое или открытое вправление вывиха, наложение гипсовой повязки. В восстановительном периоде проводятся физиопроцедуры, массаж и ЛФК.
Общие сведения
Вывихи костей кисти составляют 5% от общего числа вывихов. Повреждения классифицируют на истинные, перилунарные, периладьевидно-лунарные, перитрехгранно-лунарные, чрезладьевидно-перилунарные, чрезладьевидно-чрезполулунные, вывихи пястных костей и фаланг пальцев. Особенности вывиха кисти определяются анатомическим строением сустава, положением кисти и направлением действия сил, вызывающих травму.
Причины
Причиной травмы обычно становится падение с упором на кисть или прямой удар в область лучезапястного сустава. В большинстве случаев повреждение возникает в быту, реже в качестве этиофактора выступает спортивная или производственная травма.
Патанатомия
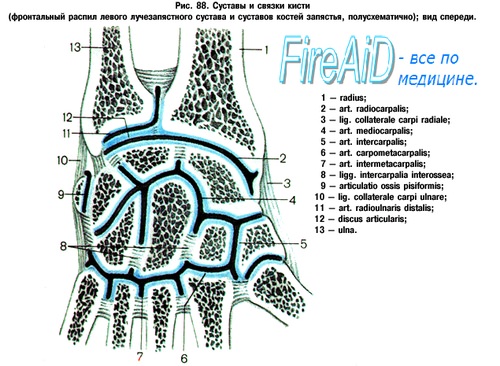
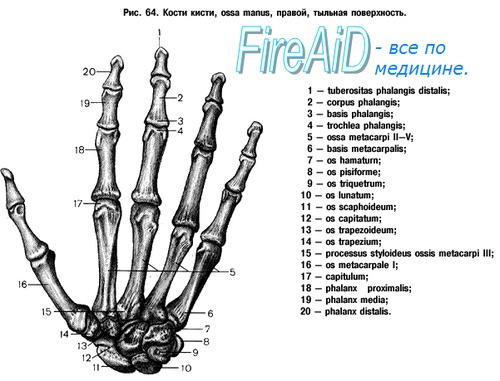
В образовании лучезапястного сустава участвуют сверху – суставные поверхности лучевой и локтевой костей, снизу – восемь мелких костей запястья. Кости запястья расположены в два ряда. Определенные анатомические особенности лучезапястного сустава обуславливают вывихи полулунной и ладьевидной костей, расположенных в верхнем ряду запястья. Остальные кости запястья вывихиваются редко.
Виды вывихов кисти
Истинные вывихи кисти
Наблюдаются редко. При истинных вывихах кисти суставные поверхности верхнего ряда костей запястья вместе с кистью полностью смещаются по отношению к суставной поверхности лучевой кости. Чаще встречается полный тыльный вывих кисти, реже – полный ладонный. Полные вывихи кисти могут сочетаться с переломом лучевой кости и шиловидных отростков.
Перилунарные вывихи кисти
Составляют около 90% от общего числа вывихов кисти. Возникают при падении с упором на кисть или резком насильственном разгибании кисти. При перилунарном вывихе кисти контакт между полулунной и лучевой костью сохраняется, а остальные кости запястья смещаются к тылу и к центру. Перилунарный вывих кисти иногда сопровождается переломами трехгранной, ладьевидной костей и шиловидных отростков.
Периладьевидно-лунарные вывихи кисти
Полулунная и ладьевидная кости остаются на месте. Остальные кости запястья смещаются к тылу и к центру.
Перитрехгранно-лунарные вывихи кисти
Встречается чрезвычайно редко. Трехгранная и ладьевидная кости остаются на месте. Остальные кости запястья смещаются к тылу и к центру.
Чрезладьевидно-перилунарные вывихи кисти
Обязательно сочетаются с переломом ладьевидной кости. При этом вывихе полулунная кость и центральный фрагмент ладьевидной кости сохраняют свое расположение. Остальные кости запястья вместе с дистальным (расположенным дальше от центра) отломком ладьевидной кости смещаются к тылу.
Чрезладьевидно-чрезполулунные вывихи кисти
Сопровождаются переломом полулунной и ладьевидной костей. Проксимальные (центральные) отломки костей при этом остаются на месте, а дистальные вместе с остальными костями запястья смещаются к тылу и к центру.
Вывихи пястных костей
Пястные кости – короткие трубчатые кости, соединяющие запястье с костями пальцев. Пястные кости крепко удерживаются связками, поэтому вывихиваются очень редко. Вывихи пястных костей практически всегда сочетаются с их переломами. Вправление пястных костей производится под местной анестезией. При невозможности консервативного вправления используют хирургические методики, при нестабильности – фиксацию спицами Киршнера.
Вывихи пальцев кисти
 Возможны вывихи в межфаланговых суставах и вывихи в суставе между пястной костью и костью основной фаланги пальца. Чаще всего встречается вывих первого пальца. Причиной травмы становится чрезмерное разгибание, реже – чрезмерное сгибание пальца. Вывих пальца сопровождается деформацией, отеком и резкой болью. Движения в травмированном суставе невозможны. Вывих вправляют путем тяги за палец. Невозможность вправления обычно обусловлена ущемлением мягких тканей. В этом случае проводится оперативное вправление.
Возможны вывихи в межфаланговых суставах и вывихи в суставе между пястной костью и костью основной фаланги пальца. Чаще всего встречается вывих первого пальца. Причиной травмы становится чрезмерное разгибание, реже – чрезмерное сгибание пальца. Вывих пальца сопровождается деформацией, отеком и резкой болью. Движения в травмированном суставе невозможны. Вывих вправляют путем тяги за палец. Невозможность вправления обычно обусловлена ущемлением мягких тканей. В этом случае проводится оперативное вправление.
Симптомы вывихов кисти
Пациенты предъявляют жалобы на резкую боль в области повреждения. Лучезапястный сустав и проксимальная часть кисти отечны, резко болезненны. Движения в суставе невозможны или резко ограничены. При истинном вывихе кисти определяется пружинящее сопротивление пассивным движениям.
Все тыльные вывихи сопровождаются выбуханием на тыле кисти и сгибанием пальцев. При сдавлении срединного нерва выявляется нарушение чувствительности в зоне иннервации. Окончательный диагноз устанавливается на основании рентгенограмм в двух, а в сомнительных случаях – в трех проекциях.
Лечение вывихов кисти
 Пациентам следует, не откладывая, обратиться в отделение травматологии и ортопедии или травмопункт. Вправление свежих вывихов производится врачом-травматологом под наркозом, местной или проводниковой анестезией. Руку пациента сгибают в локтевом суставе под прямым углом. Ассистент держит конечность в нижней трети плеча. Травматолог тянет предплечье по оси, а после растягивания сустава давит на область выбухания, расположенную на тыльной поверхности кисти.
Пациентам следует, не откладывая, обратиться в отделение травматологии и ортопедии или травмопункт. Вправление свежих вывихов производится врачом-травматологом под наркозом, местной или проводниковой анестезией. Руку пациента сгибают в локтевом суставе под прямым углом. Ассистент держит конечность в нижней трети плеча. Травматолог тянет предплечье по оси, а после растягивания сустава давит на область выбухания, расположенную на тыльной поверхности кисти.
После вправления кисть сгибают под углом 40°. Пациенту накладывают гипсовую лонгету от локтевого сустава до основания пальцев. Через две недели кисть переводят в нейтральную позицию и снова фиксируют на две недели. Если после вправления определяется нестабильность в суставе, производят фиксацию спицами Киршнера. При невозможности закрытого вправления и застарелых вывихах кисти накладывают специальный дистракционный аппарат.
Сдавление срединного нерва является показанием для срочного оперативного лечения. Послеоперационный срок фиксации при чрезладьевидно-перилунарных вывихах составляет 3-4 месяца, при остальных вывихах кисти – 4-6 недель. Сразу после вправления вывиха больному рекомендуют двигать суставами пальцев. После снятия гипсовой лонгеты назначают физиотерапию, массаж и лечебную гимнастику для разработки лучезапястного сустава.
Источник
Лечение переломов и вывихов полулунной костиПереломы полулунной кости встречаются редко. Как правило, они наблюдаются при наличии переломов нескольких костей. Непосредственное повреждение этой кости наблюдается у боксеров, возникает оно и при обратном толчке пусковой (заводной) ручки. Непрямое повреждение наступает при падении на кисть. По локализации переломы могут быть двух видов: перелом тела и перелом отростка кости. Симптомы перелома: ограничение движений запястья и среднего пальца, припухлость в области запястья. Перелом очень часто осложняется вывихом. Эти переломы могут привести к развитию псевдартроза или остеомаляции. Среди 437 больных Шнека с повреждением запястья перелом ладьевидной кости наблюдался у 154, тела полулунной кости — у 23, отростка той же кости — у 59 больных. Кроме того, на этом же материале перелом трехгранной кости имел место у 18, большой многогранной кости — у 13, гороховидной кости — у 13, крючковатой кости — у 8 и, наконец, головчатой кости — у б больных. Перилунарный вывих. Впервые был описан Гиппократом. Мальгень наблюдал его на вскрытии. Характерной особенностью вывиха полулунной кости является то, что в большинстве случаев эта кость не вывихивается, а наоборот — среди всех остальных костей запястья только она остается на месте. Итак, происходит вывих не самой полулунной кости, а дистального ряда костей запястья, включая трехгранную и ладьевидную кости в дорзальном направлении. Ввиду того, что вывих происходит вокруг полулунной кости, более правильным можно считать название «околополулунного дорзального вывиха».
Перилунарный вывих иногда сопровождается переломом шиловидного отростка лучевой или локтевой кости (трансстилоперилунарный вывих Кинбёкка). Если связь полулунной и лучевой кости нарушается, то есть разрывается дорзальная связка, то гюлулунная кость может сместиться вентрально вплоть до 180°. В таких случаях мы имеем полное основание говорить о «вывихе полулунной кости». Если перилунарный вывих сопровождается поперечным переломом ладьевидной кости, то перед нами имеется картина переломо-вывиха бе Кёрвена. Далее, в том случае если происходит перелом и трехгранной кости и отломок ее вывихивается вместе с полулунной костью, то говорят о повреждении Элеккера.
Вывих полулунной кости наступает от непрямого действия силы. Механизм вывиха: при падении на ладонь, в момент тыльного сгибания кисти кости дистального ряда запястья, ввиду максимального переразгибания, смещаются в дорзальную сторону. Однако полулунная кость, будучи в тесной связи с лучевой, остается на месте или же делает поворот вокруг прочной лучекарпальной связки. Наиболее характерные симптомы вывиха: укорочение запястья и утолщение его в передне-заднем диаметре, согнутое состояние пальцев — кисть в виде «когтя», болезненное выбухание на ладонной поверхности запястья, невозможность выполнения ладонного сгибания и, наконец, симптомы сдавления нервов. Для установления диагноза важную роль играют данные анамнеза о тяжелой травме, наступившей при переразгибании кисти. Неоспоримые доказательства дает рентгеновский снимок, причем главным образом в боковой проекции. Дистальная суставная поверхность полулунной кости располагается свободно, однако при наличии типичного перилунарного вывиха её соотношение к лучевой кости остается нормальным. Дистальный ряд костей запястья располагается проксимально и дорзально от полулунной кости. В случае застарелого вывиха остальные кости запястья являются остеопоротичными.
Для лечения вывиха полулунной кости рекомендовали ее удаление (Каппис, Пфаб, Гирш, Элеккер), до тех пор пока Финстерер не предложил, а Бёлер и Шнек не сообщили о хороших результатах, полученных при помощи дистракционных методов. В случае свежей травмы следует попытаться провести репозицию дистракционным способом. Суть этого способа заключается в следующем: головчатая кость оттягивается от лучевой на такое расстояние, чтобы создалось достаточно большое пространство для полулунной кости, которая вправляется надавливанием на ее волярную поверхность. По указанию Бёлера, оттягивание производится при помощи «гильзы для вытяжения пальцев» или же аппарата для вытяжения. Продолжительность действия тяги должна быть по крайней мере 10 минут. «Захват милиционера» (Polizeihandgriff), предложенный Шнеком, отвергается Херцегом ввиду опасности повреждения срединного нерва (об этом было упомянуто в главе о повреждениях нервов).
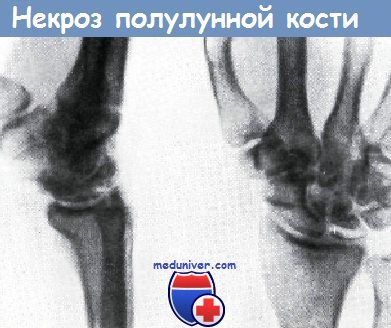
Репозиция бескровным путем уже через несколько дней после момента травмы представляет трудности. Через две-три недели успешная репозиция при помощи вытяжения уже не может быть осуществлена. На этом этапе хорошие результаты могут быть получены только путем операции.Успешная репозиция не позже 3—4 недель после травмы производится оперативным путем, но без дистракции. Если после травмы прошло больше 12 недель, то репозиция может осуществляться только оперативным путем с применением дистракции. Если вправление вывиха оказалось безуспешным или же повреждение не было своевременно диагностировано, то возникает картина застарелого вывиха полулунной кости. При этом запястье является припухшим, движения пальцев и запястья ограничены, болезненны. Нередко к вывиху присоединяются симптомы сдавления срединного нерва. Вправление вывиха можно производить только после выделения костей из окружающей рубцовой ткани. Однако это не всегда удается при одновременном осуществлении тяги. Полулунную кость следует удалять только в тех случаях, если она смещена в волярную сторону и оказывает давление на срединный нерв. Несмотря на то, что в случае застарелого вывиха полулунной кости Прохнов для избежания дегенерации ее и возникновения артрозов предлагает удаление кости, решиться на эту операцию можно только при наличии серьезных показаний, так как после удаления кости функция кисти сильно страдает. Некроз полулунной кости или, по старому названию, размягчение (маляция)полулунной кости, у мужчин наблюдается в два раза чаще, чему женщин. Он наступает чаще всего в возрасте 20—40 лет. В начале заболевания симптомы являются острыми, а позже принимают хронический характер.
Диффузные боли в области запястья постепенно локализуются в области одной полулунной кости. В механизме возникновения лишь очень редко отмечается тяжелая травма, приводящая к перелому кости. Подозрение на роль травмы в возникновении некроза кости может возникать только тогда, когда имеется непосредственная связь между моментом травмы и временем возникновения жалоб. Однако, как правило, значительная травма в анамнезе больного не фигурирует. В большинстве случаев у таких больных имеет место хроническое раздражение. Так, например, у работающих на специальных машинах при асфальтировании дорог, а также у имеющих дело с машинами, действующими сжатым воздухом, и, наконец, у каменотесов некроз полулунной кости следует рассматривать как профессиональное заболевание. Яник в своем руководстве приводит две гипотезы возникновения некроза полулунной кости: Рошток различает два вида некроза полулунной кости: краевой некроз и некроз центрального отдела кости. Способы лечения должны быть строго индивидуальными, и не следует забывать о том, что часто жалобы больных являются следствием имеющихся деформирующих артрозов. Консервативное лечение заключается в иммобилизации, а затем в постепенной мобилизации неподвижного запястья. При наличии тяжелого артроза рекомендуется фиксировать кисть кожаным тутором. Хирургические способы лечения — тотальное удаление полулунной кости по Мюллеру или же удаление ее покровной пластинки по Конъецки — редко улучшают состояние больного. После удаления полулунной кости отсутствует один из опорных пунктов запястья, а это нарушение его формы приводит к артрозу окружающих суставов. Видео нормальной анатомии костей кисти— Также рекомендуем «Принципы ампутации пальцев кисти и костей запястья» Оглавление темы «Лечение травм кисти»:
|
Источник
Рентгенограмма, КТ, МРТ при вывихе запястья
а) Определения:
• Вывих: полное расхождение суставных поверхностей
• Подвывих: частичная экзартикуляция сустава
• Сложное описание переломовывиха:
о Указывают сломанные кости запястья, вставляя «чрез» перед каждой сломанной костью
о Указывают переломы в определенном порядке (от лучевой к локтевой кости)
о Указывают направление вывиха
о Указывают тип вывиха
о Указывают переломовывих:
— Например, чрезлучевой, чрезладьевидный тыльный перилунарный переломовывих
• Запястные дуги (Гилула): гладкие изогнутые линии параллельно:
о 1 дуга: проксимальным суставным поверхностям проксимального ряда костей запястья
о 2 дуга: дистальным суставным поверхностям проксимального ряда костей запястья
о 3 дуга: проксимальным поверхностям головчатой и крючковидной костей
• Уязвимая область:
о Группа костей в виде изогнутой полосы подвержена максимальному риску повреждения при перилунарном вывихе:
— Шиловидный отросток лучевой кости, талия лучевой кости, талия головчатой кости, трехгранная кость, шиловидный отросток локтевой кости
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Заднепередняя проекция: неправильное взаиморасположение запястных дуг
о Боковая проекция: неправильное отношение осей лучевой кости-полулунной кости-головчатой кости
о Разрыв кортикального слоя одной или более костей запястья:
— Важно обнаружить перелом до и после вправления вывихов
• Локализация:
о Повреждение малой дуги: чисто связочное повреждение с захватом межзапястных перилунарных связок
о Повреждение большой дуги: перелом одной или более перилунарных костей запястья ± повреждение связок
• Величина:
о Отломки перелома отличаются от малых отрывов до крупных переломовывихов
• Морфология:
о Дезорганизация рядов костей запястья в заднепередней и боковой проекциях
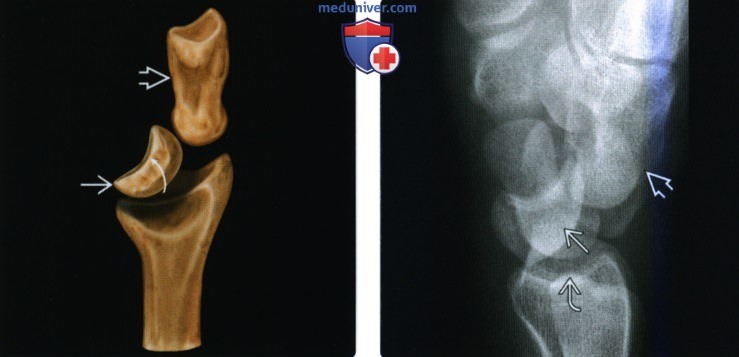
(Слева) На рисунке показан среднезапястный вывих. Он представляет собой следующий этап после перилунарного вывиха. Вывихнутая головчатая кость подталкивает полулунную кость в ладонную сторону, но полулунная кость не полностью вывихнута относительно лучевой кости.
(Справа) На боковой рентгенограмме определяется среднезапястный вывих, при котором дорсально вывихнутая головчатая кость смещается проксимально, слегка выталкивая полулунную кость в ладонную сторону. Полулунная кость полностью не вывихнута относительно лучевой кости, но имеется ее подвывих.
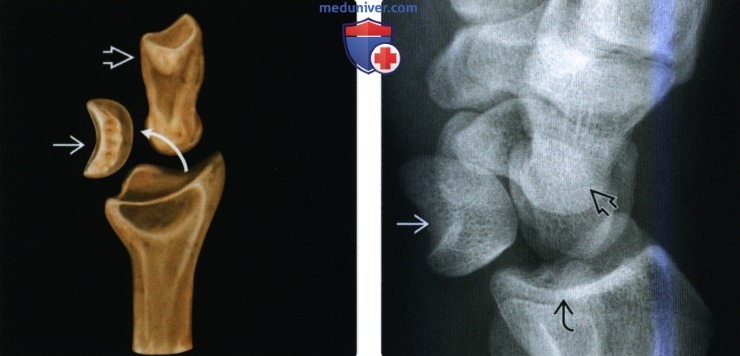
(Слева) На рисунке показан полулунный вывих, следующая стадия вывиха запястья. По мере перемещения вывихнутой головчатой кости проксимально в сторону лучевой кости, она выталкивает полулунную кость в ладонную сторону. При вывихе полулунной кости она обычно наклоняется на 90° в ладонную сторону.
(Справа) На боковой рентгенограмме определяется ладонный вывих полулунной кости с тыльным вывихом головчатой кости относительно полулунной кости и ладонный вывих полулунной кости относительно лучевой кости. При мере вывиха полулунной кости она вращается на 90°.
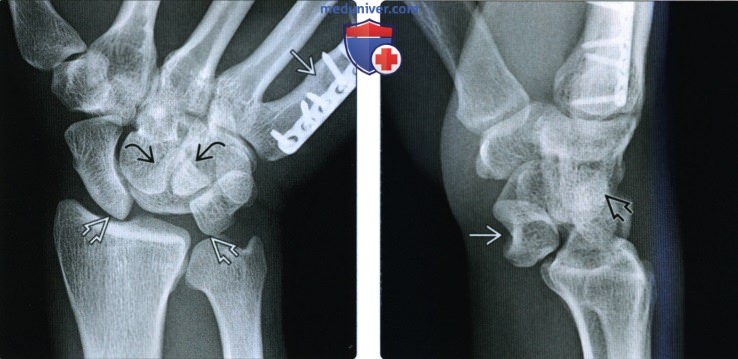
(Слева) Заднепередняя рентгенограмма получена при отсроченном исследовании после открытой репозиции с внутренней фиксацией дистального конца 5-й пястной кости у пациента с постоянной болью. Обратите внимание на разрыв запястных дуг. Полулунная кость имеет треугольный контур.
(Справа) На боковой рентгенограмме у этого же пациента определяется ладонный вывих полулунной кости с головчатой костью, подталкивающей полулунную кость в ладонную сторону при движении в проксимальную сторону. Это исключительно связочное повреждение произошло в момент перелома пястной кости, но было пропущено при первичном исследовании.
2. Рентгенография при вывихе запястья:
• Заднепередняя проекция:
о Разрыв гладких контуров запястных дуг
о Полулунная кость имеет треугольную форму (по внешнему виду напоминает ириски «кэнди корн» или ломоть пирога)
о Вывихи легко остаются незамеченными
о Разрыв кортикального слоя кости запястья около полулунной кости:
— Могут быть малые отрывы костного отростка и отрывные переломы или более крупные переломы тела
• Боковая проекция:
о Неправильное взаиморасположение лучевой кости-полулунной кости-головчатой кости:
— Ладонная ротация полулунной кости и подвывих или вывих
— Остальные кости запястья следуют за головчатой костью
о Перилунарный вывих: головчатая кость вывихивается дорсально, лучеполулунный сустав остается интактным
о Среднезапястный вывих: головчатая кость вывихивается дорсально; полулунная кость вывихивается в ладонную сторону
о Вывих полулунной кости: головчатая кость вывихивается дорсально, смещается проксимально; полулунная кость вывихивается в ладонную сторону, вращаясь на 90°, что приводит к картине «разбитой чашки»
• Виды сопутствующих переломов:
о Спабовыраженный разрыв кортикального слоя
о Отрывные переломы от межзапястных связок
о Отрыв костных отростков в результате сдавливания поверхностей костей запястья в момент вывиха костей (или вправления)
о Поперечные или продольные линии переломов:
— Наиболее частый: перелом талии ладьевидной кости
• Осевой переломовывих:
о Кости запястья разделяются на два столбика:
— Один столбик остается по оси с лучевой костью
— Другая колонка нестабильная, смещается в лучевом или локтевом направлении
— Пястные кости смещаются вместе с соответствующими костями запястья
— Часто встречается повреждение нервов и сосудов
• Ладьевидно-головчатый синдром:
о Переломы ладьевидной кости и шейки головчатой кости с патологической ротацией проксимального отломка головчатой кости
• Ладонный перилунарный вывих (редкий):
о Заднепередняя проекция: симптом скопления костей запястья является следствием наложения проксимального и дистального рядов костей запястья
о Боковая проекция: головчатая кость незначительно смещена в ладонную сторону; полулунная кость смещена дорсально ± перелом полулунной кости или ладьевидной кости
3. Рекомендации по визуализации:
• Лучший метод визуализации:
о Для постановки правильного диагноза необходима рентгенография в истинной боковой проекции
• Рекомендация по протоколу:
о Снимок до и после вправления для выявления переломов
о Следует с осторожностью относиться к результатам исследования:
— Если вы заметили перелом кости запястья, необходимо попытаться найти неправильное расположение костей или другие переломы, которые бы указывали на более сложное повреждение
4. КТ при вывихе запястья:
• Тонкослойная КТ с сагиттальным и фронтальным реформатированием
• Подтверждение рентгенологических симптомов
• Помогает выявить мелкие отломки перелома
5. МРТ при вывихе запястья:
• Подтверждает повреждения собственных связок
• Мелкие отломки перелома могут быть малозаметными; отек костного мозга с высокоинтенсивным сигналом может облегчить выявление переломов
• Крупные переломы: пучок низкоинтенсивного сигнала с отеком окружающего костного мозга
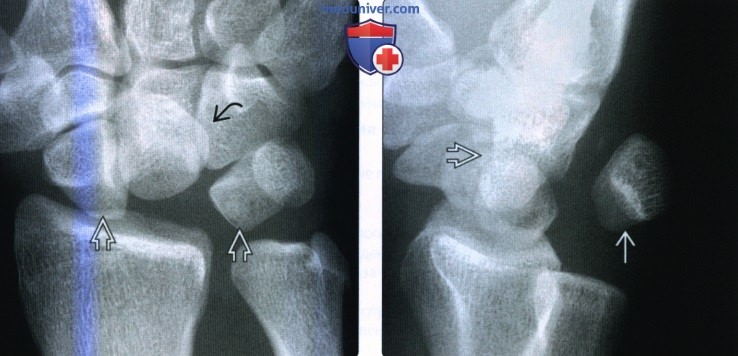
(Слева) На заднепередней рентгенограмме виден разрыв запястных дуг с сильным наложением проксимального и дилального рядов колей запялья, что приводит к симптому скопления костей запястья.
(Справа) На боковой рентгенограмме у этого же пациента определяется редкий тыльный вывих полулунной кости. Головчатая кость смещается проксимально в лорону лучевой коли, как и при ладонном вывихе. Такая картина указывает на сильнейшую травму по ладонной поверхноли полулунной коли, что не характерно для обычной этиологии при падении на вытянутую руку.

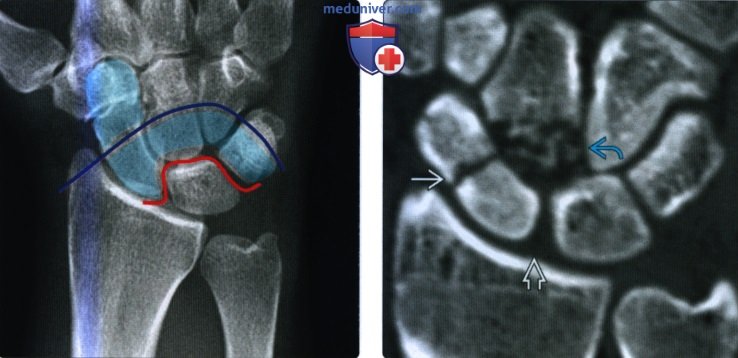
(Слева) На заднепередней рентгенограмме определяется картина повреждений малой дуги (чисто связочное, красная линия) и большой дуги (костное ± связочное, фиолетовая линия). Окрашенный светло-голубым цветом участок соответствует уязвимым областям.
(Справа) На фронтальной КТ с реформатированием определяется повреждение большой дуги с переломом талии ладьевидной кости и многооскольчатый перелом проксимальной половины головчатой кости. Имеется незначительное расширение ладьевидно-полулунного интервала, свидетельствующее о сочетанном повреждении связки.
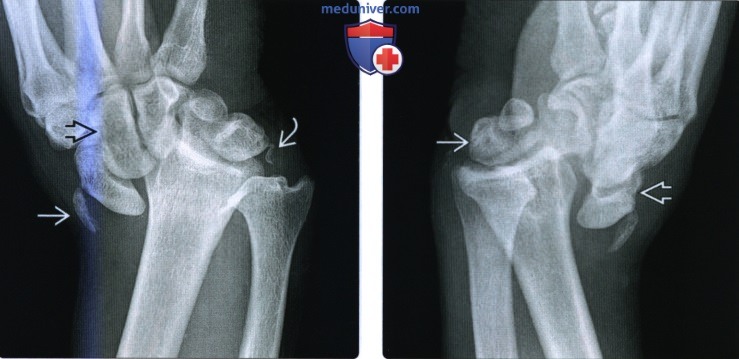
(Слева) На заднепередней косой рентгенограмме у пациента 38 лет после дорожно-транспортного происшелвия определяется значительная деформация колей запялья с серповидным отломком от дилального эпиметафиза лучевой коли и отрывом небольшого учалка шиловидного отролка локтевой кости.
(Справа) На боковой рентгенограмме у этого же пациента видна полный тыльный вывих головчатой коли, тогда как полулунная коль олается на одной оси с дистальным эпиметафизом лучевой коли. Это соответствует чрезлучевому чрезлоктевому тыльному перилунарному переломовывиху.
в) Дифференциальная диагностика вывиха запястья:
1. Нестабильность запястья:
• Передне-задняя рентгенограмма может не отличаться от разрывов первой и второй дуг, а также наклона полулунной кости (картина треугольника)
• Диагноз проверяют по боковой рентгенограмме; при нестабильности наблюдается патологическое угловое отклонение костей запястья, но без истинного вывиха
г) Патология:
1. Общая характеристика:
• Этиология:
о Высокоэнергетическая травма: дорожно-транспортное происшествие, падение с высоты, спортивная травма, производственная травма:
— Кисть/запястье переразгибается, отклоняется в локтевую сторону с межзапястной супинацией (ротационное движение между проксимальными и дистальными рядами костей запястья)
о Перилунарное повреждение:
— Повреждение связки/кости около полулунной кости
— Структуры повреждаются характерным образом от лучевой к локтевой кости
— Повреждение малой дуги:
Исключительно связочное повреждение, включая разрывы ладьевидно-полулунной связки → полулунно-головчатой связки → полулунно-трехгранной связки с последующим неправильным положением полулунной кости
— Повреждение большой дуги:
Дуга проходит через шиловидный отросток лучевой кости, талию ладьевидной кости, талию головчатой кости, тело крючковидной кости, трехгранную кость, шиловидный отросток локтевой кости
Повреждение кости ± разрыв связки
Повреждение приводит к тыльному переломовывиху
Частый вид: чрезладьевидный тыльный перилунарный переломовывих
— Ладьевидно-полулунный синдром:
Является результатом прямого удара о тыльную поверхность согнутого запястья или падения на вытянутую руку с запястьем в положении разгибания и лучевым отклонением
Приводит к переломам талии ладьевидной кости и головчатой кости
Проксимальный отломок головчатой кости вращается на 90-180°
о Повреждение при осевой нагрузке:
— Обычно возникает в результате действия передне-задних сдавливающих сил; повреждение взрывом или раздавливанием
— Травма разделяет запястья на медиальный и латеральный столбики, часто с обеих сторон головчатой кости
о Ладонный перилунарный вывих:
— Возникает в результате переразгибания и супинации
— Часто наблюдается в сочетании с переломом полулунной кости
2. Стадирование, градации и классификация вывиха запястья:
• Повреждение малой дуги:
о I стадия: разрыв ладьевидно-полулунной связки с ладьевидно-полулунным расхождением ± ротационный подвывих; открытие пространства Пуарье (область уязвимости вследствие отсутствия связок на ладонной стороне между полулунной и головчатой костями)
о II стадия: тыльный вывих головчатой кости + расхождение полулунно-головчатого сустава (перилунарный вывих)
о III стадия: разрывается полулунно-трехгранная связка; полулунная кость отделяется от трехгранной кости (среднезапястный вывих)
о IV стадия: головчатая кость смещается проксимально; полулунная кость совсем не фиксирована и вывихивается в ладонную сторону
• Повреждение большой дуги:
о I стадия: чрезладьевидный переломовывих
о II стадия: чрезладьевидный, чрезголовчатый перилунарный переломовывих
о III стадия: чрезладьевидный, чрезголовчатый, чрезтрехгранный переломовывих
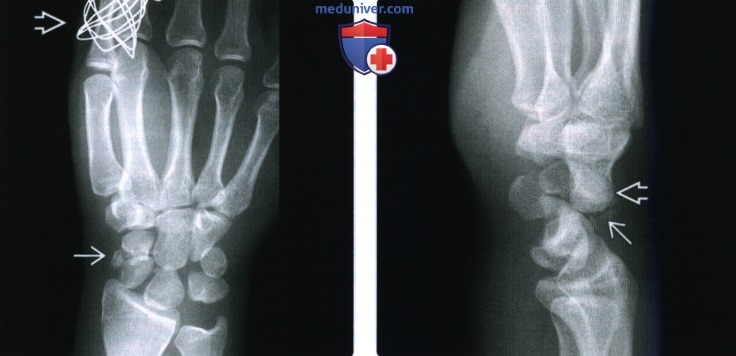
(Слева) На передне-задней рентгенограмме определяется оскольчатый перелом талии ладьевидной кости. Запястные дуги разорваны, а форма полулунной кости напоминает треугольник. Обратите внимание на ловушки для пальцев для растягивания запястья и сопоставления отломков.
(Справа) На боковой рентгенограмме у этого же пациента подтверждается вывих запястья с тыльным смещением головчатой кости, которая подталкивает полулунную кость в ладонную сторону. Обратите внимание на мелкий отломок перелома головчатой кости. Это повреждение описано как чрезладьевидный чрезголовчатый среднезапястный переломовывих.
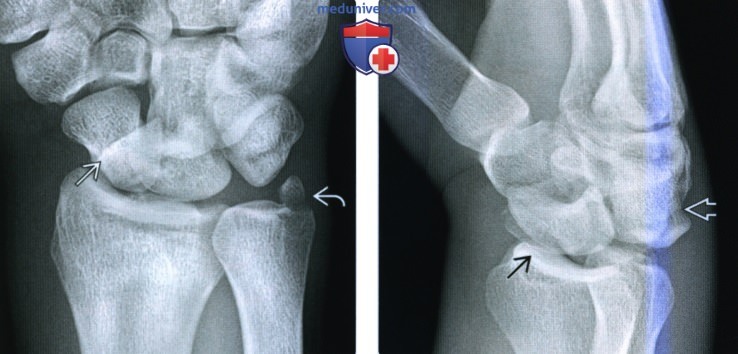
(Слева) На заднепередней рентгенограмме определяется разрыв нормальных запястных дуг и незначительное наложение проксимальных и дистальных рядов костей запястья. Кроме того, имеются переломы талии ладьевидной кости и шиловидного отростка локтевой кости.
(Справа) Боковая рентгенограмма у этого же пациента подтверждает тыльный вывих головчатой кости без изменения взаиморасположения лучевой кости — полулунной костив. Это повреждение классифицируется как чрезладьевидный чрезлоктевой тыльный перилунарый переломовывих.
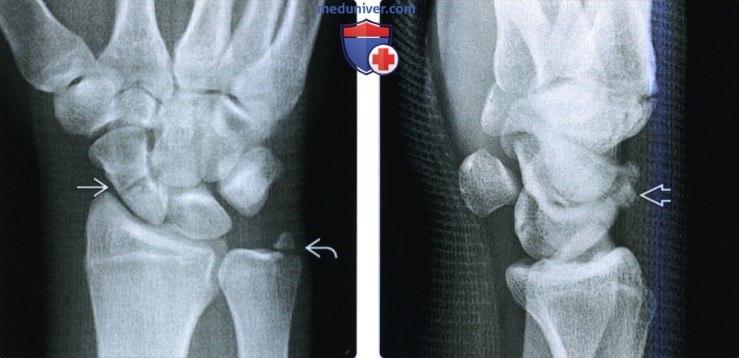
(Слева) На заднепередней рентгенограмме у этого же пациента после вправления вывиха запястья определяются признаки восстановления нормальных запястных дуг. Переломы ладьевидной и локтевой костей видны через материал шины.
(Справа) На боковой рентгенограмме у этого же пациента после вправления определяется дополнительный перелом вдоль тыльного края ладьевидной кости. Возможно, он произошел во время первичного повреждения или же при вправлении. Это повреждение обозначено как чрезладьевидный, чрезполулунный чрезлоктевой тыльный перилунарный переломовывих.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Локальная болезненность и боль
о Деформация запястья
2. Демография:
• Возраст:
о Молодые люди
• Пол:
о М>Ж
• Эпидемиология:
о Повреждения большой дуги (переломовывихи) встречаются в два раза чаще, чем повреждения малой дуги (вывихи запястья)
о Частота случаев вывиха запястья обратно связана с тяжестью повреждения связок:
— Перилунарные вывихи встречаются наиболее часто и сопровождаются повреждением связок минимальной степени тяжести
— Вывихи полулунной кости встречаются наименее часто и сопровождаются повреждением связок максимальной степени тяжести
3. Течение и прогноз:
• Серьезную проблему представляет случай с нераспознанной тяжестью повреждения
• Даже при адекватном вправлении и срастании переломов встречаются отрицательные отдаленные результаты со стороны кисти:
о Уменьшается сила хвата
о Нестабильность
о Сопутствующий остеоартрит
4. Лечение:
• Срочное вправление, часто с дистракцией
• Закрытое вправление редко имеет удовлетворительные результаты
• Внутренняя фиксация:
о Могут быть успешными открытое вправление, артроскопическое вправление и подкожные методики под контролем рентгенографии
е) Диагностическая памятка:
1. Следует учесть:
• Вывихи запястья часто остаются нераспознанными в отделениях реанимации; необходимо всегда подозревать эти повреждения
2. Советы по интерпретации изображений:
• Заднепередняя проекция: изучают запястные дуги на предмет разрыва
• Боковая проекция: оценивают взаиморасположение лучевой кости-полулунной кости-головчатой кости
3. Рекомендации по отчетности:
• Следуют правилам номенклатуры (например, чрезлучевой, чрезладьевидный тыльный перилунарный переломовывих)
ж) Список использованной литературы:
1. Kara A et al: Surgical treatment of dorsal perilunate fracture-dislocations and prognostic factors. IntJ Surg. 24(Pt A):57-63, 2015
2. Muppavarapu RC et al: Perilunate dislocations and fracture dislocations. Hand Clin. 31(3):399-408, 2015
3. Sawardeker PJ et al: Fracture-dislocations of the carpus: perilunate injury. Orthop Clin North Am. 44(1):93-106, 2013
— Также рекомендуем «Признаки синдрома сдавливания запястья»
Редактор: Искандер Милевски. Дата публикации: 17.10.2020
Оглавление темы «Лучевая диагностика травм.»:
- Рентгенограмма, КТ, МРТ после операции по поводу перелома ладьевидной кости
- Признаки вывиха запястья
- Рентгенограмма, КТ, МРТ при вывихе запястья
- Признаки синдрома сдавливания запястья
- Рентгенограмма, КТ, МРТ при синдроме сдавливания запястья
- Признаки локтевого импиджмент-синдрома
- Рентгенограмма, КТ, МРТ при локтевом импиджмент-синдроме
- Признаки перелома и вывиха пястной кости
- Рентгенограмма, КТ, МРТ при переломе и вывихе пястной кости
- Признаки перелома и вывиха пальца кисти
Источник