После операции на шве мозоль

Хирургическое иссечение мозоли является наиболее старым вариантом решения вопроса лишних кожных наростов. Процедура до сих пор пользуется популярностью, несмотря на многочисленные инновационные аналоги.
Некоторые косметологические центры предлагают своим клиентам воспользоваться услугой особенного аппаратного педикюра, чтобы избавиться от старых натоптышей или мозолей. Далекие от медицины обыватели полагают, будто удаление источника дискомфорта с помощью специального аппарата и фрезы – это и есть обычное хирургическое иссечение.
Хотя принцип обработки сохраняется в обоих случаях идентичным, настоящая операция несколько отличается за счет присутствия подготовительного этапа и привлекаемых инструментов. Цена манипуляции зависит от профессионализма врача, так как каждое лечебное учреждение устанавливает собственную ценовую политику. Также будет учитываться стоимость лекарств для местного обезболивания.
Общие сведения
Перед тем как направить подопечного на операцию, профессиональный дерматолог в обязательном порядке попытается выяснить, что же стало первоисточником возникновения проблемы. Особенно важен этот пункт предварительного этапа для тех людей, у которых врач диагностировал стержневой формат мозоли.
Так называют те кожные наросты, которые преобразовались из классической сухой мозоли. Вросшие образования сначала могут не приносить существенного дискомфорта, а лишь делать внешний вид пораженной части тела не особенно привлекательным. Чуть позже очаг поражения начинает отдавать болезными ощущениями, что мешает вести нормальный активный образ жизни. Особенно проблематично приходится тем пострадавшим, кто столкнулся с ороговевшими тканями на нижних конечностях.
Сначала они лишь провоцируют слабо выраженные болевые ощущения, а потом становятся катализатором для запуска механизма развития артроза или артрита. Негативно сказываясь на походке, они провоцируют неравномерное распределение нагрузки на стопы. В будущем подобный расклад аукается поражение коленных и голеностопных суставов.
Стержневые мозоли являются перерожденными сухими образованиями, которые представляют собой брошенные на самотек водянки. Последние включают в себя подкожные пузырьки, заполненные лимфой. Как только содержимое их лопается, стенка нароста прилипает к его «дну», что позволяет наложить несколько кожных слоев друг на друга.
При прессовании покровов образуется сначала бугорок желтоватого цвета. В будущем он пускает корешок, который и отличает настоящую стержневую мозоль от сухих аналогов. Самостоятельно избавиться от нее не получится. Даже при удачном подрыве «шляпки», в домашних условиях вычистить стержневой колодец не получится. Часто кусочки корешков остаются внутри, являясь незамеченными неискушенным человеком. Через время они восстанавливают свою деятельность, что завершается ростом «шляпки» заново.
Из-за этого столь важно доверить нейтрализацию пораженной зоны профессионалу, который с помощью стерилизованных инструментов и своих навыков произведет быстрое иссечение ороговевших тканей вместе с обширной корневой системой.
Причины мозольных образований
Одним из самых важных пунктов, направленных на восстановление здоровья, является поиск первопричины поражения. Так как в большинстве случаев такие наросты локализируются на стопе или на пальцах ног, то ученые связывают их появление с ношением неудобной обуви.
Речь идет о нефизиологических моделях, что свойственно дешевым моделям. Они не подогнаны под анатомические особенности человека, что провоцирует:
- механическое трение;
- микротравмы;
- неблагоприятную микрофлору.
Изначально люди, выбравшие неправильную обувь, будут жаловаться на мокрые мозоли – водянки, которые при выдавливании биологической жидкости превращаются в сухие аналоги. При отсутствии лечения последних многих пострадавших ждет длительная борьба уже против более серьезного проявления недуга со стержнем. Их глубина способна достигать нескольких сантиметров, добираясь до глубинных кожных слоев, сдавливая подкожную клетчатку.
Наиболее опасными видами обуви медики называют экземпляры с:
- зауженной передней частью;
- высокими каблуками, особенно при их малой устойчивости из-за крохотной площади соприкосновения с поверхностью;
- неудобными стельками;
- грубо сделанными швами;
- обработкой внутри хромом.
Сложностей добавляет тот факт, что многие люди предпочитают покупать некачественные обновки из-за их относительно бюджетной стоимости. Но такие вещи обычно создаются на основе неэкологичных материалов, склеиваются токсичными соединениями. Все вместе это вызывает кожное раздражение с последующим присоединением грибковой флоры.
В группу риска попали те пациенты, которые часто получают мелкие травмы нижних конечностей вроде проколов или порезов, недостаточно ухаживая за проблемным местом в будущем.
Даже рядовая заноза, которой не уделили должного внимания с самого начала, грозит стать первоисточником проблем из-за ускорения ороговения определенного участка.
Не менее часто фундаментом для мозольного поля становится недостаточно качественно произведенная личная гигиена. Они дают о себе знать при постоянном загрязнении кожных покровов. Из-за блокировки естественного воздухообмена стопа начинает обильно потеть, представляя собой идеальную среду обитания для болезнетворных микроорганизмов. Вспомогательным фактором выступает нарушение температурного режима, что лишь ускоряет размножение патогенных микробов.
Перечисленное выше относится к основным аспектам, провоцирующим образование мозолей. Иногда они кооперируются с вспомогательными рисками, к которым причисляют:
- сахарный диабет;
- нарушение циркуляции крови в нижних конечностях;
- авитаминоз или гипотовитаминоз;
- грибковые, вирусные поражения.
При недостатке питания тканей это лишь усугубляет клиническую картину, которая и без того часто является удручающей из-за давления на ноги извне. Так, сахарный диабет обусловлен повреждением мелких сосудов, не способных в будущем осуществлять качественный транспорт питательных веществ к коже. Не зря же у людей, страдающих таким заболеванием, мозоли намного чаще покрываются трещинами и поражаются инфекционными возбудителями. Такие наросты редко когда заживают, лишь периодически приобретая вид ороговевшей корки.
По похожему алгоритму действуют болезни, нарушающие привычную микроциркуляцию нижних конечностей. Если телу вдобавок не хватает витаминов группы А и Е, то это провоцирует снижение резистентности. Даже микротравма у таких больных – прямой путь к формированию обширной сухой мозоли, которая быстро пускает корни.
Заключительной причиной становится вирусное или грибковое поражение. Это особенно актуально для тех потерпевших, которые уже несколько раз обращались за помощью к хирургу, но врастающие мозоли продолжали появляться на тех же или других местах.
Профессиональный дерматолог обязательно отправит подопечного сначала сдать анализы, чтобы определиться с природой нароста.
Если же не пройти клиническое исследование, особенно при частых рецидивах, то тогда дальнейшее иссечение окажется бесполезным. Придется сначала отыскать причину внутри тела, чтобы в будущем заболевание больше не беспокоило.
Сначала мозоли со стержнем, вызванные грибком или вирусом, представляют собой просто ороговевшие участки кожи. Позже они воспаляются и становятся раздраженными. Кожа в области пяток трескается, образуя глубокие впадины. Из-за высокой сухости и воспаления мозоли – лишь вопрос времени. Через пару недель они тоже покрываются трещинами, делая ходьбу настоящей мукой.
Именно поэтому столь важно сразу же записаться на прием к врачу, чтобы он провел первичный осмотр, назначил прохождение диагностики, а потом выписал направление на хирургическое вмешательство. В противном случае недуг грозит перерасти в хронический, из-за чего избавиться от него станет практически невозможно.
Тревожная симптоматика
Внешне обычная сухая мозоль имеет округлую форму, представляя собой желтоватого цвета бугорок, возвышающийся над основным покровом на несколько миллиметров. Нарост сразу не причиняет существенного дискомфорта, кроме эстетической составляющей. Болевой синдром дает о себе знать только после надавливания или сжимания вследствие носки неудобной обуви.
Границы сухого образования четко очерчены, а сама поверхность «шляпки» представляет собой гладкое полотно без каких-либо значительных шероховатостей. Вокруг желтой шишки может иметься красноватая территория, что свидетельствует о воспалительном процессе. Через время сухая мозоль становится платформой для преобразования в стержневое решение.
Заметить невооруженным взглядом, когда произошло превращение – довольно сложно. Распознать корешок получится, если внимательно присмотреться к центру бугорка, где может просматриваться точка. Она и является началом стержня, уходя далеко в глубинные ткани. Получается такой себе гриб, верхушка которого иногда может отваливаться при попытках человека самостоятельно счистить мозоль подручными средствами.
Тогда пациент сможет рассмотреть на месте сорванной корочки небольшое углубление, в центре которого виднеется ножка. Сама полость остается красной и отечной, а иногда из нее выходят кровянистые выделения.
Проблемы начинаются с того момента, как нога потеет или мокнет, что провоцирует изменение вида стержня, который становится похожим на бахрому. Если же продолжать игнорировать свое состояние и на столь запущенном этапе, то это в большинстве случаев приводит к инфицированию.
Такие наросты сопровождаются повышенной болезненностью с выделением сукровицы при сильном давлении. Провоцирует ухудшение состояния не только механическое давление или трение, но и папилломавирус.
Излюбленными местами локализации поштучных врастающих мозолей или сразу их полей числятся:
- подушечки стоп;
- внешняя часть мизинца и большого пальца;
- пятки, особенно по центру;
- межпальцевые пространства.
Иногда проявление патологии встречается даже на ладонях, что свойственно людям, чья профессиональная деятельность тесно связана с использованием строительных, инженерных инструментов. Этапы обострений часто выпадают на падение иммунитета, неправильно подобранные средства за уходом кожи стоп, а также после недавно перенесенного серьезного заболевания. Подобное провоцирует сухость кожи, раздражение, уменьшение толщины кожного покрова, сокращение эластичности и синюшность ногтевых пластин.
Показания и противопоказания
Медики утверждают, что хирургические методики до сих пор занимают одно из лидирующих мест по эффективности нейтрализации мозолистых новообразований.
Объясняется это способностью инструментов добираться до глубинных кожных слоев, чего вряд ли получится достичь при использовании техники аппаратного педикюра или жидкого азота.
Единственным недостатком может стать образование рубцовой ткани или маленького шрама на месте среза.
Большинство потенциальных пациентов готовы смириться с подобными побочными эффектами ради того, чтобы снизить риски рецидива при не вытащенном до конца корне. Последнее часто случается с теми потерпевшими, кто предпочел другие варианты решения вопроса. Такой подход не просто не решает проблему, а наоборот – еще больше ее усугубляет.
Основополагающими медицинскими показаниями для проведения хирургического вмешательство принято называть:
- боль;
- раздражение с зудом;
- покраснение с отеками;
- кровянистые выделения;
- изменения цвета.
При подобном раскладе эффективнее будет согласиться с врачом, предложившим иссечение. Для этого привлекаются только стерильный инвентарь. Для уменьшения болезненности во время удаления медицинский персонал проводит местное обезболивание.
Для достижения оптимального результата важно сначала уточнить возможное наличие аллергической реакции у пострадавшего. Помочь в установлении истины сможет аллергическая проба, нивелирующая вероятность развития анафилактического шока.
Также на стадии подготовки доктор ознакомит пациента с противопоказаниями. В их список входит беременность и некоторые хронические заболевания.
Некоторые потерпевшие наивно полагает, что пока нарост не болит, трогать его лучше не стоит, а он уйдет сам. Действительно медицине известны случаи, когда сухие мозоли сходили самостоятельно при смене верхнего слоя кожи. Но далеко не у всех больных история заканчивалась столь радужно.
Если человека мучают болевые ощущения в пораженной области, мозоль воспалилась, либо обросла стержнем, то лучше визит к дерматологу не откладывать.
При самом печальном развитии сценария человек может стать жертвой обширного заражения крови из-за инфицирования через открытую раневую поверхность.
Помимо похода к врачу стоит прислушиваться к его рекомендациям касательно восстановительного периода. Речь идет о необходимости придерживаться корректных правил личной гигиены, вовремя менять повязки с антисептическими и антибактериальными средствами.
В первое время мочить ранку будет нельзя, поэтому купание в ванной и открытых водоемах будет под запретом. Также врач может выписать препараты для стабилизации состояния здоровья, если пациент поступил с обширным воспалением.
Менять медикаменты по своему усмотрению, регулируя дозировку – запрещено. Только так получится восстановиться быстро и без существенных последствий для здоровья.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Источник
Нужно дерматолог
Здраствуйте, две недели назад сделали операцию НА предплечье после перелома, вокруг швов появились высыпания В виде маленьких гнойничков и страшный зуд, обработки делаю спиртом и зеленкой
Раздражение возле шва
Добрый день! Две недели назад сделали операцию фиброаденома молочной железы. Все было нормально, сняли шов, обработали зеленкой. После чего начался зуд, покраснение. Позвонила на скорую, посоветовали выпить супрастин, шов обработать водкой. Теперь вот не знаю, может я сожгла кожу, либо это аллергия? Доктор выписал мазь дермовейт и супрастин. А сыпь похожа на водянистые прыщики. Что мне делать, помогите пожалуйста.
Кожа вокруг шва после КС потемнела и чешется, что делать?
Здравствуйте! 12 августа было кесарево, в роддоме и после выписки уже дома обрабатывали шов зеленкой, через 2 недели шов стал интенсивно мокнуть, потом за ночь вытекло приблизительно около стакана жидкости и вокруг шва ( живот ниже пупка и ноги в паховой области и ниже до середины бедер) покрылись мелкой сыпью и жутко чесались. Я сразу на утро пошла в больницу. С заживлением шва там разобрались, а вот с зудом нет, так как я кормлю грудью. Посоветовали попить супрастин по 1 табл. 2 раза в день. П…
Металлоистиосинтез. Появились водянистые волдыри около шва.
Здравствуйте. Был перелом голени, вставили пластину. После операции прошло более 3 месяцев. Сначала появился легкий зуд около швов. На след день появилось пару водянистых волдырей. Что это может быть и стоит ли бить тревогу?
Уплотнения шва после удаления аппендицита
Добрый день! Подскажите пожалуйста, мне удалили аппендицит 11 дней назад. Швы сняли на седьмой день. Сейчас дома обрабатываю самостоятельно. После душа протираю перекисью водорода ( на всякий случай) и зеленкой, как сказали в больнице. Меня беспокоит уплотнения по всей длине шва и зуд. Это нормально?
Аллергия возле швов
Добрый день. 19 февраля сделали пластику ахиллового сухожилия, несколько дней делали перевязку бетадином, лежала лангета, после до 6 марта была обработка спиртовая. 6 марта сняли швы, врач сказал что еще немного надо подсушить еще бетодином, ниже ближе к пятке, делал перевязки как и сказал врач. На днях начилась аллергия в районе швов, зудело один день. Перестал делать с бетлдином перевязки, прикладывал просто отвар ромашки, зуд прошел. Хотелось бы знать, чем можно мазать или чем лучше обрабатыв…
Источник
Любое хирургическое вмешательство является большим испытанием для организма пациента. Связано это с тем, что все его органы и системы испытывают повышенную нагрузку, не важно, маленькая проводится операция или большая. Особенно «достается» коже, кровеносным и лимфатическим сосудам, а если операцию выполняют под наркозом, то и сердцу. Порой уже после того, как, казалось бы, все позади, человеку ставят диагноз «серома послеоперационного шва». Что это такое, большинство пациентов не знают, поэтому многие пугаются незнакомых терминов. На самом деле, серома не столь опасна, как, например, сепсис, хотя тоже ничего хорошего с собой не несет. Рассмотрим, как она получается, чем опасна и как ее нужно лечить.
Что это такое — серома послеоперационного шва
Все мы знаем, что многие хирурги в операционной творят «чудеса», буквально возвращая человека из потустороннего мира. Но, к сожалению, не все врачи добросовестно выполняют свои действия при проведении операции. Бывают случаи, когда они забывают в теле пациента ватные тампоны, не полностью обеспечивают стерильность. В результате у прооперированного человека шов воспаляется, начинает гноиться или расходиться.
Однако есть ситуации, когда проблемы со швом не имеют никакого отношения к халатности врачей. То есть даже при соблюдении во время операции стопроцентной стерильности у пациента в области разреза вдруг скапливается жидкость, внешне напоминающая сукровицу, или гной не очень густой консистенции. В таких случаях говорят о сероме послеоперационного шва. Что это такое, в двух словах можно сказать так: это образование в подкожной клетчатке полости, в которой скапливается серозный выпот. Его консистенция может варьировать от жидкого до вязкого, цвет обычно желто-соломенный, иногда дополнен кровяными прожилками.
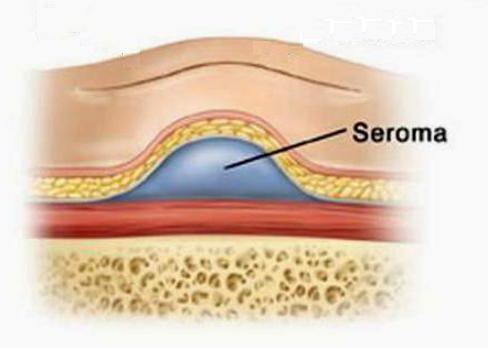
Группы риска
Теоретически серома может возникнуть после любого нарушения целостности лимфососудов, которые не «умеют» быстро тромбироваться, как это делают кровеносные сосуды. Пока они заживают, по ним еще какое-то время движется лимфа, вытекающая из мест разрывов в образовавшуюся полость. По классификационной системе МКБ 10 серома послеоперационного шва отдельного кода не имеет. Его проставляют в зависимости от вида проведенной операции и от причины, повлиявшей на развитие данного осложнения. На практике оно чаще всего случается после таких кардинальных хирургических вмешательств:
- абдоминальная пластика;
- кесарево сечение (у данной серомы послеоперационного шва код МКБ 10 «О 86.0», что означает нагноение раны послеоперационной и/или инфильтрат в ее области);
- мастэктомия.
Как видим, в группе риска находятся, в основном, женщины, причем те из них, у кого имеются солидные подкожные жировые отложения. Почему так? Потому что эти отложения при повреждении их целостной структуры имеют свойство отслаиваться от мышечного слоя. В результате образуются подкожные полости, в которых начинает собираться жидкость из разорванных в ходе операции лимфососудов.
Также в группу риска попадают такие пациенты:
- страдающие сахарным диабетом;
- люди в возрасте (особенно полные);
- гипертоники.
Причины
Чтобы лучше понять, что это такое — серома послеоперационного шва, нужно знать, почему она образуется. Основные причины не зависят от компетенции хирурга, а являются следствием реакции организма на хирургическое вмешательство. Таковыми причинами являются:
- Жировые отложения. Об этом уже упоминалось, но добавим, что у слишком тучных людей, жировые отложения которых 50 мм и более, серома появляется практически в 100 % случаев. Поэтому врачи, если у пациента есть время, рекомендуют перед основной операцией выполнить липосакцию.
- Большая площадь раневой поверхности. В таких случаях повреждается слишком много лимфососудов, которые соответственно, выделяют много жидкости, а заживают дольше.
Повышенная травматизация тканей
Выше упоминалось, что серома послеоперационного шва от добросовестности хирурга зависит мало. Зато данное осложнение напрямую зависит от навыков хирурга и от качества его хирургических инструментов. Причина, по которой может возникнуть серома, очень простая: работа с тканями проведена слишком травматично.
Как это понимать? Опытный хирург, выполняя операцию, работает с поврежденными тканями деликатно, не сдавливает их без надобности пинцетом или зажимами, не хватает, не выкручивает, разрез выполняет быстро, в одно точное движение. Разумеется, такая ювелирная работа во многом зависит и от качества инструмента. Неопытный хирург может создать на раневой поверхности так называемый эффект винегрета, что неоправданно травмирует ткани. В таких случаях сероме послеоперационного шва код МКБ 10 может быть присвоен такой: «Т 80». Это означает «осложнение хирургического вмешательства, не отмеченное в других рубриках классификационной системы».
Избыточная электрокоагуляция
Это еще одна причина, вызывающая серому шва после операции и в некоторой степени зависящая от компетенции врача. Что такое коагуляция в медицинской практике? Это проведение хирургического воздействия не классическим скальпелем, а специальным коагулятором, продуцирующим электрический ток высокой частоты. По сути, это точечное прижигание током сосудов и/или клеток. Коагуляция чаще всего применяется в косметологии. В хирургии она себя тоже отлично зарекомендовала. Но если ее выполняет медик без опыта, он может неправильно рассчитать требуемую величину силы тока или прижечь им лишние ткани. В этом случае они подвергаются некрозу, а соседние ткани воспаляются с образованием экссудата. В этих случаях сероме послеоперационного шва в МКБ 10 также присваивают код «Т 80», но на практике такие осложнения регистрируются очень редко.
Клинические проявления серомы малых швов
Если хирургическое вмешательство было на небольшом участке кожи, и шов получился маленьким (соответственно, и травмирующие манипуляции врача затронули малый объем тканей), серома, как правило, себя никак не проявляет. В медицинской практике известны случаи, когда пациенты о ней даже не подозревали, а обнаружилось такое образование при инструментальных исследованиях. Лишь в единичных случаях вызывает незначительные болезненные ощущения небольшая серома.
Как ее лечить и нужно ли это делать? Решение принимает лечащий врач. Если сочтет нужным, он может назначить противовоспалительные и обезболивающие медикаменты. Также для более быстрого заживления раны врач может назначить ряд физиотерапевтических процедур.
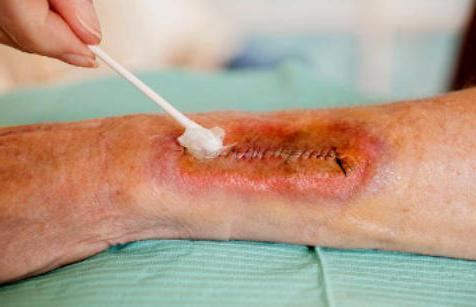
Клинические проявления серомы больших швов
Если хирургическое вмешательство затронуло большой объем тканей пациента или шов получился слишком большим (раневая поверхность обширная), у пациентов возникновение серомы сопровождается рядом неприятных ощущений:
- покраснение кожного покрова в области шва;
- тянущие боли, усиливающиеся в положении «стоя»;
- при операциях в абдоминальной области боли внизу живота;
- отек, выпирание части живота;
- повышение температуры.
Кроме того, может возникнуть нагноение и большой, и маленькой серомы послеоперационного шва. Лечение в таких случаях проводится очень серьезное, вплоть до хирургического вмешательства.
Диагностика
Мы уже разобрали, отчего может возникнуть серома послеоперационного шва и что это такое. Способы лечения серомы, которые мы рассмотрим чуть ниже, во многом зависят от стадии ее развития. Чтобы не запускать процесс, это осложнение нужно вовремя обнаружить, что особенно актуально, если оно никак о себе не заявляет. Диагностика проводится такими методами:
Осмотр лечащим врачом. После операции доктор обязан осматривать рану своего пациента ежедневно. При обнаружении нежелательных реакций кожи (покраснения, отека, нагноения шва) проводится пальпация. Если имеется серома, врач должен ощутить под пальцами флюктуацию (перетекание жидкого субстрата).
УЗИ. Данный анализ отлично показывает, есть или нет скопления жидкости в области шва.
В редких случаях из серомы берут пункцию, чтобы уточнить качественный состав экссудата и принять решение о дальнейших действиях.

Консервативное лечение
Такой вид терапии практикуется чаще всего. При этом пациентам назначаются:
- антибиотики (чтобы предупредить возможное дальнейшее нагноение);
- противовоспалительные лекарства (они снимают воспаление участков кожи вокруг шва и уменьшают количество выделяемой в образовавшуюся подкожную полость жидкости).
Чаще назначаются нестероидные средства, такие как «Напроксен», «Кетопрофен», «Мелоксикам».
В отдельных случаях доктор может назначить стероидные противовоспалительные, такие как «Кеналог», «Дипроспан», которые максимально блокируют воспаление и ускоряют заживление.
Хирургическое лечение
По показаниям, включающим величину серомы и характер ее проявления, может быть назначено хирургическое лечение. Оно включает:
1. Пункции. При этом врач удаляет содержимое образовавшейся полости шприцом. Положительные стороны таких манипуляций состоят в следующем:
- можно выполнять амбулаторно;
- безболезненность процедуры.
Недостатком можно назвать то, что делать пункцию придется не раз, и даже не два, а до 7 раз. В некоторых случаях приходится выполнять до 15 пункций, прежде чем структура тканей восстановится.
2. Установка дренажа. Этот метод применяется при слишком больших по площади серомах. При постановке дренажа пациентам параллельно назначаются антибиотики.
Народные средства
Важно знать, что независимо от того, по каким причинам возникла серома послеоперационного шва, лечение народными средствами этого осложнения не проводится.
Но в домашних условиях можно выполнять ряд действий, способствующих заживлению шва и являющихся профилактикой нагноения. Сюда относятся:
- смазывание шва антисептическими не содержащими спирт средствами («Фукорцином», «Бетадином»);
- наложение мазей («Левосин», «Вулнузан», «Контрактубекс» и другие);
- включение в рацион витаминов.
Если в области шва появилось нагноение, нужно обрабатывать его антисептическими и спиртсодержащими средствами, например, йодом. Кроме того, в этих случаях назначаются антибиотики и противовоспалительные лекарства.
Народная медицина с целью скорейшего заживления швов рекомендует делать компрессы со спиртовой настойкой живокоста. Для ее приготовления подходят только корни этой травы. Их хорошо отмывают от земли, измельчают на мясорубке, складывают в банку и заливают водкой. Настойка готова к использованию через 15 дней. Для компресса нужно разбавлять ее с водой 1:1, чтобы на коже не получился ожог.
Для заживления ран и рубцов после операции есть много народных средств. Среди них масло облепихи, масло шиповника, мумие, пчелиный воск, растопленный вместе с оливковым маслом. Эти средства нужно наносить на марлю и прикладывать к рубцу или шву.
Серома послеоперационного шва после кесарева
Осложнения у женщин, родовспоможение которым было осуществлено кесаревым сечением, встречаются часто. Одна из причин такого явления – ослабленный беременностью организм роженицы, не способный обеспечить быструю регенерацию поврежденных тканей. Помимо серомы, могут возникнуть лигатурный свищ или келоидный рубец, а в наихудшем варианте нагноение шва или сепсис. Серома у рожениц после кесарева сечения характерна тем, что на шве появляется небольшой плотный шарик с экссудатом (лимфой) внутри. Причина тому – поврежденные сосуды в месте разреза. Как правило, беспокойства она не доставляет. Серома послеоперационного шва после кесарева лечения не требует.
Единственное, что может делать женщина в домашних условиях – обрабатывать рубец маслом шиповника или облепихи для скорейшего его заживления.

Осложнения
Серома послеоперационного шва не всегда и не у всех проходит сама. Во многих случаях без проведенного курса терапии она способна нагноиться. Спровоцировать это осложнение могут хронические заболевания (например, тонзиллит или гайморит), при которых патогенные микроорганизмы по лимфососудам проникают в образовавшуюся после операции полость. А собирающаяся там жидкость является идеальным субстратом для их размножения.
Еще одно неприятное последствие серомы, на которую не обращали внимания, состоит в том, что подкожная жировая клетчатка не сращивается с мышечными тканями, то есть полость присутствует постоянно. Это приводит к ненормальной подвижности кожи, к деформации тканей. В таких случаях приходится применять повторное хирургическое вмешательство.
Профилактика
Со стороны медперсонала профилактические меры заключаются в точном соблюдении хирургических правил проведения операции. Врачи стараются щадяще выполнять электрокоагуляцию, меньше травмировать ткани.
Со стороны пациентов профилактические меры должны быть такие:
- Не соглашаться на операцию (если нет в этом срочной необходимости), пока толщина подкожной жировой клетчатки достигает 50 мм и более. Это значит, что сперва нужно сделать липосакцию, а по истечении 3-х месяцев проводить операцию.
- После хирургического вмешательства носить качественный компрессионный трикотаж.
- Не менее чем на 3 недели после проведенной операции исключить физические нагрузки.
Источник
