Пластические операции после ожогов кислотой

Устранить глубокие и обширные дефекты кожи после ожогов можно пластической операцией. Она эффективна там, где бессильны консервативные методы. Вид вмешательства выбирают в соответствии с особенностями проблемы.
Показания и противопоказания к проведению пластики после ожогов
Воздействие высокой температуры или химических веществ приводят к рубцеванию тканей, что нарушает эстетику и работоспособность обожженных участков. В связи с этим показаниями к проведению пластики являются:
- Широкие или втянутые рубцы на коже. Метод исправления дефекта выбирается в зависимости от нюансов проблемы. Это может быть иссечение рубца с ушиванием раны или пересадка кожи.
- Необходимость восстановления областей лица и шеи. Обычно делается методом трансплантации тканей с других участков.
- Реконструкция век, бровей, носа, губ, то есть отдельных составляющих открытой зоны. Здесь тоже нужна пересадка собственной или донорской кожи.
- Устранение контрактур, то есть ограничений подвижности суставов. При выборе способа операции учитываются особенности функционирования участка и глубина пораженных тканей.
Пластика противопоказана при:
- серьезных заболеваниях сердца и сосудов;
- легочных патологиях;
- воспаленной ране;
- общем истощении организма;
- инфекции.
Рекомендуем прочитать об операции заячья губа. Вы узнаете о причинах и симптомах патологии, видах дефекта, методах оперативной коррекции, восстановлении, стоимости исправления дефекта.
А здесь подробнее о пластике уздечки верхней губы.
Виды пластики
Эстетическая хирургия имеет в распоряжении следующие виды операций:
- Свободную пластику. Используется полностью отделенный от донорской зоны кожный лоскут.
- Несвободную пластику. Дефект устраняется прилежащим кожным трансплантатом или участком ткани на питающей ножке. Последнее означает, что пересаживаемый лоскут частично отделен от основания. Его питание осуществляется через нетронутый участок кожи, по которому происходит кровоснабжение.
А) Ожог 3 степени. (B) Выполнялась оперативная хирургия. Для устранения дефекта был взят материал из кожи бедра. (C) Через шесть месяцев после операции. Была выполнена процедура отделения пальцев.
В свою очередь свободная пластика может быть:
- Васкуляризированной, при которой используется кожный лоскут с сосудами. Они соединяются с общей кровеносной системой.
- Неваскуляризированной, когда трансплантируются большие участки кожи. Пересаживаемый материал берут расщепленный, то есть с наружными долями эпидермиса, или послойный (на всю толщину кожи).
По времени пересадки операции бывают:
- первичными, когда закрываются свежие раны;
- вторичными, при которых устраняется сформировавшаяся через несколько месяцев после ожога рубцовая ткань.
Трансплантаты для пересадки кожи после ожога
Материал, который берут для осуществления пластики, различается по толщине:
- до 0,3 мм, состоит из эпидермиса и базального слоя кожи;
- 0,3 — 0,7 мм, в его состав входят ее верхние участки и основная часть дермы, что дает пересаженному лоскуту высокую эластичность;
- 0,8 — 1,1 мм, включает в себя все слои кожи.
Донорские участки располагаются на животе, внутренней стороне бедра, плеча, боковых долей грудной клетки, если кожа на них не повреждена. Возможно использование тканей другого человека, животных или искусственных материалов. Но собственная кожа для пересадки – лучший и самый часто применяемый вариант.
Подготовка к операции
До вмешательства необходимо сдать анализы (общие, кровь на инфекции, биохимию, коагулограмму, ЭКГ, флюорографию), проконсультироваться у анестезиолога. За пару недель до пластики нужно перестать принимать разжижающие кровь лекарства, отказаться от алкоголя и курения. В день операции нельзя есть и пить.
Как делают пластику после ожога
В большинстве случаев операцию проводят под общим наркозом. После того как он подействовал, процесс идет так:
- С помощью прозрачной пленки определяются размер и контуры проблемной зоны. По полученной выкройке наносят границы донорского лоскута на здоровую кожу.
- Скальпелем иссекается участок тканей, который будет пересажен. Аутотрансплантат обрабатывают специальным составом и отправляют в аппарат, который отделяет нужную по толщине часть.
- На донорской поверхности останавливают кровотечение. Для этого рану ушивают или наносят противомикробный заживляющий состав. Сверху накладывают повязку.
- Рубцовую поверхность протирают антисептиком и просушивают. Трансплантат помещают на нужное место. С помощью синтетических нитей его края соединяют с границами раны. Сверху накладывают стерильную повязку.
О том, как проводят пластику после ожога, смотрите в этом видео:
Реабилитация после пластики
Постоперационное восстановление включает в себя:
- перевязки в течение 10 — 14 дней, которые дополняются местным применением глюкокортикостероидов;
- прием антибиотиков и других назначаемых врачом препаратов;
- снятие швов через 10 — 14 дней;
- контроль состояния и процесса приживления трансплантата;
- отказ от алкоголя, курения, посещения бани, бассейна и занятий спортом;
- предохранение раны от попадания воды во время гигиенических процедур;
- ношение компрессионной повязки.
Через 4 — 6 недель можно делать физиопроцедуры, которые ускорят заживление и помогут сформировать малозаметные рубцы. Окончательный результат операции проявится через 6 — 12 месяцев.
Возможные осложнения
После эстетического вмешательства восстановление может идти не так, как следовало бы. Нельзя исключать осложнений:
- кровотечения в области швов;
- попадания в рану инфекции;
- затянувшегося по времени заживления;
- серомы;
- затрудненности движений при пересадке кожи на конечности;
- формирования келоидного рубца;
- нарушения чувствительности прооперированной области;
- отторжения части или всего пересаженного лоскута.
Проблемы могут возникнуть из-за ошибок врача, но чаще это бывает при неверном поведении пациента во время реабилитации.
Рекомендуем прочитать об операции симпатэктомии. Вы узнаете о показаниях к хирургическому вмешательству, вариантах проведения, возможных осложнениях после, стоимости.
А здесь подробнее о пластической хирургии рук.
Стоимость операции
Цена пластики бывает разной в зависимости от сложности. Поэтому она может обойтись и в 20000 р., и в 100000 р. Прежде чем выбирать самую дешевую клинику, необходимо убедиться в достаточной квалификации хирурга.
Не стоит оставлять последствия ожога неизменными, всю жизнь расстраиваясь из-за собственной непривлекательности. Иногда операция – длинный и сложный путь. Но результат того стоит.
Источник
Реконструктивно-восстановительная хирургия предлагает множество видов операций, способных полностью или частично устранить дефекты вследствие ожогов. Зачастую врачи прибегают к несложным методам кожной пластики, хотя здесь все будет зависеть от параметров ожогового участка, а также его локализации.
Показания к пластике кожи после ожогов или отморожений – в каких случаях необходимы реконструктивно-восстановительные операции?
Рассматриваемый вид хирургической манипуляции может быть назначен в следующих случаях:
- У больного диагностируется ожог 3 или 4 степени. При этом:
- Происходит образование грануляционной ткани, которая имеет ярко-розовую поверхность.
- Воспалительные процессы вокруг раны не наблюдаются, а при смене повязки отсутствует гной и фибринозный налет.
- Существует необходимость в закрытии большого кожного дефекта, что образовался вследствие обморожения.
Пластику кожи не могут проводить при следующих состояниях:
- Серьезные сбои в работе внутренних органов.
- Сахарный диабет.
- Онкозаболевания.
- Инфицирование организма.
- Нарушения, связанные со свертываемостью крови.
- Лучевая терапия. По ее окончанию дату проведения указанной манипуляции необходимо обговаривать с врачом.
Как выбрать оптимальные сроки для выполнения пластических операций после ожогов?
Время проведения рассматриваемого хирургического вмешательства будет определяться параметрами поврежденного участка, а также внешним видом раны:
- Если пораженный участок глубокий, но ограниченный в своих размерах (не более 8% от поверхности тела), реконструктивно-восстановительную операцию проводят в первые дни с момента получения ожога. Пластике в обязательном порядке предшествует некрэктомия – процедура по удалению мертвых тканей. Здесь есть два варианта:
- Кожную пластику осуществляют немедленно после некрэктомии – первичная пластика.
- Пластическую операцию производят через 2-3 дня после удаления мертвых тканей – первично-отсроченная пластика. За этот период успевает образоваться рыхлая соединительная ткань.
- При глубоких и обширных ожоговых ранах сначала проводятся терапевтические мероприятия, благодаря которым рана очищается от отмерших тканей. Сигналом для проведения вторичной пластики является образование грануляционной ткани. Подобный процесс может иметь место через 3-4 недели после ожога. Указанный вид хирургического вмешательства именуют вторичной пластикой. В некоторых случаях на полное очищение ожогового участка может уйти 1-3 месяца. Это связано с большой площадью и глубиной ожога.
Виды реконструктивно-восстановительных операций и ожоговой пластики в комбустиологии
На сегодняшний день существует несколько методик, нацеленных на ликвидацию дефекта, образовавшегося вследствие сильного ожога.
Главным компонентом подобных операций является кожный лоскут.
В зависимости от того, каким именно образом добывают такой лоскут, различают несколько видов реконструктивно-восстановительных манипуляций:
Баллонное растяжение тканей
Необходимый лоскут формируется путем растяжения близлежащего с раной участка кожи.
Подобный эффект достигается, благодаря введению под кожу мизерного силиконового баллона, в который пару раз в неделю на протяжении 1-2 месяцев вливают физиологический раствор.
Увеличение объемов баллона благоприятствует растягиванию кожи и формированию «излишков».
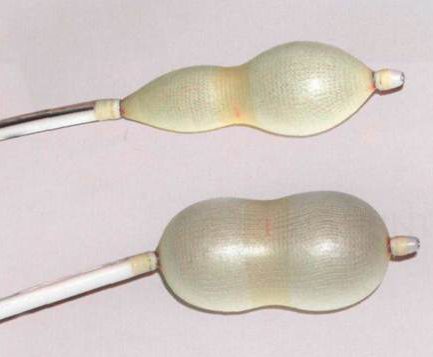
Недостатки:
- Не может использоваться для слишком больших ожоговых участков.
- Процесс растягивания кожи занимает не менее 1 месяца.
Преимущества:
- Эстетичность полученного эффекта. Закрытый лоскутом участок будет идентичен по цвету и иным параметрам с окружающими тканями.
- Отсутствие рубцовых изменений в области взятия лоскута.
Техника кожных лоскутов методом их выкраивания из кожи пациента
В зависимости от типа лоскутов и места их взятия, различают несколько видов реконструктивно-восстановительных операций:
1. Свободная кожная пластика
Наиболее распространенный в наши дни способ хирургического лечения ожогов. Нужный лоскут иссекают на любом участке тела пациента и налаживают на ожоговый участок.
Указанная пластика бывает двух видов:
— Васкуляризированная, когда применяют цельный кожный лоскут, в котором присутствует сосудистая сеть. Благодаря этому, после пересадки возобновляется кровообращение в пораженной зоне.
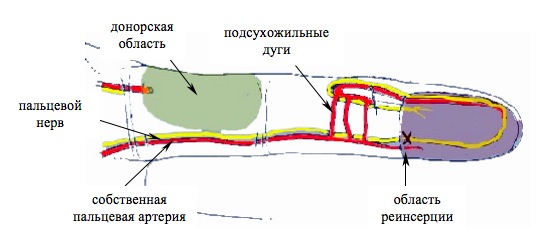
Донорский участок в дальнейшем следует закрывать посредством местных тканей. Этот метод применяется для незначительных по площади ожоговых участков, т.к. сформировать объемный донорский лоскут невозможно.
— Неваскуляризированная, при использовании расщепленного кожного лоскута. Актуальна в тех случаях, когда имеют место быть обширные и глубокие ожоговые раны.
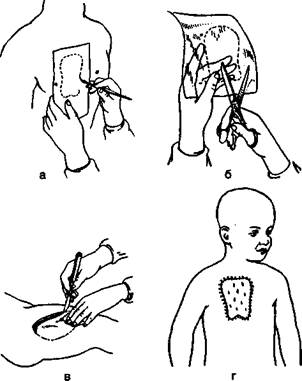
Пластика кожи перфорированным кожным лоскутом: а, б — изготовление шаблона, в — выкраивание лоскута, г — результат пластики
Донорский материал имеет толщину около 0,5 мм и состоит из эпителия и дермы. Он легко приживается на раневой поверхности. Место взятия лоскута, благодаря сохраненным придаткам кожи, восстанавливается самостоятельно, без дополнительных манипуляций. В связи с этим один и тот же донорский участок можно использовать несколько раз. Формирование лоскута происходит посредством специального медицинского прибора – дерматома. Он позволяет проводить работу с обширными участками эпителия.
2. Несвободная кожная пластика
При рассматриваемой методике используют лоскуты, что содержат подкожную клетчатку. Это способствует успешному и быстрому приживлению донорского материала.
Данная кожная пластика актуальна при необширных ожогах.
Она бывает нескольких видов:
- Итальянская (перекрестная) пластика. В ее основе – формирование лоскута на ножке, который иногда включает мышечные фасции. Донорская зона должна быть расположена вблизи от дефектного участка. К примеру, закрывать ожоговый участок на левой голени лучше всего лоскутом на ножке с правой голени.
 Если же дефект расположен на кисти руки, наиболее удобно иссечь кожу на животе. Ножку отсекают не сразу, а через несколько дней после пришивания лоскута. Это создает неудобства для пациента: определенный период времени он должен находиться в вынужденном положении. Кроме того, указанный вид пластики не применяют для крупных раневых поверхностей.
Если же дефект расположен на кисти руки, наиболее удобно иссечь кожу на животе. Ножку отсекают не сразу, а через несколько дней после пришивания лоскута. Это создает неудобства для пациента: определенный период времени он должен находиться в вынужденном положении. Кроме того, указанный вид пластики не применяют для крупных раневых поверхностей. - Пластика кровоснабжаемым лоскутом с использованием микрохирургической техники. В некоторых источниках ее также именуют островковой пластикой.
 Хирурги, при помощи специальных приборов формирует кожно-мышечный лоскут, отсекая при этом сосуды, отвечающие за кровоснабжение. Эти же сосуды подключают в дальнейшем к венам и артериям, что расположены в ожоговом участке, а сам лоскут сшивают с краями дефекта. Данный вид кожной пластики открывает весьма обширные горизонты в реконструктивно-восстановительной хирургии. Ведь посредством «островка» возможно ликвидировать дефекты любых размеров на любом участке тела.
Хирурги, при помощи специальных приборов формирует кожно-мышечный лоскут, отсекая при этом сосуды, отвечающие за кровоснабжение. Эти же сосуды подключают в дальнейшем к венам и артериям, что расположены в ожоговом участке, а сам лоскут сшивают с краями дефекта. Данный вид кожной пластики открывает весьма обширные горизонты в реконструктивно-восстановительной хирургии. Ведь посредством «островка» возможно ликвидировать дефекты любых размеров на любом участке тела. - Пластика мигрирующим стеблем. Зачастую используют для замещения дефектных участков на лице. Производят операцию в три этапа, что отнимает большое количество времени (около 40-50 дней).
 Изначально, на животе, груди или других частях тела, где есть складки, формируют лоскут на двух ножках. Его края плотно сшивают между собой, образуя тем самым трубку. Через пару недель после заживления лоскута начинают тренировать ту его ножку, которую будут отсекать. Принцип тренировки заключается в пережатии резиновой трубкой этой самой ножки. Общая длительность таких тренировок составляет 2-3 недели, а процедуру повторяют 3-4 раза на день. Но главным показателем является цвет стебля: он должен сохранять свой розовый окрас. При устранении ожоговых дефектов на лице вторым этапом данной пластики будет перемещение стебля на кисть руки. Далее описанным выше способом тренируют вторую ножку лоскута, которую потом пересаживают непосредственно на край пораженного участка. По аналогичным правилам производят отсечение лоскута от кисти руки, после чего хирург осуществляет распластывание стебля и пришивание его к краям поврежденного участка.
Изначально, на животе, груди или других частях тела, где есть складки, формируют лоскут на двух ножках. Его края плотно сшивают между собой, образуя тем самым трубку. Через пару недель после заживления лоскута начинают тренировать ту его ножку, которую будут отсекать. Принцип тренировки заключается в пережатии резиновой трубкой этой самой ножки. Общая длительность таких тренировок составляет 2-3 недели, а процедуру повторяют 3-4 раза на день. Но главным показателем является цвет стебля: он должен сохранять свой розовый окрас. При устранении ожоговых дефектов на лице вторым этапом данной пластики будет перемещение стебля на кисть руки. Далее описанным выше способом тренируют вторую ножку лоскута, которую потом пересаживают непосредственно на край пораженного участка. По аналогичным правилам производят отсечение лоскута от кисти руки, после чего хирург осуществляет распластывание стебля и пришивание его к краям поврежденного участка.
Источник
Реконструктивная пластика: как избавиться от последствий ожогов
Ожоги в первую очередь вызывают повреждения кожи, иногда весьма серьезные. Устранить их помогают различные операции после ожогов. Они помогают вернуть эстетику, а также устранить боль и стягивание тканей, причем как после термических, так и после химических повреждений.
Показания и противопоказания
Главное показание для восстановительных операций – повреждение кожных покровов, достаточно серьезное или на видимом участке тела.
Существует ряд противопоказаний к операциям:
- Тяжелые патологии органов, к примеру, сердечная недостаточность
- Нарушенная свертываемость крови
- Сахарный диабет в тяжелой форме
- Обострение инфекционных заболеваний
- Онкология
- Лучевая терапия во время операции
Ограничения те же, что для других хирургических вмешательств. Также от реконструктивной пластики лучше отказаться на время беременности или менструации.
Материалы для пересадки
Обычно восстановление кожных покровов подразумевает ее пересадку. В качестве донорского материала выступает:
- Аутокожа – кожа самого пациента с участка тела, который легко скрыть под одеждой. Обычно берется со внутренней стороны бедра
- Аллокожа – берется у мертвого человека-донора, консервируется и используется по мере необходимости
- Ксенокожа – от животных, обычно свиная
- Амнион – защитная оболочка зародышей животных или людей
- Синтетические материалы, но используются они редко
Чаще всего для пластики ожогов используется аллокожа и аутокожа. Другие материалы применяют для временного закрытия раны, чтобы не допустить ее инфицирования. Выбор между ауто- и аллокожей зависит от степени ожога – например, при IIIA предпочтительная именно аллокожа.
Теперь рассмотрим наиболее популярные операции, которые применяются в различных клинических ситуациях.
Баллонное растяжение тканей
Второе название – экспандерная дермотензия. Используется, чтобы восстановить кожу на достаточно обширном участке. Поскольку для пластики берется участок кожи рядом с ожогом, гарантируется схожесть текстуры и волосяного покрова. Рубцов в донорской зоне не остается, так что метод близок к идеалу.
Процедура выполняется достаточно просто:
- Делается общий наркоз
- Рядом с ожогом под кожу вживляется силиконовый объемный трансплантат
- Трансплантат в течение 1-2 месяцев постепенно заполняется физраствором, что вызывает растягивание кожи
- Трансплантат удаляется снова под общим наркозом
- Новая «выращенная» кожа иссекается и используется для пластики после ожога
В итоге в месте ожога остается небольшой рубец, и такой же маленький шов образуется в зоне забора материала. Вмешательство получается неинвазивным и щадящим, но применимо далеко не во всех ситуациях. Например, его не получится осуществить при обширном ожоге. Также существует вероятность отторжения трансплантата.
Пластика кожными лоскутами
Достаточно распространенный метод реконструктивной пластики, который также называется свободной пересадкой кожи. Может проводиться двумя методами.
Неваскуляризированный
Раньше пластика делалась маленькими кусочками кожи, но теперь проводится операция по Тиршу, при которой пересаживается сразу большой участок эпидермиса.
Все проходит под наркозом. На раневую поверхность накладывается целлофан. На целлофане очерчивается размер и форма раны, и по шаблону линии наносятся на донорский участок, либо делается «выкройка» с аллотрансплантата.
Если используется аутокожа, то делается надрезы эпидермиса. Затем трансплантат покрывается специальным клеем и прокручивается в барабане для придания эпидермису определенной толщины. Потом капроновыми нитями трансплантат пришивается к ране.
Чтобы остановить кровотечение, делается ушивание и накладывается повязка, иногда применяется фиксация шиной или гипсом, для обеспечения неподвижности.
Неваскуляризированная пластика кожными лоскутами
Васкуляризированный
Это очень сложный метод, подразумевающий создание полноценного лоскута с сосудистой сетью, которая будет соединена с сосудами пораженной области. Для подобной пластики ожогов требуется специальный микроскоп и микрохирургические инструменты, а также особые навыки хирурга. Зато приживление в этом случае проходит намного быстрее и лучше.
Лазерное удаление рубцов
В некоторых случаях ожог не вызывает сильное повреждение кожи, но провоцирует образование на ней выраженных рубцов. В этом случае пересаживать кожу не обязательно – можно произвести специальную процедуру шлифовки рубцовой ткани лазером. Луч эрбиевого лазера, работающий в инфракрасном диапазоне постепенно размягчает и удаляет рубцовые ткани. Глубокие структуры кожи не повреждаются за счет особого контроля за глубиной воздействия.
Еще один положительный момент заключается в том, что лазер стимулирует регенерацию тканей. В итоге после нескольких сеансов возможно существенное улучшение внешнего вида пораженного участка.
Реабилитация
Самое главное после процедуры – обеспечить максимальное прилегание трансплантата к ране. Для этого применяются растягивающиеся швы, либо специальные нити, которыми потом стягиваются ватные шарики и тампоны.
Чтобы не допустить отторжения, все повязки обязательно пропитываются глюкокортикостероидами.
Обычно трансплантаты приживаются 5-7 дней. Весь этот период повязку снимать запрещено. Когда он закончится, врач осматривает рану, но снимает только верхний слой повязки. Если нижний слой сухой, то делается лишь легкая подбинтовка. Если влажный, то вероятен выход экссудата, и требуется провести повторную перевязку. Если же выходит гной и кровь, то есть вероятность, что лоскут не приживется, и пластику после ожога придется повторять.
Перевязка после трансплантации
Если все пойдет нормально, то на 12-14-й день имплант полностью срастется с кожей. Сначала он будет казаться бледным, с пятнами, но потом станет розовым.
Иногда повязку не накладывают, тогда прооперированный участок защищается проволочным каркасом.
В итоге окончательная регенерация кожи длится примерно 3 месяца. Участок в это время нужно беречь от любых повреждений, в том числе механических. Некоторое время показано будет принимать обезболивающие и смазывать кожу специальной мазью от шелушения, пересыхания и зуда.
Возможные осложнения
Самое распространенное осложнение операции после ожогов – это отторжение кожного лоскута. Оно может произойти при использовании любого, даже своего трансплантата. Причины подобного могут быть неясны, но чаще всего отторжение происходит из-за неправильной подготовки раны – наличия в ней отмершей кожи и гноя.
Отторжение обычно проявляется в виде некроза, полного или частичного. При частичном прижившиеся клетки оставляют, а отмершие участки удаляют, а при полном показана повторная операция.
Приживление может занять не 7-10 дней, а несколько месяцев – тогда придется дольше соблюдать ограничения и послеоперационные рекомендации. Также иногда возникают кровотечения и инфицирование раны.
Иногда операция проходит успешно, но на пересаженном кожном лоскуте появляются уплотнения или непонятные язвы, не растут волосы или пропадает кожная чувствительность.
Если материал для пересадки был выбран неправильно, то кожа может начать трескаться или стягиваться, затрудняя движение.
Обычно всех этих осложнений удается избежать, если тщательно подойти к подготовке к операции. Но чем больше объем ожога, тем выше вероятность сложностей с восстановлением и различных осложнений.
источник
Лечение послеожоговых и посттравматических деформаций
Записаться на прием
Задать вопрос онлайн
Заказать обратный звонок
Практически любой ожог или травма приводят к образованию рубцов, которые часто выглядят неэстетично или даже затрудняют движения. Удаление таких деформаций составляет отдельное направление пластической и реконструктивной хирургии. Как и в любой области, в пластике рубцов есть свои особенности и секреты. Для наших читателей мы хотим привести подробный рассказ о том, как и в каких случаях проводится устранение рубцовых деформаций. Сегодня мы беседуем с пластическим хирургом, доктором медицинских наук Наталией Алексеевной Вагановой, много лет проработавшей в Отделении реконструктивно-восстановительной и пластической хирургии Института хирургии им. А.В. Вишневского.
Наталия Алексеевна, расскажите про свой опыт — сколько лет Вы занимаетесь хирургией послеожоговых рубцов и сколько операций сделали?
В Институте хирургии им. А.В. Вишневского я работаю уже 28 лет. И все эти годы занимаюсь послеожоговыми и посттравматическими деформациями. Начинала ординатором на базе отделения последствий травм и ожогов. Там же обучалась в аспирантуре. Затем была зачислена в штат.
С какими проблемами приходят к вам пациенты?
Главное направление нашей деятельности — устранение послеожоговых и посттравматических деформаций и контрактур. Мы не оперируем пациентов, поступивших со свежими ожогами. Для этого есть специальное отделение острой ожоговой травмы, где восстанавливают кожные покровы, проводят аутодермопластику. Но с течением времени на месте ожоговых ран формируются грубые келоидные рубцы, рубцовые деформации и контрактуры. Это уже область нашей компетенции.
Какие еще проблемы, кроме послеожоговых и посттравматических рубцов Вы решаете?
При более сложных обширных ожогах у пациентов формируется различные ограничения функции движения — контрактуры. Например, приводящие контрактуры плечевых суставов, сгибательные контрактуры коленных суставов, сращение пальцев (формирование синдактилий), рубцовый выворот век. Такие операции выполняются в первую очередь.
В целом, если систематизировать, то мы занимаемся пластикой и лечением всех видов рубцов: ожоговых, посттравматических, послеоперационных, лечим келоидные рубцы, проводим также хирургическое иссечение татуировок…
Допустим, у пациента был ожог или травма. Через какое время после восстановления кожного покрова после ожога можно приходить к Вам для выполнения реконструктивной операции?
Обычно мы берем пациентов через 10-12 месяцев, так как за это время рубцы проходят определенные фазы созревания.
Первый этап — когда рубцы ярко-красного цвета, сопровождаются зудом и болями. При этом пациенту назначают физиотерапевтическое лечение: ультразвук с гидрокортизоном, электофорез с ферменколом, лидазой, сероводородные ванны и т.п. Спустя год, когда рубцовые ткани созреют и рубцы станут более плоскими и эластичными, мы приступаем к хирургическому лечению.
Если речь идет о вывороте век, то такие операции проводим спустя 3-4 месяца после острой травмы. Так как у пациента из-за рубцового выворота века страдает слизистая глаза. Также стараемся в более ранние сроки устранять контрактуры суставов из-за развития анкилозов — тугоподвижности суставов. В последующем устраняем рубцовые деформации с иссечением рубцов.
Можете сказать, сколько примерно операций Вы провели за время своей профессиональной деятельности?
Думаю, несколько тысяч. Но точного счета не веду.
Расскажите немного про сам Институт им. А.В.Вишневского
Институт Вишневского — передовая база страны, где занимаются лечением послеожоговых и посттравматических деформаций. На базе института ведется большая научно-исследовательская работа. Мы не только оперируем, но и активно занимаемся наукой. На базе нашего отделения я защитила кандидатскую и докторскую диссертации. Главным направлением моей научной работы явилась разработка и внедрение в практику метода баллонного растяжения тканей для устранения послеожоговых и посттравматических рубцовых деформаций. В нашем отделении впервые в стране использовали данный метод.
Консультация у специалиста:
Давайте тогда поговорим про эти методы. Что такое баллонное растяжение?
Главная проблема, которая возникает после обширных ожогов и травм — дефицит здоровой неповрежденной кожи. Для восстановления кожных покровов, мы под здоровые участки кожи имплантируем баллоны, которые постепенно растягиваем, а вместе с ними растягивается здоровая не поврежденная кожа. Процесс напоминает постепенное растяжение кожи на животе беременной женщины. По времени процесс тканевого растяжения занимает 1-2 месяца. Затем выполняется пластическая операция с использованием предварительно растянутых тканей.
И все это время пациент должен находиться в клинике?
Пациент может быть выписан домой, либо остаться в стационаре. В этот период мы проводим введение стерильной жидкости в экспандер через клапанную трубку. Экспандеры бывают различных объемов — от 20 до 1200 мл. В зависимости от локализации различается и интесивность тканевого растяжения. Например, при устранении рубцовых облысений волосонесущие ткани головы тянутся лучше из-за хорошего кровоснабжения. Тканевое растяжение проводим через день, а иногда ежедневно. А в имплантированных экспандерах на нижних конечностях, где кровоснабжение значительно хуже, тканевое растяжение (введение стерильной жидкости) выполняем 1-2 раза в неделю.
Такое баллонное растяжение применимо только к послеожоговым деформациям?
Этот способ позволяет устранять не только послеожоговые, посттравматические деформации, а также метод применим в реконструктивно-пластической хирургии при онкологии. При восстановлении молочной железы после мастэктомии (частичное или полное удаление молочной железы по поводу рака), мы имплантируем экспандер под рубцовые ткани, который постепенно их растягивает. В сформированный карман устанавливаем грудной имплант. Из-за поврежденных и истонченных тканей (облучение, химиотерапия), тканевое растяжение проводится значительно реже. Поэтому в таких случаях мы проводим растяжение с периодичностью один раз в 2-3 недели. Весь цикл занимает до нескольких месяцев.
Какие еще есть методы лечения рубцов, кроме баллонного растяжения?
Существуют хирургические способы: пластика местными тканями, лоскутная пластика, комбинированная пластика и консервативное лечение.
Записаться на бесплатный прием:
Каков алгоритм поступления к Вам пациента?
Мы занимаемся плановой реконструктивной хирургией последствий травм и ожогов. К нам поступают пациенты спустя 6-12 месяцев после травмы. Но иногда бываю те, кто приходят спустя десятилетия. Например, человек долго жил с контрактурой, а потом решил от нее избавиться. Конечно, лучше делать все на ранних сроках (до 2-3 лет). Особенно контрактуры. Если сустав долгое время не работает, развивается тугоподвижность, о которой мы уже говорили. Всех пациентов, которые получили послеожоговые травмы, мы призываем пройти у нас консультацию, чтобы в ранний период наметить план реконструктивно-восстановительных операций.
Самые частые причины рубцовых деформаций мягких тканей — ожоги. Насколько сложны операции по коррекции последствий ожогов и в чем их особенность?
Эти операции могут быть многоэтапными. Обычно к нам поступают пациенты с сочетанными травмами — например, поражения лица, шеи, грудной стенки. Пациент сам выстраивает приоритеты, какие области оперировать и в какой очередности. Интервал между хирургическими операциями составляет 4-8 месяцев. Как правило, сначала делаем коррекцию на открытых участках тела, а затем восстанавливаем функционально активные зоны (контрактуры суставов).
Оперирует один хирург или несколько?
Оперируют двое — хирург и его ассистент. За один этап иногда удается устранить несколько проблем: контрактуры локтевого, плечевого, лучезапястного суставов.
Расскажите подробнее о планировании операции. Как Вы определяете, какие ткани вы будите использовать при пластике?
В основном используем близлежащие ткани. Если это сложные контрактуры, то используем лоскутную пластику (языкообразные, трапецевидные лоскуты). Местные — это значит ткани в непосредственной близости.
При очень большом дефиците тканей используем комбинированную пластику — используем как местные ткани, так и ткани из других областей (используем донорские лоскуты). Донорские лоскуты обычно берем из паховой области или с области передней брюшной стенки. Если устраняем рубцовый выворот век, то в качестве донорской зоны используем внутреннюю поверхность плеча — кожа здесь обычно идентична по текстуре и цвету. На донорскую рану при этом накладываем косметические швы.
Существуют ли способы, позволяющие увеличить объем пересаживаемой кожи?
Да, существуют. Применяют пересадку кожных лоскутов с перфорацией. При обширных ожоговых ранах с площадью более 30%, используют перфорированную расщепленную кожу. Берут донорский лоскут кожи с бедра, перфорируют, и уже эту сетку сажают на рану.
Коэффициент пластики бывает 1:3, 1:4 и даже 1:6. То есть этим перфорированным лоскутом в виде сетки можно восстановить площадь в 3, 4 или даже в 6 раз большую, чем обычной кожей.
Многие клиники предлагают лазерную шлифовку, как метод устранения рубцов. В случае послеожоговых и посттравматических деформаций это работает?
Обширные ожоговые рубцы никогда не шлифуем. Тем более, если есть контрактуры. В таких случаях нужно хирургически восполнять дефицит кожи. Единичные мелкие рубцы — можно попробовать убрать лазерной шлифовкой, но эффект не гарантирован.
А первичные ожоги Вы берете?
Нет, как уже упоминала, мы занимаемся именно отсроченными операциями. Тяжелые больные с ожогами поступают в другие отделения. Там их лечат по квотам и соответствующими методами. Мы ?
