Ожоги лица клиника и лечение отморожение

Отморожения развиваются при охлаждении тканей под воздействием пониженной температуры окружающей среды. Необратимые изменения развиваются в тех случаях, когда уровень тканевой гипотермии, скорость ее развития и продолжительность выходят за определенные пределы.
Будучи сезонной патологией, они обычно наблюдаются со второй половины ноября по первую декаду марта. Условия, угрожающие развитием отморожений, возникают при снижении температуры воздуха ниже —10 °С, а поражений IV степени — ниже —15 °С. Не менее 50 % холодовых травм бывают получены в состоянии алкогольного опьянения.
В регионах с умеренным климатом отморожения составляют не более 1 % в структуре травм мирного времени. В свою очередь отморожения лица встречаются достаточно редко — не более 1 % от всех локализаций холодовой травмы (Вихриев Б. С. [и др.], 1991; Арьев Т. Я., 1966). Однако эти данные основаны на сочетании поражений конечностей и лица и относятся к стационарным больным. В амбулаторной практике изолированные отморожения носа, ушных раковин, подбородка, щек встречаются чаще и могут составлять до 50 % по отношению ко всем локальным Холодовым травмам (Александров Н. М. [и др.], 1986).
Классификация отморожений. Поражающее действие низких температур усиливаются рядом способствующих развитию отморожений метеорологических, механических и других факторов. В настоящее время существующие теории патогенеза отморожений сводятся к двум основным: 1) гибель тканей вследствие расстройств кровообращения и иннервации; 2) прямое повреждающее действие холода на клетки.
В период снижения тканевой температуры происходит перераздражение симпатической нервной системы, отмечается гиперфункция надпочечников, блокирование мионевральных синапсов, артериоспазм, усиление артерио-венозного шунтирования, склеивание эритроцитов в «монетные столбики» и стаз. Кислородное голодание и перенасыщение клеток продуктами метаболизма заканчивается их гибелью от гипоксии.
После согревания тканей резко повышается проницаемость поврежденного холодом эндотелия. Отек тканей дополнительно ухудшает микроциркуляцию крови. Тканевая гипоксия прогрессирует. С первых часов после травмы и в течение последующих 2—3 сут. на фоне активации системы гемостаза и угнетения фибринолиза наступает тромбоз сосудов в участках поражения. Неодинаковая устойчивость различных тканей к действию низких температур и нарушениям кровоснабжения приводит к гнездному образованию очагов некроза.
Прямое повреждающее действие низких температур определяется образованием кристаллов льда сначала в межклеточной жидкости, а затем и внутри клеток. При этом резко возрастает концентрация электролитов и развивается состояние «осмотического шока», приводящее к гибели клеток. Определенное значение имеет механическое повреждение клеточных мембран кристаллами льда.
В развитии поражения холодом различаются два периода:
- дореактивный (до согревания тканей);
- реактивный период, наступающий после согревания и восстановления нормальной температуры тканей и организма.
Основными проявлениями дореактивного периода при отморожениях являются: покраснение кожи, которое сменяется ее побледнением и похолоданием, понижение и утрата чувствительности пораженных участков. По клинической картине в этот период диагностика степени отморожения невозможна.
Показатели начала реактивного периода, наряду с повышением температуры тканей, является появление и нарастание отека. Признаки гибели тканей выявляются не сразу. После согревания тканей цвет пораженных участков сменяется яркой гиперемией или в различной степени выраженным цианозом, формируются пузыри. Отмечаются нарушения чувствительности — анестезия, гиперестезия, разнообразные парестезии.
Установить сам факт отморожения не представляет трудностей, но диагностика тяжести поражения является, нередко, сложной. По глубине различают четыре степени отморожений:
I степень — кожа в местах поражения становится отечной, гиперемированной, с цианотичной или мраморной окраской. В отмороженных тканях появляется зуд, боль, покалывание: некроз не развивается;
II степень — частичная гибель кожи до ее росткового слоя, появление пузырей, наполненных прозрачным содержимым. Дно пузырей сохраняет чувствительность к уколам или прикосновениям;
III степень — омертвение всей толщи кожи, подкожной клетчатки и мягких тканей. Пораженные участки покрыты пузырями, с темно- геморрагическим содержимым. Дно пузырей не чувствительно к болевым раздражениям и не кровоточит при уколах;
IV степень — омертвение всей толщи мягких тканей и кости. Клинические признаки те же, что и при отморожении III степени.

Классификация отморожений
Дифференциальная диагностика отморожений III и IV степени представляется возможной только на 5—6-е сут. после развития демаркации и мумификации тканей.
Приведенные данные, а также анализ сроков и исходов лечения позволяют рекомендовать для амбулаторной практики следующее: оказание первой помощи и начальное местное лечение, раннее выявление подлежащих госпитализации, лечение отморожений носа, щек, ушных раковин I—II, отморожений III степени площадью до 1 см, а также наблюдение и реабилитацию пострадавших после завершения стационарного лечения.
Первая помощь. Единственной патогенетически обоснованной и рациональной первой помощью является скорейшая нормализация температуры подвергшихся действию холода тканей и восстановление их кровоснабжения. Для этого, прежде всего, следует прекратить охлаждающее действие внешней среды любыми доступными средствами — тепло укутать пострадавшего, сменить сырую одежду и обувь, доставить в теплое помещение.
В настоящее время для оказания первой помощи в дореактивном периоде используются два метода: согревание в теплой (35—40 °С) воде или использование теплоизолирующих (ватно-марлевых с толстым слоем серой ваты) повязок.
При отморожении ушных раковин, носа, щек, когда локальное согревание с помощью водяной ванны технически трудно осуществить, для восстановления кровообращения в этих участках следует осторожно растирать их теплой чистой рукой или мягкой тканью до покраснения, затем обработать спиртом и смазать любой мазью на жирной основе. Ни в коем случае недопустимо растирание отмороженных участков снегом. Это не только не способствует согреванию, а наоборот, еще более охлаждает пораженные ткани, температура которых всегда выше снега. Кроме того, при растирании снегом кожа повреждается мелкими кристаллами льда. Эти микротравмы могут явиться причиной инфекционных осложнений.
Пострадавшие с отморожениями редко попадают в лечебные учреждения в дореактивном периоде, как правило, пораженные участки у них уже согреты тем или иным способом.
Пострадавшие с подозрением на глубокое отморожение в ранние сроки реактивного периода (обширные пузыри, особенно с геморрагическим содержимым) также подлежат направлению в стационар, где им проводится комплексное консервативное лечение, направленное на устранение сосудистого спазма, улучшение микроциркуляции и реологических свойств крови.
Местное воздействие в раннем реактивном периоде сводится к обработке пораженных участков спиртом или 1 % раствором йода и наложению сухих асептических ватно-марлевых повязок. Противопоказаны любые красящие вещества, существенно затрудняющие дальнейшую оценку клинической картины. В ранние сроки после травмы пузыри, если целость их не нарушена, вскрывать не следует. При отморожении II степени под ними быстрее наступает эпителизация раневой поверхности, перевязки менее болезненны. Эта манипуляция нужна при нагноении содержимого пузырей (3—7 сут. после травмы).
Дополнительно целесообразны УВЧ-терапия, прием спазмолитиков и препаратов, улучшающих реологические свойства крови (никотиновая кислота, папаверин, трентал, компламин и др.).
Специфических медикаментозных средств для местного лечения отморожений нет. При отморожениях I—II степени предпочтительны мазевые повязки до полной эпителизации участков поражения. Местное лечение при отморожениях III степени, как правило, консервативное, так как площадь образующихся глубоких ран обычно невелика (1—3 см) и они заживают рубцеванием. Однако при большой площади поражения больному в стационарных условиях показана кожная пластика расщепленными трансплантатами. При поражении IV степени после отторжения мумифицированных участков ушных раковин, кончика носа также выполняется аутодермопластика в расчете на восстановительное лечение в реабилитационном периоде.
Реабилитация. Особенности холодовой травмы (распространенность воспалительных и дегенеративных процессов шире и глубже видимых границ, остаточные явления в виде разнообразных нарушений болевой и температурной чувствительности) определяют необходимость специального лечения.
Основу его составляют различные физиотерапевтические процедуры (УВЧ, индуктотермия, фонофорез и др.), водные процедуры, массаж, санаторно-курортное лечение, периодические курсы витаминотерапии, прием препаратов, улучшающих реологические свойства крови и микроциркуляцию (трентал, компламин, троксевазин, папаверин).
Дефекты и деформации носа, ушных раковин после глубоких отморожений могут потребовать реконструктивных операций. Они должны выполняться в специализированных центрах пластической хирургии и могут потребовать как традиционных (местная, итальянская, стебельчатая пластика), так и сложных современных (лоскуты с осевым кровоснабжением) методов кожно-пластической хирургии. Направлять больных для восстановления утраченных участков лица следует не ранее, чем через 0,5—1 год после травмы.
Профилактика. Рядом рациональных профилактических мероприятий удается предупредить отморожения или значительно уменьшить их частоту и тяжесть. В частности, следует обратить внимание на недопустимость растирания отмороженных участков снегом. Также необходимо отметить бесполезность применения различных мазей и кремов для предупреждения отморожений. Особо следует подчеркнуть недопустимость приема спиртных напитков для предупреждения холодовой травмы, так как алкоголь, расширяя кровеносные сосуды, ускоряет теплоотдачу и ведет к утрате самоконтроля пострадавшего.
Голова (особенно лицо), являющиеся обширной зоной теплоотдачи, оказывают определяющее влияние на процессы терморегуляции всего организма. В условиях суровых морозов предупреждению холодовой травмы помогают куртки с утепленным капюшоном, клапаны шапок-ушанок, использование меховых и суконных масок.
Для предупреждения холодовых травм важен регулярный (не менее 2 раз в сутки) прием горячей пищи, чая.
После заживления отморожений эти участки становятся повышенно чувствительными к холоду. Иногда повторные отморожения развиваются при незначительном низкотемпературном воздействии. Причем пострадавшие часто не чувствуют момента получения травмы. Такие поражения некоторые авторы выделяют в самостоятельную форму, считая их хроническими холодовыми поражениями (Арьев Т. Я., 1966; Орлов Г. А., 1978). Об этом необходимо предупреждать реконвалесцентов.
«Заболевания, повреждения и опухоли челюстно-лицевой области»
под ред. А.К. Иорданишвили
Опубликовал Константин Моканов
Источник
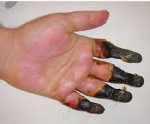
Отморожение – это локальное повреждение тканей, развивающееся при воздействии холода. Отморожения имеют скрытый и реактивный период, наступающий после согревания. Патология проявляется изменением окраски, болями, нарушениями чувствительности, появлением пузырей и очагов некроза. Повреждение III и IV степени приводит к развитию гангрены и самопроизвольному отторжению пальцев. Лечение проводится сосудистыми препаратами (пентоксифиллин, никотиновая кислота, спазмолитики), антибиотиками, физиопроцедурами; купирование болевого синдрома осуществляется путем новокаиновых блокад.
Общие сведения
Отморожение – повреждение тканей, развивающееся при воздействии холода. В России частота отморожений составляет около 1% от всех травм, за исключением некоторых регионов Крайнего Севера, где она повышается до 6-10%. Наиболее часто отморожениям подвергаются стопы, на втором месте находятся кисти рук, на третьем – выступающие части лица (нос, ушные раковины, щеки). Лечение патологии осуществляют специалисты в сфере комбустиологии, травматологии и ортопедии.
Причины отморожения
Причиной повреждения тканей может стать мороз, непосредственный контакт с предметом, охлажденным до сверхнизкой температуры (контактные отморожения) и длительное периодическое охлаждение в условиях высокой влажности воздуха («траншейная стопа», ознобление). Факторами, способствующими развитию отморожения, является сильный ветер, высокая влажность воздуха, снижение местного и общего иммунитета (в результате болезни, травмы, авитаминоза, недоедания и т.д.), алкогольное опьянение, тесная одежда и обувь, вызывающие нарушение кровообращения.
Патогенез
Воздействие низких температур вызывает стойкий спазм сосудов. Скорость кровотока уменьшается, вязкость крови увеличивается. Форменные элементы «забивают» мелкие сосуды, образуются тромбы. Таким образом, патологические изменения при отморожении возникают не только в результате непосредственного воздействия холода, но и вследствие реакции со стороны сосудов. Местные расстройства кровообращения провоцируют нарушения со стороны вегетативной нервной системы, регулирующей деятельность всех внутренних органов. В результате развиваются воспалительные изменения в удаленных от места отморожения органах (дыхательных путях, костях, периферических нервах и желудочно-кишечном тракте).
Симптомы отморожения
 Клинические проявления определяются степенью и периодом поражения. Скрытый (дореактивный) период отморожения развивается в первые часы после травмы и сопровождается скудной клинической симптоматикой. Возможны незначительные боли, покалывание, нарушение чувствительности. Кожа в области отморожения холодная, бледная.
Клинические проявления определяются степенью и периодом поражения. Скрытый (дореактивный) период отморожения развивается в первые часы после травмы и сопровождается скудной клинической симптоматикой. Возможны незначительные боли, покалывание, нарушение чувствительности. Кожа в области отморожения холодная, бледная.
После согревания тканей начинается реактивный период отморожения, проявления которого зависят от степени повреждения тканей и вызываемых основной патологией осложнений.
Выделяют четыре степени отморожения:
- При отморожении I степени в реактивном периоде появляется умеренный отек. Пораженный участок становится цианотичным или приобретает мраморную окраску. Пациента беспокоят жгучие боли, парестезии и кожный зуд. Все признаки отморожения самостоятельно исчезают в течение 5-7 дней. В последующем нередко сохраняется повышенная чувствительность области поражения к действию холода.
- Отморожение II степени сопровождается некрозом поверхностных слоев кожи. После отогревания пораженный участок становится синюшным, резко отечным. На 1-3 сутки в области отморожения появляются пузыри с серозным или серозно-геморрагическим содержимым. При вскрытии пузырей обнажается болезненная рана, самостоятельно заживающая через 2-4 недели.
- При отморожении III степени некроз распространяется на все слои кожи. В дореактивном периоде пораженные участки холодные, бледные. После согревания место поражения становится резко отечным, на его поверхности возникают пузыри, заполненные геморрагической жидкостью. При вскрытии пузырей обнажаются раны с безболезненным или малоболезненным дном.
- Отморожение IV степени сопровождается некрозом кожи и подлежащих тканей: подкожной клетчатки, костей и мышц. Как правило, участки глубокого поражения тканей сочетаются с участками отморожения I-III степени. Участки отморожения IV степени бледные, холодные, иногда незначительно отечные. Чувствительность отсутствует.
 При отморожении III и IV степени развивается сухая или влажная гангрена. Для сухой гангрены характерно постепенное высыхание тканей и мумификация. Область глубокого отморожения становится темно-синей. На второй неделе образуется демаркационная борозда, отделяющая некроз от «живых» тканей.
При отморожении III и IV степени развивается сухая или влажная гангрена. Для сухой гангрены характерно постепенное высыхание тканей и мумификация. Область глубокого отморожения становится темно-синей. На второй неделе образуется демаркационная борозда, отделяющая некроз от «живых» тканей.
Самопроизвольное отторжение пальцев обычно происходит через 4-5 недель после отморожения. При обширных отморожениях с некрозом стоп и кистей отторжение начинается в более поздние сроки, особенно – в случаях, когда демарационная линия расположена в области диафизов костей. После отторжения рана заполняется грануляциями и заживает с образованием рубца.
Влажная гангрена при отморожениях протекает более неблагоприятно, сопровождается резким отеком мягких тканей и образованием большого количества пузырей с кровянистым содержимым. Продукты распада тканей всасываются в кровь из зоны поражения и вызывают выраженную интоксикацию. Велика вероятность развития местных (флегмона, остеомиелит, артрит) и общих (сепсис) инфекционных осложнений. Влажная гангрена при отморожениях часто осложняется анаэробной инфекцией.
Ознобление возникает при периодическом охлаждении (обычно при температуре выше 0) и высокой влажности воздуха. На периферических участках тела (кисти, стопы, выступающие части лица) появляются плотные синюшно-багровые припухлости. Чувствительность пораженных участков снижается. Пациента беспокоит зуд, распирающие или жгучие боли. Затем кожа в области ознобления становится грубой и покрывается трещинами. При поражении кистей уменьшается физическая сила, больной теряет способность выполнять тонкие операции. В дальнейшем возможно эрозирование или развитие дерматита.
Ознобление развивается при умеренном, но длительном и непрерывном воздействии влажного холода. Вначале появляются нарушения чувствительности в области большого пальца, постепенно распространяющиеся на всю стопу. Конечность становится отечной. При многократных охлаждениях и согреваниях возможна влажная гангрена.
Лечение отморожения
Пострадавшего нужно перенести в теплое помещение, согреть, дать чай, кофе или горячую пищу. Участки отморожения нельзя интенсивно растирать или быстро согревать. При растираниях возникают множественные микротравмы кожи. Слишком быстрое согревание приводит к тому, что нормальный уровень обменных процессов восстанавливается быстрее, чем кровоснабжение пораженных участков. В результате возможно развитие некроза в лишенных питания тканях. Наилучший результат достигается при согревании «изнутри» — накладывании теплоизолирующих ватно-марлевых повязок на область отморожения.
При поступлении в отделение травматологии пациента с отморожением согревают. В артерию поврежденной конечности вводят смесь растворов новокаина, эуфиллина и никотиновой кислоты. Назначают препараты для восстановления кровообращения и улучшения микроциркуляции: пентоксифиллин, спазмолитики, витамины и ганглиоблокаторы, при тяжелых поражениях – кортикостероиды. Внутривенно и внутриартериально вводят подогретые до 38 градусов растворы реополиглюкина, глюкозы, новокаина и солевые растворы. Пациенту с отморожением назначают антибиотики широкого спектра действия и антикоагулянты (гепарин на протяжении 5-7 дней). Выполняют футлярную новокаиновую блокаду.
Для уменьшения стимуляции восстановительных процессов, уменьшения отечности и болевого синдрома проводят физиолечение (магнитотерапия, ультразвук, лазерное облучение, диатермия, УВЧ). Пузыри прокалывают, не удаляя. На область отморожения накладывают спирт-хлоргексидиновые и спирт-фурацилиновые влажно-высыхающие повязки, при нагноении – повязки с антибактериальными мазями. При значительном отеке травматологи-ортопеды выполняют фасциотомию для устранения сдавления тканей и улучшения кровоснабжения области отморожения. При сохранении выраженного отека и формировании участков некроза на 3-6 сутки проводят некрэктомию и некротомию.
После формирования демаркационной линии определяют объем хирургического вмешательства. Как правило, под поврежденной кожей в зоне демаркации сохраняются жизнеспособные мягкие ткани, поэтому при сухом некрозе обычно выбирают выжидательную тактику лечения, позволяющую сохранить больше тканей. При влажном некрозе существует большая вероятность развития инфекционных осложнений с распространением процесса «вверх» по здоровым тканям, поэтому выжидательная тактика в таких случаях неприменима. Оперативное лечение при отморожениях IV степени заключается в удалении омертвевших участков. Выполняется ампутация некротизированных пальцев, кистей или стоп.
Прогноз и профилактика
При поверхностных отморожениях прогноз условно благоприятный. Функции конечности восстанавливаются. В отдаленном периоде на протяжении длительного времени сохраняется повышенная чувствительность к холоду, нарушения питания и тонуса сосудов в области участка поражения. Возможно развитие болезни Рейно или облитерирующего эндартериита.При глубоких отморожениях исходом становится ампутация части конечности. Профилактика включает выбор одежды и обуви с учетом погодных условий, отказ от продолжительного пребывания на улице в морозы, особенно — в состоянии алкогольного опьянения.
Источник
