Ожог глотки и пищевода

Ожог глотки – это повреждение слизистой оболочки глотки, вызванное высокой температурой, химическими веществами, реже электричеством или ионизирующим излучением. Сопровождается колющей или жгучей болью в области шеи, усиливающейся при глотании, дисфагией, гиперсаливацией, нарушением вкуса, кашлем, интоксикационным синдромом. Диагностика основывается на анамнестических данных, результатах физикального осмотра, фарингоскопии, ларингоскопии и лабораторных анализов. Лечение включает дезинтоксикационную, противошоковую и симптоматическую медикаментозную терапию.
Общие сведения
Ожоги глотки выявляются довольно часто. Наиболее распространенными являются химический и термический варианты – свыше 92% от общего количества поражений. Самый часто встречающийся в странах СНГ этиологический фактор – уксусная кислота, которая вызывает более 90% химических повреждений глотки. У детей ожоги чаще всего провоцируются перманганатом калия. Более 70% от всех случаев составляют поражения I-II степени. Изолированная форма наблюдается у порядка 35-50% больных. Заболевание статистически чаще диагностируется у мужчин молодого и среднего возраста. Суммарный показатель смертности колеблется в пределах 10-26% от общего числа пострадавших.
Ожоги глотки
Причины ожога глотки
Основная причина повреждений – ошибочное или сознательное проглатывание раскаленных либо токсичных предметов или жидкостей. Этиология имеет непосредственное влияние на клиническую симптоматику и проводимое лечение. С учетом этого выделяют следующие варианты ожогов:
- Термические. Развиваются при приеме горячей пищи или кипящих жидкостей. Реже наблюдаются при воздействии раскаленного воздуха, горючего газа или пара. Повреждение глотки часто сочетается с ожогами слизистых оболочек рта и пищевода.
- Химические. Возникают на фоне употребления кислот или щелочей. Чаще всего причиной поражения становится прием уксусной кислоты, нашатырного спирта, каустической соды, перманганата калия и бытовых чистящих средств. Характеризуются более тяжелым, чем при термическом воздействии, повреждением слизистого шара и подлежащих тканей.
В редких случаях встречаются электрические и лучевые ожоги, развивающиеся в результате воздействия на область шеи электрического тока или источника ионизирующего излучения. Обычно выступают в роли осложнений или сопутствующих нозологий при других поражениях – электротравме, лучевой болезни и т. д.
Патогенез
Вне зависимости от степени тяжести ожог глотки последовательно проходит 3 стадии: альтеративно-деструктивную, репаративную и регенерационную. Различные этиологические варианты нозологии имеют свои патогенетические особенности. Повреждения, вызванные высокой температурой и кислотами, оказывают местное прижигающее действие по типу коагуляционного некроза. Это обусловлено нарушением целостности клеточных мембран на фоне растворения липидов – их основной структурной единицы. Контакт с агрессивными щелочами приводит к колликвационному некрозу, который формируется в результате образования водорастворимого альбумината – вещества, транспортирующего щелочь к здоровым тканям и вызывающего более глубокие поражения.
При выраженных ожогах патологический процесс распространяется не только на слизистую оболочку, но и на подслизистый и мышечный слой. Происходит резорбция химического вещества, что может приводить к гемолизу эритроцитов, токсической коагулопатии и ДВС-синдрому. Стадии репарации и регенерации характеризуются отторжением омертвевшей ткани, восстановлением нормальной слизистой оболочки или образованием рубца. При тяжелых ожогах полноценного выздоровления зачастую не происходит – возникают предпосылки к развитию стеноза гортани или воспалительных заболеваний.
Классификация
Основываясь на глубине поражения тканей, выраженности клинической картины, ожидаемой длительности и возможных результатах лечения выделяют три степени ожогов глотки:
- I (легкая) степень. Характеризуется поражением только поверхностного слоя эпителия глотки. Поврежденные ткани отторгаются на 3-5 сутки, оставляя оголенной нормальную слизистую оболочку. Общее состояние больного не нарушается.
- II (средняя) степень. Включает в себя сочетание интоксикационного синдрома и поражения глотки до уровня слизистого шара. Отторжение отмерших тканей происходит к концу первой недели, после чего остаются быстро заживающие поверхностные эрозии. На месте ожога формируется рубец.
- III (тяжелая) степень. Проявляется повреждением всего слоя слизистой оболочки и нижерасположенных тканей на различную глубину, тяжелой интоксикацией. Струп отторгается через 13-15 дней, оставляя после себя глубокие эрозии, продолжительность заживления которых может колебаться от 7 дней до нескольких месяцев. Образовавшиеся рубцы часто вызывают клинически значимое сужение просвета глотки.
В зависимости от распространения процесса на другие органы и структуры различают следующие формы ожога глотки:
- Изолированные или локальные. При этом варианте патологические реакции ограничивается полостью глотки.
- Комбинированные. Сопровождаются вовлечением других отделов пищеварительного тракта, чаще всего – пищевода и желудка. Реже происходит поражение гортани.
Симптомы ожога глотки
Выраженность симптоматики зависит от тяжести патологического процесса и вовлечения других органов ЖКТ. Обычно пострадавший пытается выплюнуть проглоченную жидкость, это предотвращает поражение пищевода и желудка, но обеспечивает дополнительные повреждения слизистой оболочки рта, губ, языка. Из-за этого на них формируется плотный струп, цвет которого зависит от свойств этиологического фактора. При термических и химических ожогах, вызванных уксусной кислотой и щелочами, струп белый, азотной кислотой – желтый, серной либо хлористоводородной кислотой – черный или темно-бурый.
Основная жалоба пациента при любом этиопатогенетическом варианте ожога глотки – боль жгучего и/или колющего характера в верхней трети шеи, иногда иррадиирующая в нижнюю часть шеи. При комбинированной форме болевые ощущения также возникают за грудиной и в эпигастрии, часто сочетаются с рвотой, которая при II-III степени поражения имеет вид «кофейной гущи». Отмечается повышенное слюноотделение, кашель, нарушение вкуса. Еще один характерный симптом – затруднение глотания. При I степени нарушается проходимость только твердой пищи, при II степени твердая еда не проходит вовсе, а жидкая – с сильной болью. III степень проявляется невозможностью проглотить даже жидкость. Выраженные ожоги сопровождаются тяжелым интоксикационным синдромом – повышением температуры тела до 39,0-40,0 °C, ознобом, головокружением, общим недомоганием и слабостью.
Осложнения
Основное осложнение ожога глотки – деформация просвета органа и развитие стеноза, что характерно для тяжелых поражений. У детей даже при I и II степени могут возникать массивные реактивные процессы в виде отека гортани и глотки с выделением большого количества мокроты. Зачастую такие состояния приводят к значительному нарушению проходимости ЛОР-органов и выраженной дыхательной недостаточности. В зоне сформировавшихся рубцов создаются благоприятные условия для развития воспаления, повышается вероятность возникновения хронического фарингита, абсцессов или флегмон шеи. При вовлечении в патологический процесс пищевода отмечается риск перфорации, медиастинита, периэзофагита и образования пищеводно-трахеального свища. Тяжелые химические повреждения нередко сопровождаются резорбцией токсических веществ в системный кровоток и поражением внутренних органов, чаще всего – головного мозга, печени и почек.
Диагностика
Постановка диагноза обычно не вызывает особых трудностей. Основная цель отоларинголога или хирурга – правильное определение степени тяжести и формы патологии, что необходимо для выбора соответствующей тактики лечения. С этой целью проводится:
- Сбор анамнеза и жалоб. Играет ведущую роль в диагностике. Важно установить этиологический фактор, его концентрацию или температуру, размеры или объемы, длительность контакта со слизистой оболочкой. Также выясняются присутствующие субъективные симптомы и динамика их развития.
- Физикальный осмотр. В первую очередь производится оценка работы сердечно-сосудистой и дыхательной системы, поскольку при тяжелом интоксикационном синдроме наблюдается тахипноэ, тахикардия, падение артериального давления. При ожогах уксусной кислотой, бытовой химией или аммиаком в выдыхаемом воздухе ощущается специфический запах.
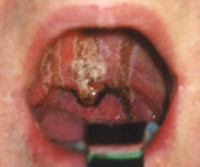
- Фарингоскопия и непрямая ларингоскопия. Ожог I ст. сопровождается гиперемией слизистой оболочки, слабовыраженным отеком. Аналогичные изменения могут возникать на внешней поверхности надгортанника, в межчерпаловидном пространстве и грушевидных синусах. При II ст. выявляются язвы, налет бело-серого цвета, реже – ожоговые пузыри с серозной жидкостью. III ст. проявляется участками глубокого некроза, распространяющегося в подлежащие ткани.
- Лабораторные исследования. При легких ожогах изменения в ОАК отсутствуют. При II-III ст. наблюдается лейкоцитоз 9-18х109 г/л и сдвиг лейкоцитарной формулы влево. В биохимическом анализе крови может повышаться уровень креатинина, мочевины, АлАТ, АсАТ, калия, билирубина.
- Цитология. Состав мазка-отпечатка при I ст. характеризуется наличием небольшого количества фагоцитов и бактериальной флоры. При II ст. присутствует большое количество микроорганизмов, клеток с признаками дегенерации, иногда – с элементами вакуолизации. III ст. дополняет признаки II ст. наличием распада ядерных клеток.
- Фиброэзофагогастроскопия (ФЭГС). Процедура проводится не ранее 10 дня после ожога. Используется для определения сопутствующего поражения пищевода и/или желудка, развития рубцового стеноза. При повреждении на стенках органов возникают такие же изменения, как в глотке.
Лечение ожога глотки
Лечебные мероприятия осуществляются в максимально короткие сроки. Ведущую роль играет медикаментозная терапия. Комбинация препаратов зависит от формы, степени тяжести и этиологии. При ожогах глотки применяется:
- Дезинтоксикационная терапия. Играет важнейшую роль при химических ожогах, заключается в нейтрализации ядовитого вещества антидотом на протяжении первых 6 часов. При необходимости проводится внутривенная инфузия плазмозаменителей, ощелачивание крови и форсированный диурез. При комбинированных формах выполняется зондовое промывание желудка холодной водой.
- Патогенетическое и симптоматическое лечение. Подразумевает нормализацию АД и реологических свойств крови, устранение болевого синдрома, профилактику бактериальных осложнений. Назначаются антибиотики широкого спектра действия, прямые антикоагулянты, ненаркотические и наркотические анальгетики, спазмолитики, кортикостероиды, холинолитики, растворы коллоидов и кристаллоидов, препараты крови.
- Медикаментозное дестенозирование. Показано при распространении патологического процесса на гортань, развитии выраженного отека и асфиксии. Выполняется с использованием антигистаминных препаратов, хлорида кальция и преднизолона. При неэффективности требуется трахеостомия.
- Пластика гортани. Необходима при выраженном стенозе. Предполагает иссечение рубцовой ткани, мобилизацию небных дужек, мягкого неба, временную имплантацию трубчатого протеза с целью рекалибровки просвета гортани.
Прогноз и профилактика
Прогноз при ожоге глотки зависит от этиологии, степени тяжести, адекватности и своевременности оказания медицинской помощи. Несвоевременно или неправильно оказанная медицинская помощи при тяжелых комбинированных ожогах приводит к летальному исходу. Длительность терапии может колебаться от 3-5 суток до 2 и более недель. При полноценном лечении повреждений I-II ст. обычно наблюдается полное выздоровление, при III ст. – формирование рубцового стеноза. Специфические превентивные меры не разработаны. Профилактика сводится к предотвращению проглатывания химических веществ, бытовых средств и кипящих жидкостей, вдыхания раскаленного дыма и пара.
Источник
Причины возникновения и течение болезни
Ожоги бывают химическими, термическими, лучевыми и электрическими. Термические ожоги в глотке и полости рта в основном возникают из-за слишком горячей пищи. Более тяжелые ожоги могут произойти при попадании в эти области химических веществ. Чаще всего – это концентрированные растворы кислот или щелочей.
Кислота при воздействии на ткани отнимает у белков воду, они теряют свои естественные свойства (происходит их денатурация), что приводит к образованию плотного струпа (корочки, которые прикрывают место ожога). Щелочи тоже способны отнимать воду у белков, но при этом они разлагают их, жиры подвергают омылению и проникают в ткани, а образующейся струп при этом имеет рыхлую консистенцию.
В случае термического ожога патологические изменения тканей могут иметь следующие три степени: 1 степень – эритема, 2-я – образование пузырей, 3-я – некроз.
Химические ожоги переносятся значительно тяжелее, чем термические. Чаще всего это происходит в состоянии алкогольного опьянения, при расстройствах психики, с целью самоубийства. Иногда такое случается при ошибочном употреблении вместо воды или лекарства. Наибольшую опасность представляют ожоги концентрированными серной, азотной или соляной кислотами, едкими натрием и калием. Органические кислоты, к которым относятся уксусная и лимонная, а так же нашатырный спирт, оказывают меньшее ожоговое действие.
Очень часто встречаются ожоги распространенными в быту нашатырным спиртом и уксусной эссенцией. Раньше довольно распространены были ожоги каустической содой, но сейчас это случается крайне редко, в виду её отсутствия. Ожог можно получить от перманганата калия, спиртовой настойки йода, ацетоном и целым рядом других химических веществ.
Насколько сильным и выраженным будет ожог, зависит от следующих составляющих:
- Характера вещества;
- Концентрации и количества (объёма) вещества;
- Продолжительности воздействия на слизистую оболочку.
Прижигающее вещество не может надолго задержаться в глотке, поэтому ее поражения бывают менее выражены, чем в пищеводе и желудке. При ожоге чаще всего поражаются: мягкое небо, дужки и язычок, язычная поверхность надгортанника, область, где глотка переходит в пищевод и элементы наружного кольца гортани.
Ожоги слизистой оболочки глотки в зависимости от тяжести изменений в них бывают трех степеней.
При ожогах первой степени отмечается разлитая гиперемия (полнокровие) слизистой и ее отек.
При ожогах второй степени отек более выражен, появляются изъязвления слоя эпителия и образуются серые или белые грубые налеты. В некоторых случаях на слизистой могут образоваться пузыри, которые наполнены серозной жидкостью, а налеты имеют большое сходство с пленками при дифтерии.
Ожоги третьей степени характеризуются глубоким некротическим процессом, который охватывает слизистую и подлежащие ткани. Затем, на этом месте образуется струп. Некротические налеты обычно держаться 3-4 недели. После того как они будут отторгнуты и завершится процесс гранулирования появиться рубцовая ткань. Из-за рубца может развиться стеноз (сужение), что может нарушить процесс глотания и дыхания. Некротические изменения в глотке и присоединение вторичной инфекции может стать причиной абсцесса (ограниченного гнойного воспаления) или глубоких флегмон (разлитое гнойное воспаление).
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Очень часто при химических ожогах одновременно поражаются уголки рта, кожа на подбородке, слизистая губ, страдают желудок и пищевод. При ожогах различными химическими веществами слизистая оболочка глотки может приобрести специфическую окраску. Так, при ожоге серной кислотой слизистая имеет черный или бурый цвет, уксусной эссенцией – беловатый, азотной – желто-коричневой. При ожогах нашатырным спиртом и спиртовым раствором йода изо рта исходит характерный запах.
Клиническая картина
После ожога в первые часы и даже дни больные жалуются на сильную боль в глотке, которая усиливается при глотании или кашле. На слизистой оболочке глотки, губ и ротовой полости образуются обширные струпья, цвет которых зависит от причины ожога.
При ожогах первой степени страдает только поверхностный слой эпителия, который отторгается уже на 3-4-е сутки. В результате обнажается несколько гиперемированная слизистая оболочка. Общее состояние пациента обычно не страдает. При ожогах второй степени на 6-7-ой день отмечаются явления интоксикации. В это время происходит отторжение некротических налетов, после которых остаются эрозии с грануляционным заживлением, а впоследствии образуется поверхностный рубец. При ожогах третьей степени слизистая и подлежащая ткань могут поражаться на различную глубину. У лор пациентов отмечается тяжелая общая интоксикация. Струп начинает отторгаться в конце второй недели и образуются глубокие язвы. Заживление может продолжаться несколько недель, а в тяжелых случаях и месяцев. Происходит образование грубых деформирующих рубцов.
Диагностика
На основе сложившейся фарингоскопической картины, а также анализе жалоб больного, постановка диагноза особых сложностей не вызывает.
Лечение
К процессу лечения следует приступать еще на месте происшествия. При ожогах химическими веществами сначала следует нейтрализовать яды. Ожоги, полученные от щелочей, лечат слабыми растворами кислоты и наоборот. При ожогах нашатырным спиртом и каустической содой необходимо полоскать глотку 0,1% раствором хлористоводородной кислоты, а при ожоге кислотой используют 2% раствор гидрокарбоната натрия. В случае их отсутствия следует использовать воду с добавлением молока или белки от сырых яиц. В случае термического ожога места пораженные следует смазать 5% раствором перманганата калия или полоскать раствором этого же препарата, имеющего розовый цвет.
В случае ожогов второй и третьей степени одновременно с нейтрализацией яда необходимы противошоковые мероприятия, проводиться и дезинтоксикация. Пострадавшие нуждаются в немедленной госпитализации в лор стационар.
Прогноз
При не высокой степени и площади ожога, а также правильно выбранной тактике лечения прогноз вполне благоприятный.
Источник
Симптомы химического ожога пищевода и их лечение
а) Симптомы и клиника химического ожога пищевода. Ожог едкими веществами вызывает интенсивную боль в полости рта, глотке, за грудиной и в эпигастральной области, сопровождающуюся позывами на рвоту, рвотой, слюнотечением и иногда отеком надгортанника и затрудненным дыханием. У большинства больных обожженная поверхность покрывается белыми струпьями.
Развивается шок, состояние больного неуклонно ухудшается, снижается артериальное давление, учащается пульс, появлются бледность и цианоз, кожа покрывается холодным потом, наступает коллапс. Через 24-48 ч появляются признаки интоксикации, нарушения функции почек (гематурия), печени, развивается гемолиз, нарушение водно-электролитного баланса, и иногда появляются симптомы нарушения функции ЦНС.
Возникает опасность перфорации или развития медиастинита, плеврита, перитонита, трахеопищеводного свища. Больные быстро истощаются. У выживших больных в дальнейшем развивается протяженный стеноз пищевода и прогрессирующая дисфагия.
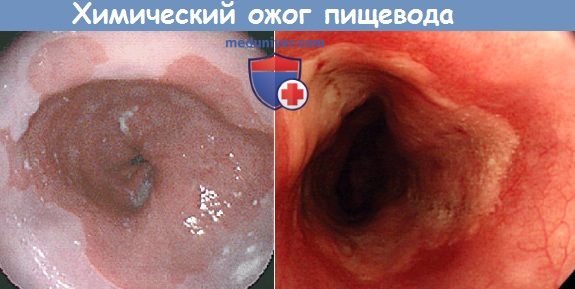
Эзофагоскопия при химическом ожоге пищевода
б) Причины и механизмы развития. Глубина поражения стенки пищевода при коагуляционном некрозе, вызванном ожогом сильными кислотами, и колликвацион-ном некрозе при ожоге щелочью, бывает разной. Рубцовый процесс в полости рта и в глотке может быть слабо выражен из-за быстрого прохождения едкого вещества в пищевод, но наблюдаются также случаи образования обширных рубцов, распространяющихся на пищевод и даже желудок и кишечник.
При ожогах щелочью поражение пищевода бывает более серьезным, чем желудка, что объясняется рефлекторным кардиоспазмом, в то время как при ожогах сильными кислотами поражение желудка оказывается более тяжелым.
Динамика ожоговой болезни пищевода включает следующие звенья:
1) первичный некроз слизистой оболочки полости рта, глотки, пищевода, желудка и кишечника;
2) общая интоксикация;
3) острый, подострый и хронический коррозивный эзофагит;
4) заживление пищевода с образованием рубцов и развитием стеноза;
5) поздние осложнения в виде поздних и рецидивирующих стенозов и злокачественной трансформации. Рубцовый стеноз развивается с 3-й недели.
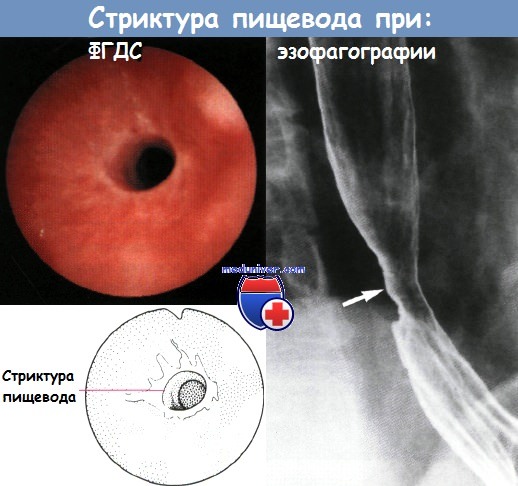
Стриктура пищевода после химического ожога
в) Диагностика. Диагноз устанавливают на основании типичного анамнеза (случайное или преднамеренное (с целью суицида) употребление едкого вещества) и характерных местных признаков. Следует выяснить природу едкого вещества, выполнить рентгенографию грудной клетки и живота. Если по данным анамнеза и клинического обследования ожог не тяжелый, то выполняют контрастное рентгенологическое исследование пищевода, после чего осторожно исследуют пищевод и желудок эндоскопом и вводят желудочный зонд.
Противопоказаниями к эзофагоскопии и зондированию желудка являются шок и подозрение на перфорацию. Эзофагоскопию сразу при поступлении больного можно выполнить лишь в том случае, если протяженность и глубину ожога пищевода оценить невозможно.
г) Лечение химического ожога пищевода. Пострадавшему дают обильное питье (воду), анальгетики, седативные препараты и доставляют в отделение интенсивной терапии для борьбы с шоком, внутривенных инфузий, парентерального питания. Назначают антибиотики широкого спектра действия и при необходимости накладывают гастростому и трахеостому. Показана терапия высокими дозами глюкокортикоидов, вводимых внутривенно по крайней мере в течение 4 нед. Дозы этих препаратов корректируют в зависимости от результатов эндоскопического исследования (появление грануляций).
Первую эзофагоскопию с соблюдением необходимых предосторожностей выполняют через 6-8 дней. Если при рентгенологическом исследовании и эзофагоскопии выявляют стеноз пищевода, то с конца 2-й недели начинают дилатацию пищевода. В дальнейшем эзофагоскопию выполняют каждые 10 дней, пока дефекты слизистой оболочки не эпителизируют. После этого контрольную рентгенографию и эзофагоскопию выполняют через 1, 3, 6 и 12 мес.
Существует два метода бужирования пищевода:
• Раннее бужирование примерно на 8-12-й день после ожога пищевода. Бужирование проводится толстыми бужами размером 40F у взрослых, 20F у детей и 30F у подростков. Размер бужа с каждым днем увеличивают, пока больной не начнет свободно глотать. В дальнейшем бужирование повторяют, если при рентгенологическом исследовании вновь появляются признаки стеноза.
• Позднее бужирование выполняют лишь в том случае, если несмотря на глюкокортикоидную терапию развивается рубцовый стеноз пищевода. Бужирование в этом случае начинают спустя несколько недель. Его можно выполнять под контролем эзофагоскопа, с помощью бужей с ниткой-на-правителем или по клинку; бужирование вслепую недопустимо.
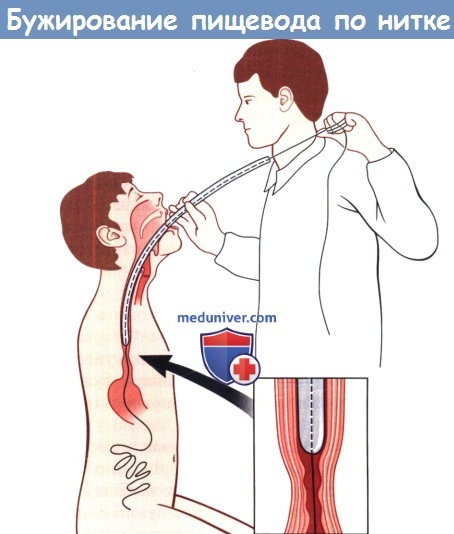
Начинают с подбора бужа подходящего размера с помощью эзофагоскопии. Предварительно с помощью контрастной рентгеноскопии уточняют локализацию стеноза и исключают злокачественную опухоль и множественные стенозы.
Бужирование с ниткой-направителем освобождает от необходимости ежедневного выполнения эзофагоскопии и обеспечивает правильность введения бужа в дистальный отдел пищевода. Применяются фенестрированные бужи. Сначала больной проглатывает свинцовый шарик, прикрепленный к шелковой нитке длиной в несколько метров. Нитку ежедневно приспускают, пока шарик не окажется в желудке, а затем и в кишечнике.
Тогда его положение верифицируют с помощью рентгенографии, нитку фиксируют и по ней начинают вводить в пищевод через стенозированный участок фенестрированные бужи, постепенно увеличивая их размер. Бужирование может занять несколько недель. Когда необходимость в нем отпадает, нитку отрезают на уровне рта, и она вместе с шариком выходит естественным путем.
Цель бужирования состоит в том, чтобы добиться расширения просвета пищевода до размера 45F у взрослых (что соответствует диаметру 15 мм), 30-35F у детей в возрасте до 10 лет и 30-40F у подростков.
Нить можно удалить также через гастростому, а последнюю использовать для ретроградного бужирования от желудка ко рту.
Бужирование таит в себе риск перфорации пищевода. Проведение бужа через нить-направитель устраняет этот риск. Особенно велика опасность перфорации, когда в стенозированной части пищевода имеется участок некроза и образуется слепой карман. Перфорация чревата развитием медиастинита, плеврита или перитонита, что требует наружного дренирования.
Если бужирование пищевода оказывается неэффективным, следует устранить стеноз хирургическим путем, выполнив резекцию пораженного участка с восстановлением непрерывности пищевода сегментом желудка или кишки. В связи с повышенным риском повторного стеноза, а также злокачественной трансформации больных следует взять под медицинское наблюдение и регулярно выполнять контрольную рентгенографию и эндоскопию.
— Также рекомендуем «Симптомы инородного тела пищевода и его удаление»
Оглавление темы «Болезни пищевода»:
- Симптомы химического ожога пищевода и их лечение
- Симптомы инородного тела пищевода и его удаление
- Симптомы перфорации и разрыва пищевода
- Симптомы дивертикула пищевода и его лечение
- Симптомы гастроэзофагеального рефлюкса (ГЭРБ) и его лечение
- Симптомы нарушения моторики пищевода — спазма и ахалазии
- Симптомы перстнеглоточной ахалазии и ее лечение
- Симптомы варикоза вен пищевода и его лечение
- Симптомы грыжи пищеводного отверстия диафрагмы (ГПОД) и его лечение
- Симптомы врожденных аномалий пищевода и их лечение
Источник
