Основные принципы лечения вывихов
Ìèíèñòåðñòâî îáðàçîâàíèÿ Ðîññèéñêîé Ôåäåðàöèè
Ïåíçåíñêèé Ãîñóäàðñòâåííûé Óíèâåðñèòåò
Ìåäèöèíñêèé Èíñòèòóò
Êàôåäðà Òðàâìàòîëîãèè
Çàâ. êàôåäðîé ä. ì. í.,
íà òåìó:
«Îáùèå ïðèíöèïû ëå÷åíèÿ ïåðåëîìîâ è âûâèõîâ»
Âûïîëíèëà: ñòóäåíòêà V êóðñà
Ïðîâåðèë: ê. ì. í., äîöåíò
Ïåíçà 2008
Ïëàí
1. Ïåðâàÿ ïîìîùü
2. Ñïåöèôè÷åñêîå ëå÷åíèå
3. Çàêðûòàÿ ðåïîçèöèÿ
4. Èììîáèëèçàöèÿ
5. Öèðêóëÿðíàÿ ãèïñîâàÿ ïîâÿçêà
6. Ëîíãåòû
7. Ñèíòåòè÷åñêèå ìàòåðèàëû
8. Îñëîæíåíèÿ ïðè èììîáèëèçàöèè ãèïñîâûìè ïîâÿçêàìè
9. Îòêðûòûå ïåðåëîìû
10. Âûâèõè
11. Ïåðåëîìû ó äåòåé
Ëèòåðàòóðà
1. Ïåðâàÿ ïîìîùü
Ïåðâàÿ ïîìîùü ïàöèåíòó ñ âîçìîæíûì ïåðåëîìîì îêàçûâàåòñÿ íà ìåñòå ïðîèñøåñòâèÿ; îñíîâîé íåîòëîæíîãî ëå÷åíèÿ ÿâëÿåòñÿ øèíèðîâàíèå. Ïîïûòêè ðåïîçèöèè ïåðåëîìà èëè âûâèõà íà ìåñòå ïðîèñøåñòâèÿ, êàê ïðàâèëî, íå ïðåäïðèíèìàþòñÿ, åñëè òîëüêî íåò óãðîçû äëÿ æèçíè ïàöèåíòà (èëè äëÿ åãî êîíå÷íîñòè). Ñèòóàöèè, êîãäà äâèæåíèå â ïîâðåæäåííîé êîíå÷íîñòè áûâàåò âîçìîæíûì áåç ïðåäâàðèòåëüíîãî øèíèðîâàíèÿ, î÷åíü ðåäêè. Àäåêâàòíîå øèíèðîâàíèå ïðåäîòâðàùàåò äàëüíåéøåå ïîâðåæäåíèå êîñòè è ìÿãêèõ òêàíåé, ïðåäóïðåæäàåò îñëîæíåíèÿ, óìåíüøàåò áîëü è äåëàåò âîçìîæíîé áîëåå ðàííþþ òðàíñïîðòèðîâêó ïîñòðàäàâøåãî. Ñàìè øèíû äîëæíû áûòü ïðàêòè÷íûìè, íàäåæíûìè è ýôôåêòèâíûìè. Çäåñü óìåñòíî è ïðèìåíåíèå èìïðîâèçèðîâàííûõ øèí, äëÿ êîòîðûõ ìîæåò èñïîëüçîâàòüñÿ ëþáîé ïîäðó÷íûé ìàòåðèàë — îò ãàçåòû äî ïîëîòåíöà.  áîëüøèíñòâå ñëó÷àåâ âïîëíå äîñòóïíû øèíû èç áîëåå ïîäõîäÿùåãî ìàòåðèàëà (äåðåâî, ìåòàëë), à òàêæå íàäóâíûå øèíû, êîòîðûå èñïîëüçóþòñÿ íàðÿäó ñî ñïåöèàëüíûìè óñòðîéñòâàìè, ïðåäíàçíà÷åííûìè äëÿ îïðåäåëåííûõ ïåðåëîìîâ (íàïðèìåð, øèíû Òîìàñà, Ãîâàðäà è Ñåéåðà). Âðà÷è è ïåðñîíàë, îêàçûâàþùèå íåîòëîæíóþ ïîìîùü, äîëæíû õîðîøî çíàòü ðàçëè÷íûå øèíû è óìåòü ïðàâèëüíî èõ íàêëàäûâàòü.
2. Ñïåöèôè÷åñêîå ëå÷åíèå
Ïîñëå îñìîòðà ïàöèåíòà, îöåíêè åãî ñîñòîÿíèÿ è èììîáèëèçàöèè îáëàñòè ïåðåëîìà ïðîâîäèòñÿ ðÿä ëå÷åáíûõ ìåðîïðèÿòèé. Âðà÷ äîëæåí ïîïûòàòüñÿ çàêðûòûì ñïîñîáîì ïðèäàòü àíàòîìè÷åñêîå ïîëîæåíèå îòëîìêàì êîñòè (íàñêîëüêî ýòî âîçìîæíî) â íàäåæäå âîññòàíîâèòü íîðìàëüíóþ ôóíêöèþ è âíåøíèé âèä êîíå÷íîñòè â ìàêñèìàëüíî êîðîòêèå ñðîêè. Ïîñêîëüêó ñî âðåìåíåì ïðîèñõîäèò ðåôîðìèðîâàíèå è ìîäåëèðîâàíèå àíàòîìè÷åñêèõ ñòðóêòóð ÷åëîâå÷åñêîãî òåëà, òî÷íîå ñîïîñòàâëåíèå ôðàãìåíòîâ êîñòè íå âñåãäà íåîáõîäèìî, îñîáåííî åñëè íåò óãëîâîé èëè ðîòàöèîííîé äåôîðìàöèè, à óêîðî÷åíèå êîíå÷íîñòè íå ñëèøêîì âåëèêî. Îäíàêî âðà÷ äîëæåí ïîïûòàòüñÿ âîññòàíîâèòü íîðìàëüíóþ ôóíêöèþ ñóñòàâîâ âûøå è íèæå ìåñòà ïåðåëîìà. Âàæíîå çíà÷åíèå èìååò òàêæå ïî÷òè ïîëíîå ðåïîíèðîâàíèå âíóòðèñóñòàâíûõ ïåðåëîìîâ. Íåîáõîäèìî ó÷èòûâàòü åùå äâà âàæíûõ ìîìåíòà: ðåäóêöèÿ íå äîëæíà ïðîèçâîäèòüñÿ ñëèøêîì áûñòðî, åñëè ýòî ñîïðÿæåíî ñ îïàñíîñòüþ äëÿ ïàöèåíòà; íèêîãäà íå ñëåäóåò ïðèáåãàòü ê ôîðñèðîâàííûì ìàíèïóëÿöèÿì ñ ïåðåëîìîì äëÿ äîñòèæåíèÿ àíàòîìè÷åñêîé öåëîñòíîñòè êîñòè.
3. Çàêðûòàÿ ðåïîçèöèÿ
Ïåðåëîìû ðåïîíèðóþò òðàêöèåé èëè òðàêöèåé ñ äîïîëíèòåëüíûìè ìàíèïóëÿöèÿìè ñ îòëîìêàìè. Òðàêöèÿ òðåáóåò èñïîëüçîâàíèÿ ìÿãêèõ òêàíåé äëÿ ïîääåðæèâàíèÿ è óêðåïëåíèÿ ìåñòà ïåðåëîìà ïîñëå ñîïîñòàâëåíèÿ êîíöîâ êîñòè. Âîññòàíîâëåíèå öåëîñòè êîñòè ìîæåò áûòü çàòðóäíåíî ïðè íàëè÷èè îáøèðíîé ãåìàòîìû â ìåñòå ïåðåëîìà, à òàêæå â òîì ñëó÷àå, åñëè ìÿãêèå òêàíè ìåøàþò ðåïîçèöèè êîñòè èëè êîñòü çàõëåñòíóòà «ïåòëåé» èç ìÿãêèõ òêàíåé. Òðàêöèÿ âñåãäà âûïîëíÿåòñÿ ïî ïðîäîëüíîé îñè êîñòè. Êîãäà ïîïûòêà ìàíèïóëÿöèè ñ ïåðåëîìîì ïðè òðàêöèè óäàëàñü, ïåðåõîäÿò ê ìàíèïóëÿöèè ñ äèñòàëüíûì ôðàãìåíòîì, êîòîðûé ìîæåò áûòü ñìåùåí è óäåðæàí íàäåæíåå, ÷åì ïðîêñèìàëüíûé.
Äëÿ âîññòàíîâëåíèÿ öåëîñòè êîñòè è ñîçäàíèÿ áëàãîïðèÿòíûõ óñëîâèé âàæíà àäåêâàòíàÿ àíåñòåçèÿ. Ñóùåñòâóåò ðÿä ìåòîäîâ ìåñòíîé àíåñòåçèè, ïðèìåíÿåìîé ïðè ðåäóêöèè: ìåñòíàÿ èíôèëüòðàöèÿ àíåñòåòèêà â ãåìàòîìó â îáëàñòè ïåðåëîìà; ðåãèîíàðíàÿ âíóòðèâåííàÿ àíåñòåçèÿ êîíå÷íîñòè; ðåãèîíàðíàÿ áëîêàäà è âíóòðèâåííîå ââåäåíèå ñåäàòèâíûõ ïðåïàðàòîâ, ÷òî âûçûâàåò íåêîòîðóþ àìíåçèþ. Ìîæåò ïîòðåáîâàòüñÿ è îáùàÿ àíåñòåçèÿ, îñîáåííî ó äåòåé.
 íåêîòîðûõ ñëó÷àÿõ çàêðûòàÿ ðåïîçèöèÿ ïðîòèâîïîêàçàíà: ïðè íåçíà÷èòåëüíîì ñìåùåíèè; ïðè íàëè÷èè ïðÿìûõ ïîêàçàíèé ê îïåðàòèâíîìó âìåøàòåëüñòâó è ðåïîçèöèè. Õèðóðãè÷åñêàÿ îïåðàöèÿ ïîêàçàíà â ñëåäóþùèõ ñëó÷àÿõ: ïðè íàëè÷èè ïåðåëîìîâ, ïðè êîòîðûõ âîññòàíîâëåíèå öåëîñòíîñòè êîñòè íåâîçìîæíî ââèäó íåñòàáèëüíîñòè îòëîìêîâ ïðè ðåïîçèöèè; ïðè ïåðåëîìàõ âñëåäñòâèå ÷ðåçìåðíîãî íàïðÿæåíèÿ; ïðè âíóòðèñóñòàâíûõ ïåðåëîìàõ ñî ñìåùåíèåì; ïðè ïåðåëîìàõ, ñî÷åòàþùèõñÿ ñ ïîâðåæäåíèåì àðòåðèé; ïðè ïåðåëîìàõ êîñòåé, ïîðàæåííûõ ìåòàñòàçàìè; ïåðåëîìàõ ó ïàöèåíòîâ, êîòîðûå íå ìîãóò äëèòåëüíîå âðåìÿ îñòàâàòüñÿ â ïîñòåëè; ïðè îòñóòñòâèè äîñòàòî÷íîãî êîëè÷åñòâà ìÿãêèõ òêàíåé äëÿ êîððåêöèè.
4. Èììîáèëèçàöèÿ
Èììîáèëèçàöèÿ ìåñòà ïåðåëîìà ïîñëå ðåïîçèöèè êîñòè íåîáõîäèìà äëÿ ñîõðàíåíèÿ äîñòèãíóòîãî ñòîÿíèÿ îòëîìêîâ è ïðåäóïðåæäåíèÿ ÷ðåçìåðíîé íàãðóçêè â îáëàñòè ïåðåëîìà. Èììîáèëèçàöèÿ íå äîëæíà îãðàíè÷èâàòü ïîäâèæíîñòü íåïîâðåæäåííûõ ñóñòàâîâ (îñîáåííî ó âçðîñëûõ) è ìåøàòü ïàöèåíòó ïåðåäâèãàòüñÿ. Äëÿ èììîáèëèçàöèè ìåñòà ïåðåëîìà ìîæåò èñïîëüçîâàòüñÿ ãèïñîâàÿ èëè ñèíòåòè÷åñêàÿ ïîâÿçêà, âûòÿæåíèå èëè ôèêñàöèÿ.  äàííîé ãëàâå îáñóæäàåòñÿ òîëüêî èììîáèëèçàöèÿ ñ ïîìîøüþ ãèïñîâîé èëè ñèíòåòè÷åñêîé ïîâÿçêè.
Ãèïñîâàÿ ïîâÿçêà ïðåäñòàâëÿåò ñîáîé ìàðëþ, ïðîïèòàííóþ äåêñòðîçîé èëè êðàõìàëîì è ïîëóãèäðèðîâàííûì ñóëüôàòîì êàëüöèÿ. Ïðè ñîåäèíåíèè ñ âîäîé ãèïñ êðèñòàëëèçóåòñÿ ñ âûäåëåíèåì òåïëà. Âðåìÿ çàòâåðäåâàíèÿ ãèïñà ïðÿìî ïðîïîðöèîíàëüíî òåìïåðàòóðå âîäû è êîëè÷åñòâó âûäåëÿåìîãî òåïëà ïðè ðåàêöèè ïðèñîåäèíåíèÿ êàëüöèåì ìîëåêóë âîäû. ×åì ãîðÿ÷åå âîäà, òåì áûñòðåå ïðîèñõîäèò çàòâåðäåâàíèå ãèïñà è òåì áîëüøå âûäåëÿåòñÿ òåïëà. Îáðàçóþùååñÿ òåïëî ìîæåò âûçâàòü äèñêîìôîðò ó ïàöèåíòà è (ïðè îòñóòñòâèè ïðîêëàäêè) äàæå îæîã. Êðèñòàëëèçàöèÿ ãèïñà ìîæåò áûòü çàìåäëåíà ïðè èñïîëüçîâàíèè õîëîäíîé âîäû èëè ïðè äîáàâëåíèè â âîäó ñîëè.
Ïðè íåêîòîðûõ ïåðåëîìàõ íàêëàäûâàåòñÿ öèðêóëÿðíàÿ ïîâÿçêà èëè øèíà. Îáû÷íî èììîáèëèçóþòñÿ ñóñòàâû âûøå è íèæå ìåñòà ïåðåëîìà. Êðîìå òîãî, ïîâÿçêîé óäåðæèâàþòñÿ îòëîìêè êîñòè ïîñëå åå ðåïîçèöèè. Äëÿ ýòîãî êîíå÷íîñòü íåîáõîäèìî îáåðíóòü âàòîé, òðèêî è íàëîæèòü òðè ñëîÿ ãèïñîâîãî áèíòà. Åñëè ïðåäïîëàãàåòñÿ ðàçâèòèå îòåêà, òî êîñòíûå âûñòóïû ñëåäóåò õîðîøî óêðûòü âàòîé äî íàëîæåíèÿ ãèïñîâîé ïîâÿçêè.
5. Öèðêóëÿðíàÿ ãèïñîâàÿ ïîâÿçêà
Ñóùåñòâóåò ðÿä ðåêîìåíäàöèé ïî íàëîæåíèþ öèðêóëÿðíîé ãèïñîâîé ïîâÿçêè. Ïðåæäå ÷åì ãèïñîâûé áèíò áóäåò îïóùåí â âîäó, åãî ñëåäóåò ðàçâåðíóòü íà 5-7,5 ñì, ñ òåì, ÷òîáû åãî êîíåö ìîæíî áûëî ëåãêî íàéòè.  áîëüøèíñòâå ñëó÷àåâ èñïîëüçóåòñÿ òåïëàÿ âîäà. Ãèïñîâûé áèíò äîëæåí áûòü êàê ìîæíî øèðå, ÷òîáû ïîêðûòü âñþ ïîðàæåííóþ îáëàñòü. Åãî äåðæàò â âîäå äî ïðåêðàùåíèÿ âûäåëåíèÿ ïóçûðüêîâ âîçäóõà. Çàòåì åãî áåðóò çà îáà êîíöà è îòæèìàþò âîäó, íå âûêðó÷èâàÿ; ïðè ýòîì íåæåëàòåëüíî «ðàçìàòûâàíèå» áèíòà.
Ïîâÿçêà âñåãäà íàêëàäûâàåòñÿ â òîì æå íàïðàâëåíèè, ÷òî è âàòíàÿ ïðîêëàäêà; åå ñëåäóåò íàêàòûâàòü äîìèíèðóþùåé ðóêîé áåç ïåðåìåùåíèÿ ïàöèåíòà âî âðåìÿ ïðîöåäóðû áèíòîâàíèÿ. Êàæäûé ïîñëåäóþùèé ñëîé áèíòà äîëæåí ïîêðûâàòü ïðåäûäóùèé íà 50%; áèíòîâàíèå ïðîèçâîäèòñÿ íåïðåðûâíî. Ïîâÿçêà ìîäåëèðóåòñÿ ëàäîíÿìè (âîçâûøåíèÿ â ìåñòå îòõîæäåíèÿ áîëüøîãî ïàëüöà). Òàê êàê ïî êðàÿì ïîâÿçêà èíîãäà èñòîí÷àåòñÿ, ïîìîùíèê ìîæåò ïîäîãíóòü åå, îáåñïå÷èâ, òàêèì îáðàçîì, ðàâíîìåðíîñòü ïîêðûòèÿ, îñîáåííî ó åå íèæíåãî êðàÿ. Áèíò ñëåäóåò íàêëàäûâàòü ñ ìèíèìàëüíûì íàòÿæåíèåì, íè â êîåì ñëó÷àå íå ìåíÿÿ åãî íàïðàâëåíèÿ. Ñðàçó æå ïîñëå íàëîæåíèÿ ïîâÿçêó ñëåäóåò ïðèãëàäèòü è îòìîäåëèðîâàòü (âîçâûøåíèÿìè ëàäîíåé) â íàïðàâëåíèè, ïðîòèâîïîëîæíîì õîäó áèíòîâàíèÿ, ÷òî ïîçâîëÿåò ïîëó÷èòü ãîìîãåííóþ ôîðìó.
 òåõ ñëó÷àÿõ, êîãäà äëÿ èììîáèëèçàöèè ñóñòàâà ïîâÿçêà íàêëàäûâàåòñÿ â íåñêîëüêî ñëîåâ, ìîæíî ïðèáåãíóòü ê äîïîëíèòåëüíûì ìàíèïóëÿöèÿì â ìåñòå ïåðåëîìà, ÷òîáû îáåñïå÷èòü íàäëåæàùóþ ðåïîçèöèþ îòëîìêîâ, ïîêà ãèïñ åùå íå çàòâåðäåë.
Ìîäåëèðîâàíèå, îñóùåñòâëÿåìîå, êàê óæå îòìå÷àëîñü, âîçâûøåíèÿìè ëàäîíåé, äîëæíî áûòü çàâåðøåíî äî êðèñòàëëèçàöèè ãèïñà. Ãèïñ íåëüçÿ ïîäâåðãàòü ðåêðèñòàëëèçàöèè, ïîýòîìó ïðè íåîáõîäèìîñòè êîððåêöèè ïîâÿçêè åãî íóæíî ñëîìàòü; îäíàêî èììîáèëèçàöèÿ â ýòîì ñëó÷àå áóäåò íåýôôåêòèâíîé.
Ãèïñîâàÿ ïîâÿçêà äîëæíà áûòü íàëîæåíà òàê, ÷òîáû îíà äëèòåëüíîå âðåìÿ ëåãêî ïåðåíîñèëàñü ïàöèåíòîì. Åå ñëåäóåò ïðèâåñòè â ïîðÿäîê è îáðåçàòü äî òðåáóåìîé äëèíû, ïîñëå ÷åãî îñíîâó ìîæíî ïîäâåðíóòü èëè çàãíóòü êíàðóæè è ïðèæàòü ñâåðõó îäíèì ñëîåì áèíòà.
Ïîñëå òîãî êàê ïîâÿçêà íàëîæåíà, îòìîäåëèðîâàíà è ðàçãëàæåíà, åé äàþò âûñîõíóòü. Ãèïñ çàñòûâàåò â òå÷åíèå 15 — 30 ìèíóò, íî äëÿ åãî ïîëíîãî çàòâåðäåíèÿ íåîáõîäèìî ïðèìåðíî 24 ÷àñîâ.  òå÷åíèå ýòîãî âðåìåíè ïîâÿçêà íå äîëæíà èñïûòûâàòü íàãðóçîê èëè ïîäâåðãàòüñÿ âîçäåéñòâèþ âëàãè.
6. Ëîíãåòû
Ãèïñîâûå ëîíãåòû íàêëàäûâàþò ïðè íåêîòîðûõ ïåðåëîìàõ, à òàêæå ïðè îòåêå ìÿãêèõ òêàíåé. Ëîíãåòà ïîçâîëÿåò îñóùåñòâëÿòü (ïðè íåîáõîäèìîñòè) âèçóàëüíûé êîíòðîëü è ëå÷åáíûå ìåðîïðèÿòèÿ â îáëàñòè ïåðåëîìà.
Ëîíãåòà ïîçâîëÿåò òàêæå îáåñïå÷èòü íàäëåæàùóþ èììîáèëèçàöèþ áåç îïàñåíèÿ îñòàòî÷íûõ ÿâëåíèé âñëåäñòâèå ñäàâëåíèÿ ñîñóäîâ è íåðâîâ.
Ñóùåñòâóåò íåñêîëüêî ñïîñîáîâ èçãîòîâëåíèÿ òàêîé ïîâÿçêè, íî â ïðèíöèïå ëîíãåòà ïðåäñòàâëÿåò ñîáîé îäèí ñëîé òðèêîòàæíîé îñíîâû ñ âàòíîé ïðîêëàäêîé (èëè áåç íåå) è ïðèìåðíî 10 ñëîåâ ãèïñîâûõ áèíòîâ, îáðåçàííûõ äî ñîîòâåòñòâóþùåé äëèíû. Êðàÿ ëîíãåòû äîëæíû áûòü îòìîäåëèðîâàíû è ðàçãëàæåíû, ÷òîáû íå ïðè÷èíÿòü íåóäîáñòâà áîëüíîìó. Ëîíãåòà íàêëàäûâàåòñÿ âî âëàæíîì ñîñòîÿíèè è ïîìåùàåòñÿ íà âàòíóþ èëè ýëàñòè÷íóþ ïðîêëàäêó. Òàêàÿ ïðîêëàäêà íå äîëæíà ïðèëåãàòü ñëèøêîì òóãî èëè ñäàâëèâàòü ñîñóäû è íåðâû. Ñóùåñòâóåò ìíîæåñòâî ãîòîâûõ ëîíãåò, êîòîðûå ìîæíî èñïîëüçîâàòü òàì, ãäå îíè ñïîñîáíû îáåñïå÷èòü óäîáíóþ èììîáèëèçàöèþ òîãî èëè èíîãî ó÷àñòêà.
7. Ñèíòåòè÷åñêèå ìàòåðèàëû
Íåêîòîðîå âðåìÿ ãîòîâûå ïîâÿçêè èç ñèíòåòè÷åñêèõ ìàòåðèàëîâ èìåëèñü â ñâîáîäíîé ïðîäàæå. Ðàíüøå äëÿ èõ èñïîëüçîâàíèÿ áûë íåîáõîäèì ñïåöèàëüíûé èñòî÷íèê ñâåòà èëè òðåáîâàëîñü êàêîå-òî èíîå óñòðîéñòâî äëÿ òîãî, ÷òîáû øèíà ñîîòâåòñòâîâàëà ìåñòó ïåðåëîìà.  íàñòîÿùåå âðåìÿ ïðèìåíÿþòñÿ íîâûå ìàòåðèàëû, êîòîðûå ìîæíî ïîãðóæàòü â õîëîäíóþ âîäó, ðàñêàòûâàòü, êàê ãèïñîâûé áèíò, è ëåãêî ìîäåëèðîâàòü. Ïðåèìóùåñòâ ó ñèíòåòè÷åñêèõ ïîâÿçîê ìíîãî: îíè ëåãêè, óäîáíû, ïðî÷íû è âîäîíåïðîíèöàåìû; ïàöèåíò ìîæåò íàãðóæàòü èõ ÷åðåç 20 ìèíóò ïîñëå íàëîæåíèÿ. Îíè îñîáåííî ïðèãîäíû äëÿ ïîâòîðíîé èììîáèëèçàöèè.
8. Îñëîæíåíèÿ ïðè èììîáèëèçàöèè ãèïñîâûìè ïîâÿçêàìè
Ïðè èñïîëüçîâàíèè ãèïñîâûõ ïîâÿçîê, êàê è ïðè äðóãèõ ìåòîäàõ ëå÷åíèÿ, ìîãóò âîçíèêíóòü îñëîæíåíèÿ. Íåïëîòíî íàëîæåííàÿ ïîâÿçêà, äîïóñêàþùàÿ ïîäâèæíîñòü, ìîæåò íàðóøèòü ðåïîçèöèþ îòëîìêîâ è ïðèâåñòè ê âîçíèêíîâåíèþ èçúÿçâëåíèé è ññàäèí ñ ïîñëåäóþùèì ïðèñîåäèíåíèåì èíôåêöèè. Ïàöèåíòà ñëåäóåò ïðîèíñòðóêòèðîâàòü î íåîáõîäèìîñòè ïîâòîðíîãî îáðàùåíèÿ â îòäåëåíèå íåîòëîæíîé ïîìîùè (èëè âûçîâà âðà÷à) â ñëó÷àå óñèëåíèÿ áîëè èëè ïîÿâëåíèÿ ïîêàëûâàíèÿ äèñòàëüíåå ìåñòà ïåðåëîìà èëè â îáëàñòè, îõâà÷åííîé ãèïñîâîé ïîâÿçêîé. Áîëåå òîãî, â ïåðâûå 24-36 ÷àñîâ ïàöèåíò äîëæåí íàõîäèòüñÿ ïîä íàáëþäåíèåì âðà÷à ââèäó âîçìîæíîãî ïîÿâëåíèÿ áîëè è ïîáëåäíåíèÿ êîæè, èñ÷åçíîâåíèÿ ïóëüñà, âîçíèêíîâåíèÿ ïàðåñòåçèè è ïàðàëè÷à; ïðè ýòîì ïðîâîäèòñÿ îöåíêà åãî íåâðîëîãè÷åñêîãî ñòàòóñà è ñîñòîÿíèÿ ñîñóäîâ. Èçáåæàòü òàêèõ îñëîæíåíèé ìîæíî, îòêàçàâøèñü îò íàëîæåíèÿ öèðêóëÿðíîé ãèïñîâîé ïîâÿçêè â îáëàñòè ïåðåëîìà ñ ìàññèâíûì îòåêîì èëè íåäîñòàòî÷íûì êðîâîîáðàùåíèåì, à òàêæå ïðè íàðóøåíèè ÷óâñòâèòåëüíîñòè ëþáîãî ãåíåçà.
Êîëè÷åñòâî âàòû èëè ïðîêëàäîê, èñïîëüçóåìûõ ïåðåä íàëîæåíèåì ãèïñîâîé ïîâÿçêè, îïðåäåëÿåòñÿ ñ ó÷åòîì ïðåäïîëàãàåìîãî îòåêà, à òàêæå íåîáõîäèìîñòè çàùèòû âûñòóïàþùèõ ó÷àñòêîâ êîñòè.
Ïðè óìåíüøåíèè îòåêà è ïðè ïîâòîðíîì íàëîæåíèè ïîâÿçêè èñïîëüçóåòñÿ ìåíüøå ïðîêëàäîê, òàê ÷òî èììîáèëèçàöèÿ â îáëàñòè ïåðåëîìà íå íàðóøàåòñÿ.
Ïðè ëþáûõ ïåðåëîìàõ íåçàâèñèìî îò ìåòîäà èììîáèëèçàöèè ñëåäóåò ïðèäàòü âîçâûøåííîå ïîëîæåíèå ïîâðåæäåííîé êîíå÷íîñòè, îáëîæèòü åå ëüäîì è îáåñïå÷èòü ïîëíûé ïîêîé â ïåðâûå 2-3 äíÿ.
Ïðè ïîñòóïëåíèè â ÎÍÏ ïàöèåíòà ñ ìàññèâíûì îòåêîì, âûçâàííûì êàêîé-ëèáî òðàâìîé ñîñóäîâ è íåðâîâ (èëè â ñëó÷àå ïîäîçðåíèÿ íà òàêóþ òðàâìó), öèðêóëÿðíóþ ãèïñîâóþ ïîâÿçêó ðàññåêàþò ïî âñåé äëèíå. Âàòíóþ ïðîêëàäêó è òðèêîòàæíóþ îñíîâó ðàçðåçàþò íîæíèöàìè; âñÿ ïîâÿçêà äîëæíà áûòü ðàñêðûòà äëÿ óìåíüøåíèÿ îòåêà è âîññòàíîâëåíèÿ öèðêóëÿöèè.
Åñëè íåîáõîäèìà «äâóñòâîð÷àòàÿ» ïîâÿçêà, òî ãèïñ, âàòó è îñíîâó ðàññåêàþò ñ ïðîòèâîïîëîæíîé ñòîðîíû. Îáå ïîëîâèíû ïîâÿçêè çàòåì ñîåäèíÿþò õëîï÷àòîáóìàæíûì ýëàñòè÷íûì áèíòîì.
Ñëåäóåò ïðîèíôîðìèðîâàòü ïàöèåíòà íå òîëüêî î íåîáõîäèìîñòè íàáëþäåíèÿ çà ñîñòîÿíèåì êîíå÷íîñòè (îòåê), íî è î âîçìîæíîì ïîÿâëåíèè íåêîòîðîé ïîäâèæíîñòè â ìåñòå ïåðåëîìà äî òåõ ïîð, ïîêà íå ñôîðìèðóåòñÿ ìîçîëü.
Êðîìå òîãî, ïàöèåíò äîëæåí çíàòü î âîçíèêíîâåíèè çóäà ïîä ïîâÿçêîé â ïåðèîä çàæèâëåíèÿ; èñïîëüçîâàíèå ïðè ýòîì êðþ÷êîâ, ïðîâîëîêè èëè äðóãèõ èíñòðóìåíòîâ î÷åíü îïàñíî ââèäó âîçìîæíîãî ïîâðåæäåíèÿ êîæè è âíåñåíèÿ èíôåêöèè.
9. Îòêðûòûå ïåðåëîìû
Åñëè ìÿãêèå òêàíè íàä ïåðåëîìîì ïîâðåæäåíû, òî â ïåðâóþ î÷åðåäü âíèìàíèå äîëæíî áûòü îáðàùåíî èìåííî íà íèõ. Ýòè òêàíè äîëæíû áûòü î÷èùåíû, à èõ êðàÿ èññå÷åíû; çàòåì ïðèíèìàåòñÿ ðåøåíèå îòíîñèòåëüíî ïåðâè÷íîãî èëè âòîðè÷íîãî çàêðûòèÿ ðàíû. Åñëè ðàíà ñîîáùàåòñÿ ñ ïåðåëîìîì, òî íåîáõîäèìî åå ïðîìûòü è î÷èñòèòü. Ðåøåíèå î ïðîôèëàêòè÷åñêîì íàçíà÷åíèè àíòèáèîòèêîâ, ïðîòèâîñòîëáíÿ÷íîé ñûâîðîòêè è ñòîëáíÿ÷íîãî èììóíîãëîáóëèíà äîëæíî áûòü ïðèíÿòî íå ïîçäíåå ÷åì ÷åðåç 3 ÷ ïîñëå ïîâðåæäåíèÿ: òîëüêî â ýòîì ñëó÷àå äîñòèãàåòñÿ ïîëîæèòåëüíûé ðåçóëüòàò. Åñëè äëÿ èììîáèëèçàöèè ïåðåëîìà íåîáõîäèìà ãèïñîâàÿ ïîâÿçêà, òî â íåé ìîæåò áûòü ñäåëàíî îêíî äëÿ íàáëþäåíèÿ çà çàæèâëåíèåì ïîâðåæäåííûõ ìÿãêèõ òêàíåé, ê êîòîðûì ïðèáèíòîâûâàþò íåñêîëüêî ñëîåâ ìàðëè äî íàëîæåíèÿ ãèïñîâîé ïîâÿçêè.
10. Âûâèõè
Âûâèõ —
ýòî ïîëíûé ðàçðûâ êàïñóëû ñóñòàâà ñ ïðåêðàùåíèåì êîíòàêòà ñóñòàâíûõ ïîâåðõíîñòåé. Ïîäâûâèõ,
â îòëè÷èå îò âûâèõà ïðåäñòàâëÿåò ÷àñòè÷íîå íàðóøåíèå êîíòàêòà ñóñòàâíûõ ïîâåðõíîñòåé; îí ÷àùå ñî÷åòàåòñÿ ñ ïåðåëîìîì.
Êëèíè÷åñêèå ïðèçíàêè âûâèõà àíàëîãè÷íû íàáëþäàåìûì ïðè ïåðåëîìå. Ïàöèåíò èñïûòûâàåò áîëü, óòðà÷èâàåòñÿ íîðìàëüíîå äâèæåíèå â ñóñòàâå, íàïðÿãàþòñÿ ìûøöû. Äëÿ îöåíêè ñîñòîÿíèÿ ñóñòàâà íåîáõîäèìî ðåíòãåíîëîãè÷åñêîå èññëåäîâàíèå; äëÿ òî÷íîãî îïðåäåëåíèÿ ïîðàæåíèÿ îñîáåííî âàæíû ñíèìêè â äâóõ ïðîåêöèÿõ ïîä ïðÿìûì óãëîì. Âåñüìà âàæíî òàêæå èññëåäîâàòü ïåðèôåðè÷åñêèå ñîñóäû è íåðâû, òàê êàê ïðè âûâèõàõ ÷àñòîòà íåðâíî-ñîñóäèñòûõ ïîâðåæäåíèé âîçðàñòàåò, îñîáåííî â îáëàñòè ïëå÷åâîãî è êîëåííîãî ñóñòàâîâ. Ïîñëå óñòðàíåíèÿ âûâèõà ñëåäóåò ïîëó÷èòü íåîáõîäèìûå ðåíòãåíîãðàììû è ïðîâåñòè îáñëåäîâàíèå ñ ðåãèñòðàöèåé åãî ðåçóëüòàòîâ.
11. Ïåðåëîìû ó äåòåé
Ïåðåëîìû ó äåòåé îòëè÷àþòñÿ îò ïåðåëîìîâ ó âçðîñëûõ. Âçðîñëûå ïîäâåðæåíû áîëåå ðàçíîîáðàçíûì ïîâðåæäåíèÿì; ó äåòåé æå ïðè÷èíû ïåðåëîìîâ îáû÷íî î÷åíü ïðîñòû, íàïðèìåð ïðÿìîå âîçäåéñòâèå ñèëû. Êîñòíûå èçìåíåíèÿ è èñõîä ýòèõ ïåðåëîìîâ, êàê ïðàâèëî, ïðåäñêàçóåìû.
Ñáîð àíàìíåçà (îñîáåííî óòî÷íåíèå ìåõàíèçìà òðàâìû) ó ìëàäåíöåâ è äåòåé, áåçóñëîâíî, áîëåå òðóäåí. Êëèíè÷åñêèå ïðèçíàêè íå èìåþò áîëüøèõ ðàçëè÷èé, îäíàêî ñëåäóåò îáðàòèòü îñîáîå âíèìàíèå íà ïîâåäåíèå ðåáåíêà. Ìëàäåíöû è äåòè íå ïðèíèìàþò íèêàêîé ïîçû, êîòîðàÿ ïðè÷èíÿåò áîëü, è íå ïðîèçâîäÿò íèêàêèõ äâèæåíèé, óñèëèâàþùèõ åå.
Ðåíòãåíîëîãè÷åñêîå èññëåäîâàíèå íåîáõîäèìî, íî èíòåðïðåòàöèÿ åãî äàííûõ ó äåòåé çàòðóäíåíà ââèäó îòñóòñòâèÿ îññèôèêàöèè. Ïåðåëîìû ÷åðåç ýïèôèçàðíóþ ïëàñòèíêó (êîòîðûå ñîñòàâëÿþò 15% ïåðåëîìîâ ó äåòåé) òðåáóþò ýêñïåðòíîé îöåíêè. Ëþáîé äåôåêò êîñòè ïîäîçðèòåëåí íà ïåðåëîì. Ïîÿâëåíèå ñêëàäîê èëè èçìåíåíèå êîíòóðîâ êîðòèêàëüíîãî ñëîÿ (òîðçèîííûé èëè ñãèáàòåëüíûé ïåðåëîì) ëåãêî ïðîñìîòðåòü, åñëè íå îáðàòèòü íà ýòî îñîáîãî âíèìàíèÿ ïðè ÷òåíèè ðåíòãåíîãðàìì. Íåâûÿâëåííûé ïåðåëîì ýïèôèçà ìîæåò âïîñëåäñòâèè ïîñëóæèòü ïðè÷èíîé íàðóøåíèÿ ðîñòà êîñòè è îãðàíè÷èòü ïîëüçîâàíèå êîíå÷íîñòüþ.
Ïðèíöèïû ëå÷åíèÿ ïåðåëîìîâ ïðîñòû, ïðè ýòîì íàèáîëåå âàæíîå çíà÷åíèå èìååò âîññòàíîâëåíèå öåëîñòíîñòè êîñòè. Õîòÿ íåêîòîðàÿ óãëîâàÿ äåôîðìàöèÿ ó äåòåé âïîëíå äîïóñòèìà, íàëè÷èå ðîòàöèîííîé äåôîðìàöèè ñîâåðøåííî íåïðèåìëåìî. Êîñòè ó äåòåé ðåìîäåëèðóþòñÿ â îòâåò íà ëèíåéíîå äåéñòâèå ñèëû, ïîýòîìó ïîëíîå âîññòàíîâëåíèå öåëîñòíîñòè êîñòè ó íèõ íå ñòîëü âàæíî. ×åì ìåíüøå âîçðàñò ðåáåíêà, òåì ïðîêñèìàëüíåå ïîâðåæäàåòñÿ ýïèôèçàðíàÿ ïëàñòèíêà è òåì áîëüøå ñòåïåíü ðåìîäåëèðîâàíèÿ, à çíà÷èò, è ñòåïåíü ïðèåìëåìîé óãëîâîé äåôîðìàöèè. Ýòî îñîáåííî ñïðàâåäëèâî, åñëè ïåðåëîì ëîêàëèçóåòñÿ â îäíîì èç ïðîêñèìàëüíûõ øàðíèðíûõ ñóñòàâîâ. Ïîñêîëüêó ðîñò êîñòè ìîæåò ñòèìóëèðîâàòüñÿ, íåêîòîðîå íàëîæåíèå îòëîìêîâ äðóã íà äðóãà èëè èõ áîêîâîå ñìåùåíèå æåëàòåëüíî â îïðåäåëåííûõ âîçðàñòíûõ ãðóïïàõ, îñîáåííî ïðè ïåðåëîìàõ íèæíèõ êîíå÷íîñòåé.
Ïðèíöèïû ëå÷åíèÿ ïåðåëîìîâ ó äåòåé òàêèå æå, êàê ó âçðîñëûõ, íî ïðèìåíÿåìûå ìåòîäû ðàçëè÷íû. Âîññòàíîâëåíèå öåëîñòíîñòè êîñòè âñåãäà îñóùåñòâëÿåòñÿ ñ îñòîðîæíîñòüþ è ìîæåò òðåáîâàòü îáùåé àíåñòåçèè. Èììîáèëèçàöèÿ ïåðåëîìà ó ðåáåíêà äîëæíà áûòü äîñòàòî÷íîé äëÿ ïðåäóïðåæäåíèÿ ëþáîé äåôîðìàöèè áåç âîçíèêíîâåíèÿ äèñêîìôîðòà. Èíîãäà íåîáõîäèìà èììîáèëèçàöèÿ ñóñòàâîâ âûøå è íèæå ìåñòà ïåðåëîìà (ââèäó àêòèâíîñòè ðåáåíêà).  îòëè÷èå îò âçðîñëûõ ïîñòîÿííàÿ òóãîïîäâèæíîñòü ñóñòàâîâ ó äåòåé ïðàêòè÷åñêè íåèçâåñòíà. Ïîýòîìó ïîäîáíàÿ èììîáèëèçàöèÿ ñóñòàâîâ ó íèõ âïîëíå ïðèåìëåìà. Ïåðèîä èììîáèëèçàöèè ó äåòåé êîðî÷å, òàê êàê ïåðåëîì êîñòè çàæèâàåò áûñòðî. Ñêîðîñòü çàæèâëåíèÿ îáðàòíî ïðîïîðöèîíàëüíà âîçðàñòó. Íåñðàùåíèå êîñòåé ó äåòåé íàáëþäàåòñÿ íå÷àñòî, ïîýòîìó îòêðûòûå ñïîñîáû âîññòàíîâëåíèÿ ïðèìåíÿþòñÿ ðåäêî.  òåõ ñëó÷àÿõ, êîãäà ïðè êëèíè÷åñêîì îáñëåäîâàíèè ðåáåíêà âîçíèêàåò ïîäîçðåíèå íà ïåðåëîì, íî îí íå îáíàðóæèâàåòñÿ íà ðåíòãåíîãðàììå, âñåãäà ðåêîìåíäóåòñÿ êîíñåðâàòèâíîå ëå÷åíèå ñ èììîáèëèçàöèåé, òàêîé êàê òûëüíîå øèíèðîâàíèå. Ðàáîòà îðòîïåäà-òðàâìàòîëîãà èëè ïåäèàòðà, íàáëþäàþùåãî ïàöèåíòà, îáëåã÷àåòñÿ ïðè ñîîòâåòñòâóþùåé èììîáèëèçàöèè, îáêëàäûâàíèè êîíå÷íîñòè ëüäîì, ïðèäàíèè åé âîçâûøåííîãî ïîëîæåíèÿ è îáåñïå÷åíèè ïîêîÿ.
Ëèòåðàòóðà
1. «Íåîòëîæíàÿ ìåäèöèíñêàÿ ïîìîùü», ïîä ðåä. Äæ.Ý. Òèíòèíàëëè, Ðë. Êðîóìà, Ý. Ðóèçà, Ïåðåâîä ñ àíãëèéñêîãî ä-ðà ìåä. íàóê Â.È. Êàíäðîðà, ä. ì. í. Ì.Â. Íåâåðîâîé, ä-ðà ìåä. íàóê À.Â. Ñó÷êîâà, ê. ì. í. À.Â. Íèçîâîãî, Þ.Ë. Àì÷åíêîâà; ïîä ðåä.Ä. ì. í.Â.Ò. Èâàøêèíà, Ä.Ì. Í.Ï.Ã. Áðþñîâà; Ìîñêâà «Ìåäèöèíà» 2001
2. Âîåííî-ïîëåâàÿ òåðàïèÿ. Ïîä ðåäàêöèåé Ãåìáèöêîãî Å.Â. — Ë.; Ìåäèöèíà, 1987. — 256 ñ.
ñîäåðæàíèå ..
297
298
299 ..
Источник
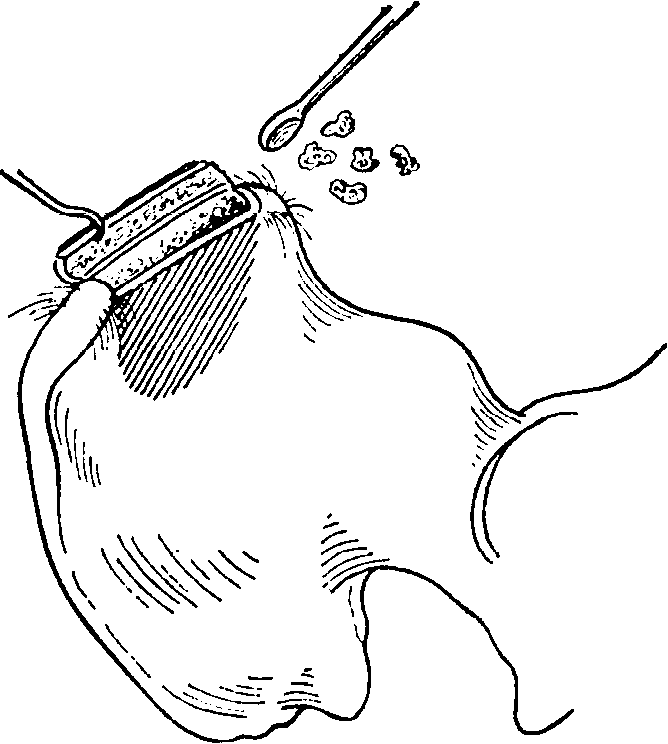
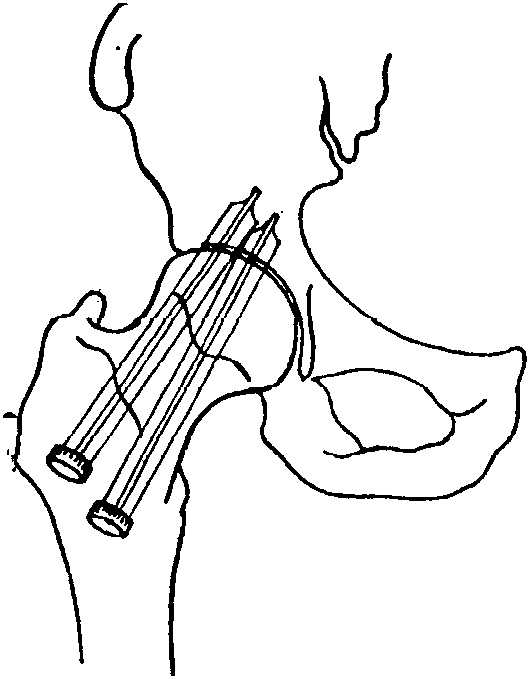
Рис.
8-73. Взятие
губчатого вещества кости из крыла
подвздошной кости.
III. Крючком
снимается верхняя кожная пластинка
толщиной в
1 см
и острой ложечкой вынимаются участки
губчатого вещества кости
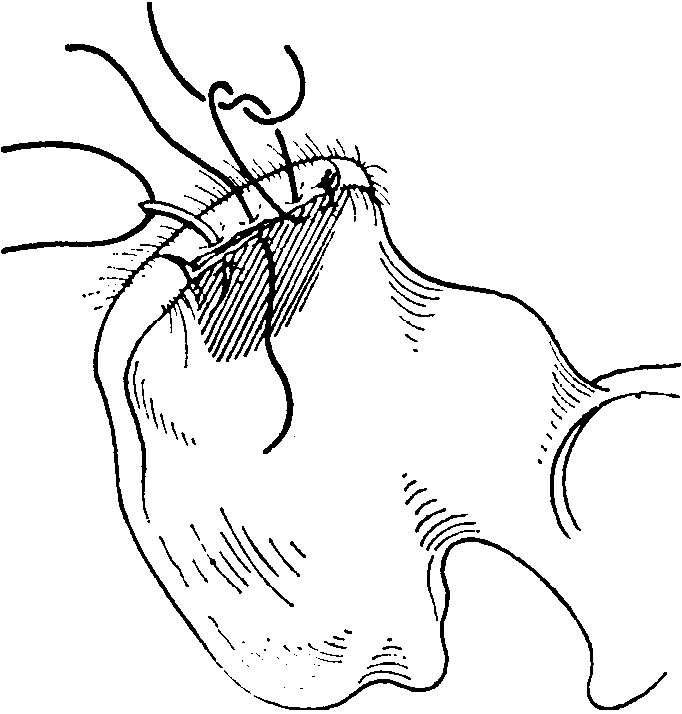
Рис.
8-74. Взятие
губчатого вещества кости из крыла
подвздошной кости,
IV. Костная
крышка пришивается на свое место
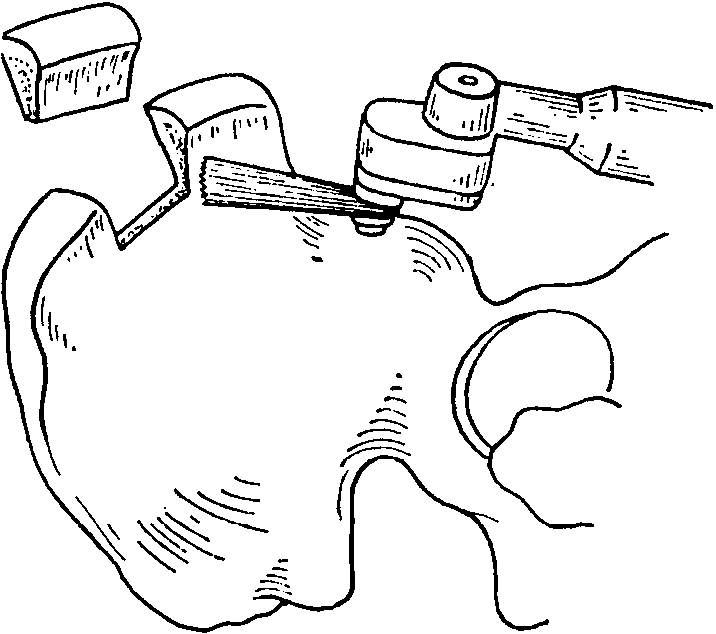
Рис.
8-75.
Выпиливание осциллирующей пилой
определенных костных форм (например,
изогнутого костного фрагмента)
Перпейдикулярно
кйодвздошному гребню кость выбивается
долотом до глубины в
1 см
и затем широким плоским долотом или
осцилляционной пилой от подвздошного
гребня там, где берут свое начало брюшные
мышцы, удаляется кортикальный слой
(рис.
8-73). Из
обнаженной таким образом губчатой
кости при помощи острой ложечки берется
материал для пересадки. Затем кортикальная
пластина помещается на место, и оставшийся
край фасции прикрепляется рядом узловых
швов (рис.
8-74).
В тех случаях,
когда нужна гибкая спонгиоз-ная пластинка
с наружной или внутренней поверхности
подвздошной кости, то не обивают верхушку
гребня, а вырезают пластинку вдоль его
наружного или внутреннего края. Сняв
надкостницу, наносят на кость контуры
будущего трансплантата и под защитой
рычагов сбивают или вырезают осцилляционной
пилой пластинку. Если подвздошная кость
прорезается насквозь, то получается
спонгиозная пластинка с обеих сторон
покрытая тонким слоем кортикальной
структуры (рис.
8-75).
Возникший таким образом дефект
подвздошной кости не устраняется. Если
работают остеотомом, то получают такой
трансплантат, одна поверхность которого
кортикальная, а другая —губчатая.
Поместив на место мышцу наложив сифонный
дренаж, накладывают на фасцию и кожу
шов, на чем и заканчивается операция.
Спонгиозную
пластинку
без кортикального слоя можно взять из
вертела бедра,
а небольшое количество
— даже из
головки большеберцовой кости. Вертел
в этом случае вскрывается латерально.
Большая латеральная мышца бедра
отводится п вентральную сторону, и
около места начала мышцы производят
поперечный разрез. Освобождая кость
на высоте безымянной линии, на кортикальном
слое вырезают костное окно размером
15х15
мм,
через него костной ложкой проникают в
вертел и берут там необходимое количество
спонгиозной части кости. Если для
автотрансплантации удаляется значительная
часть кости, то вместо нее закладывается
предпочтительно консервированная
спонгиозная стружка или киль-ская
кость, способствующие быстрой регенерации
костной ткани.
Спонгиозную часть
кости для автотрансплантации из головки
большеберцовой кости можно получить,
используя ту же технику. На уровне
шероховатости большеберцовой кости
производят косое сечение. Затем на
медиальной поверхности кости вырезают
костное окно, через которое костной
ложкой извлекается спонгиозный слой.
Костное окно закрывается, и на кожу
накладывается шов. После извлечения
спонгиозного слоя наружная фиксация
не применяется.
О вывихе говорят,
когда образующие сустав, прилегающие
друг к другу концы костей по какой-то
причине теряют контакт между собой.
Вывих обычно
является последствием повреждения, но
существуют также и врожденные и т. н.
патологические вывихи. При травматическом
вывихе надрывается суставная капсула,
в результате чего становится возможным
смещение суставных концов.
Диагноз вывиха
на основании клинических симптомов и
рентгеновских признаков поставить
просто. Эластичная фиксация, боль и
деформация сустава быстро приводят к
постановке правильного диагноза.
Принцип лечения
вывихов уже
столетиями не меняется. Задача хирурга
и впредь состоит в том, чтобы как можно
раньше репонировать отдаленные друг
от друга суставные концы. В течение
прошедших столетий изменились детали
репозиции, так как современные методы
наркоза с возможностью мышечного
расслабления облегчают репозицию.
Раньше применялось только местное
обезболивание, оглушающий наркоз, или
наркоз вовсе не применялся.
Вправление вывиха должно производиться
рано. Оно обычно продолжается лишь
несколько минут и поэтому может быть
проведено и у пожилых, и у
политравматизированных больных.
Вправление, как правило, проводится
под наркозом с релаксацией, щадящими
встречными движениями, которые возвращают
суставной конец в правильную позицию.
Грубое применение силы нецелесообразно,
так как можно вызвать переломы и излишние
повреждения мягких тканей.
После вправления
вывиха нужно иммобилизовать поврежденную
конечность, причем вид и продолжительность
иммобилизации зависят от места вывиха.
Показания к оперативному лечению.Травматический вывих почти без исключения
может лечиться консервативными методами.
Поведение операции показано редко:
1)
если вывих из-за иптерпоната не может
быть репонирован бескровным способом.
(Интерпона-тами могут быть сухожилия,
отломанные костные фрагменты, например,
медиальный надмыщелок при локтевом
вывихе, отломавшийся край верт-лужной
впадины при вывихе тазобедренного
сустава);
2)
при застарелых вывихах, если мышцы и
связки из-за патологического положения
сморщены, и бескровное вправление не
удается; 3)
при открытых вывихах. При репонационных
операциях при вывихах нужно иммобилизовать
сустав наружной фиксацией, так как шов
суставной капсулы сам по себе не может
удержать кости, и существует опасность
разрыва капсулы.
Вмешательства на суставах
Сустав является
функциональной единицей органов
движения человеческого организма. Он
представляет собой комплексную
биологическую
структуру. Каждый
сустав йыполняет специальные задачи,
и образование его структуры происходит
в интересах выполнения этих задач. В
последнее время проводится все больше
оперативных вмешательств на суставах,
так как устранение или предупреждение
ограничений функций, вызываемых
повреждениями или заболеваниями,
является важной задачей современной
восстановительной хирургии.
Пункция и вскрытие суставов
В суставной полости
под действием повреждения или заболевания
может образоваться патологическое
скопление жидкости. Это излияние или
накопление жидкости в суставе
сопровождается известными клиническими
симптомами. После установления показаний
может возникнуть необходимость
проведения пункции
полости сустава.
Пункция полости сустава производится
в операционной, причем обычно под
местной анестезией. При этом не должны
быть повреждены хрящевые поверхности.
Кожа выбранного для прокола места после
обработки прокалывается тонкой иглой,
проводится инфильтрация раствором
новокаина до суставной капсулы. Через
малый кожный разрез в суставную капсулу
вводится толстая острая пункционная
игла, скопление жидкости отсасывается
при помощи шприца. Эта жидкость берется
в стерильную пробирку на исследование.
Место пункции на
24 часа
покрывается стерильной повязкой.
Вскрытие сустава
(артротомия) производится на соответственно
выбранном месте. Существует 2
важных показания для проведения этой
операции.
1.Лечение воспалительных
процессов.Если имеет место гнойный
артрит, то перед вскрытием сустава
всегда следует провести пункцию для
точной постановки диагноза. Вскрытие
сустава показано редко, только в тех
случаях, когда пункцией или другими
методами диагноз артрита не может быть
достоверно установлен. Артротомия
предоставляет не только возможность
осмотра внутренней структуры сустава,
но и взятия отдельных частей его для
гистологического исследования, что
может дать сведения о характере
патологического процесса.
2.
При повреждениях или посттравматических
состояниях, а также при наличии свободных
тел в суставе
(corpus liberum, osteochondrosis disse-cans,
повреждение хряща и т. д.) может быть
показано вскрытие сустава.
Резекция
сустава
Полная или частичная
резекция сустава производится, если
повреждение, воспаление, опухоли или
прочие патологические процессы не
M0iyr
лечиться Другим способом. При тотальной
резекции удаляются не только образующие
сустав костные поверхности, но и
суставная капсула и принадлежащие к
суставу связки. О частичной резекции
говорят тогда, когда удаляются только
отдельные части образующих сустав
костей.
Показания для
проведения резекции сустава. 1)
опухоли;
• 2)
тяжелые открытые повреждения, при
которых с большой степенью вероятности
можно предположить инфекцию или где
даже без инфекции нет шансов на
восстановление хорошей суставной
функции;
3)
воспаление, протекающее в суставе,
главным образом туберкулез и пиартроз.
В таких случаях пораженные ткани сустава
должны быть удалены в интересах
ликвидации инфекции.
В результате
резекции сустава на его месте образуется
патологический подвижный сегмент,
который может быть сравнен с ложным
суставом. Для коррекции этого состояния
применяют оперативный артродез.
Оперативный
артродез
Цель этой операции
заключается в том, чтобы создать на
месте сустава костное сообщение. Между
образующими сустав костями костная
связь возникает тогда, когда суставной
хрящ или погиб, или был оперативно
удален. При погибшем хряще артродез
может проводиться экстра-артрикулярно,
так что возле сустава создается костное
сообщение между образующими сустав
костями. Если подвижность устранена,
наступает немедленное окостенение
бесхрящевой части сустава. В настоящее
время этот метод применяется только
редко (например, при тяжелых артрозах).
Раньше туберкулез суставов был частым
показанием для проведения этой операции.
Артродезы в настоящее время обычно
производятся с частичным или полным
удалением хряща, для чего приходится
вскрывать сустав. Это вмешательство
проводится после воспалений или
повреждений. Операции артродеза с
полным или частичным удалением хрящевых
суставных поверхностей разделяются
на 3большие группы.
1.
Операция с
полным удалением хрящевого сустава.
Хрящ и граничащая с ним кость удаляются
таким образом, чтобы конечность до
срастания костей могла быть фиксирована
в благоприятном для пункции положении.
Раньше после этой операции накладывалась
гипсовая повязка для фиксации костей.
Основываясь на биомеханических
исследованиях последних десятилетий,
были развиты многочисленные методы
для компрессии спонгиозных суставных
поверхностей.
Charnley
разработал
компрессионный остеосинтез наружными
натягивающими приспособлениями, в
первую очередь для артоодеза. Секция
по изучению
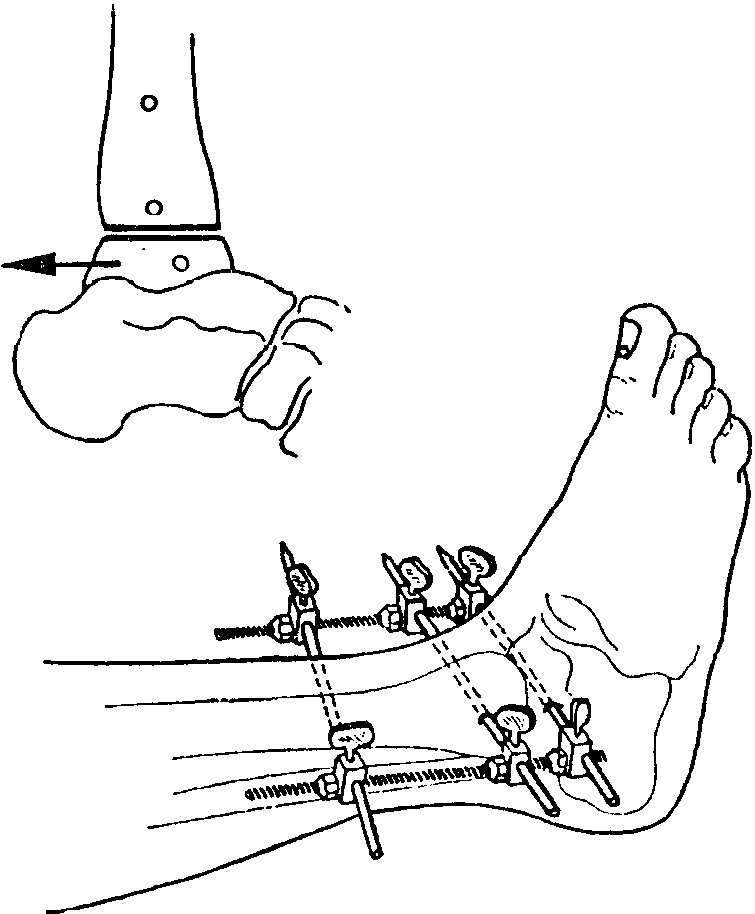
Рис.
8-76. Артродез
голеностопного сустава наружным
натягивающим приспособлением после
удаления хряща
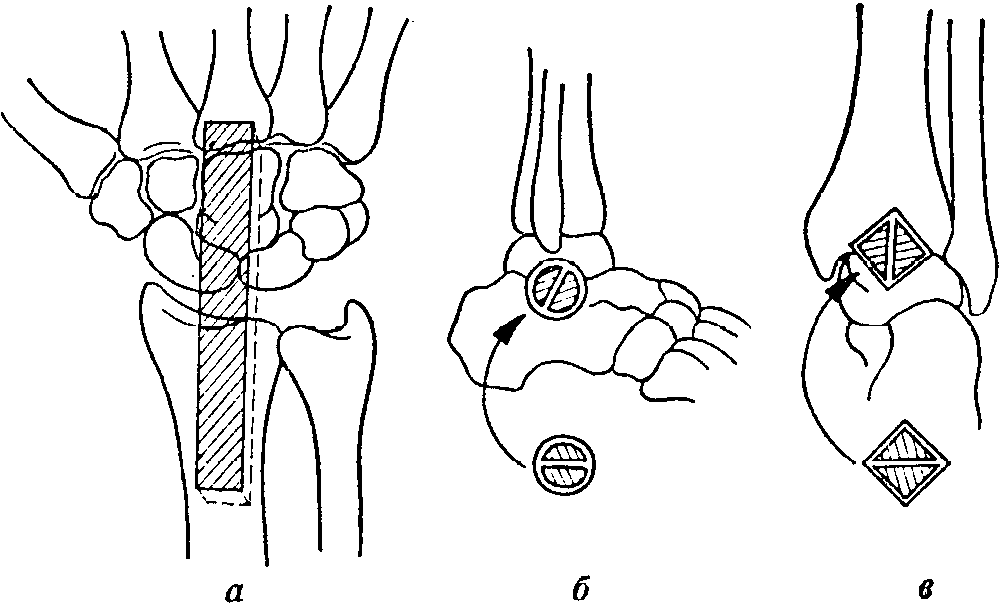
Рис.
8-77. Варианты
запирательного артродеза. а)
Операция с погруженным костным
фрагментом, б)
с повернутыми полуцилиндрами, .в)
с повернутыми костными кусками в форме
полупризм

Рис.
8-78. Артродез
тазобедренного сустава шинированием
через сустав
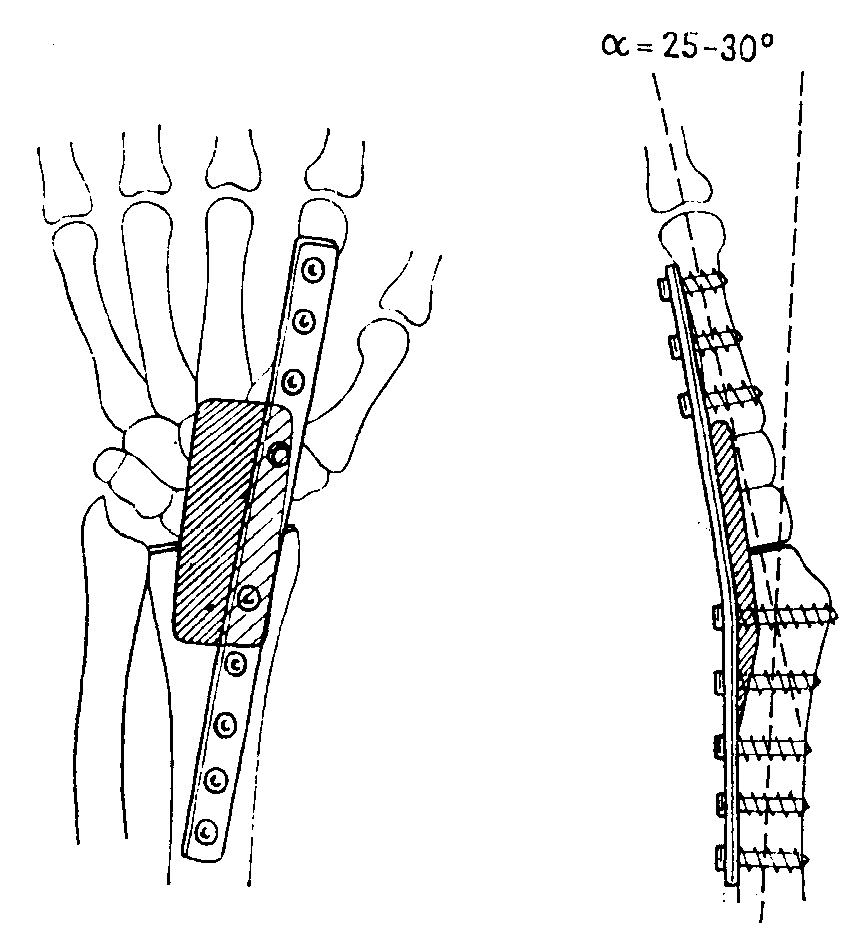
Рис.
8-79.
Пластинчатый артродез, рекомендованный
АО, на луче-запястном суставе. Суставные
поверхности лишены хряща, под металлическую
пластинку кладется пластинка губчатого
вещества кости
вопросов остеосинтеза (АО) рекомендует
этот метод(рис. 8-76)в пригодных для этого случаях.
2.Принцип т. н. запирательного
артродеза заключается в том, что из
патологически измененного сустава с
ограниченными в нем движениями иссекаются
костные фрагменты в виде костных
цилиндров или костных прямоугольников.
Часть кости, из которой были удалены
эти куски, поворачивается, или на ее
месте вклинивается вторая костная
часть. Этим устраняется всякая возможность
движения сустава.
Основные методы операции изображены
на рис. 8-77.
3.Для артродеза применяется
также и т. н.шпунтовка.Раньше через
суставные поверхности проводились
костные винты, в настоящее время вместо
этого применяются металлические гвозди.
Через коленный сустав может быть
проведена костнополостная шина длиной
в 65см,входящая в
бедренную кость. Шина фиксирует между
собой бедренную и большеберцовую кости.
Эта операция пригодна для артродеза
коленного сустава, если хрящ его уже
погиб или если он был оперативно удален.
Вколачиванием трехгранной шины можно
достигнуть артродеза в тазобедренном
суставе(рис. 8-78)или в других суставах (например, в
таранно-пяточно-ладьевидном суставе).
Современная костная хирургия стремится
к избежанию наружной фиксации и к
возможно раннему восстановлению функции
конечности. Этот принцип проявляется
и в технике операции по созданию
артродеза. Все чаще применяется
комбинация укрепительной (проволока,
винты) операции и внутренней металлической
фиксации.
Особое место среди операций по образованию
артродеза занимает компрессионный
остеосинтез пластинками, разработанными
секцией по изучению вопросов остеосинтеза
(АО).
После освежения губчатых частей
суставных поверхностей их с большой
силой прижимают друг к другу металлической
пластинкой. Этот метод и без наружной
фиксации приводит к быстрому костному
сращению,(рис. 8-79).
Показания
для артродеза:
1)
болезненные суставы с ограничением
подвижности;
2)болтающиеся и поэтому
функционально неполноценные суставы,
если не удается другой операцией
достигнуть безболезненной функции
сустава;
3)если больной реабилитирован
опорным приспособлением, но с проведением
артродеза может быть освобожден от его
применения.
Вопреки имеющимся в настоящее время
замечательным методам артропластики
и их все большего совершенствования
нельзя забывать старое правило, что
неподвижный в хорошей позиции и
безболезненный сустав лучше болезненного
и ограниченного в своем движении
сустава. Поэтому артродез и в будущем
займет свое место в хирургии суставов.
Артропластика
Для улучшения функции сустава с
ограниченной подвижностью были
предложены многочисленные оперативные
методы. Эти методы могут быть объединены
под понятиемартролиза.Принцип
этой операции заключается в расслаблении
сморщенных мягких тканей сустава и в
устранении сращений и неровностей
между суставными поверхностями. Для
восстановления подвижности окостенелых
и деформированных суставов и в прежние
времена применялась артропластика.
Биомеханическая основа этих операций
состоит в том, что человеческий организм
стремится сохранить подвижность в
суставном сегменте. Функция сустава
основывается на постоянном дви-кжении,
совершенствующем се.
Принцип артропластики заключается в
образовании костных поверхностей в
форме сустава. Костные концы при этом
должны быть покрыты соответствующей
тканью, чтобы они вновь не окостенели.
Ранняя функциональная терапия
способствует образованию суставоподобной
структуры. Эти операции дают благоприятный
результат, если суставные поверхности
покрываются тканью, способной вынести
соответствующую нагрузку. Успехи
операций на верхней конечности, главным
образом на локтевом суставе, показали,
что метод может быть успешно использован
и в этой области. На нижней конечности,
в тазобедренном и коленном суставе
нагрузка большая, чем выносливость
новой ткани, покрывающей ко-
Соседние файлы в папке 0912
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
