Осложнение ожогов и ожогов

Ежегодно российские медицинские учреждения регистрируют более 400 000 случаев ожогов. Сегодня на территории Российской Федерации проживает более 146 000 000 человек. Это означает, что ежедневно более 1 000 человек в России получают ожоги различной степени в быту, на работе и отдыхе, которые требуют оказания профессиональной медицинской помощи.
На сайте интернет-магазина компании «КАМА» теперь есть услуга – бесплатная консультация специалиста в области ожоговой терапии, опытного хирурга-комбустиолога. Он отвечает на любые вопросы, связанные с лечением и последствиями ожоговых травм различного уровня.
в этой статье давайте разберем основы: степени ожогов и осложнения, связанные с ними.
Запоминаем: Есть всего четыре степени ожогов. Чем больше степень, тем больше глубина поражения. Что это значит? Это значит, ожог – это не просто красное пятно на каком-то участке кожи, а затрагивает внутренние слои, ткани и органы. Как определить и что делать?
- При первой степени ожога поражается лишь небольшой поверхностный участок кожи. Вы можете терпеть боль и справиться самостоятельно за счет средств из домашней аптечки. Но бывает и так, что первая степень может перейти во вторую, при условии, если ожог большой, и сопровождаться осложнениями. В таком случае необходимо обратиться к специалисту;
- При второй степени ожога всегда возникают волдыри и воспаления, т.к. ожог уже уходит «под кожу». Если ожог небольшой по площади, то самостоятельно обращайтесь к специалисту – терапевту, хирургу и травматологу, если обширный – вызывайте скорую;
- При третьей степени ожога независимо от площади пораженной поверхности всегда требуется госпитализация и помощь узкого специалиста – комбустиолога, т.к. ожоги глубоко затрагивают внутренние слои кожи и образуют некрозы (омертвление клеток);
- При четвертой степени ожога происходит обугливание кожи, поражаются внутренние ткани и органы, поэтому необходима немедленная госпитализация, помощь комбустиолога и других специалистов.
ВЫВОД: Все ожоги, за исключением незначительных поверхностных поражений кожи, сопровождающихся небольшими покраснениями и отечностью, требуют оказания профессиональной медицинской помощи.
Какими осложнениями сопровождаются ожоги?
Практически при каждой степени ожога может возникнуть опасная вещь – ожоговая болезнь. Исключение опять же составляют лишь незначительные и неглубокие ожоги. В чем опасность, как проявляется и что делать?
Первый период проявления – это ожоговый шок, который может привести к сердечно-легочной недостаточности. Связан с нарушением кровообращения, потерей плазмы и недостатком кислорода. Длится несколько суток и требует своевременного введения в кровь определенных веществ.
Вторым периодом считается острая ожоговая токсемия, которая может привести к почечной и печеночной недостаточности. Связана с интоксикацией организма продуктами распада (токсинами). Длится от 3 до 12 суток и требует массовой терапии.
Третьим периодом является ожоговая септикотоксемия, которая может привести к нарушению работы иммунной системы. Связана с развитием инфекционных процессов в ожоговых ранах и попаданием бактерий в кровеносные и лимфатические сосуды. Длится от нескольких недель до нескольких месяцев. Требует хирургического вмешательства, антибактериальной и антисептической терапии. И последний период – это восстановление. Это процесс индивидуальный, начинается с момента затягивания ран и может поддерживаться до конца жизни.
Также ожоговая болезнь может сопровождаться различного рода осложнениями, которые связаны с повторными воспалительными и инфекционными процессами. К ним относят синдром эндогенной интоксикации, который часто приводит к развитию печеночной и почечной недостаточности, а также септический процесс, истощающий иммунную систему и подвергающий воздействию на организм любых вирусов, микробов и бактерий.
И еще несколько осложнений. К ним относят:
- Косметические дефекты. Это различного рода деформации и неровности кожи, пигментные пятна и рубцы, остающиеся после заживления ожоговых ран. Справится с ними помогает пластическая хирургия (в случае рубцов и незатягивающихся ран), косметические средства, мази и аппаратные процедуры: ультразвук, ультрафиолет, инфракрасное излучение.
- Психологические травмы. После восстановления важна работа с психологом, а при серьезных стрессовых расстройствах – с психотерапевтом и психоаналитиком, назначение лекарственных препаратов.
- Проблемы с чувствительностью и опорно-двигательными функциями. С согласия лечащего врача показаны оздоровительные процедуры для восстановления физической активности: лечебная физкультура, массаж, бассейн и т.п.Продолжение следует..
Источник
Ожоги представляют собой повреждения кожи, иногда мышц, тканей и костей под воздействием огня, химических веществ и электротока. Распространенность и степень ожога напрямую зависят от длительности контакта и источника воздействия. Также повреждения кожи могут возникнуть из-за жидкостей и пара высоких температур.
Степени ожогов
Выделяют 4 степени ожогов кожи:
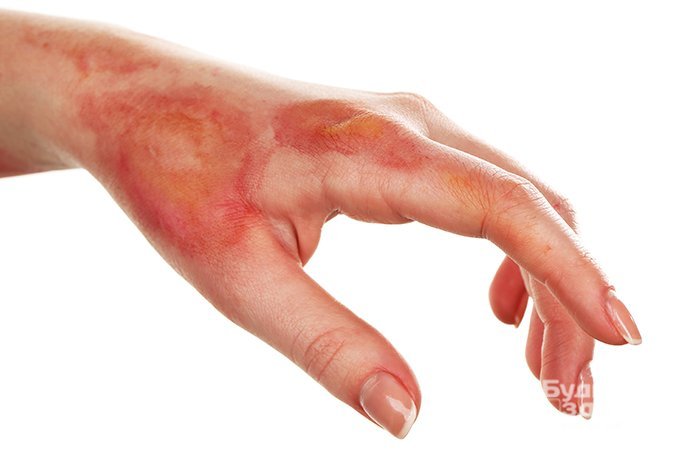
- Первая степень характеризуется поверхностным незначительным повреждением кожи. Больной отмечает покраснение, припухание, болезненность и сухость кожного участка. Несмотря на явный дискомфорт, симптомы проходят достаточно быстро. Такой ожог можно получить при длительном пребывании на солнце, контакте с горячим паром или кипящими жидкостями;
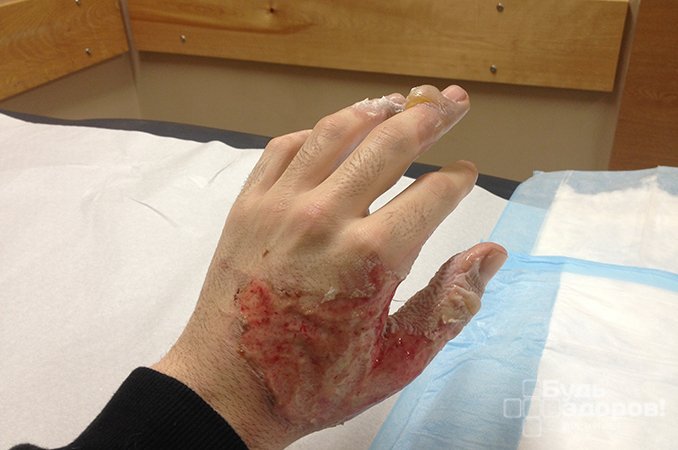
- Вторая степень затрагивает уже два верхних слоя кожи. При этом наблюдается покраснение, опухание и появление пузырей и волдырей. Человек может испытывать сильную боль. Если повреждена большая половина тела, тогда такое состояние представляет потенциальную угрозу для жизни человека. Если ожог повредил более шести квадратных сантиметров кожи, проявился большим числом волдырей, затронул лицо, кисти рук или область паха, тогда следует немедленно обратиться за медицинской помощью;
- Третья степень ожога – это уже глубокое повреждение кожи, при этом отмирают нервы, ткани, мышцы, жировые прослойки и кости. Кожа может быть белой, желтой, красной или даже черной. Поврежденные места крайне болезненны и выделяют большое количество жидкости, следовательно, происходит обезвоживание организма. После таких ожогов часто остаются рубцы и шрамы;
- Четвертая степень – это обугливание и полное отмирание участков кожи, мышц и костей. Пациенту проводят ампутацию конечностей или удаление поврежденных частей. Нередко такой ожог заканчивается летальным исходом.
Если ожоги затронули только верхний слой кожи, и не наблюдается сильного болевого синдрома, тогда с проблемой можно справиться в домашних условиях самостоятельно. Химические ожоги требуют медицинской помощи, поскольку отеки и волдыри могут привести к печальным последствиям.
Осложнения после ожогов
При некорректном, несвоевременном лечении или тяжелой степени ожога кожи и тканей последствия могут быть следующими:
- Шок, связанный с потерей жидкости: учащенное дыхание, бледность, сонливость, потеря сознания, учащенный пульс;
- Проникновение патогенных микроорганизмов в организм человека;
- Повреждение внутренних органов и тканей при электрическом ожоге;
- Ампутация конечностей;
- Летальный исход.
Химические ожоги
Химические повреждения кожи могут возникнуть под воздействием различных щелочных и кислотных соединений как на производстве, так и в бытовой сфере. Существует классификация веществ, которые могут привести к химическим ожогам:
- Окислители – вещества, способствующие выделению большого количества атомарного кислорода – очень активной субстанции, приводящей к ярко выраженному ожогу. К данной группе относится хромовая кислота, марганцовка и натрия гипохлорит;
- Обезвоживающие кислоты разрушают клетки путем лишения жидкостной составляющей. Стремительная дегидратация приводит к гибели клеток. Следует осторожно обращаться с хлористоводородной, серной и щавелевой кислотой;
- Коррозирующие вещества: белый фосфор, фенол, натрия гидрооксид;
- Кожно-нарывные ядовитые вещества действуют на кожу и слизистую, способствуют локальному повреждению тканей, возникновению нарывов и волдырей. В группу входит бензин, метилбромид, горчичный газ и другие;
- Кислоты и щелочи, которые доступны большинству людей в быту. Щелочные ожоги приносят больший вред человеку, чем кислотные. Примером данной группы является уксусная кислота и средства бытовой химии.
В зависимости от степени повреждения химическими веществами симптомы могут проявиться как покраснением, болью и жжением кожи, так и полным омертвлением тканей и костей. В большинстве случаев, к сожалению, химические ожоги встречаются 3 и 4 степени.
Первая помощь при ожогах такого типа заключается в следующих действиях:
- Снять одежду, на которую попало вещество;
- Срочно удалить с кожи вредное вещество потоком воды (не менее получаса), желательно холодной (при ожогах известью или содержащими алюминий средствами вода противопоказана). Нельзя использовать ткани и салфетки вместо воды, потому что высока вероятность еще большего проникновения химикатов;
- Ни в коем случае нельзя попытаться нейтрализовать активное вещество, потому что очень сложно в короткие сроки определить тип химиката, повредившего кожу. В противном случае ожог только усугубиться;
- Пораженный участок охладить холодной грелкой или смоченным в ледяной воде полотенцем;
- На рану наложить стерильную повязку;
- Вызвать скорую или отвезти пострадавшего в больницу для получения профессиональной помощи.
Первая помощь при ожогах
Каждый вид ожога и каждая степень повреждения кожи требуют некоторых мер первой помощи. Но не всегда есть время идеально организовать необходимые действия для устранения первых симптомов и возможных последствий ожогов.
Первая помощь при ожогах 1-2 степени заключается в очищении поверхности кожи от возможных загрязнений холодной водой и, собственно, самом охлаждении. Затем участок нужно прикрыть чистой тканью или салфеткой во избежание дальнейшего инфицирования. При незначительном повреждении можно ограничиться мазями и кремами против ожогов, купленными в аптеке, а также некоторыми народными средствами.
Опасность представляет различная инфекция, особенно опасная для детей, пожилых людей, больных сахарным диабетом, людей с болезнями почек и иными хроническими заболеваниями.
Если случился факт возгорания одежды на человеке, тогда для оказания первой помощи при ожогах необходимо взять одеяло или крупное полотенце и потушить пламя, пострадавшего максимально раздеть во избежание продолжения опасного процесса горения. Но если одежда прилипла к телу, тогда ее лучше не трогать. Скорую помощь необходимо вызвать как можно скорее.
Лечение ожогов
Лечение ожогов осуществляется по назначению врача после осмотра пациента и некоторых диагностических мер (при необходимости). Прежде всего, врач обезболивает и дезинфицирует пораженные участки кожи.
Всем пострадавшим необходима постоянная перевязка ожоговой поверхности.
Дальнейшее лечение ожогов осуществляется в условиях стационара и направлено на восстановление пораженного участка, обеззараживание организма, устранение симптоматики и улучшение физического и психологического состояния пациента. Применяются методы консервативного и хирургического лечения ожогов.
Профилактика ожогов
Чтобы избежать неблагоприятных последствий ожогов, рекомендуется всегда внимательно читать состав средств бытовой химии и меры предосторожности перед применением. Если вещества представляют потенциальную опасность, хранить их нужно подальше от продуктов питания, ванны и источников огня.
При работе с химикатами нужно использовать защитные очки, перчатки, возможно даже тканевую повязку и защитную одежду.
Источник
Системные осложнения после ожогов
Чем больше площадь ожога, тем выше риск системных осложнений. К факторам риска как осложнений, так и летального исхода относят ожоги >40 % площади поверхности тела, возраст >60 лет или
Наиболее характерные системные осложнения — гиповолемия и инфекция. Ги-поволемия, приводя к недостаточному кровоснабжению обожженных тканей и иногда к шоку, может быть следствием потери жидкости с поверхности глубоких и обширных ожогов. Гипоперфузия обожженных тканей также может быть следствием прямого повреждения кровеносных сосудов или сосудистого спазма, вторичной гиповолемии. Инфекция, даже при небольших ожогах, часто становится причиной сепсиса и летального исхода, также как и местных осложнений. Нарушение защитных реакций организма и девитапизация тканей усиливает инвазию бактерий и их рост. В первые несколько суток наиболее часто встречаются стрептококки и стафилококки, в следующие 5-7 сут — грамотрицательные бактерии; но практически во всех случаях выявляют смешанную флору.
Метаболические нарушения могут включать гипоальбуминемию, возникающую, отчасти, из-за гемодилюции (вследствие возмещения жидкости), частично из-за перехода белка во внесосудистое пространство через поврежденные капилляры. Гипоальбуминемия и гемодилюция способствуют гипокальциемии, но концентрация ионизированного кальция обычно остается в пределах нормы. Возможен дефицит и других электролитов, а именно дилюционная гипомагниемия, гипофосфатемия и, особенно у пациентов, принимающих калийвыводящие диуретики, гипокалиемия. Обширное разрушение тканей может привести к гиперкалиемии. Метаболический ацидоз может быть следствием шока. Рабдомиолиз и гемолиз развиваются в результате глубоких термических и электрических ожогов мышц или ишемии мышечной ткани из-за сокращения струпа. Рабдомиолиз вызывает миоглобинурию, а гемолиз — гемоглобинурию, что в итоге может привести к острому канальцевому некрозу.
Гипотермия может развиться после внутривенного введения большого количества охлажденной жидкости, и под действием прохладного воздуха и предметов в отделении неотложной помощи на непокрытые части тела, особенно с обширными ожогами. На фоне электролитных нарушений, шока, метаболического ацидоза, иногда гипотермии, а также у пациентов с ингаляционными поражениями, вторично могут возникнуть желудочковые аритмии. После обширных ожогов характерно развитие кишечной непроходимости.
Местные осложнения после ожогов
Циркулярные ожоги конечности III степени приводят к формированию стягивающих струпов, которые могут способствовать развитию местной ишемии, а в области грудной клетки — к респираторным нарушениям.
Спонтанное заживление глубоких ожогов приводит к чрезмерному образованию грануляционной ткани, вызывая в дальнейшем рубцевание и контрактуры; если ожог располагается вблизи сустава или на кисти, стопе или промежности, это может привести к серьезным функциональным нарушениям. Инфекции могут стимулировать процесс рубцевания. Келоидные рубцы формируются только у некоторых групп пациентов, особенно у представителей черной расы.
Источник
Фисталь Э.Я.
Институт неотложной и восстановительной хирургии АМН Украины, Донецк
Глубокие термические повреждения покровов продолжают оставаться одной из актуальных проблем неотложной и восстановительной хирургии. Не случайно эта тематика постоянно включается в программу всех съездов хирургов Украины. Несмотря на достижения комбустиологии, летальность среди обожженных за последние годы продолжает расти. Основной причиной летальных исходов остаются осложнения ожоговых ран и ожоговой болезни. Тем не менее, этот вопрос считается недостаточно изученным, а имеющиеся классификации осложнений ожогов — условными.
Сообщение основано на анализе результатов наблюдения и обследования 3746 обожженных, находившихся на лечении в Донецком ожоговом центре за последние 7 лет. У 1863 из них (47%) были глубокие дермальные и субфасциальные ожоги ___-_V степени, у 1983 пострадавших- поверхностные дермальные и эпидермальные ожоговые раны _-__ степени (согласно по классификации глубины ожоговых ран, разработанной в клинике и утвержденной ХХ съездом хирургов Украины (Тернополь, 2000). Ожоговая болезнь развилась у 1015 пациентов (32,2% от всех госпитализированных).
Изучение этиологических особенностей субфасциальных повреждений ( ожогов электрическим током, контактных термических и пламенем) у 326 больных позволили впервые уточнить их патогенез и определить осложнения, которые могут возникнуть лишь при ожогах IV степени. Для ранней диагностики осложнений ожогов и уточнения их характера больным проводились специальные обследования: ультразвуковая допплерография, флебография, селективная ангиография, электронейромиография, компьютерная томография. Изучали свертывающую и антисвертывающую системы крови; проводили гистологическое, кристаллографическое исследование биоптатов различных тканей в зоне повреждения и паранекроза и бактериологическое исследование отделяемого ран.
У 1486 больных (39,7%) выявлены различные осложнения ожоговых ран, которые систематизированы и предложены нами в виде классификационной таблицы (табл. 1).
Осложнения ожоговых ран разделяем на первичные, которые наступают непосредственно во время травмы, вторичные, связанные с развитием инфекции в ранах и распространением её в различных тканях и органах, и поздние осложнения, возникающие после заживления или оперативного закрытия ожоговых ран.
Осложнения ожоговых ран
Таблица 1. | |
Термические | Механические |
| Обугливание и мумификация тканей Коагуляция и тромбоз сосудов | Разрыв мягких тканей Гематома Ушиб Перелом и вывих костей Отрыв сегмента конечности |
Вторичные (инфекционные) осложнения | ||||
Кожа | Мышцы и фасции | Сосуды и нервы | Кости и суставы | Внутренние органы |
| Рожа Абсцесс Целлюлит | Фасцит Флегмона Гнойный затёк Гангрена | Лимфангоит Арозивное кровотечение Эмболия Флеботромбоз Неврит | Остеомиелит Артрит Хондропери-хондрит | Плевропневмо-ния Эндомиокардит Менингоэнце-фалит Гепатит Пиелонефрит Эрозивно-язвенный гастроэнтерит Отит |
Генерализация инфекции | ||||
Поздние осложнения | ||
| Дерматит Экзема Рубцовые контрактуры Синдактилии Алопеция Рак кожи | ПТФС Невриты Трофические язвы Анкилозы Вывихи | Дистрофия миокарда Хронический гепатит Хронический пиелонефрит Амилоидоз почек |
Первичные термические осложнения, по нашим наблюдениям развиваются только при субфасциальных ожогах (IV степени) и проявляются у 13,5% таких пострадавших обугливанием, мумификацией мягких тканей и костей, коагуляцией с последующим тромбозом магистральных артерий и вен. В некоторых случаях эти поражения сочетаются с механическим повреждением — разрывом мягких тканей, отрывом сегментов конечностей, образованием гематом, переломами и вывихами костей (рис.1). Причинами механических повреждений в месте ожоговой раны являются: баротравма (при взрывах в закрытом помещении), падение с высоты при утрате сознания, механическое воздействие электрического тока (судорожное сокращение мышц) и др. Следует также отметить, что механические повреждения, сочетающиеся с ожогами III и IV степени, могут возникать и во внутренних органах (внутричерепные гематомы, пневмоторакс, разрыв лёгкого, барабанной перепонки и др.)
Первичное развитие тромбоза магистральных сосудов при высоковольтных электрических ожогах наблюдали у 19 из 326 пострадавших от ожогов IV степени (5,7%) (рис.2).
Наиболее частый вид осложнений ожоговых ран связан с развитием и распространением инфекции. Это вторичные осложнения, которые возникли у 37% больных, имеющих различные осложнения ожогов.
Инфекционные осложнения мы разделили по анатомическому признаку в зависимости от тканей и органов, в которых развивается и распространяется инфекция (нагноение).
При глубоких ожогах у 4,4% больных развивается сетчатый лимфангоит, который может возникнуть уже на 3-5 сутки после травмы даже при поверхностном ожоге, особенно — если неквалифицировано оказана первая помощь. Возбудителем инфекции в таких случаях, чаще всего — является стафилококк, вегетирующий в виде сапрофитной флоры на неповрежденной коже.
Стволовой лимфангоит и лимфаденит — относительно редкое осложнение глубоких ожогов, частота которого составляет около 1% всех осложнений. Рожа возникает чаще всего при ожогах кожи, скомпрометированной нарушением трофики, например — в результате хронического посттромбофлебитического синдрома (ПТФС) и др. Профилактика и лечение ожогового лимфангоита и лимфаденита заключается в тщательном туалете ран, своевременном вскрытии напряженных пузырей, гигиенических ваннах, УФО, озонотерапии ран, назначении противовоспалительных и антибактериальных препаратов. Наиболее эффективными местными средствами лечения инфекций ожоговой раны и инфекционных осложнений ожоговой болезни являются 1% растворы йодопирона или йодовидона, препараты сульфадиазина серебра, церия нитрата, левомицитина, диоксидиновая мазь, банеоцин.
Целлюлит у обожженных развивается при углублении поверхностных дермальных ожогов за счет вторичного некроза в ранах, при длительном консервативном лечении глубоких ожогов или после тангенциальной некрэктомии у тучных пациентов (рис.3). Во всех случаях гнойный целлюлит отличается упорным течением, а при обширной площади его (10-15% поверхности тела) появляется угроза для жизни больных. Профилактика гнойного целлюлита связана с ранним и радикальным хирургическим лечением глубоких ожогов. У тучных пациентов операцией выбора при глубоких дермальных ожогах III степени является фасциальная некрэктомия. Лечение гнойного целлюлита у обожженных комплексное: оно направлено на коррекцию гомеостаза, иммунитета, высушивание ран с последующей радикальной некрэктомией и аутодермопластикой. Орошение раневой поверхности озоном значительно быстрее оказывает положительный результат при лечении целлюлита, что, на наш взгляд, связано не только с местным, но и общим иммуномодулирующим воздействием озона.
Абсцессы в подкожно-жировой клетчатке возникали в основном у тяжелообожженных при анергии, или как проявление сепсиса (метастатические). Отсюда исходит их профилактика и лечение.
С повреждением и некрозом мышц и фасций при ожогах IV степени связан целый ряд гнойных осложнений. Инфицирование некротизированной мышечной ткани обычно наступает рано, на 4-5 сутки после субфасциального ожога, сопровождаясь ихорозным запахом из ран и интоксикацией. В таких случаях можно говорить о гнилостном рас плавлении мышц в ранах, обычно вызванном граммотрицательной флорой.
Гнойные затёки и флегмоны развивались у больных в результате расплавления погибших мышц, распространения гноя вдоль сухожильных влагагищ и сосудисто-нервных пучков. Своевременное распознавание таких осложнений затруднительно тем, что гнойные затеки располагаются под плотным сухим некротическим струпом, и клинически не проявляются гиперемией, отеком или флюктуацией. Адекватно и своевременно выполненная некротомия и фасциотомия является надёжной профилактикой данных осложнений (рис.4).
Гангрена конечностей у обожённых развивается или вследствие первичного тотального поражения тканей, что наблюдается редко (в 1% случаев), или, чаще всего, — в результате тромбоза магистральных сосудов. В первом случае это связано с длительной экспозицией повреждающего агента при ожогах пламенем, во втором — с высоковольтными электропоражениями. Гангрену нижних конечностей у 13 больных наблюдали при ожогах пламенем. Острое развитие тромбоза плечевой артерии, обусловленного первичной коагуляцией электрическим током, привело к развитию гангрены 18 конечностей у 16 пострадавших. Следует отметить, что острое развитие ишемии проксимальных отделов конечностей с гибелью большого массива мышц (предплечье, плечо, голень, бедро) очень быстро приводит к выраженной интоксикации и почечной недостаточности. Выздоровление пострадавших в таких случаях возможно только при выполнении ранней или даже первичной ампутации конечности (1-2 сутки после травмы). Проведение некрофасциотомии может предупредить лишь вторичные изменения в тканях и уменьшить интоксикацию.
В механизме восходящего тромбоза артерий конечностей, который развивается обычно через 1,5-2 недели после ожога IV степени, без сомнения, имеет значение инфекционный фактор (7 наблюдений). То же самое, но в большей степени относится к восходящим флеботромбозам. Во всех случаях развитие флеботромбозов глубоких вен конечностей было связано с инфекцией. У 30 из 37 больных, у которых поражался илеофеморальный сегмент, осложнение совпадало с катетеризацией большой подкожной вены. Профилактика и лечение таких осложнений — антикоагулянты, антибиотики, спазмолитики, возвышенное положение и эластическое бинтование конечности.
Аррозивные кровотечения из ран возникают у 5% пострадавших от ожогов IV степени (16 больных) при отторжении некротического струпа. Некротические ткани, как известно, самостоятельно отторгаются только путем нагноения. Поэтому основная профилактика аррозивных кровотечений — ранняя некрэктомия и пластическое закрытие ран, что не всегда удается при обширных термических и особенно — электроожогах. В связи с этим показана превентивная перевязка артерий на протяжении. Тем более, что в некоторых случаях аррозивные кровотечения возникают уже на 3 — 4 сутки после травмы (3 наблюдения).
Повреждение нервных стволов конечностей при ожогах IV степени обычно сочетались с поражением сосудов, сухожилий и мышц, а клинические проявления их выражались в выпадении двигательной и чувствительной функции в соответствующих зонах.
Клинические проявления гнойной инфекции при остеонекрозах возникали через несколько недель или месяцев после ожога (наблюдали у 20 больных 6,1 % с ожогами IV степени). Часть больных (8) были уже госпитализированы с признаками остеомиелита, у остальных(12),он развился в процессе хирургического лечения. Гнойный артрит различных суставов отмечен у 25 больных (7,7%). Остеомиелиты и артриты у всех пострадавших развились и локализовались в проекции ожоговых ран, метастатических артритов и остеомиелитов у наших больных не наблюдали. Профилактика таких осложнений — своевременное хирургическое лечение — резекция костей, суставов, реваскуляризация остеонекрозов.
Известно, что хрящевая ткань суставных поверхностей при их обнажении особенно подвержена инфицированию в связи с плохой кровоснабжаемостью. Наиболее упорным и длительным течением отличаются хондриты и перехондриты ребер и ушных раковин (наблюдали у 54 больных — 2,8%) при ожогах III и IV степеней. Распространение инфекции на хрящ, по нашим данным, происходит по продолжению. В результате нагноения ран наступает отек окружающих хрящ тканей, сдавление тончайших сосудов надхрящницы — ишемия, некроз хряща и гнойный хондроперихондрит. Профилактика часто возникающих хондроперихондритов ушной раковины — ранее дренирование и катетеризация ран микроирригаторами.
Инфекционные осложнения ожоговых ран во внутренних органах в редких случаях могут развиваться при их непосредственном повреждении термическим агентом (наблюдали у 4 больных при поражении плевры и тканей головного мозга). В подавляющем большинстве случаев инфекция во внутренние органы из ран попадает лимфогенным путем. По частоте таких осложнений, влияющих на исход травмы, одно из первых мест занимает пневмония, которая диагностирована у 416 наших больных (12%). При глубоких ожогах пневмония развивается почти в 2 раза чаще — у 22,7% пострадавших (рис.5). У каждого восьмого из них наблюдали абсцедирование легочной ткани. Профилактикой пневмонии является, прежде всего, адекватная противошоковая, антибактериальная терапия, дыхательная гимнастика. Эндолимфальный путь введения антибиотиков, по нашим данным, наиболее эффективен в лечении пневмонии, в том числе — абсцедирующей.
За 7 лет в клинике наблюдали 216 больных с ожоговым сепсисом, что составляет 5,8% от всех пролеченных обожженных. Однако при глубоких ожогах сепсис развивается значительно чаще — в 12,1% случаев. При этом путь распространения инфекции различный или, лучше сказать, многообразный у обожженных. Один из вероятных и частых путей распространения инфекции — лимфогенный. При тяжелой ожоговой болезни не вызывает сомнений перемещение жизнеспособных бактерий из просвета кишечника в кровеносное русло, мезентериальные лимфатические узлы. Характерной особенностью септического очага является также развитие перифокального тромбофлебита. Вследствие бактериальных тромбоэмболий из этого источника могут возникнуть другие очаги нагноения, поддерживающие септическое состояние. Не следует также забывать о вероятности развития и ятрогенного катетерного сепсиса.
Дискутабельной, на наш взгляд, относительно ожоговой болезни представляется классификация сепсиса, принятой на Чикагской согласительной конференции. Нам предоставляется целесообразным включить в эту классификацию ранний ожоговый сепсис, рецидивирующий сепсис у обожженных, а также определить тяжесть ожогового сепсиса в зависимости от степени полиорганной недостаточности.
Эррозивно-язвенные гастриты, гастродуодениты и колиты наблюдаются, по нашим данным, у большинства пострадавших при тяжелом течении ожоговой болезни и практически — у всех умерших от нее. Причиной поражения слизистой оболочки ЖКТ являются нарушения микроциркуляции в органах и тканях, развивающиеся как основной признак ожогового шока, а пусковым моментом их возникновения служат стрессовые (гормональные) изменения при ожоговой болезни. В результате может наступить перфорация острой язвы Курлинга (наблюдали у трех пациентов-0,2%). Значительно чаще при ожоговой болезни развиваются кровотечения из острых язв ЖКТ. У 86 наших пациентов течение ожоговой болезни осложнялось желудочно-кишечным кровотечением, что составляет 8,1% больных, перенесших ожоговую болезнь.
Анемия носит у обожженных полиэтиологический характер (гемолитический, токсический, постгеморрагический, инфекционный) и манифестирует на протяжении всех периодов тяжелой ожоговой болезни.
Ожоговое (раневое) истощение — осложнение, характерное для периода септикотоксемии, в современных условиях развивается у крайне тяжелых больных или у пострадавших в результате ожоговой болезни средней или тяжелой степени тяжести, у которых проводилось неадекватное и несвоевременное лечение шока, токсемии и септикотоксемии.
Третьим видом осложнений ожоговых ран являются поздние осложнения, развивающиеся в процессе или после заживления ожогов, в периоде реконвалесценции (рис.6). Практически у всех пациентов, перенесших тяжелую ожоговую болезнь, развивается хронический пиелонефрит, гепатит и — зачастую — дистрофия миокарда. У 60,3% реконвалесцентов после глубоких ожогов выявлены признаки инвалидизации, проявляющиеся нарушением функции суставов, конечностей в результате рубцовых деформаций, контрактур и трофических нарушений. У всех этих пациентов имели место ожоговые дерматиты, экзема, значительно реже — (1,9%) ПТФС, и очень редко (0,2% случаев) — рак кожи на рубцах. Профилактикой поздних осложнений ожоговых ран, бесспорно является раннее выполнение превентивных операций у обожженных (рис.7). Лечение этих осложнений заключается в ранней реабилитации реконвалесцентов, санаторном их лечении и адекватной реконструктивно- восстановительной хирургической тактике.
Таким образом, систематизация осложнений ожоговых ран и ожоговой болезни создаёт предпосылки для профилактики и ранней диагностики осложнений что позволяет улучшить результаты лечения обожженных.
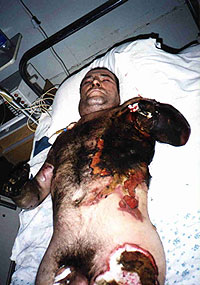
Рис.1. Отрыв сегмента конечности при высоковольтном электроожоге
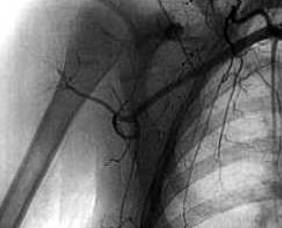
Рис.2. Тромбоз подкрыльцовой артерии при высоковольтном электроожоге
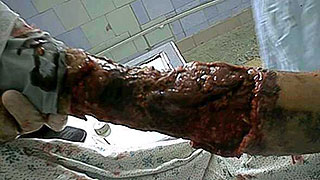
Рис.3. Некротический целлюлит
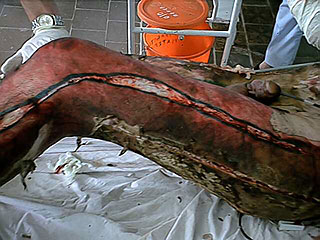
Рис.4. Декомпрессивная некротомия при циркулярном ожоге пламенем нижних конечностей

Рис.5. Плевропневмония на фоне обширного ожога

Рис.6. Алопеция после ожога и результат пластики дермотензионными лоскутами

Рис.7. Ранняя фасциальная некрэктомия
Пути повышения эффективности хирургического лечения послеожоговых рубцовых деформаций и дефектов мягких тканей туловища у детей | Контроль инфекции в ожоговом стационаре >>
Источник
