Операция при субдуральной гематоме
Алгоритм диагностики и лечения острой субдуральной гематомы — Европейские рекомендации
Субдуральная гематома (СДГ) представляет собой скопление крови в субдуральном пространстве между внутренней стороной твердой мозговой оболочки и поверхностью мозга. Определение «острая субдуральная гематома» варьирует от автора к автору. По определению Маршалла они считаются «острыми» в течение первых 24 часов после травмы, «подострыми» на 2-7 сутки и «хроническими» спустя 14 суток после травмы.
а) Патогенез. Основными причинами острой субдуральной гематомы (оСДГ) у молодых пациентов являются дорожно-транспортные происшествия, а в пожилой возрастной группе — падения с высоты. Частой причиной является жестокое обращение с детьми.
«Чистая» острая субдуральная гематома (оСДГ) не типична. Разрыв корковых артерии или переходных вен мозга после незначительной травмы является наиболее частой причиной этих случаев.
Причиной формирования большинства острой субдуральной гематомы (оСДГ) являются другие внутричерепные повреждения (разрывы сосудов коры либо артерий или вен ушибленной поверхности головного мозга). Сопутствующие интракраниальные повреждения обнаруживаются примерно у половины пациентов с ШКГ 3-15 баллов. У пациентов с ШКГ 8 баллов или ниже, доля таких повреждений увеличивается до 60-80%. Большинство из них представлены ушибами и/или травматическими внутримозговыми гематомами. Травматическое субарахноидальное кровоизлияние (тСАК) можно наблюдать в 10-20% случаев.
Поскольку большинство из этих поражений являются результатом несчастных случаев с высокой скоростью, особенно часты экстракраниальные травмы (средней зоны лица, органов грудной и брюшной полости, конечностей).
Большинство острой субдуральной гематомы (оСДГ) находятся в супратенториальной части в лобно-височно-теменной области. Межполушарные СДГ редки. Инфратенториальные оСДГ составляют менее 1% всех случаев.
б) Эпидемиология. На основании данных разных исследований, острая субдуральная гематома (оСДГ) возникают примерно у 10% всех пациентов с черепно-мозговой травмой. У коматозных больных частота составляет около 20%. Собственные данные автора по 1136 пациентам с тяжелыми травмами головы показали возникновение в 18,4% случаях изолированной травмы головы и 30,4% сочетанной травмы. оСДГ могут возникнуть в любом возрасте, но преимущественно у молодых мужчин в возрасте 30-50 лет.
в) Клинические признаки острой субдуральной гематомы (оСДГ). Как и при эпидуральной гематоме, голова должна быть исследована для выявления местных травм таких как кровоподтеки, ссаднения кожи и подапоневротические отеки.
В связи с тем, что тяжелая первичная травма головного мозга присутствует у большинства пациентов с оСДГ, чаще всего они поступают уже в коме. На момент поступления 37-80% всех пациентов имеют ШКГ 8 баллов и менее. Светлый промежуток наблюдается в менее чем 20% всех случаев. Почти у 50% всех поступивших в стационар с острой субдуральной гематомой зрачки изменены. Как и при других гематомах, вторичное ухудшение проявляется снижением показателя ШКГ, расширением ипсилатерального зрачка и контралатеральным гемипарезом с последующими клиническими признаками дислокационного синдрома.
г) Диагностика. Как и во всех случаях травмы КТ является методом выбора. В типичных случаях может быть выявлено двояковыпуклое объемное образование, пониженной плотности под внутренней стороной черепа в лобно-височной области. Вполне типично расширение гематомы в сильвиеву борозду. Как уже упоминалось, инфратенториальная оСДГ очень редкая находка. КТ не только выявляет саму оСДГ, но и сопутствующие внутричерепные повреждения.
д) Операция при острой субдуральной гематоме (оСДГ):
1. Показания. Как для эпидуральной гематомы, рандомизированные контролируемые исследования, сравнивающие результаты хирургического и нехирургического лечения отсутствуют. Таким образом, показания к операции также зависят от клинического состояния, неврологического статуса и данных КТ. Толщина и объем гематомы, степень смещения срединных структур и компрессия базальных цистерн тесно связаны с исходом. Гематомы с толщиной более 10 мм или гематомы, вызывающие смещение срединных структур более чем на 5 мм, должны удаляться независимо от состояния пациента.
Хирургическая эвакуация гематомы должна быть выполнены как можно скорее, потому что как и при ЭДГ задержка в операции обычно ухудшает конкретный исход. При небольшой гематоме, но клиническом ухудшении имеются хорошие показания к операции. В принципе рекомендуется измерение ВЧД у всех пациентов в коматозном состоянии и прооперированных по поводу оСДГ. Возраст (как и во всех случаях ЧМТ) является четким предиктором исхода у пациентов с оСДГ, различные исследования были акцентированы на результатах операций по поводу оСДГ у пожилых пациентов. На основании полученных данных можно утверждать, что хорошие функциональные результаты у коматозных больных в возрасте старше 70 лет очень маловероятны. Таким образом, при оценке показаний этот факт также необходимо учитывать.
2. Общие хирургические принципы. Существуют различные методы эвакуации острой субдуральной гематомы (оСДГ). Чаще применяются трефинации, краниотомия и краниоэктомия (с дополнительной дуропластикой или без нее) и подвисочная декомпрессия. Очень немногие исследования посвящены перспективной оценке влияния этих различных хирургических методов на результат. Единственно, что можно извлечь из этих данных является то, что эвакуация оСДГ через трефинацию, как правило, не самый лучший вариант.
В нашем учреждении для эвакуации острой субдуральной гематомы (оСДГ) в типичной локализации используется большой стандартизированный «травма-лоскут» (то есть большая лобно-височно-теменная базальная трепанация черепа). Вполне понятно, что кожный и костный лоскут, а также вскрытие оболочки должны быть достаточно большими (поэтому для выявления всех источников кровотечения, а также снижения ВЧД должны быть визуализированы лобно-боковая, височная и теменная кора). После удаления костного лоскута и открытия ТМО удаление гематомы выполняется путем аспирирования и отмывания. Мы обычно резецируем только сильно ушибленные части мозга, также удаляя сгустки в лобной и височной области.
Если мозг расслаблен, и нет тенденции к отеку, мы имплантируем паренхиматозный датчик ВЧД и завершаем операцию с тщательным гемостазом, ушиванием ТМО, реимплантацией костного лоскута и ушиванием мягких тканей. Если же мозг имеет тенденцию к набуханию (основное правило: достижение уровня ТМО в конце интракраниальной части операции) мы выполняем дуропластику и удаляем костный лоскут.
3. Послеоперационные меры предосторожности. Как и во всех случаях травматических гематом, после операции для оценки полноты удаления гематомы и исключения рецидива должна быть выполнена контрольная КТ.
4. Результаты. С учетом того, что большинство пациентов с острыми травматическими субдуральными гематомами (оСДГ) имеет тяжелую первичную травму, результат в целом хуже, чем у пациентов с эпидуральной гематомой. Клиническое состояние, начальный неврологический статус, длительность вклинения и сопутствующие внутричерепные поражения являются чрезвычайно значимыми предикторами исхода. В целом смертность у коматозных больных колеблется от 45 до 70%, с частотой хорошего функционального результата от 10 до 20%.

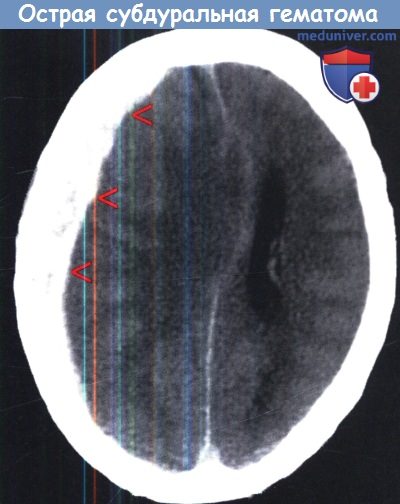
Компьютерная томография при типичной острой субдуральной гематоме (красные стрелки) в левой лобно-височной области,
вызывающей компрессию ипсилатерального желудочка и смещение средней линии.
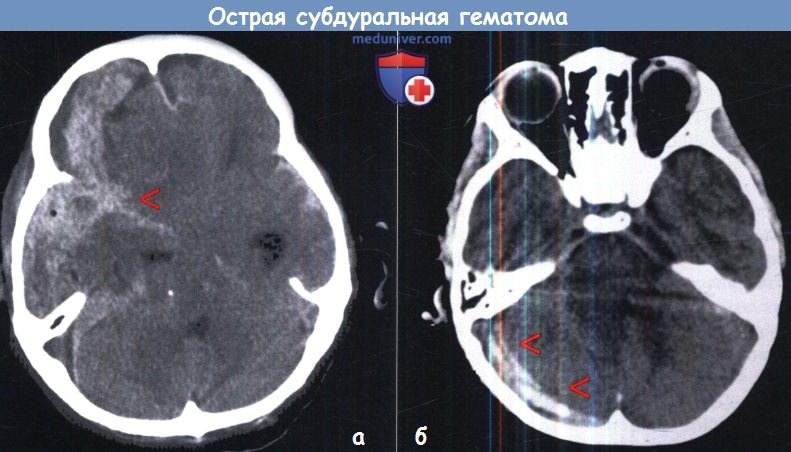
а — Компьютерная томография при большой СДГ правой стороны. Обратите внимание на расширение гематомы в сильвиеву щель (стрелки).
б — Острая субдуральная гематома над правым полушарием мозжечка.
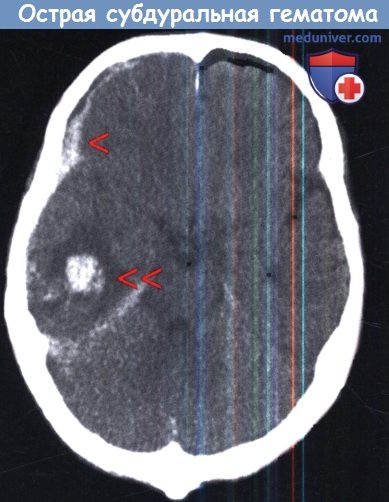
Типичная КТ картина острой субдуральной гематомы (красная стрелка),
сопровождающаяся ушибом височной доли (двойная красная стрелка).

A-В. Типичные хирургические действия в ходе удаления большой острой субдуральной гематомы.
А. После разреза кожи головы и удаления костного лоскута напряженная синеватая твердая мозговая оболочка указывает на наличие гематомы.
Б. После вскрытия ТМО. В. После удаления большей части гематомы.
Обратите внимание на красный цвет поверхности мозга, связанный с травматическим субарахноидальным кровоизлиянием и несколькими ушибами мозга.
— Также рекомендуем «Алгоритм диагностики и лечения паренхиматозного повреждения мозга — Европейские рекомендации»
Оглавление темы «Черепно-мозговая травма (ЧМТ).»:
- Алгоритм диагностики и лечения перелома кости черепа — Европейские рекомендации
- Алгоритм диагностики и лечения ликворной фистулы (ликвореи) — Европейские рекомендации
- Алгоритм диагностики и лечения проникающей травмы головы — Европейские рекомендации
- Алгоритм диагностики и лечения эпидуральной гематомы — Европейские рекомендации
- Алгоритм диагностики и лечения острой субдуральной гематомы — Европейские рекомендации
- Алгоритм диагностики и лечения паренхиматозного повреждения мозга — Европейские рекомендации
- Особенности черепно-мозговых травм у детей
- Виды травм головы при рождении у детей
- Особенности перелома черепа у новорожденных и грудных детей
- Черепно-мозговые травмы при жестком обращении с детьми
Источник
Субдуральная гематома (СДГ) или субдуральное кровоизлияние — тип гематомы, обычно ассоциированный с черепно-мозговой травмой. При СДГ кровь изливается между твёрдой и паутинной мозговыми оболочками, как правило, вследствие разрыва мостиковых вен, залегающих в субдуральном пространстве, что приводит к повышению внутричерепного давления с компрессией и возможным повреждением вещества головного мозга. Острые СДГ часто являются жизнеугрожающим состоянием. Хронические СДГ, при адекватной терапии, имеют лучший прогноз.
Классификация[править | править код]
Субдуральные гематомы разделяют на острые, подострые и хронические, в зависимости от скорости их формирования[1]. Острые СДГ травматического генеза представляют собой наиболее распространённую причину летальности от ЧМТ и имеют высокий уровень смертности в отсутствие своевременного лечения — хирургической декомпрессии[2].
Острые кровотечения часто обусловлены высокоскоростными травмами ускорения-замедления, тяжесть их коррелирует с размером гематомы. Наиболее тяжёлыми являются СДГ, сочетающиеся с ушибом мозга[3]. Венозное кровоизлияние при острых СДГ развивается значительно быстрее по сравнению с хроническими, однако эпидуральные гематомы, обусловленные артериальным кровоизлиянием, обычно развиваются ещё быстрее. Несмотря на это, показатели смертности от острых СДГ превышают смертность от эпидуральных гематом и диффузных повреждений мозга, так как травма ускорения-торможения, достаточная по силе для развития СДГ, влечет за собой и другие тяжёлые повреждения[4]. Уровень смертности при острых СДГ составляет 60 — 80 %[5].
Хроническая субдуральная гематома формируется на протяжении нескольких дней или недель в результате меньшей по силе травмы, при этом в 50 % случаев пациенты не могут указать на травму в анамнезе[6]. Хроническая СДГ может оставаться нераспознанной в течение месяцев или даже лет после травмы, до наступления клинических проявлений[7]. Кровотечение при хронических СДГ обычно медленное либо представлено несколькими эпизодами незначительных кровоподтёков, и обычно останавливается самопроизвольно[8][9]. Небольшие хронические СДГ толщиной до 1 см имеют значительно лучший прогноз, чем острые СДГ; так, в одном из исследований указывалось, что лишь 22 % пациентов при таких хронических гематомах имели худший исход, чем «хорошее» или «полное восстановление»[3]. Хронические СДГ распространены в пожилом возрасте.[7].
Отличия от эпидуральных гематом[править | править код]
Клинические проявления[править | править код]
Клиническое манифестирование субдуральной гематомы имеет более медленное начало, чем при эпидуральной гематоме, в связи с меньшей скоростью венозного кровотечения по сравнению с артериальным. Классического для эпидуральной гематомы чётко ограниченного «светлого промежутка» может не наблюдаться, сроки манифестации симптомов крайне различаются — как непосредственно после травмы, в течение нескольких минут[11], так и отсроченно, через две недели[12]. Помимо этого, в отличие от классического «светлого промежутка», изменение состояния сознания при СДГ чаще волнообразно и постепенно[13].
При объёме кровоизлияния, достаточном для компрессии мозга, появляются признаки внутричерепной гипертензии или очаговая неврологическая симптоматика, обусловленная повреждением мозгового вещества[3] Клиническая картина СДГ крайне вариабельна. Помимо объёма гематомы, её локализации и др., имеет значение механизм травмы ускорения-торможения с противоударом, что нередко влечёт за собой двустороннее повреждение головного мозга[13].
Нарушение сознания при СДГ, в противоположность проявлениям эпидуральной гематомы, чаще развивается не по стволовому, а по кортикальному типу, и может иметь аментивные, онейроидные проявления, возможно развитие «лобной» симптоматики со снижением критики, нелепостью поведения и т. д.. Характерно психомоторное возбуждение, типична волнообразная головная боль с менингеальным оттенком или гипертензионного характера, усиление головной боли сопровождается рвотой. Встречаются эпилептические припадки, чаще генерализованные. В половине случаев наблюдается брадикардия. Отмечаются застойные явления на глазном дне, при хронической СДГ — с элементами атрофии соска зрительного нерва. Сочетание СДГ с тяжёлым ушибом мозга может сопровождаться такими стволовыми нарушениями, как расстройства дыхания и гемодинамики, диффузные изменений мышечного тонуса и рефлекторной сферы[13].
Этиопатогенез[править | править код]
Субдуральные гематомы, обусловленные травмой, носят название «травматических». Субдуральные гематомы значительно чаще, чем эпидуральные, обусловлены импульсными, диффузными травмами ускорения-торможения в силу приложения различных по направленности ротационных или линейных сил[3][8], при этом встряска внутричерепных структур способствует растяжению и повреждению мелких мостиковых вен[6]. Субдуральное кровоизлияние является классической находкой при синдроме детского сотрясения, для которого также характерно развитие интра- и преретинальных кровоизлияний, вызванных этим же механизмом воздействия. Помимо этого, субдуральные гематомы типичны у пожилых лиц и алкоголиков с признаками атрофии мозга. Атрофия мозга сопряжена с удлинением мостиковых вен, что повышает вероятность разрыва последних при импульсной травме. Также образованию субдуральной гематомы может способствовать снижение ликворного, и, соответственно, субарахноидального давления, что приводит к расхождению твёрдой и арахноидальной мозговых оболочек, натяжению и разрыву мостиковых вен. СДГ чаще наблюдается у пациентов, принимающих антикоагулянты и антиагреганты (варфарин, аспирин).
Факторы риска[править | править код]
Детский и пожилой возраст повышают вероятность развития СДГ. По мере возрастного уменьшения объёма мозга, субдуральное пространство расширяется, мостиковые вены становятся более длинными и подвижными. Этот фактор, в совокупности с хрупкостью стенок сосудов у пожилых людей, делает их более подверженными СДГ[6] . У маленьких детей субдуральное пространство также шире, чем у молодых взрослых, что повышает вероятность развития у них СДГ[3]; этим обусловлено типичное формирование СДГ при синдроме детского сотрясения. У молодых лиц фактором риска СДГ является наличие арахноидальных кист[14].
В числе других факторов риска — приём антикоагулянтов, алкоголизм и деменция.
Патофизиология[править | править код]
Скопление крови в субдуральной гематоме может осмотически притягивать дополнительную воду, что приводит к увеличению объёма гематомы, компрессии головного мозга и может провоцировать повторные кровоизлияния из-за разрыва новых кровеносных сосудов[6] . Кровь в СДГ также может формировать собственную капсулу[15].
В некоторых случаях возможны разрывы паутинной оболочки, таким образом в расширении интракраниального пространства и повышении внутричерепного давления участвует не только кровь, но и ликвор[8].
Из СДГ могут высвобождаться вещества-вазоконстрикторы, снижающие кровоток, что обуславливает дальнейшую ишемию вещества мозга под субдуральной гематомой[9]. При снижении мозговой перфузии, запускается ишемический биохимический каскад, приводящий к гибели клеток мозга.
Кровяной сгусток постепенно реабсорбируется и замещается грануляционной тканью.
Диагностика[править | править код]
КТ-скан, демонстрирующий субдуральную гематому.
Важно отметить, что при любой травме головы необходимо получение медицинской помощи, включающей полное неврологическое обследование. В диагностике субдуральных гематом используются методы компьютерной и магнитно-резонансной томографии.
Наиболее часто субдуральные гематомы наблюдаются вокруг верхних и боковых поверхностей лобных и теменных долей головного мозга[3][8]. Также СДГ могут встречаться в задней черепной ямке, по ходу серпа мозга и намёта мозжечка[3]. В отличие от эпидуральных гематом, ограниченных швами черепа, субдуральные гематомы могут широко распространяться в полости черепа вдоль поверхности головного мозга, повторяя её форму и останавливаясь лишь в области отростков твёрдой мозговой оболочки.
При компьютерной томографии субдуральные гематомы имеют классическую серповидную форму, однако, могут выглядеть и линзовидно, особенно в начале кровотечения; это может вызвать затруднения в дифференциальной диагностике субдуральной и эпидуральной гематом. Более достоверным признаком субдуральной гематомы является её относительно большая распространённость по ходу полушария головного мозга с преодолением швов черепа, в отличие от эпидуральной гематомы. Субдуральная гематома также может выглядеть как «наслоение» повышенной плотности по ходу намёта мозжечка; такая гематома может быть хронической и стабильной, и косвенными минимальными признаками кровоизлияния могут служить сглаженность прилегающих борозд и медиальное смещение границы между серым и белым веществом.
Хронические гематомы при компьютерной томографии могут не дифференцироваться из-за своей изоденсивности мозговому веществу (иметь плотность вещества мозга), что затрудняет их выявление.
Лечение[править | править код]
Лечение субдуральной гематомы зависит от её размера и степени увеличения в динамике, возраста пациента, анестезиологического риска. Некоторые небольшие субдуральные гематомы могут подвергаться самостоятельной резорбции под тщательным динамическим наблюдением. Другие небольшие СДГ подлежат дренированию через тонкий катетер, проведённый через трепанационное отверстие в кости черепа. При больших или манифестированных гематомах проводится краниотомия, вскрытие твердой мозговой оболочки, удаление кровяного сгустка, выявление и контроль за местами кровотечения[16][17]. Послеоперационно возможно развитие внутричерепной гипертензии, отёка мозга, нового или повторного кровоизлияния, инфекционного процесса и судорожного синдрома. В редких случаях, при отсутствии шансов на восстановление или у пациентов старческого возраста, применяется паллиативная терапия[18].
При хронической субдуральной гематоме без судорожного синдрома в анамнезе, не существует однозначного мнения о целесообразности или вреде применения антиконвульсантов[19].
Примечания[править | править код]
- ↑ Herbert H Engelhard III, MD, PhD, FACS, Grant P Sinson, MD, George Timothy Reiter, MD, Paul L Penar, MD, FACS, Francisco Talavera, PharmD, PhD, Allen R Wyler, MD, Paolo Zamboni, MD, Allen R Wyler 2009. Subdural Hematoma Surgery . Medscape Reference, eMedicine.medscape.com retrieved on 7/21/2011.
- ↑ UCLA Neurosurgery [1] Архивная копия от 26 сентября 2015 на Wayback Machine retrieved on 7/21/2011.
- ↑ 1 2 3 4 5 6 7 Wagner AL. 2004. «Subdural hematoma.» Emedicine.com. Retrieved on August 8, 2007.
- ↑ Vinas F.C. and Pilitsis J. 2006. Penetrating Head Trauma. Emedicine.com.
- ↑ Dawodu S. 2004. «Traumatic brain injury: Definition, epidemiology, pathophysiology» Emedicine.com. Retrieved on August 7, 2007.
- ↑ 1 2 3 4 Downie A. 2001. «Tutorial: CT in head trauma» Архивировано 6 ноября 2005 года.. Retrieved on August 7, 2007.
- ↑ 1 2 Kushner D. Mild Traumatic Brain Injury: Toward Understanding Manifestations and Treatment (англ.) // JAMA Internal Medicine (англ.)русск. : journal. — 1998. — Vol. 158, no. 15. — P. 1617—1624. — doi:10.1001/archinte.158.15.1617. — PMID 9701095.
- ↑ 1 2 3 4 University of Vermont College of Medicine. «Neuropathology: Trauma to the CNS.» Accessed through web archive on August 8, 2007.
- ↑ 1 2 Graham DI and Gennareli TA. Chapter 5, «Pathology of brain damage after head injury» Cooper P and Golfinos G. 2000. Head Injury, 4th Ed. Morgan Hill, New York.
- ↑ Архивированная копия (недоступная ссылка). Дата обращения 2 ноября 2014. Архивировано 4 марта 2016 года.
- ↑ Subdural hematoma : MedlinePlus Medical Encyclopedia. Nlm.nih.gov (28 июня 2012). Дата обращения 27 июля 2012.
- ↑ Sanders MJ and McKenna K. 2001. Mosby’s Paramedic Textbook, 2nd revised Ed. Chapter 22, «Head and facial trauma.» Mosby.
- ↑ 1 2 3 Л.Б.Лихтерман, Институт нейрохирургии имени академика Н. Н. Бурденко. Травматические субдуральные гематомы. // Справочник поликлинического врача. — 2013. — № 11.
- ↑ Mori K., Yamamoto T., Horinaka N., Maeda M. Arachnoid cyst is a risk factor for chronic subdural hematoma in juveniles: twelve cases of chronic subdural hematoma associated with arachnoid cyst (англ.) // Journal of Neurotrauma (англ.)русск. : journal. — 2002. — Vol. 19, no. 9. — P. 1017—1027. — doi:10.1089/089771502760341938. — PMID 12482115.
- ↑ McCaffrey P. 2001. «The neuroscience on the web series: CMSD 336 neuropathologies of language and cognition.» Архивная копия от 6 апреля 2007 на Wayback Machine California State University, Chico. Retrieved on August 7, 2007.
- ↑ Koivisto T., Jääskeläinen J.E. Chronic subdural haematoma—to drain or not to drain? (англ.) // The Lancet : journal. — Elsevier, 2009. — Vol. 374, no. 9695. — P. 1040—1041. — doi:10.1016/S0140-6736(09)61682-2.
- ↑ Santarius T., Kirkpatrick P.J., Dharmendra G., et al. Use of drains versus no drains after burr-hole evacuation of chronic subdural haematoma: a randomised controlled trial (англ.) // The Lancet : journal. — Elsevier, 2009. — Vol. 374, no. 9695. — P. 1067—1073. — doi:10.1016/S0140-6736(09)61115-6.
- ↑ de Araújo Silva, DO; Matis G.K., Costa L.F., Kitamura M.A., de Carvalho Junior E.V., Silva Md, Barbosa B.A., Pereira C.U., da Silva J.C., Birbilis T.A., de Azevedo Filho H.R. Chronic subdural hematomas and the elderly: Surgical results from a series of 125 cases: Old «horses» are not to be shot!. (англ.) // Surgical Neurology International (англ.)русск. : journal. — 2013. — 25 March (vol. 3, no. 1). — P. 150. — doi:10.4103/2152-7806.104744. (недоступная ссылка)
- ↑ Ratilal, BO; Pappamikail, L; Costa, J; Sampaio, C. Anticonvulsants for preventing seizures in patients with chronic subdural haematoma. (англ.) // The Cochrane database of systematic reviews : journal. — 2013. — 6 June (vol. 6). — P. CD004893. — doi:10.1002/14651858.CD004893.pub3. — PMID 23744552.
20. Сайт о заболеваниях нервной системы. nervivporyadke.ru
Источник
