Некротический струп после ожога

07.02.2017г.
На 2—3-й неделе струп отторгается. Ожоговая поверхность в это время представлена или нежным розовым эпидермисом, или обожженными глубокими слоями дермы (поэтому такие ожоги называют еще «дермальными»). Незажившие участки белесоватого цвета с мелкими ярко-розовыми точками — это сетчатый рисунок сохранившегося сосочкового слоя дермы. При таких ранах всегда имеется гнойное отделяемое. Если его количество невелико, то лучше применять мазевые повязки, которые меньше травмируют «молодой» эпидермис, стимулируют эпителизацию оставшихся ран. Кроме того, после отторжения струпа раневая поверхность становится резко болезненной и снятие мазевой повязки, не присыхающей к ране, не столь тягостно для больного.
При значительном количестве гноя на поверхности раны мазевые повязки применять не следует, так как они способствуют скоплению раневого отделяемого, что отрицательно сказываются на заживлении раны. В этих случаях используются влажно-высыхающие повязки. Частота смены повязок зависит от характера раны. При сухом струпе, а в дальнейшем при скудном отделяемом с поверхности ожога нет необходимости в частых перевязках. Они осуществляются через 2—3 дня. Когда раневая поверхность представлена влажным струпом, а после отхождения его имеется большое количество гноя в области поражения, целесообразно производить перевязки не реже одного раза в 2 дня, а иногда и ежедневно.
Эпителизация участков дермального ожога происходит обычно к 3—4-й неделе. Зажившие участки на месте таких ожогов представлены нежной розовой рубцовой тканью. С течением, времени (через несколько месяцев) они бледнеют и становятся более белесоватыми, чем окружающая непораженная кожа. Значительно увеличиваются эластичность и подвижность таких рубцов, благодаря чему они не вызывают ограничений движений в суставах. Так бывает при благоприятном течении процесса заживления дермальных ожогов. Однако примерно у 1/3 пострадавших на месте бывших ожогов III-а степени при развитии нагноения в области поражения, осложненном течении раневого процесса возникают грубые багровые рубцы, возвышающиеся над окружающими покровами. Такие рубцы могут вызывать чувство зуда, ограничивать движения конечностей и иногда изъязвляться.
У некоторых больных удается добиться рассасывания рубцов, благоприятного косметического результата, ликвидации зуда путем применения различных физиотерапевтических процедур (электрофорез лидазы, ультразвук, грязелечение и др.). Если такое лечение не помогает, приходится удалять эти рубцы хирургическим путем. Следует учитывать, что нередко с течением времени самопроизвольно происходит частичное или полное рассасывание таких рубцов. Поэтому прибегать к оперативному лечению следует не ранее, чем через год после заживления дермального ожога. При неосложненном заживлении ожогов III-а степени трудоспособность восстанавливается через 5—6 нед после травмы.
Общее лечение пострадавших с поверхностными ожогами обычно не представляет особых сложностей. Каждому обожженному уже при первичном осмотре в условиях поликлиники или стационара вводится 3000 АЕ противостолбнячной сыворотки и 0,5—1 мл столбнячного анатоксина. Меры, направленные на профилактику столбняка, должны выполняться у всех обожженных независимо от степени поражения. Другие же общие лечебные действия во многом определяются тяжестью термической травмы.
В тех случаях, когда у больных имеются ожоги I — III-а степени на небольшой площади и они наблюдаются в поликлинике, лечение ограничивается лишь назначением средств, уменьшающих болевые ощущения (амидопирин или анальгин по 0,5 2—3 раза в день). При повышении температуры тела могут быть использованы жаропонижающие препараты (аспирин или амидопирин по 0,5 2—3 раза в день) и сульфаниламиды (сульфадиметоксин, сульфапиридазин или спофадазин по 1,0 в сутки). Если указанные лекарственные средства отсутствуют, могут быть рекомендованы другие препараты этих же групп. При уменьшении болей и нормализации температуры тела общее лечение лекгообожженных заканчивается.
«Лечение ожогов и отморожений»,
Л.Б.Розин, А.А.Баткин, Р.Н.Катрушенко
Источник
Многочисленными экспериментально-клиническими исследованиями установлено, что тяжесть ожоговой болезни определяется преимущественно тотальными термическими поражениями кожи и подлежащих тканей, т. е. так называемыми глубокими ожогами. Теоретически радикальное удаление термически поврежденных тканей с одномоментным восстановлением кожного покрова могло бы предупредить развитие ожоговой болезни как таковой. Однако на практике это происходит чрезвычайно редко, что обусловлено рядом причин. Во-первых, глубокие ожоги, как правило, сочетаются с поверхностными, не подлежащими хирургическому лечению, эпителизация которых наступает в течение 7—28 дней в зависимости отряда моментов, о которых было сказано выше. Во-вторых, при обширных глубоких ожогах раннее удаление термически поврежденных тканей невозможно из-за выраженных гемодинамических и других проявлений ожогового шока. В-третьих, до настоящего времени не существует точных способов диагностики глубины термического повреждения тканей в первые несколько дней после травмы. В-четвертых, ранние некрэктомии даже на небольших пдощадях поражения (10—15% поверхности тела) требуют высококвалифицированного и высокоспециализированного анестезиологического пособия, тщательного, скрупулезного ведения послеоперационного периода, чреватого развитием таких угрожающих жизни осложнений, как диссеминированное внутрисосудистое свертывание, септический шок, острая сердечно-сосудистая, печеночная, почечная недостаточность и др., наконец, соответствующего оборудования и аппаратуры. Помимо этого, обширные некрэктомии сопровождаются массивной кровопотерей, требующей адекватного восполнения эритроцитной массой, консервированной кровью малых сроков хранения, растворами альбумина и другими инфузионно-трансфузионными средами, что возможно только в крупных стационарах, располагающих мощными подразделениями службы крови.
Некрэктомия с одномоментной пластикой зачастую бывает невозможна в необходимых пределах из-за ограниченности донорских участков. В своей монографии В. Рудовский и соавт. (1980) пишут, что взятие кожных лоскутов для аутодермопластики возможно с площади не более 66% поверхности тела. На остальных 34% взятие трансплантатов невозможно или нежелательно, технически трудно выполнимо (голова, шея, кисти, стопы, области суставов и т. д.). Проведение же обширных некрэктомии с временным покрытием алло-, ксеиотранс-плантатами или синтетическими имитаторами кожи практически не ускоряет сроки восстановления кожного покрова, а следовательно, и излечения больного. Таким образом, трудности, возникающие при лечении глубоких ожогов с помощью некрэктомии с одномоментной ауто-дермопластикой, заставляют отказаться иногда от данного вида лечения и ожидать самостоятельного отторжения струпа.
Формирование струпа начинается с момента травмы и продолжается 3—7 дней, при этом оно может происходить по типу влажного или коагуляционного некроза. Первый характеризуется ранним появлением некроза, захватывающего все слои термически поврежденных тканей, сопровождающегося интенсивным нагноительным процессом, выраженной интоксикацией. При влажном некрозе чаще отмечается распространение некроза на подлежащие ткани («углубление ожога»), развитие инфекционных осложнений, сепсиса.
Коагуляционный некроз или сухой струп — плотная, мумифицированная кожа, чаще коричневого цвета, с просвечивающим через нее рисунком тромбированных вен, отторжение которой начинается с образования не определяемой визуально демаркации. В дальнейшем формируется грануляционный вал, происходит гнойное расплавление прилегающего к нему слоя некротизированных тканей и их отторжение. Таким образом, самостоятельное отторжение сухого ожогового струпа является довольно длительным процессом, который начинается с 7—10-х суток образованием грануляционного вала и заканчивается к 4—5-й неделе секвестрацией некротизированных тканей. Клинически определима лишь окончательная фаза отторжения, так как имеющийся плотный струп фиксирован в ране и препятствует наблюдению процессов, происходящих под ним. Начало секвестрации проявляется появлением белесовато-желтых участков размягчения струпа, которые соответствуют скоплению гноя под ним. Появление гнойного отделяемого возможно и по краям струпа. Введенными в места гноетечения браншами ножниц ожоговый струп легко отделяют от подлежащих тканей и поэтапно удаляют. Нагноительный процесс под струпом, как правило, более выражен в центральных его участках, в то время как края струпа еще плотно фиксированы к прилегающим тканям, что создает иллюзию плотной фиксации струпа в целом. Задержка с удалением струпа в такой ситуации ведет к прогрессированию нагноительного процесса из-за отсутствия дренирования и чревата развитием гнойных осложнений. Сказанное определяет необходимость чрезвычайно внимательного наблюдения за состоянием ожоговой раны, покрытой плотным струпом.
Влажные некрозы из-за выраженного нагноительного процесса отторгаются в более ранние сроки, но при этом на начальных этапах отсутствует демаркация, нагноительный процесс захватывает подлежащие здоровые ткани, что сопровождается выраженной интоксикацией и часто развивающимися генерализованными инфекционными осложнениями. Поэтому наличие сухого некроза следует считать более благоприятным, а следовательно, местное лечение должно быть направлено на формирование коагуляционного некроза. Последнее достигается открытым способом лечения, использованием влажно-высыхающих повязок с антисептическими растворами, подсушиванием ран на перевязках лампой соллюкс, ультрафиолетовым облучением, обработкой слабыми растворами перманганата калия.
Таким образом, местное консервативное лечение глубоких ожогов в течение первых 7—10 дней должно быть направлено на создание условий для формирования сухого ожогового струпа. Этот срок характеризуется образованием грануляционного вала и началом процессов отторжения струпа. Как было отмечено выше, отторжение ожогового струпа происходит вследствие протеолитического и гнойного расплавления девитализированных тканей под струпом. Для ускорения процесса отторжения могут быть использованы препараты, способствующие усилению протеолитических процессов. Наиболее широко известными из них и широко применяемыми являются салициловая и бензойная кислоты, папаин. Нанесенные на поверхность ожогового струпа, они проникают через него, вызывая размягчение, и способствуют лизису подлежащих тканей.
Подобная методика вошла в клиническую практику под названием химической некрэктомии. Ее выполняют следующим образом. На 8—12-е сутки после травмы ожоговый струп обильно смазывают 40—50% салициловой мазью. Накладывают сухую или умеренно влажную повязку с антисептическим раствором, которую не снимают 2—3 дня. Последующую перевязку производят под наркозом или после достаточной премедикации (в случаях ограниченных ожогов), во время которой ожоговый струп удаляют. Для этого бранши ножниц с тупыми концами вводят под струп в месте его начинающегося отслоения или через вскрываемый участок. Раздвигая бранши ножниц, струп отделяют. Поднимая края струпа пинцетом, ножницами надсекают немногочисленные, не подвергшиеся лизису прилежащие к струпу ткани. Правильно сделанная химическая некрэктомия не сопровождается кровотечением. Как правило, на перевязке, через 2—3 дня после нанесения салициловой мази, струп удается удалить полностью. В случае плотного прилегания струпа к подлежащим тканям на эти участки повторно наносят 40—50% салициловую мазь после удаления ранее нанесенной. Химическая некрэктомия позволяет значительно ускорить отторжение струпа и тем самым сократить сроки подготовки ран к аутодермопластике. В связи с возможным токсическим действием салициловой мази ее не следует наносить на площадь, превышающую 10—15% поверхности тела.
Дальнейшая тактика после удаления струпа (независимо от того, произошло ли самостоятельное отторжение или с помощью химической некрэктомии) должна быть направлена на скорейшее очищение ран от остатков некрозов, стимуляцию роста и «созревание» грануляций. На этом этапе применяют только повязочный метод лечения. К выбору препарата следует подходить дифференцированно, учитывая, что мази на жировой основе усиливают рост грануляций, способствуют очищению от остатков некрозов, но при этом недостаточно эффективно препятствуют развитию микроорганизмов, предупреждают нагноительные процессы. Растворы антисептиков, антибиотиков способствуют очищению ран от гнойно-некротического отделяемого, но повязки с этими препаратами, высыхая, плотно прилегают к ране, что затрудняет последующие перевязки. При использовании влажно-высыхающих повязок с растворами некротические ткани отторгаются несколько медленнее, чем при использовании мазей, но гнойного отделяемого образуется меньше. Таким образом, для скорейшего очищения ран от остатков некрозов целесообразнее после удаления струпа во время одной-двух последующих перевязок, проводимых через 1—2 дня, применять мази (мазь Вишневского, бальзам Шостаковского и др.). а в дальнейшем переходить на влажно-высыхающие повязки, с помощью которых можно добиться скорейшего очищения от гнойного отделяемого и подготовки грануляций к аутодермопластике.
При повышенной гидрофильности и появлении гипергрануляций целесообразно прижигание во время перевязки грануляций 10% раствором нитрата серебра с последующим наложением повязки с 5—10% раствором хлорида натрия или 0,5% раствором нитрата серебра.
Одним из главных условий эффективности местного лечения ожоговых ран является обеспечение максимально возможного соприкосновения лекарственного препарата с раневой поверхностью, его проникновение в неровности грануляционной ткани. Н. И. Атясов и Т. С. Куприянова (1980) считают, что с данной точки зрения самым рациональным является способ нанесения лекарственных средств в виде аэрозолей. Проведенные авторами исследования убедительно показали эффективность аэрозольтерапии такими антибактериальными препаратами, как диоксидин, мафенид и др. Имеющийся у нас опыт использования аэрозольтерапии также позволяет положительно охарактеризовать этот способ нанесения лекарственных препаратов на ожоговые раны.
Существенным недостатком влажно-высыхающих повязок является их прилипание при высыхании к ране, а также снижение концентрации и эффективности действия лекарственного препарата при высыхании. Этого можно избежать или существенно уменьшить с помощью следующей манипуляции. Дело в том, что прилипание повязки к ране значительно уменьшается, если между повязкой и раной имеется индифферентная, не препятствующая оттоку раневого отделяемого прокладка, не прилипающая к ране. В ряде стран для этих целей выпускаются специальные синтетические сетчатые покрытия, импрегнированные жиром. Они не прилипают к ране и создают свободный отток раневого отделяемого в повязку. Для этих целей может быть использован синтетический «тюль» с достаточным размером ячеек. После обработки в растворе антисептика его наносят на рану, а сверху накладывают влажно-высыхающую повязку.
На следующей перевязке «тюль» удерживается на ране, с него безболезненно снимают повязку, которая к нему в отдельных местах может присохнуть, а затем снимают саму синтетическую сетчатую прокладку.
Для поддержания постоянной высокой концентрации лекарственного препарата в ожоговой ране может быть использован метод постоянного орошения, описанный выше. Преимуществом его, помимо возможности поддержания постоянной высокой концентрации лекарственного препарата в ране, является возможность более редких перевязок (влажно-высыхающие повязки меняются каждый день), а также меньшее прилипание повязки к ране из-за поддерживания постоянной ее влажности.
В период подготовки ран к аутодермопластике с успехом могут быть использованы перевязки в ванне, наполненной теплой водой с раствором перманганата калия, растворами детергентов «Новость», «Лотос» и др. Вследствие высокой поверхностной активности, способности к растворению белков, жиров, бактерицидности растворы, содержащие детергенты, способствуют очищению ран от гнойно-некротического отделяемого [Атясов Н. И., Куприянов В. А., 1978]. Отмокшие в ванне повязки снимаются безболезненно.
При правильном местном и адекватном общем лечении подготовка ожоговых ран к аутодермопластике занимает 7—10 дней после отторжения струпа. До настоящего времени не разработаны четкие критерии готовности ран к аутодермопластике. Такие показатели, как видовой состав микрофлоры, ее содержание в 1 г грануляционной ткани, обсемененность поверхности, мазки-отпечатки грануляционной поверхности, а также общие факторы: содержание гемоглобина, общего белка сыворотки и т. д., не являются прогностически значимыми. Таким образом, до настоящего времени не имеется объективного критерия готовности грануляционной ткани для принятия кожного аутотрансплантата. Клинические наблюдения свидетельствуют, что приживление пересаженных лоскутов чаще происходит тогда, когда имеются мелкозернистые, розово-красные грануляции с небольшим количеством серозно-гнойного отделяемого. Подготовленная к пластике поверхность обладает повышенной липкостью. К ней часто прилипают нитки от снятой повязки, прикосновение пальцем вызывает чувство прилипания.
К описанному состоянию грануляционной поверхности следует стремиться. При обширных ожогах их поверхность бывает неодинаково подготовлена на различных участках. В этих случаях не следует ожидать полной готовности всей поверхности, а производить аутодермопластику следует на пригодные участки. Данное положение объясняется тем, что закрытие подготовленных к пластике грануляций аутодермотрансплантата-ми приводит к улучшению общего состояния больного и этапные аутодермопластики становятся менее травматичными. Оптимальным является одномоментная пластика на площади 800—1500 см2.
Муразян Р. И. Панченков Н.Р. Экстренная помощь при ожогах, 1983
Источник
Термический ожог – повреждение тканей, вызванное воздействием высоких температур (выше 55-60° С). В зависимости от глубины поражения выделяют 4 степени ожога. Обширные ожоги нередко осложняются инфекционным воспалением, вызывают развитие ожоговой болезни – комплексного нарушения работы сердечно-сосудистой, дыхательной, выделительной систем организма, которое может угрожать не только здоровью, но и жизни пациента. Чтобы минимизировать риск развития осложнений, важно правильно и своевременно оказать первую помощь пострадавшему.
Причины
Основные причины термических ожогов – невнимательность в быту или несчастные случаи на производстве. Получить термический ожог можно:
-
 пламенем (в основном это термический ожог 2 степени, при этом возможно поражение глаз, верхних дыхательных путей);
пламенем (в основном это термический ожог 2 степени, при этом возможно поражение глаз, верхних дыхательных путей); - жидкостью (как правило, это ожог 2-3 степени, характеризующийся малой площадью и глубоким поражением тканей);
- паром (преимущественно небольшая глубина поражения и обширная площадь, повреждение нередко охватывает и дыхательные пути);
- раскаленным предметом или расплавленным металлом (поражение 2-4 степени, имеющее четкие границы и значительную глубину, может сопровождаться отслоением поврежденных тканей после прекращения контакта с предметом).
Легкие ожоги среди всех травм являются самыми распространенными, а тяжелые обширные повреждения нередко приводят к летальному исходу.
Степени
В зависимости от глубины повреждения тканей выделяют 4 степени термических ожогов кожи. Точно определить степень ожога может только врач в специализированном медицинском учреждении.
-
 Степень 1. Характеризуется неполным повреждением поверхностного слоя кожи. Основные признаки термического ожога 1 степени – покраснение кожи, незначительная отечность, сильное жжение.
Степень 1. Характеризуется неполным повреждением поверхностного слоя кожи. Основные признаки термического ожога 1 степени – покраснение кожи, незначительная отечность, сильное жжение. - Степень 2. Сопровождается полным повреждением поверхностных тканей, что проявляется жгучей болью, образованием небольших пузырей, при вскрытии которых появляются эрозии ярко-красного цвета.
- Степень Повреждение охватывает поверхностные и глубокие слои кожи. Выделяют термический ожог степени 3а и 3в. Для степени 3а характерно частичное повреждение глубоких слоев, образование сразу после травмы ожогового струпа – сухой черной или коричневой корки. При ожоге паром струп беловато-серый, мягкий, влажный. Термический ожог 3в степени характеризуется гибелью всех слоев кожи, повреждением подкожной жировой клетчатки.
- Степень 4. Происходит поражение всех слоев кожи, подкожной клетчатки, мышц, костей, сухожилий.
Глубокие повреждения 3 и 4 степени более опасны. Однако к летальному исходу могут привести и поверхностные ожоги, если раневая поверхность охватывает более трети всей поверхности тела.
Признаки
Поверхностные ожоги и глубокие травмы с ограниченной площадью поражения, как правило, сопровождаются местными патологическими процессами, выраженность которых зависит от степени повреждения.
Основные местные симптомы термических ожогов:
-
 сильное, нестерпимое жжение и боль;
сильное, нестерпимое жжение и боль; - покраснение кожи;
- отечность;
- местное повышение температуры;
- появление небольших пузырьков, заполненных желтоватой жидкостью (при повреждении 2 степени) или крупных волдырей, склонных к слиянию (при степени 3а);
- снижение чувствительности (при 3а степени);
- образование струпа, последующее нагноение раны (при 3в степени).
При глубоких ожогах образуются участки сухого или влажного некроза. Сухой некроз представляет собой коричневую корку, протекает более благоприятно. Влажный некроз характеризуется большим содержанием влаги в тканях, развивается обычно при обширных и глубоких поражениях. Влажный некроз нередко распространяется на здоровые ткани, является благоприятной средой для развития бактериальной флоры, что приводит к развитию инфекционных осложнений. После отторжения некротических участков на коже остаются язвы различной глубины.
При 4 степени ожога происходит обугливание тканей, боль при такой травме отсутствует.
Ожоговая болезнь
Глубокие обширные поражения (преимущественно 3в и 4 степени) приводят к развитию ожоговой болезни – комплексного нарушения работы различных внутренних органов и систем организма. Патологические процессы сопровождаются нарушением белкового и водно-солевого обмена, интоксикацией и общим истощением. Ожоговая болезнь в сочетании со снижением двигательной активности может спровоцировать нарушения функций дыхательной, сердечно-сосудистой, пищеварительной и выделительной систем.
Ожоговая болезнь протекает в 3 этапа.
-
 Ожоговый шок. Обусловлен сильной болью и значительной потерей жидкости. Продолжается 12-48, реже 72 часа. Сопровождается мышечной дрожью, ознобом, слабостью, спутанностью сознания, учащением сердцебиения, повышением артериального давления (иногда остается в норме), уменьшением выделения мочи. Кратковременное возбуждение сменяется нарастающей заторможенностью.
Ожоговый шок. Обусловлен сильной болью и значительной потерей жидкости. Продолжается 12-48, реже 72 часа. Сопровождается мышечной дрожью, ознобом, слабостью, спутанностью сознания, учащением сердцебиения, повышением артериального давления (иногда остается в норме), уменьшением выделения мочи. Кратковременное возбуждение сменяется нарастающей заторможенностью. - Токсемия. Развивается в результате всасывания в кровь продуктов распада тканей. Возникает на 2-4 сутки, продолжается до 10-15 дней. Характеризуется повышенной температурой, нервным возбуждением, спутанностью сознания, судорогами. Возможны слуховые и зрительные галлюцинации, бред. Развиваются осложнения со стороны различных органов и систем: миокардит, тромбозы, токсический гепатит, кишечная непроходимость, язвы, отек легких, бронхит, пневмония, нефрит, пиелит.
- Септикотоксемия. Связана с большой потерей белка через раневую поверхность и развитием инфекционных осложнений. Может длиться несколько недель или месяцев. Характеризуется выделением большого количества гноя, замедлением заживления раневой поверхности. Отмечается лихорадка с сильными перепадами температуры, расстройства сна, слабость, отсутствие аппетита (в тяжелых случаях возможно потеря до 1/3 массы тела), мышечная атрофия.
Первая помощь
Важное значение имеет правильное и своевременное оказание первой помощи при термических ожогах. Грамотные действия помогают минимизировать риск развития осложнений, обеспечивают более быстрое заживление и восстановление после перенесенной травмы.
Для оказания первой медицинской помощи (пмп) при термических ожогах необходимо:
-
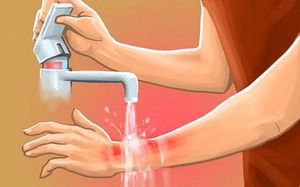 прекратить контакт с повреждающим агентом;
прекратить контакт с повреждающим агентом; - охлаждать поврежденную поверхность проточной холодной водой на протяжении 15 минут (поскольку из-за нагрева тканей их разрушение продолжается еще некоторое время после прекращения контакта с повреждающим агентом);
- осторожно, стараясь не задеть рану, срезать одежду;
- наложить стерильную повязку;
- дать пострадавшему обезболивающее средство;
- обеспечить теплое питье (лучше – щелочную минеральную воду или содово-солевой раствор) для уменьшения интоксикации, возникающей из-за проникновения в кровь продуктов распада обгоревших тканей.
Категорически запрещено:
-
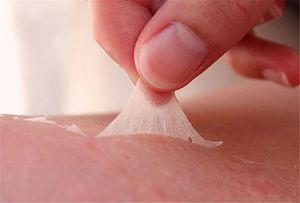 срывать, отдирать прилипшую к раневой поверхности одежду;
срывать, отдирать прилипшую к раневой поверхности одежду; - прикасаться к ране руками;
- использовать для охлаждения лед (помимо термического повреждения, возникнет дополнительная травма – обморожение);
- вскрывать волдыри;
- заклеивать поврежденную поверхность пластырем;
- обрабатывать рану спиртовыми растворами и народными средствами (сметана, кефир, яйцо, отвары лекарственных растений и прочее);
- прикладывать к ране листья лекарственных растений (алоэ, каланхоэ);
- использовать для обработки раневой поверхности вату.
Категорически запрещено смазывать свежий ожог кремом, мазью, маслом – это осложнит дальнейшую обработку и ухудшит заживление раневой поверхности.
Кроме того, нельзя проводить лечение ожогов в домашних условиях. Исключение составляют случаи, когда:
- ожог легкий (1 степени), глубокие ткани не повреждены, что можно понять по отсутствию волдырей;
- площадь ожога ограничена (не превышает площадь ладони);
- повреждение локализуется не на лице, стопе или кисти;
- рана не воспаляется, не гноится.
Лечение
Лечение термических ожогов проводится комплексно, включает применение местных средств, ускоряющих заживление и предотвращающих инфицирование раны, и проведение общих терапевтических мероприятий.
 Течение и заживление ожоговой раны протекает в несколько фаз:
Течение и заживление ожоговой раны протекает в несколько фаз:
- первая – период воспаления (расплавление некротических масс, очищение раны от продуктов распада, поврежденных тканей и чужеродных частиц);
- вторая – фаза регенерации (формирование соединительнотканных элементов, молодой грануляционной ткани);
- третья – эпителизация раны (закрытие раны кожей, формирование рубца, окончательное заживление).
Препараты
Первые лечебные действия при ожогах – обработка раневой поверхности. С поврежденного участка удаляются инородные частицы, кожа вокруг раны обрабатывается антисептическим раствором (Хлоргексидин, Мирамистин, Диоксизоль). В дальнейшем антисептические растворы применять нецелесообразно, поскольку они быстро высыхают, что требует частой смены повязок.
В последующей терапии средства от термических ожогов подбираются с учетом фазы течения раневого процесса.
-
 Мази на гидрофильной (водной) основе (Нитацид, Офлокаин, Левосин, Левомеколь). Оказывают противовоспалительное, ранозаживляющее, местноанестезирующее, противомикробное действие. Препятствуют пересыханию раны, не прилипают к пораженным участкам. Накладываются под повязку, применяются в первую фазу заживления. При смене повязки (проводится раз в сутки) раневая поверхность меньше травмируется и кровоточит.
Мази на гидрофильной (водной) основе (Нитацид, Офлокаин, Левосин, Левомеколь). Оказывают противовоспалительное, ранозаживляющее, местноанестезирующее, противомикробное действие. Препятствуют пересыханию раны, не прилипают к пораженным участкам. Накладываются под повязку, применяются в первую фазу заживления. При смене повязки (проводится раз в сутки) раневая поверхность меньше травмируется и кровоточит. - Аэрозоли (Пантенол, Олазоль, Ливиан). Оказывают антиоксидантное и регенерирующее действие, улучшают клеточный метаболизм и микроциркуляцию. Ливиан дополнительно оказывает местноанестезирующее, а Олазоль – противомикробное действие. Применяются в первую и вторую фазу течения раневого процесса. Аэрозоли легко наносятся, не травмируют поврежденную поверхность, создают защитный барьер, препятствующий проникновению инфекции.
- Мази на гидрофобных и эмульсионных основах (Бепантен, Вундехил, Стрептоцида линимент, мазь Арники). Оказывают противовоспалительное и репаративное, антисептическое действие. Улучшают кровоснабжение и обменные процессы, стимулируют регенерацию, предотвращают инфицирование. Применяются во 2 и 3 фазах раневого процесса.
- Желе (Солкосерил). Оказывает репаративное и защитное действие, активизирует метаболические процессы. Применяется во 2 и 3 фазу заживления.
В первой фазе заживления запрещено использовать мази на основе вазелина/ланолина – жирная субстанция задерживает отторжение некроза, препятствует оттоку гнойного экссудата, становится благоприятной средой для развития патогенной флоры.
При ожогах 3а степени струп сохраняют. До момента самостоятельного отторжения накладывают антисептические повязки, после отторжения – мазевые. При глубоких ожогах для стимуляции отторжения некротических тканей применяют Салициловую мазь.
 Накладывание мазей под повязку – это закрытый способ лечения ожогов. Однако при травмах лица, промежности и других участков, на которые сложно наложить повязку, лечение проводят открытым способом. Терапию проводят в специальных асептических ожоговых палатах. Раневую поверхность обрабатывают высушивающими антисептическими растворами (зеленка, марганцовка), оставляют без повязки. В дальнейшем поврежденные участки обрабатывают антисептическими мазями (фурацилиновая, стрептомициновая). В некоторых случаях специалисты комбинируют открытый и закрытый способы лечения.
Накладывание мазей под повязку – это закрытый способ лечения ожогов. Однако при травмах лица, промежности и других участков, на которые сложно наложить повязку, лечение проводят открытым способом. Терапию проводят в специальных асептических ожоговых палатах. Раневую поверхность обрабатывают высушивающими антисептическими растворами (зеленка, марганцовка), оставляют без повязки. В дальнейшем поврежденные участки обрабатывают антисептическими мазями (фурацилиновая, стрептомициновая). В некоторых случаях специалисты комбинируют открытый и закрытый способы лечения.
Местное лечение ожогов дополняют системной терапией. Применяются:
- обезболивающие средства (при сильном болевом синдроме могут использоваться наркотические анальгетики);
- антибиотики (применяются только при развитии инфекционных осложнений, в профилактических целях не назначаются);
- инфузионные растворы (глюкоза с витаминами В и С, другие питательные растворы вводятся для восполнения потерь белка и жидкости).
Физиотерапия
На поздних стадиях заживления медикаментозное лечение дополняют физиотерапией. Физиотерапевтические процедуры активизируют кровообращение и обменные процессы в тканях, стимулируют регенерацию и предупреждают развитие инфекционных осложнений. Обычно при термических ожогах проводят:
- воздействие инфракрасным либо ультрафиолетовым облучением;
- ультразвуковую терапию;
- магнитотерапию.
Операция
При глубоких и обширных повреждениях кожи возникает необходимость в хирургическом вмешательстве. Существует несколько методов и техник проведения операции. Это:
-
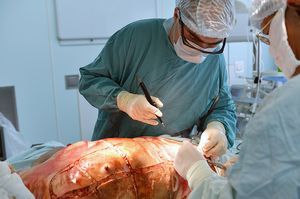 некротомия – иссечение образовавшегося струпа, обеспечивающее восстановление кровообращения в пораженных тканях;
некротомия – иссечение образовавшегося струпа, обеспечивающее восстановление кровообращения в пораженных тканях; - некрэктомия – очистка раневой поверхности от очагов некроза, позволяющая предотвратить гнойные осложнения и ускорить заживление (проводится однократно либо поэтапно, в зависимости от обширности поражения);
- трансплантация – пересадка собственной или кожи донора (осуществляется при обширных площадях раневой поверхности).
Некротомия может проводиться неотложно с целью предотвращения развития некроза, а остальные операции осуществляются в отдаленном периоде, то есть через определенный срок после получения травмы.
Осложнения
К наиболее частым осложнениям термических ожогов относят:
- сепсис (при глубоких поражениях 20% и более от общей поверхности кожного покрова);
- пневмония (возникает у каждого 2-3 пациента с ожоговой болезнью);
- вторичные инфекционные поражения (абсцесс, гангрена, менингоэнцефалит).
Нарушения деятельности внутренних органов могут сохраняться на протяжении нескольких лет после перенесенной травмы. Кроме того, в этот период могут развиваться другие осложнения – трофические язвы, дерматиты, рак кожи.
Прогноз
 Прогноз при термических ожогах зависит от глубины и площади поражения кожного покрова, наличия сопутствующих патологий, травм, общего состояния организма, возраста пострадавшего. У детей и пожилых людей термические ожоги всегда протекают крайне тяжело.
Прогноз при термических ожогах зависит от глубины и площади поражения кожного покрова, наличия сопутствующих патологий, травм, общего состояния организма, возраста пострадавшего. У детей и пожилых людей термические ожоги всегда протекают крайне тяжело.
Термический ожог 1 степени является наиболее легкой формой поражения, заживает без следа за 2-4 дня. Признаки термического ожога 2 степени проходят за 1-2 недели без формирования шрамов и рубцов. Термический ожог 3а степени заживает очень медленно, нередко осложняется гнойными процессами.
При ожогах 3в и 4 степени прогноз неблагоприятный. Ожоговая болезнь в сочетании с общими инфекционными осложнениями (пневмонией, сепсисом) нередко приводит к летальному исходу. При благоприятном варианте ожоговая болезнь завершается восстановлением, постепенным заживлением раневых поверхностей и улучшением состояния пострадавшего.
Термический ожог – опасная травма, которую можно получить как в быту, так и на производстве. При ожогах, составляющих более 10% от площади поверхности тела, а у детей – более 5%, существует реальная угроза развития шока и ожоговой болезни. Именно поэтому первостепенное значение имеет своевременная первая доврачебная помощь. От действий окружающих во многом зависит течение и исход травмы. Не менее важное значение имеют рациональные действия на протяжении всего периода терапии.
Смотрите также:
Источник
