Методы лечения врожденного вывиха у детей
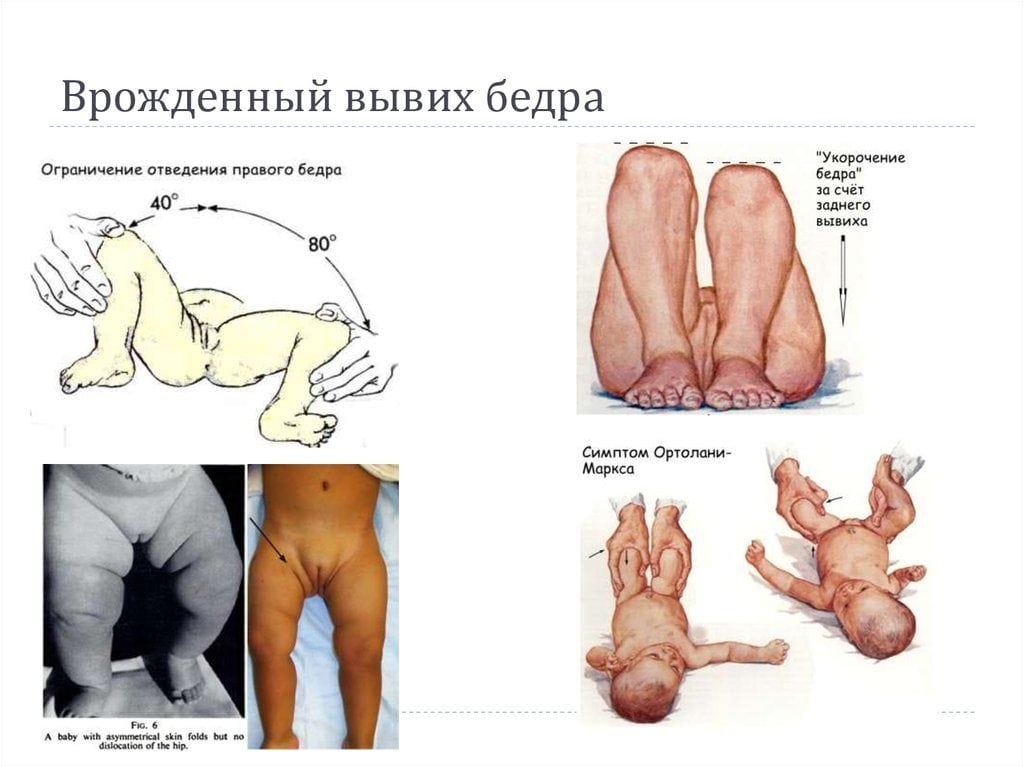
Врожденный вывих бедра относится к часто встречающимся патологиям опорно-двигательной системы. Раннее обнаружение и его своевременное лечение — важные задачи современной ортопедии. В основе профилактики инвалидности лежит проведение адекватной терапии сразу после диагностирования заболевания. Полное выздоровление без развития каких-либо осложнений возможно при лечении детей с первых дней жизни
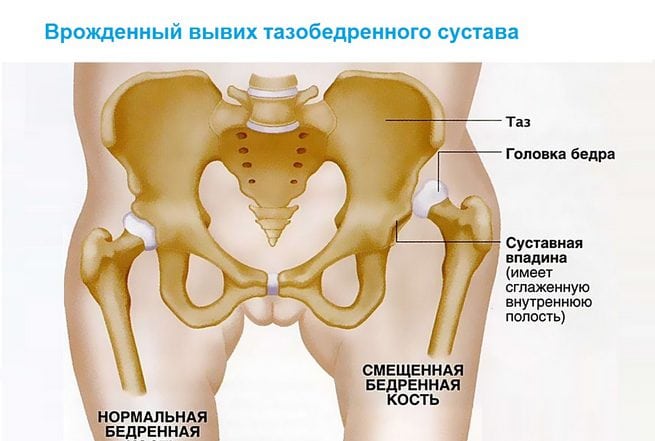
Врожденный вывих обнаруживается у одного новорожденного из 7000 обследуемых. Девочки подвержены развитию внутриутробной аномалии в 5 раз чаще, чем мальчики. Двустороннее поражение тазобедренного сустава выявляется почти в два раза реже одностороннего.
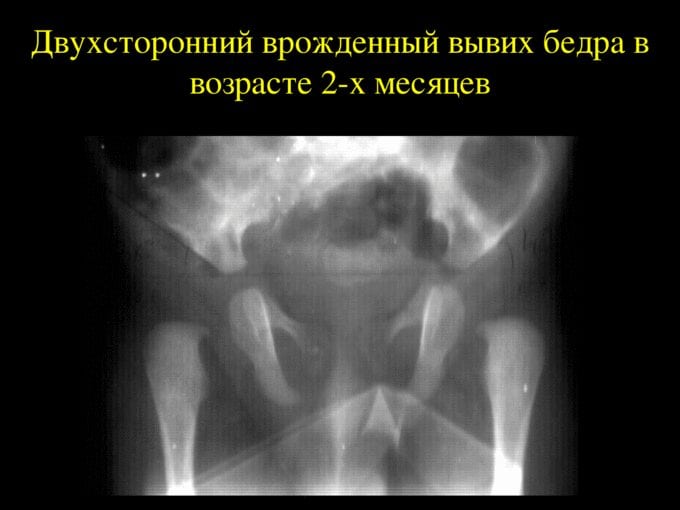
Если врожденный вывих не диагностирован, или медицинская помощь не была оказана, то консервативная терапия не увенчается успехом. Избежать инвалидизации ребенка в этом случае можно только с помощью хирургической операции.
Характерные особенности патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Анатомическими элементами тазобедренного сустава являются бедренная кость и вертлужная впадина тазовой кости, форма которой напоминает чашу. Ее поверхность выстлана эластичным, но прочным гиалиновым хрящом, выполняющим амортизирующую функцию. Эта соединительная ткань с упругим межклеточным веществом предназначена для удержания головки бедренной кости внутри сочленения, ограничения движений со слишком высокой амплитудой, способных повредить сочленение. Хрящевые ткани полностью покрывают головку кости бедра, обеспечивая ее плавное скольжение, возможность выдерживать серьезные нагрузки. Анатомические элементы тазобедренного сустава соединяет связка, снабженная множеством кровеносных сосудов, через которые в ткани поступают питательные вещества. В структуру тазобедренного сустава входит также:
- синовиальная сумка;
- мышечные волокна;
- внесуставные связки.
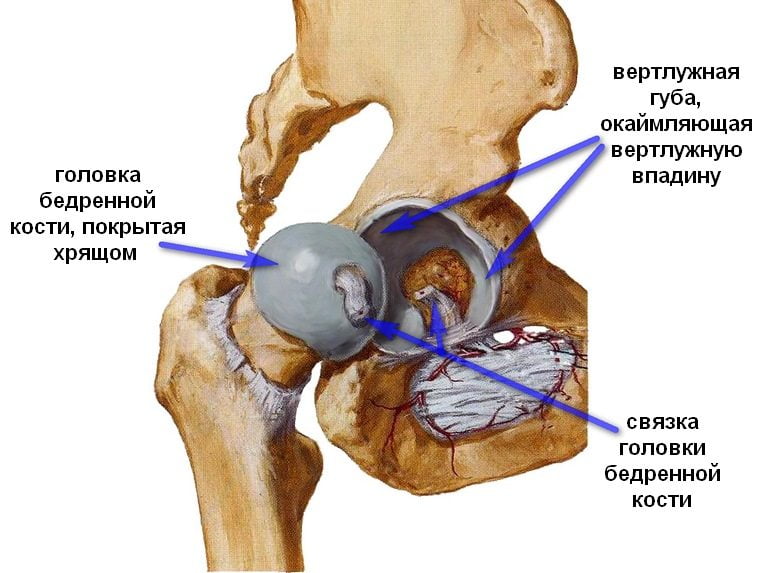
Анатомия здорового ТБС.
Такое сложное строение способствует надежному креплению головки бедренной кости, полноценному разгибанию и сгибанию сочленения. При дисплазии некоторые структуры развиваются неправильно, что становится причиной смещения головки бедра по отношению к ацетабулярной впадине, ее соскальзывания. Чаще при врожденном вывихе бедра у детей обнаруживаются такие анатомические дефекты:
- уплощение впадины, выравнивание ее поверхности, видоизменение чашеобразной формы;
- неполноценное строение хряща на краях впадины, его неспособность удерживать головку бедренной кости;
- анатомически неправильный угол, образованный головкой и шейкой бедра;
- чрезмерно удлиненные связки, их слабость, спровоцированная аномальным строением.
Любой дефект становится причиной вывихов, подвывихов бедренной головки. При его сочетании с плохо развитыми мышцами ситуация еще более усугубляется.
Причины и провоцирующие факторы
Почему возникает врожденный вывих тазобедренного сустава, ученые спорят до сих пор. Существуют различные версии развития патологии, но у каждой из них пока нет достаточно убедительной доказательной базы. Установлено, что примерно 2-3% аномалий являются тератогенными, то есть формируются на определенном этапе эмбриогенеза. Выдвинуто несколько теорий о том, что может служить анатомической предпосылкой к возникновению ортопедической патологии:
- преждевременные роды, спровоцированные нарушением кровообращения между плацентой и плодом;
- дефицит микроэлементов, жиро- и водорастворимых витаминов в организме женщины во время вынашивания ребенка;
- наследственная предрасположенность, гипермобильность суставов, вызванная особенностями биосинтеза коллагена;
- травмирование женщины во время беременности, воздействие на нее радиационного излучения, тяжелых металлов, кислот, щелочей и других химикатов;
- травмирование новорожденного во время его прохождения по родовым путям;
- нарушения правильного развития и функционирования отдельных органов и систем плода из-за неполноценной трофики тканей;
- резкие колебания гормонального фона, недостаточная или избыточная выработка гормонов, которые влияют на продуцирование клеток костных и хрящевых тканей;
- прием женщиной фармакологических препаратов различных групп, особенно в первом триместре, когда у плода формируются основные органы всех систем жизнедеятельности.
Все эти факторы становятся причиной свободного выпадения бедренной кости из ацетабулярной впадины при определенном движении. Врожденный вывих тазобедренного сустава следует дифференцировать от приобретенной патологии, обычно возникающей в результате травмирования или развития костных и суставных заболеваний.
Классификация
Врожденному вывиху бедра у новорожденных предшествует дисплазия. Таким термином обозначаются последствия нарушения формирования отдельных частей, органов или тканей после рождения или в период эмбрионального развития. Дисплазия — это анатомическая предпосылка к вывиху, который пока не произошел, так как формы соприкасающихся суставных поверхностей соответствуют друг другу. Симптоматика патологии отсутствует, а диагностировать изменения в тканях можно только с помощью инструментальных исследований (УЗИ, рентгенография). Наличие клинической картины характерно для таких стадий заболевания:
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
При выборе метода терапии обязательно учитывается участок расположения анатомического дефекта. При дисплазии вертлужной впадины он локализован в ацетабулярной врезке. Аномалия обнаруживается и на головке бедра.
Клиническая картина
Признаки врожденного вывиха бедра не являются специфическими. Даже опытный ортопед не диагностирует заболевание только после осмотра пациента. На патологию может указывать разная длина ног из-за смещения головки бедренной кости. Для ее обнаружения детский ортопед укладывает новорожденного на горизонтальную поверхность и сгибает ноги в коленях, располагая пятки на одном уровне. Если одно колено выше другого, то ребенку показано дальнейшая инструментальная диагностика. Для патологии характерны такие клинические проявления:
- ассиметричное расположение ягодичных и ножных складок. Для осмотра врач укладывает новорожденного сначала на спину, затем переворачивает на живот. При нарушении ассиметричного расположения складок и их неодинаковой глубине существует высокая вероятность дисплазии. Этот симптом также неспецифичен, а иногда вообще является анатомической особенностью. У крупных младенцев на теле всегда много складок, что несколько затрудняет диагностику. К тому же иногда подкожная жировая клетчатка развивается неравномерно, и впоследствии ее распределение нормализуется (обычно через 2-3 месяца);
- объективный признак заболевания — резкий, немного приглушенный щелчок. Этот симптом проявляется в положении лежа на спине с разведенными ногами. Характерный щелчок слышится при отведении поврежденной конечности в сторону. Причина его возникновения — вправление бедренной кости в вертлужную впадину, принятие тазобедренным суставом анатомически правильного положения. Щелчок сопровождает и обратный процесс, когда ребенок совершает пассивное или активное движение, и головка ведра выскальзывает из вертлужной впадины. По достижении детьми 2-3 месяцев этот симптом утрачивает свою информативность;
- у детей с врожденным вывихом бедренного сустава после 2 недель жизни возникает ограничение при попытке отвести ногу в сторону. У новорожденного связки и сухожилия эластичные, поэтому в норме можно отвести его конечности таким образом, чтобы они легли на поверхность. При повреждении сочленения отведение ограничено. Иногда наблюдается псевдоограничение, особенно при обследовании грудничков до 4 месяцев. Оно происходит за счет возникновения физиологического гипертонуса, также требующего коррекции, но не столь опасного, как вывих.

Если по какой-либо причине патология не была своевременно диагностирована, то она может затронуть расположенные вблизи бедра мягкие ткани. Например, врожденный вывих у детей старше полутора лет клинически проявляется плохим развитием мышц ягодиц. Ребенок старается стабилизировать тазобедренный сустав и раскачивается во время движения, его походка напоминает «утиную».
Диагностирование
Помимо клинического обследования для выставления диагноза проводятся инструментальные исследования. Несмотря на информативность рентгенографии при выявлении патологий опорно-двигательного аппарата, новорожденным показано УЗИ. Во-первых, оно абсолютно безопасно, так как не возникает лучевая нагрузка на организм. Во-вторых, при проведении УЗИ можно с максимальной достоверностью оценить состояние всех соединительнотканных структур. На полученных изображениях хорошо визуализируются костная крыша, расположение хрящевого выступа, локализация костной головки. Результаты интерпретируют с помощью специальных таблиц, а критерием оценки служит угол наклона ацетабулярной впадины.
Рентгенография показана с 6 месяцев, когда начинают окостеневать анатомические структуры. При постанове диагноза также рассчитывается угол наклона впадины. Используя рентгенологические снимки, можно оценить степень смещения головки бедра, обнаружить запаздывание ее окостенения.
Основные методы терапии
Лечение врожденного вывиха бедра проводится консервативными и оперативными методами. При обнаружении патологии в терапии используются шины для полной иммобилизации конечности. Ортопедическое приспособление накладывается при отведении и сгибании тазобедренного, коленного сочленений. Головка бедренной кости сопоставляется с впадиной, а это позволяет суставу правильно формироваться, развиваться. Лечение, проведенное новорожденному сразу после выявления патологии, практически всегда бывает успешным.
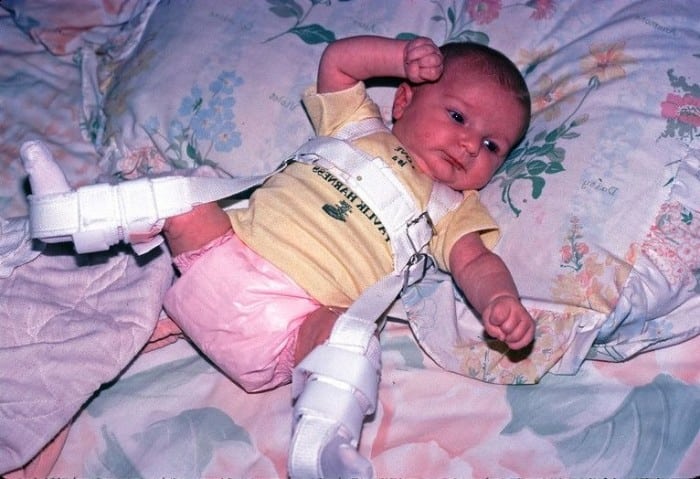
Своевременной считается терапия детей до 3 месяцев. По мере окостенения тканей вероятность благоприятного исхода консервативного лечения снижается. Но при сочетании определенных факторов с помощью наложения шины возможно полное выздоровление ребенка старше 12 месяцев.
Хирургическая операция также проводится сразу после диагностирования. Ортопеды настаивают на вмешательстве до пятилетнего возраста ребенка. Детям до 13-14 лет показано внутрисуставное хирургическое вмешательство с углублением ацетабулярной впадины. При оперировании подростков и взрослых внесуставным методом создается хрящевой ободок. Если врожденный вывих диагностирован поздно, осложнен нарушениями функционирования сустава, то проводится эндопротезирование.
Последствиями нелеченного врожденного вывиха бедра у взрослых становятся ранние диспластические коксартрозы. Патология проявляется обычно после 25 лет болевым синдромом, тугоподвижностью тазобедренного сустава, нередко приводит к потере работоспособности. Избежать такого развития событий позволяет только обследование новорожденного детским ортопедом, незамедлительно проведенная терапия.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Последнее обновление статьи: 30.04.2018 г.
Вывих – это смещение суставных поверхностей костей за пределы своего нормального положения. У детей вывихи могут быть врождённые или возникать в результате травмы. Локализация также может быть различная. Для того чтобы знать, как правильно поступить родителям, в данной статье рассмотрим самые частые вывихи у детей, их проявления, диагностику и тактику лечения.
Самыми распространёнными являются:
- подвывих в шейном отделе позвоночника;
- вывихи руки;
- вывих тазобедренного сустава.
Наибольшую опасность при вывихах несут возможные осложнения, возникшие в результате повреждения связок, сосудов и нервов. Не всегда вывихи имеют яркие клинические проявления, что очень опасно поздним проявлением осложнений.
Вывих бедра у новорождённого
Среди врождённых вывихов самым распространённым является вывих бедра у новорождённых, или дисплазия тазобедренного сустава. Сочленение головки бедренной кости с вертлужной впадиной костей таза составляет тазобедренный сустав. Как и каждый сустав, он имеет связки и капсулу.
Вывих бедра формируется ещё внутриутробно во время формирования плода. Происходит недоразвитие структур сустава, в результате чего головка бедренной кости не может удерживаться внутри суставной впадины.
Точная причина развития дисплазии не известна, но существуют факторы риска:
- крупный плод;
- тазовое предлежание ребёнка;
- наследственная предрасположенность;
- отягощённое течение беременности (маловодие, токсикозы, гормональные заболевания, вредные привычки).
При осмотре новорождённого сразу можно заметить признаки вывиха бедра:
- укорочение одной из конечностей;
- ассиметрия ягодичных складок;
- невозможность отведения согнутых ножек в сторону;
- возникновение щелчка при отведении согнутых ножек.
К дополнительным методам обследования, подтверждающим диагноз, относятся УЗИ тазобедренных суставов и рентгенограмма.
Лечение начинают при установке диагноза. Применяют широкое пеленание, отводя ножки на 60 градусов и сгибая в коленных и тазобедренных суставах. Продолжается такое лечение в течение трёх месяцев. Затем, если признаки вывиха не исчезли, используют фиксационные приспособления.
Существует несколько видов приспособлений для консервативного лечения вывиха бедра: шины Мирзоевой и Виленского, подушка Фрейка, шина Волкова, стремена Павликова. Назначаются они детскими ортопедами-травматологами индивидуально в каждом случае заболевания.
Для детей старше года возможно применение лейкопластырного вытяжения. Всё это сочетают с физиотерапией, укрепляющим массажем и гимнастикой. При отсутствии эффекта от консервативной терапии прибегают к хирургическому лечению, после чего ребёнок проходит комплексную реабилитацию.
Вывих шейного позвонка у ребёнка
Шейный отдел позвоночника состоит из 7 одинаковых позвонков. Отличаются по строению первый (атлант) и второй позвонок (аксис). Атлант имеет форму кольца и соединяется боковыми отделами с затылочной костью. Аксис имеет на своём основании отросток, который соединяется с первым позвонком.
Они образуют подвижный сустав Крювелье, который обеспечивает поворот головы в стороны. Все позвонки укреплены между собой связками и мышцами, но в формирующемся детском организме шейный отдел является легко травмируемым при негативных внешних воздействиях.
У новорождённых вывих шейного позвонка возникает в результате родовой травмы. У малыша ещё незрелый сухожильный и связочный аппарат шеи, и даже при лёгкой травме или неправильном положении головы во время родов может возникнуть подвывих. У старших детей основной причиной является травматизация при падении, нырянии в воду, сильном ударе.
Выделяют четыре типа подвывихов шейных позвонков:
- Ротационный. Возникает при резких поворотах и наклонах головы. При этом подворачивается первый шейный позвонок. Чаще всего такой вывих встречается у новорождённых и маленьких детей.
- Активный. Возникает подвывих атланта в результате сильного напряжения мышц при резком повороте головы. Характерен для детей и подростков при незрелости опорно-двигательного аппарата.
- Симптом Крювелье – подвывих между Атлантогм и Аксисом, возникающий при пороке развития зубовидного отростка второго шейного позвонка. Диагностируется заболевание в основном после травм или перегрузок мышц шеи.
- Подвывих по Кинбеку. Наиболее опасный и, к счастью, редко встречающийся тип подвывиха. Он сопровождается сдавливанием нервов и сосудов, что приводит к очень выраженному болевому симптому.
Диагностика подвывиха
Когда есть явная клиника подвывиха шейного позвонка, постановка диагноза не затруднительна.
Но бывают неспецифические симптомы, причиной которых также может оказаться подвывих: частое беспокойство ребёнка, нарушение сна, снижение аппетита, срыгивания, для старших детей это головные боли, боли в области шеи, головокружение.
Для диагностики используют рентгенографию шейного отдела позвоночника в прямой и боковой проекции, при необходимости в косых проекциях, а также компьютерную томографию области шеи, которая точно опишет повреждения.
На основании жалоб, осмотра и результатов дополнительных методов исследования врач травматолог поставит верный диагноз и назначит лечение.
Лечение подвывиха шейного позвонка у ребёнка
При возникновении подвывиха шейного позвонка необходимо обеспечить иммобилизацию (то есть неподвижность) в шейном отделе позвоночника и сразу же доставить пострадавшего в детский травмпункт.
НЕЛЬЗЯ заниматься самолечением и пытаться самостоятельно вправить подвывих! Так вы можете нанести ещё больший вред, травмировав нервы и сосуды.
Травматолог-ортопед сможет вправить подвывих при отсутствии осложнений (костных повреждений, разрывов связок и других), после чего назначаются реабилитационные мероприятия. От 1 до 3 месяцев пострадавшему необходимо постоянно носить воротник Шанса, ограничить физическую нагрузку.
Назначаются медикаментозные препараты, улучшающие работу нервной системы, кровоснабжения, миорелаксанты и обезболивающие при необходимости. Дополнительно проводятся лечебная физкультура, массаж, физиотерапия.
Для профилактики вывиха позвонка шейного отдела позвоночника необходимо равномерно распределять нагрузку, соблюдать технику безопасности при физических упражнениях, особенно кувырках. При появлении болей в области головы и шее надо проконсультироваться специалистом.
Вывих руки у ребёнка
Дети очень подвижны, и порой трудно за ними уследить. Во время активных игр они часто травмируются и могут получить вывих руки.
По локализации вывих верхней конечности может быть в плечевом, локтевом суставе, предплечье, или вывих пальца.
Также одной из частых ситуаций является подвывих локтевого сустава у ребёнка при резком рывке руки. Подвывих – это нарушение правильного взаимоотношения между суставными поверхностями позвонков при сохранении контакта между ними.
При получении вывиха руки возникают следующие симптомы:
- отёк мягких тканей, кровоподтёк;
- неестественное положение конечности;
- сильная боль, усиливающаяся при движении;
- ограничение подвижности поврежденной руки.
Есть или нет вывих у ребёнка, определить сможет только врач. Клинически схоже может протекать обычное растяжение и перелом костей верхней конечности.
Если сразу не обратить внимания на травму, а обратиться к врачу спустя несколько недель, консервативное лечение уже не поможет, и придётся делать операцию.
Первая помощь
До приезда скорой помощи или до обращения в травмпункт родители самостоятельно могут оказать первую помощь. Только делать это надо аккуратно, чтобы не нанести дополнительный вред.
- Необходимо дать ребёнку обезболивающее, чтобы снять сильную боль.
- Повреждённую конечность надо аккуратно иммобилизировать – обеспечить неподвижность сустава, наложив твёрдую шину или прибинтовав руку к грудной клетке.
- Приложить к месту повреждения холодный компресс, который снимет боль и уменьшит отёк мягких тканей.
Вправлять самостоятельно вывих нельзя!
В травмпункте специалист под местной или общей анестезией проводит вправление вывиха.
Детям чаще всего вправления проводят под наркозом, для обеспечения хорошего мышечного расслабления. После этого конечность фиксируют в правильном физиологическом положении и накладывают гипсовую лангету, которую необходимо носить в течение нескольких недель.
Длительность ношения гипса зависит от тяжести вывиха. После снятия фиксирующей повязки проводится курс реабилитации, включающий в себя лечебную гимнастику, массаж, физиотерапию.
Памятка родителям
Большое количество вывихов может произойти у ребёнка – начиная от врождённого вывиха бедра до приобретённого вывиха мизинчика.
Поэтому каждому родителю следует знать:
- организм ребёнка, особенно грудничка, ещё незрелый и подвержен повреждениям даже при незначительной травматизации;
- если был факт травмы, всегда стоит проконсультироваться специалистом, даже если вы не видите явных признаков вывиха;
- если есть явные признаки вывиха, стоит немедленно обратиться в травмпункт и не заниматься самостоятельным вправлением;
- самостоятельно можно оказать первую помощь в виде обезболивания и иммобилизации.
Для профилактики травматизации ребёнка необходимо обеспечить в доме безопасную среду, предотвращая падение с пеленальных столиков и кроваток. Старших детей следует обучать безопасности при активных играх на горках и турниках, обеспечить малыша средствами индивидуальной защиты при катании на роликах и велосипеде.
Занимаясь спортом, необходимо равномерно распределять нагрузку и не делать упражнений без разминки. Для укрепления и становления опорно-двигательного аппарата у ребёнка требуется сбалансированный рацион питания, обогащенный микроэлементами и витаминами, комплекс лечебной физкультуры или гимнастики.
Если вовремя оказать помощь и соблюдать назначенное лечение, после выздоровления последствий травмы не остается.
Источник
