Келлоидный рубец при ожоге
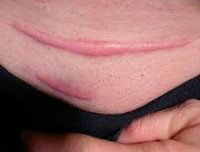
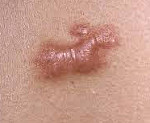
Келоидный рубец – это ограниченное доброкачественное разрастание соединительной ткани, чаще возникающее после травм, термических и химических ожогов кожи, акне. Клиническая картина характеризуется образованием плотного, красного рубцового валика, наличие которого иногда сопровождается зудом, жжением, локальным повышением температуры. Диагностика основывается на клинической картине, анамнезе заболевания и дифференциации с гипертрофическими рубцами. Лечение келоидов включает глюкокортикоиды в различных формах, крио- и лазеротерапию, массаж, компрессионные повязки, интерфероны, хирургическое иссечение.
Общие сведения
Келоидный рубец – одна из разновидностей патологических рубцов, относится к группе псевдоопухолевых фиброматозов. Из всех видов рубцов келоид занимает второе место по распространённости (после гипертрофического рубца) среди европейцев и первое место среди населения южно-африканских стран. Точных статистических данных нет. Это связано с низким количеством обращений пациентов к врачу при отсутствии прогрессивного разрастания и выраженной клинической картины. К образованию келоидных рубцов более склонны мужчины, что связано с повышенной частотой получения травм, а также лица с гормональными нарушениями.

Келоидный рубец
Причины
Этиологические факторы возникновения келоидов разнообразны. Основными причинами являются хирургические вмешательства, ожоги, однако триггером возникновения рубца у предрасположенных лиц может послужить даже микротравма. Развитию келоидов также способствуют некоторые кожные заболевания (прежде всего, акне), протекающие с воспалением глубоких слоев кожи и грубым рубцеванием. Нередко рубцовая ткань формируется в местах инъекций, татуировок, пирсинга, особенно в случае их осложнения нагноительным процессом. Среди предрасполагающих факторов наибольшее значение играют:
- Наследственность. На наличие генетической предрасположенности указывает семейная распространённость (склонность к образованию келоидов передаётся по аутосомно–доминантному типу), большое количество зарегистрированных случаев врождённых келоидов, а также повышенная заболеваемость у лиц африканского и азиатского происхождения.
- Гормональный дисбаланс. У лиц, склонных к келоидному рубцеванию, достоверно чаще выявляется нарушение показателей функционирования желез внутренней секреции (щитовидных, паращитовидных, половых). Наибольшее влияние оказывают кортикостероиды, поэтому патологическое рубцевание часто можно наблюдать у спортсменов, употребляющих анаболические стероиды. Вторым по частоте влияния гормоном является прогестерон – с ним связано увеличение риска образования келоидов при беременности. Келоидные рубцы чаще выявляются у людей со смуглой кожей, что позволяет связать их появление с нарушением синтеза меланина.
Патогенез
Механизм келоидного рубцевания достоверно не установлен, однако известно, что келоид является результатом нарушения процесса нормальной регенерации кожи. Для келоидного рубца характерно разрастание плотной соединительной ткани шире первоначальных границ раны. По всей видимости, это обусловлено избыточной выработкой фибробластами коллагена I типа и его чрезмерным сосредоточением в зоне рубца. При патоморфологическом исследовании в рубцовой ткани обнаруживаются широкие гиалинизированные пучки коллагена тускло-розового цвета. Существует ряд исследований, которые доказывают наличие взаимосвязи нервно–эндокринной нарушений и частоты возникновения келоидных рубцов. В норме по мере созревания рубцовой ткани происходит уменьшение ангиогенеза, но в келоидах идет постоянное образование неососудов, что обусловливает их гиперемию.
Классификация
Все рубцы разделяют на нормотрофические, гипертрофические, атрофические и келоидные. Для первых трёх типов характерно стадийное формирование, светлый цвет при окончательной трансформации (цвет нормальной кожи), положительный и хороший ответ на терапию. Келоидный рубец отличается от остальных патогенезом, быстрым и неконтролируемым ростом, трудностями в лечении. В клинической дерматологии келоиды делятся на:
- Истинные (спонтанные). Образуются без видимых причин, однако, считается, что им может предшествовать микротравма, разрешившиеся гнойничковые высыпания. Излюбленная локализация – лицо и грудь. Истинные келоиды часто имеют причудливую форму с ветвящимися отростками, отходящими от основного рубца.
- Ложные (рубцовые). Возникают на месте поврежденной кожи после операций, порезов, ожогов, фурункулов, акне. Не имеют определенной локализации. Форма ложных рубцов линейная, кожа над ними склонная к изъязвлению.
- Келоидный фолликулит (келоид акне). Встречается у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются в области затылка.
По стадии развития келоиды подразделяются на активные (растущие) и неактивные. Активный келоид находится в процессе роста и вызывает такие симптомы, как зуд, иногда переходящую в боль, онемение, гиперемию. Неактивный келоид не растёт и не беспокоит. По сроку давности рубцы классифицируют на молодые и старые. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы старше пяти лет, их окраска приближается к цвету кожи, а поверхность неровная.
Симптомы келоидных рубцов
В области предшествующей травмы или спонтанно возникает чётко ограниченное, плотное, бугристое разрастание келоидной ткани. Рубец синюшно-красного цвета, толстый, зудящий. Покрывающая келоид кожа атрофически истончена, не содержит потовых и сальных желёз, волосяных фолликулов и пигментных клеток, т. е. этот участок кожи никогда не загорает, на нем не растут волосы. Иногда наблюдаются телеангиэктатически расширенные сосуды.
Келоиды отличаются неудержимым ростом и распространением на здоровые участки кожи. Их рост начинается после 10–12 недели заживления, площадь распространения рубцовой ткани намного больше, чем полученная рана. Спонтанные келоиды особенно часто локализуются на лице шее, верхней части туловища, в частности, в области грудины. Наиболее типичные жалобы пациентов с келоидами ‒ неприятные ощущения в области рубца: боль при надавливании, повышенная чувствительность к различным раздражителям, назойливый зуд, иногда переходящий в невропатическую боль.
Осложнения
По мере увеличения глубины и размера рубца возрастает вероятность развития системных нарушений из-за гипертрофии соединительной ткани. На месте некоторых ран впоследствии образуются выраженные контрактуры, имеющие значительные функциональные и эстетические последствия. При наличии предрасположенности к патологическому рубцеванию на месте удаленного келоидного рубца может образовываться новый келоид, который быстро увеличивается в размерах и занимает ещё большую площадь.
Диагностика
Постановка диагноза не представляет особых трудностей и опирается на клинику и анамнез заболевания. Из базовых лабораторных данных исследуют гормональный статус и липидный профиль, которые могут быть изменены. Келоидные рубцы следует отличать от гипертрофических: последние обычно толстые, плотные, белые, с бугристой поверхностью, нередко с поперечными трещинами, возникаю при отсутствии генетической предрасположенности после травм или операций, в отличие от келоидных, не выходят за пределы первичного дефекта. Важным отличием гипертрофических рубцов является их отклик на лечение: хирургическая эксцизия даёт стойкий удовлетворительный косметический результат.
Лечение келоидных рубцов
Келоиды трудно поддаются терапии. Для того чтобы определить глубину, распространённость и способ лечения, необходима консультация хирурга и дерматолога. Грамотный план действий, включающий правильный выбор терапевтической тактики, учет предрасполагающих этиофакторов и эмоциональную поддержку, способствует оптимальным результатам. В отношении келоидов используются следующие виды лечения:
- Местная медикаментозная терапия. До образования корки на рубце можно использовать заживляющие мази и крема на основе пантенола. После формирования келоида в течение нескольких недель или месяцев наносится силиконовый крем или накладывается силиконовый пластырь. Силикон создаёт воздухопроницаемую мембрану, которая благоприятна для регенерации кожи. В случае свежих келоидов достигнуть ремиссии можно, применяя местно глюкокортикоиды либо в форме мазей под окклюзией, либо (что эффективнее) в форме внутриочаговых инъекций кристаллической суспензии.
- Физические методы. Широко используемым безопасным и безболезненным методом является лазерная шлифовка рубца. Лазерная терапия уменьшает размер рубца, снимает красноту и предотвращает повторный рост. При удобном анатомическом расположении келоида можно достичь некоторого регресса с помощью компрессионной повязки. Криотерапия используется только при лечении небольших рубцов на закрытых участках тела, поскольку достаточно болезненна и вызывает депигментацию кожи. Лечение жидким азотом проводится в несколько циклов (до 5 сеансов), чаще применяется в комбинации с другими методами.
- Массаж рубца. Ограниченные плотные келоидные тяжи можно размягчить регулярным массажем. Наиболее актуален данный вид лечения в районе суставов: как только рубец становится стабильным (через 3-4 недели), необходимо противодействовать укорачиванию рубцовой ткани массажем. Не используется в случае инфицирования и при прогрессивном росте рубца (более 1 см в неделю).
- Хирургическое лечение. От хирургических вмешательств рекомендуется воздержаться, после иссечения рубца чаще всего следует образование нового келоида, особенно, если во время операции затрагивают здоровую ткань. Поэтому следует проводить только частичные эксцизии, а затем инъекции глюкокортикоидов или криотерапию, иногда рентгеновское облучение.
- Особые методы лечения. В дерматологии лечение интерферонами и лучевой терапией используют в редких случаях из-за системного воздействия на организм. Несмотря на то, что при применении интерферона келоид уменьшается в размере, нет сведений о продолжительности эффекта. Лучевая терапия используется исключительно при крайней необходимости, т. к. увеличивает риск возникновения злокачественных новообразований.
Прогноз и профилактика
Прогноз зависит от объёма и местоположения рубца, состояния организма (наличия патологий со стороны эндокринной и нервной системы), предрасположенности к распространению, быстрой диагностики и грамотной комбинации различных видов терапии. Профилактика включает в себя предотвращение ожогов, грамотное и раннее лечение угревой болезни, щадящие хирургические разрезы, возможное ограничение инъекций и пирсинга. При наличии данной патологии у родственников стоит исключать вышеперечисленные факторы и защищать себя от всевозможных микротравм, которые могут послужить пусковыми механизмами в развитии рубцов келоидного типа.
Источник
Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Что такое келоидные рубцы?
Келоидные рубцы — особый вид рубцов, внедряющихся в окружающие нормальные ткани.
Рост келоидных рубцов обычно начинается через 1—3 месяца после заживления раны.
К сожалению, кожные рубцы являются неизбежным следствием любой открытой травмы или операции. Они остаются на всю жизнь, нередко создавая заметный косметический и функциональный дефекты. Уродующие шрамы, рубцы, ограничивающие даже небольшие движения, могут вызвать у пациентов серьёзные трудности, как в деловой, так и в личной жизни.
Келоидные рубцы встречаются с одинаковой частотой у мужчин и женщин. Они были описаны в разных возрастных группах, хотя чаще развиваются у пациентов в возрасте от 10 до 30 лет и редко — в очень молодом и очень пожилом возрасте. Могут быть семейные случаи образования келоидов.
Причины, приводящие к образованию келоидных рубцов
Причины подобного нарушения точно неизвестны.
Заживление раны — это сложный биологический процесс, который длится около года и завершается формированием зрелого рубца. По прошествии года ткани рубца продолжают изменяться, но очень медленно и малозаметно.
В ряде случаев нормальный процесс рубцевания нарушается. Причин для этого множество: ожог, нагноение раны, отсутствие адекватного сопоставление зияющих краёв, сильное натяжение окружающей рану кожи, особенности иммунной системы организма, наследственная предрасположенность и др. Тогда вместо обычного плоского рубца формируется впалый или выступающий над кожей шрам, а в более редких случаях — келоидный рубец.
Келоидные рубцы продолжает увеличиваться даже через 6 месяцев после образования и обычно не уменьшаются и не размягчаются. Типично отсутствие связи между тяжестью травмы и выраженностью келоидных рубцов, которые могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога. Стабилизация состояния келоидных рубцов обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Проявления келоидных рубцов.
• Обычно рост келоида начинается спустя 2—3 нед после заживления раны с ограниченных уплотнений в толще рубцовой ткани и продолжается от нескольких месяцев до нескольких лет
• Боль в области повреждения
• Повышенная чувствительность в области повреждения
• Зуд и жжение в области повреждения
• Твёрдые гладкие приподнимающиеся над поверхностью кожи рубцы с чёткими границами
• В начале заболевания может быть бледность или лёгкое покраснение кожи в области поражения
• Рубец занимает большую площадь, чем первоначальное повреждение
• Даже спустя годы келоидные рубцы продолжают расти и могут образовывать когтеобразные выросты.
Чаще всего келоидные рубцы развиваются на ушных раковинах, грудной клетке, плечах, задней поверхности шеи, реже — на суставах. Известны случаи развития келоидных рубцов на лице. У детей на месте ожогов келоидные рубцы могут образовываться на любом участке кожи.
Развитие рубцов происходит в четыре этапа:
Стадия эпителизации — означает, что травмированный участок покрывается тонкой пленкой плоского эпителия, через 7-10 дней начинает грубеть и слегка уплотняется, цвет его из розового становится более бледным. В таком состоянии рубец находится 2-2,5 недели.
Стадия набухания — характеризуется увеличением рубца, болезненностью при контакте с ним, рубец уже возвышается над уровнем кожи. Через 3-4 недели болезненность уменьшается, а покраснение усиливается, приобретая цианотичный (синеватый) оттенок.
Стадия уплотнения — рубец уплотняется на всем протяжении, очагово покрывается плотными бляшками, становится бугристым и внешне напоминает келоид.
Стадия размягчения – в норме рубец бледнеет, становится мягким, подвижным и безболезненным. В случае с келоидными рубцами эта стадия не наступает, и рубец сохранит келоидный характер.
По своим разновидностям келоиды подразделяются на молодые и старые. Тактики лечения этих двух форм кардинально отличаются. Молодые келоиды — это келоиды со сроком существования от 3 месяцев до 5 лет. Характеризуются активным ростом, имеют гладкую блестящую поверхность и цвет от красного до цианотичного. Старые келоиды — это келоиды со сроком существования от 5 до 10 лет. Характеризуются неровной морщинистой поверхностью, иногда — западанием центральной части, более бледной окраской по сравнению с молодыми келоидами.
Что может сделать Ваш врач?
Диагноз и лечение келоидных рубцов осуществляет врач-дерматолог.
Существует несколько методов лечения.
С целью профилактики образования келоидных рубцов используют давление на повреждённую область.
Применяют бандажи, создающие над местом повреждения давление, в течение 6—12 месяцев. Бандаж можно снимать не более чем на 30 минут в сутки.
Гормоны в лечении келоидных рубцов применяют при неэффективности бандажа. Хирургическое лечение келоидных рубцов показано только при обширном поражении и не эффективности местного лечения гормонами. Отмечают высокую частоту рецидивов, поэтому хирургическое лечение рекомендуют проводить не ранее чем через 2 года после образования келоидных рубцов с проведением сразу профилактического лечения.
Что можете сделать Вы?
Ни в коем случае не заниматься самолечением. Если вы получили травму, стоит срочно пойти к врачу. Методов лечения келоидных рубцов много и правильно подобрать их последовательность или комбинацию сможет только специалист.
При келоидных рубцах НЕЛЬЗЯ:
1. Пытаться выжечь рубец «Чистотелом»;
2. Выдавливать подозрительные образования, особенно в зоне декольте и плеч;
3. Массировать рубец;
4. Посещать сауну, солярий/загорать;
5. Принимать горячие ванны.
После окончания лечения еще в течение года Вам нужно наблюдать рубец (точнее то, что от него осталось) и при малейших признаках активности посетить врача, который занимался лечением.
Источник
Что такое келоидные рубцы?
Рост келоидных рубцов обычно начинается через 13 месяцев после заживления раны.
К сожалению, кожные рубцы являются неизбежным следствием любой открытой травмы или операции. Они остаются на всю жизнь, нередко создавая заметный косметический и функциональный дефекты. Уродующие шрамы, рубцы, ограничивающие даже небольшие движения, могут вызвать у пациентов серьёзные трудности, как в деловой, так и в личной жизни.
Келоидные рубцы встречаются с одинаковой частотой у мужчин и женщин. Они были описаны в разных возрастных группах, хотя чаще развиваются у пациентов в возрасте от 10 до 30 лет и редко — в очень молодом и очень пожилом возрасте. Могут быть семейные случаи образования келоидов.
Причины, приводящие к образованию келоидных рубцов
Причины подобного нарушения точно неизвестны. Заживление раны — это сложный биологический процесс, который длится около года и завершается формированием зрелого рубца. По прошествии года ткани рубца продолжают изменяться, но очень медленно и малозаметно.
В ряде случаев нормальный процесс рубцевания нарушается. Причин для этого множество: ожог, нагноение раны, отсутствие адекватного сопоставление зияющих краёв, сильное натяжение окружающей рану кожи, особенности иммунной системы организма, наследственная предрасположенность и др. Тогда вместо обычного плоского рубца формируется впалый или выступающий над кожей шрам, а в более редких случаях — келоидный рубец.
Келоидные рубцы продолжает увеличиваться даже через 6 месяцев после образования и обычно не уменьшаются и не размягчаются. Типично отсутствие связи между тяжестью травмы и выраженностью келоидных рубцов, которые могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога. Стабилизация состояния келоидных рубцов обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Проявления келоидных рубцов
- Обычно рост келоида начинается спустя 23 нед после заживления раны с ограниченных уплотнений в толще рубцовой ткани и продолжается от нескольких месяцев до нескольких лет
- Боль в области повреждения
- Повышенная чувствительность в области повреждения
- Зуд и жжение в области повреждения
- Твёрдые гладкие приподнимающиеся над поверхностью кожи рубцы с чёткими границами
- В начале заболевания может быть бледность или лёгкое покраснение кожи в области поражения
- Рубец занимает большую площадь, чем первоначальное повреждение
- Даже спустя годы келоидные рубцы продолжают расти и могут образовывать когтеобразные выросты.
Чаще всего келоидные рубцы развиваются на ушных раковинах, грудной клетке, плечах, задней поверхности шеи, реже — на суставах. Известны случаи развития келоидных рубцов на лице. У детей на месте ожогов келоидные рубцы могут образовываться на любом участке кожи.
Развитие рубцов происходит в четыре этапа:
Стадия эпителизации — означает, что травмированный участок покрывается тонкой пленкой плоского эпителия, через 7-10 дней начинает грубеть и слегка уплотняется, цвет его из розового становится более бледным. В таком состоянии рубец находится 2-2,5 недели.
Стадия набухания — характеризуется увеличением рубца, болезненностью при контакте с ним, рубец уже возвышается над уровнем кожи. Через 3-4 недели болезненность уменьшается, а покраснение усиливается, приобретая цианотичный (синеватый) оттенок.
Стадия уплотнения — рубец уплотняется на всем протяжении, очагово покрывается плотными бляшками, становится бугристым и внешне напоминает келоид.
Стадия размягчения — в норме рубец бледнеет, становится мягким, подвижным и безболезненным. В случае с келоидными рубцами эта стадия не наступает, и рубец сохранит келоидный характер.
По своим разновидностям келоиды подразделяются на молодые и старые. Тактики лечения этих двух форм кардинально отличаются. Молодые келоиды — это келоиды со сроком существования от 3 месяцев до 5 лет. Характеризуются активным ростом, имеют гладкую блестящую поверхность и цвет от красного до цианотичного. Старые келоиды — это келоиды со сроком существования от 5 до 10 лет. Характеризуются неровной морщинистой поверхностью, иногда — западанием центральной части, более бледной окраской по сравнению с молодыми келоидами.
Что может сделать врач?
Диагноз и лечение келоидных рубцов осуществляет врач-дерматолог.
Существует несколько методов лечения.
С целью профилактики образования келоидных рубцов используют давление на повреждённую область.
Применяют бандажи, создающие над местом повреждения давление, в течение 6-12 месяцев. Бандаж можно снимать не более чем на 30 минут в сутки.
Гормоны в лечении келоидных рубцов применяют при неэффективности бандажа.
Хирургическое лечение келоидных рубцов показано только при обширном поражении и не эффективности местного лечения гормонами. Отмечают высокую частоту рецидивов, поэтому хирургическое лечение рекомендуют проводить не ранее чем через 2 года после образования келоидных рубцов с проведением сразу профилактического лечения.
Что можете сделать вы?
Ни в коем случае не заниматься самолечением. Если вы получили травму, стоит срочно пойти к врачу. Методов лечения келоидных рубцов много и правильно подобрать их последовательность или комбинацию сможет только специалист.
При келоидных рубцах НЕЛЬЗЯ:
- Пытаться выжечь рубец «Чистотелом»;
- Выдавливать подозрительные образования, особенно в зоне декольте и плеч;
- Массировать рубец;
- Посещать сауну, солярий/загорать;
- Принимать горячие ванны.
После окончания лечения еще в течение года вам нужно наблюдать рубец (точнее то, что от него осталось) и при малейших признаках активности посетить врача, который занимался лечением.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
