Как убрать субдуральную гематому
- Причины возникновения субдуральной гематомы
- Как лечить субдуральная гематома?
- С какими заболеваниями может быть связано
- Лечение субдуральной гематомы в домашних условиях
- Какими препаратами лечить субдуральная гематома?
- Лечение субдуральной гематомы народными методами
- Лечение субдуральной гематомы во время беременности
- К каким докторам обращаться, если у Вас субдуральная гематома
Причины возникновения субдуральной гематомы
Субдуральной гематомой принято называть одну из разновидностей скопления крови в головном мозге. Название «субдуральная» означает, что локализация гематомы ограничивается твердой и паутинной мозговыми оболочками. Кроме того различают эпидуральные, внутримозговые и внутрижелудочковые внутричерепные гематомы. Именно внутричерепные гематомы оказываются самой распространенной причиной сдавливания головного мозга при черепно-мозговой травме. Они же являются и следствием той самой черепно-мозговой травмы.
Среди далее следующих по популярности причин возникновения субдуральных гематом отмечаются патологии сосудов головного мозга и прием лекарственных препаратов. Среди патологии сосудов особым вниманием отмечают гипертоническую болезнь, артериальные аневризмы, артериовенозные мальформации; из лекарственных препаратов наиболее неблагоприятны антикоагулянты (используются для профилактики образования крови и изменения активности свертывающей системы крови).
Среди пострадавших с ЧМТ острая субдуральная гематома составляет 1-5%, достигая 9-22%, если имеют место тяжелые ЧМТ. Среди всего разнообразие гематом именно субдуральные занимают первое место, а на долю изолированных припадает до 2/5 от общего количества внутричерепных кровоизлияний. Среди мужчин эта патология втрое более распространена, нежели среди женщин. Хоть травмы и вытекающая из них патология встречается среди любых возрастных патологий, большим риском обладают лица старше 40 лет.
Основой для образования субдуральной гематомы становятся травмы головы различной тяжести. Для образования острой субдуральной гематомы ЧМТ должна носить достаточно тяжелый характер, а для хронических и подострых достаточно и относительно легких травм. Примечательно, что образоваться субдуральная гематома (в отличие от эпидуральной) может не только непосредственно в травмированном участке головы, но и на противоположной стороне. Различают несколько механизмов образования субдуральных гематом:
- гомолатеральные
- вследствие воздействия травмирующего агента с небольшой площадью приложения на неподвижную или малоподвижную голову; происходит локальный ушиб мозга и разрыв пиальных или корковых сосудов в области травмы.
- контралатеральные месту приложения
- вследствие смещения мозга при ударе головой, находящейся в сравнительно быстром движении, о массивный неподвижный или малоподвижный предмет (падение с относительно большой высоты, с движущегося транспорта на мостовую, столкновение автомашин, мотоциклов, падение навзничь и т.д.); происходит разрыв мостовых вен, впадающих в верхний сагиттальный синус.
- вследствие воздействия травмирующего агента с широкой площадью приложения на фиксированную голову (удар бревном, падающим предметом, снежной глыбой, бортом автомашины и т.д.); происходит не столько локальная деформация черепа, сколько смещение мозга, разрыв вен, впадающих в сагиттальный синус.
Нередко в образовании субдуральных гематом одновременно участвуют разные механизмы, что объясняет значительную частоту их двустороннего расположения.
Клиническая картина при развитии субдуральных гематом состоит из общемозговых, локальных и вторичных стволовых симптомов. Это обусловлено компрессией и дислокацией мозга с развитием внутричерепной гипертензии. Особое внимание в понимании симптоматики при такой патологии стоит уделить наличию «светлого» промежутка. Это период после травмы, в котором напрочь отсутствуют клинические проявления субдуральной гематомы. Его продолжительность колеблется в очень широких пределах — от нескольких минут и часов (при остром их развитии) до нескольких дней (при подостром развитии) и недель, месяцев, лет (при хроническом развитии). Запуск выраженных клинических проявлений провоцируются самыми различными факторами:
- дополнительная, вторичная травма,
- скачки артериального давления.
При субдуральных гематомах обычно ярко выражены волнообразность и постепенность в изменении состояния сознания. Вместе с тем есть случаи, когда больные внезапно впадают в коматозное состояние, как и при эпидуральных гематомах. Часто развитие симптомов при субдуральной гематоме происходит в три фазы, однако совершенно не всегда. Это следующие три фазы:
- первичная потеря сознания после травмы,
- его восстановление на какой-то период,
- последующее повторное выключение.
В отличие от эпидуральных гематом, при которых нарушения сознания протекают в основном по стволовому типу, при субдуральных гематомах, особенно при подострых и хронических, нередко отмечают дезинтеграцию сознания по корковому типу с развитием:
- аментивных, онейроидных, делириеподобных состояний,
- нарушений памяти с чертами корсаковского синдрома,
- «лобной психики» со снижением критики к своему состоянию,
- аспонтанности,
- эйфории,
- нарушений поведения.
В клинической картине субдуральных гематом часто отмечают психомоторное возбуждение, возможны эпилептические припадки, преобладают генерализированные судорожные пароксизмы. Обнаруживают пластические изменения мышечного тонуса, общую скованность и замедленность движений, рефлексы орального автоматизма и хватательный рефлекс.
Постоянным симптомом патологического развития оказывается головная боль, она имеет оболочечный оттенок (иррадирует в глазные яблоки, затылок, происходит при движениях глаз, сопровождается светобоязнью). Цефалгии, кроме всего прочего, отличаются локальной болезненностью при перкуссии черепа, диффузным гипертензионным характером, чувством «распирания». Периоду усиления головных болей при субдуральной гематоме нередко сопутствует рвота.
Среди очаговых признаков при субдуральных гематомах наиболее важную роль играет односторонний мидриаз со снижением или утратой реакции зрачка на свет. Расширение зрачка на стороне, противоположной гематоме, отмечают гораздо реже, оно бывает обусловлено ушибом противоположного полушария или ущемлением противоположной гематоме ножки мозга в отверстии мозжечкового намета. При острой субдуральной гематоме преобладает предельное расширение гомолатерального зрачка с утратой его реакции на свет. При подострых и хронических субдуральных гематомах мидриаз чаще бывает умеренным и динамичным.
Пирамидный гемисиндром при острой субдуральной гематоме, в отличие от эпидуральной, по диагностической значимости уступает мидриазу. Если пирамидный гемисиндром достигает степени глубокого пареза или паралича, есть основания заподозрить сопутствующий ушиб головного мозга. Билатеральность пирамидной и другой очаговой симптоматики может быть обусловлена двусторонним расположением субдуральных гематом. Расстройства чувствительности по частоте значительно уступают пирамидным симптомам. Удельный вес экстрапирамидной симптоматики при субдуральных гематомах, особенно хронических, сравнительно велик.
Классический вариант субдуральной гематомы встречается редко, но описан он подробно. В момент ЧМТ отмечают непродолжительную потерю сознания, в ходе восстановления которого наблюдают лишь умеренное оглушение либо его элементы. Светлый промежуток длится 10-20 минут, а иногда и несколько часов, крайне редко 1-2 суток. Больные могут испытывать головную боль, тошноту, головокружение. Вместе с относительной адекватностью поведения и ориентированием в окружающей обстановке отмечается быстрая истощаемость и замедление интеллектуально-мнестических процессов. Очаговая неврологическая симптоматика отсутствует или минимальна. Следующая фаза характеризуется углублением оглушения и появлением повышенной сонливости, психомоторного возбуждения. Становится заметной неадекватность боьлных, резко усиливается головная боль, возникает повторная рвота. Отчетливо проявляется очаговая дислокационная симптоматика в виде гомолатерального мидриаза, контралатеральной пирамидной недостаточности и расстройств чувствительности. Наряду с выключением сознания развивается вторичный стволовой синдром с брадикардией, повышением АД, изменением ритма дыхания, двусторонними нарушениями функции вестибулярного аппарата и глазодвигательных рефлексов, тоническими судорогами.
Вариант субдуральной гематомы со стертым «светлым» промежутком типичен для гематомы вследствие тяжелых ушибов головного мозга. Здесь первичная утрата сознания легко может перерасти в кому головного мозга. Выражена очаговая и стволовая симптоматика, обусловленная первичным повреждением мозга. В дальнейшем отмечают частичное восстановление сознания. У пострадавшего, вышедшего из комы, иногда отмечают психомоторное возбуждение, поиски анталгических поз. Нередко удается выявить головную боль, выражены менингеальные симптомы. Такой период длится от нескольких минут до суток, на смену ему приходит повторное выключение сознания до сопора или комы с развитием дислокационных стволовых симптомов.
Вариант без «светлого» промежутка. Весьма распространенный вариант субдуральной гематомы, типичен для множественных тяжелых повреждений мозга. Сопор (а чаще кома) с момента травмы до операции или гибели больного не претерпевает какой-либо существенной положительной динамики.
Хронические субдуральные гематомы характеризуются образованием некой капсулы, автономно существующей с головным мозгом и определяющей всю последующую патофизиологическую и клиническую динамику.
Как лечить субдуральная гематома?
Лечение субдуральных гематом может проводиться по консервативной и хирургической методике. Выбор тактики определяется в индивидуальном порядке с учетом объема гематомы, фазы ее развития и состояния больного.
Абсолютными показаниями к хирургическому лечению субдуральных гематом оказываются:
- острая субдуральная гематома, вызывающая сдавливание и смещение мозга; чем раньше удалена субдуральная гематома, тем благоприятнее прогноз на выздоровление;
- подострая субдуральная гематома при нарастании очаговой симптоматики и/или признаках внутричерепной гипертензии.
Любые другие обстоятельства могут быть основанием для операции лишь на усмотрение лечащего врача с учетом совокупности клинических и рентгенологических данных.
Медикаментозное лечение субдуральной гематомы актуально:
- для пострадавших в ясном сознании:
- при толщине гематомы менее 10 мм,
- при смещении срединных структур не более 3 мм,
- без сдавливания базальных цистерн;
- для пострадавших в сопоре или коме (при динамическом клиническом, КТ- и МРТ-контроле):
- при стабильном неврологическом статусе,
- при отсутствии признаков сдавливания ствола мозга,
- с внутричерепным давлением не более 25 мм рт.ст.,
- с объемом субдуральной гематомы не более 40 мл.
Резорбция плоскостной субдуральной гематомы, как правило, происходит в течение месяца.
В некоторых случаях вокруг гематомы образуется капсула, а значит, происходит хронизация процесса. Если динамическое наблюдение указывает на ухудшение состояния больного или нарастание головных болей, происходит застой на глазном дне, это оказывается показанием для хирургического вмешательства, а точнее для закрытого наружного дренирования.
С какими заболеваниями может быть связано
Приблизительно в половине наблюдений при субдуральных гематомах регистрируют брадикардию. Застойные явления на глазном дне бывают частым компонентом компрессионного синдрома. При хроническом течении отмечается снижение остроты зрения и элементы атрофии диска зрительного нерва. Необходимо отметить, что в связи с тяжелыми сопутствующими ушибами головного мозга субдуральные гематомы, прежде всего острые, нередко сопровождаются стволовыми нарушениями в виде расстройств дыхания, артериальной гипер- или гипотензии, ранней гипертермии, диффузных изменений мышечного тонуса и рефлекторной сферы.
Нередко изменение диаметра зрачка при субдуральной гематоме сопровождается птозом верхнего века на той же стороне, это сочетается с ограничением подвижности глазного яблока и чаще всего указывает на краниобазальный корешковый генез глазодвигательной патологии.
Лечение субдуральной гематомы в домашних условиях
Хирургическое лечение субдуральной гематомы должно проводиться в кратчайшие после травмы сроки или при клиническом наблюдении пациента в ходе консервативного лечения при отсутствии эффекта то последнего.
Когда же выбрано консервативное лечение, госпитализация не будет лишней, поскольку именно в условиях стационара проще всего соблюсти все условия для успешного восстановления:
- постельный режим,
- длительный прием рассасывающих гематомы медикаментов (а они способны вызвать и ряд осложнений),
- максимальный контроль со стороны медицинского персонала, ведь существует немалый риск ухудшения неврологического статуса.
Какими препаратами лечить субдуральная гематома?
Наименования фармакологических препаратов, равно как и их дозировки и длительность курса приема, определяется лечащим врачом. Выбор между консервативным и хирургическим лечением лежит в его компетенции, а если целесообразно использовать фармакологическую терапию, то дальнейший выбор перемещается в плоскость допустимых и необходимых лекарственных препаратов. Это могут быть кортикостероиды или другие способствующие рассасыванию гематомы медикаменты.
Лечение субдуральной гематомы народными методами
Применение народных средств для лечения субдуральной гематомы не представляется возможным, поскольку на механизм рассасывания гематомы фитопрепараты и растительные экстракт не оказывают особого воздействия. Такой подход может лишь поспособствовать хронизации процесса или ухудшению общего самочувствия больного, ведь драгоценное время на оказание профессиональной помощи теряется.
Лечение субдуральной гематомы во время беременности
Лечение субдуральной гематомы у беременных женщин проводится по тем же схемам, что и обычно. Предпочтение отдается наиболее безопасным для матери и ребенка фармакологическим препаратам. Если возникает вопрос о невозможности сохранить беременность или родить здорового ребенка после предложенного лечения, решение принимается совместно с врачами и близкими родственниками, однако с медицинской точки зрения сохранение жизни и здоровья женщины приоритетнее.
К каким докторам обращаться, если у Вас субдуральная гематома
- Невролог
- Травматолог
- Хирург
Диагностика субдуральной гематомы — не самое простое мероприятие. Требуется широкий спектр диагностических процедур и их высокопрофессиональное выполнение. Основная сложность заключается в многообразии клинических проявлений и схожести симптоматики с другими последствиями травмы головы.
При условии, что субдуральная гематома не сопровождается тяжелыми сопутствующими повреждениями головного мозга, ее диагностика основывается на трехфазном изменении сознания:
- первичная утрата в момент травмы,
- характеристика «светлого» промежутка,
- повторное выключение сознания из-за компрессии головного мозга.
Решающую роль в распознавании субдуральной гематомы и уточнении ее локализации, размеров, последствий для деятельности мозга играют КТ и МРТ.
На компьютерной томограмме обнаруживается следующее:
- острая субдуральная гематома характеризуется серповидной зоной гомогенного повышения плотности;
- субдуральные гематомы могут быть двусторонними, распространяться в межполушарную щель и на намет мозжечка;
- в результате разжижения содержимого гематомы, распада пигментов крови вероятно постепенное снижение ее плотности;
- преобладают признаки уменьшения внутричерепных резервных пространств (сужение желудочковой системы, сдавливание конвекситальных субарахноидальных щелей, умеренная или выраженная деформация базальных цистерн);
- развитие дислокационной гидроцефалии сочетается с компрессией субарахноидальных пространств.
На МРТ-изображении имеет место:
- низкая контрастность вследствие отсутствия метгемоглобина;
- гетерогенность их структуры в случаях повторных кровоизлияний в подострые или хронические субдуральные гематомы;
- заметность капсулы хронических гематом, поскольку она интенсивно накапливает контрастное вещество, в отличие от гигром и арахноидальных кист;
- выявление плоскостных субдуральных гематом, особенно зашедших в межполушарную щель или распространившихся базально.
В диагностике должны учитываться и вторичные симптомы:
- сдавливание или медиальное смещение конвекситальных субарахноидальных борозд,
- сужение гомолатерального бокового желудочка,
- дислокация срединных структур,
- феномен седиментации, когда нижняя часть гематомы в результате осаждения высокоплотных элементов крови гиперденсивная, а верхняя — изо- или гиподенсивная.
После удаления субдуральной гематомы происходит нормализация положения и размеров желудочковой системы, цистерн основания мозга и субарахноидальных щелей.
Лечение других заболеваний на букву — с
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Источник
- 22 Июня, 2018
- Хирургия
- Nika Free
Хирургическое вмешательство в 8 % случаев влечёт формирование гематомы. Кровоизлияние при этом оказывает давление на вещество мозга, нарушает его работу, повышает внутричерепное давление. Отсутствие положительной динамики после операции головы даёт основание предположить наличие внутреннего кровоизлияния. Лазерная хирургия и другие современные методики подразумевают прижигание сосудов, что снижает вероятность подобного явления. Во избежание сложных последствий гематомы головного мозга после операции целесообразно своевременное выявление показателей в пользу реоперирования.
Опасность гематомы
Гематома — опасное явление, сводящее на нет все усилия специалистов и саму операцию, часто требующее повторного оперирования. Необходимо тщательное соблюдение указаний врача и стационарное лечение. Опасность гематомы головного мозга заключается в риске поражения этого органа, что влечёт за собой летальный исход. Отёк охватывает соседние участки. Усиливается давление на продолговатый мозг, регулирующий сердечную деятельность, возможно также его смещение. Прогноз в 40 % случаев неблагоприятный.
Диагностика
Диагноз возможен по анализу трехфазного изменения сознания пациента с полным обзором всех частей мозга. Используются МРТ, КТ, УЗИ, ангиография. Основой диагностики является адекватный анализ динамики мозговых и неврологических признаков, очаговых симптомов, данные КТ, МРТ. Компьютерная томография даёт однозначный ответ о наличии гематомы и сопутствующих реакциях мозга, чего достаточно для реоперирования. Методы ЭХО-ЭГ и каротидной ангиографии малорезультативны, так как смещение сосудов после первично удалённых гематом происходит в течение трех недель, тогда как рецидив формируется намного раньше.
Виды гематом
Первичная гематома образуется при кровоизлиянии до истечения суток, вторичная — по прошествии суток и более. Острая гематома формируется в течение 3 суток, подострая — от 4 суток, но не позднее 14 суток. Хроническая гематома представляет собой картину самую непредсказуемую, недуг напоминает о себе спустя недели и месяцы.
Разновидности гематом по диаметру повреждённого сосуда:
- до 20 мл — малая;
- 25-50 мл — средняя;
- от 50 мл — большая.
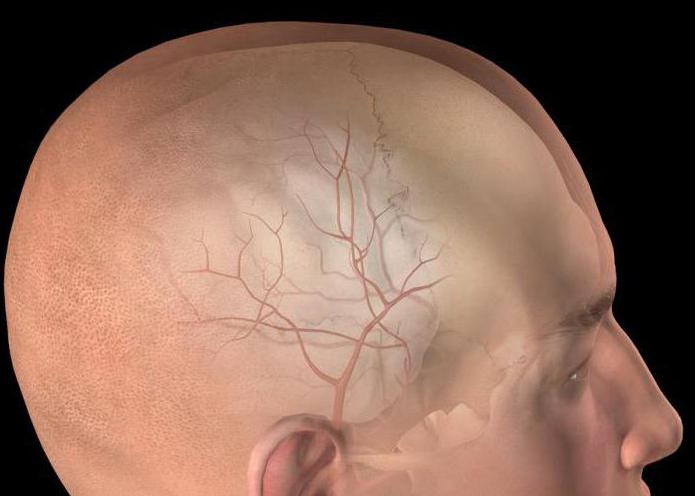
Субдуральное кровоизлияние
Субдуральная гематома — это скопление крови под оболочкой мозга вследствие разрыва вен. Предпосылкой становится сотрясение мозга. После операции кровь скапливается между черепно-головными костями и твёрдой оболочкой, что смертельно опасно. Показаны костно-пластическая, резекционная трепанация: вскрытие твердой оболочки, удаление сгустков крови, установка суточного дренажа, затем оболочка зашивается. Возможна эндоскопия и извлечение гематомы с помощью миниатюрного отверстия в кости.
Лечение субдуральной гематомы влечёт разноплановые осложнения. Осторожное поведение во избежание травмирования, своевременная терапия послужат предотвращением летального исхода. При негативной реакции организма на операцию последствия могут быть самыми тяжелыми. Пациенту назначают инвалидность на 3 года, которая может быть аннулирована при отсутствии осложнений.
Симптомы:
- головная боль;
- неадекватность восприятия;
- рвотный рефлекс;
- потеря сознания;
- судороги;
- форма гематомы серповидная.
Последствия операции:
- внутричерепная гипертензия;
- утрата работоспособности (умственной, физической);
- головные боли;
- деформация участка черепа;
- нарушение восприятия (зрительного, слухового);
- расстройство речевой функциональности;
- нарушение мышления, памяти;
- лабильность поведения;
- головокружение;
- недостаточность координации;
- сбой в работе выделительной системы;
- нарушение сердечной деятельности;
- нарушение дыхательной системы;
- судороги, параличи;
- неврологические нарушения;
- инфекции головного мозга;
- кровотечения и отёки.
Рекомендовано:
- курсы терапии;
- диагностика;
- избежание стрессов, мышечного напряжения;
- рациональное питание;
- реабилитация в специализированном медико-курортном заведении.
Эпидуральное кровоизлияние
Эпидуральная гематома мозга выражается в скоплении крови между мозговой оболочкой и черепом. Чаще это происходит в височных областях. Излияние локализовано, так как участки скопления кровяных выделений ограничены костными соединениями с оболочкой мозга. Кровяные скопления нарушают взаимодействие отделов мозга, большое количество которых ведёт к смерти.
Развитие гематомы головного мозга иногда спровоцировано нарушением целостности оболочечной артерии. Опасность заключается в повышенном давлении артериального кровотечения, и в кратчайшее время возможны необратимые изменения.
Эпидуральное кровоизлияние требует срочной операции. Часть гематомы возможно удалить при помощи фрезевого отверстия. Следующим шагом является костно-пластическая трепанация. Гематому извлекают в полной мере, и кровотечение прекращается.
Клиническая симптоматика:
- наличие интервала осознанности (минуты, часы);
- резкое ухудшение состояния;
- высокое давление артериальной системы;
- выраженная головная боль;
- частый пульс;
- покраснение кожи лица;
- рвота;
- двигательное возбуждение;
- парезы, параличи;
- потеря сознания;
- отсутствие у зрачков реакции на свет;
- расширение зрачка со стороны гематомы;
- двояковыгнутая форма (при КТ);
- достаточно высокая смертность.
Хроническая гематома
Хроническая гематома головного мозга отличается капсульным ограничением кровоизлияния. Время формирования капсулы может составлять несколько месяцев и лет. Новообразование содержит соединительную ткань и сосуды. С новыми травмами оно может увеличиваться в объёме (средний размер — 100 мл).
Четверть людей, страдающих данной формой гематомы, не припоминают причину травмы, так как их состояние ухудшается спустя недели, месяцы.
Симптомы:
- головные боли, меняющиеся при смене положения;
- заторможенное восприятие;
- нарушение функций сознания;
- изменение личностных качеств;
- эпилептические припадки;
- симуляция опухоли мозга.
Лечение
Обильное кровоизлияние — причина кровопотери и интоксикации из-за распада клеток. В ближайшие сроки требуется удаление гематомы. От качества и скорости оказываемой помощи зависит жизнь пациента, не исключены нарушения мозга и летальный исход. Методами МРТ и КТ производят осмотр и выбор терапии: при острой форме — хирургическое вмешательство, при хронической — консервативное лечение. В случае субдурального излияния производится костно-пластическая операция (удаляют кровяные сгустки), затем зашивают оболочку. Хирург предпринимает массу усилий для извлечения крови, устранения прессинга и смещения, после чего целью становится нормализация давления. При недостаточности дыхания показано искусственное вентилирование легких. При ослабевании сердца используют электростимуляцию. При медикаментозном лечении для начала внутримозговое кровотечение нужно остановить, затем провести рассасывающую терапию. В завершение применяют мочегонные лекарства для сохранения давления на допустимых отметках. Если послеоперационную гематому удалось успешно эвакуировать хирургическим путём, назначают кортикостероиды и противовоспалительные средства от 2 недель. При незначительных гематомах, которые исчезают через месяц, используют холодные и сдавливающие повязки.
Учитывая возможные тяжёлые последствия гематомы головного мозга после операции, периоду восстановления должно уделяться огромное внимание. Следует посещать специалистов для профилактического обследования головного мозга.
Консервативное лечение
- Применяются кровоостанавливающие препараты, способствующие необходимому тромбообразованию.
- Уменьшение кровотечения компрессами из льда.
- Снижение отёчности с помощью антибиотиков.
- Пункции для устранения гематом.
Препараты
- «Амидопирин», «Анальгин», «Кетан», «Ибупрофен», «Диклофенак», анальгетики наркотической группы («Морфин», «Бупренорфин», «Промедол») — для облегчения головной боли.
- «Метоклопрамид» («Церукал») — при тошноте и рвоте.
- «Маннитол» — при отёчности мозговой ткани.
- «Гепарин», «Пентоксифиллин» — для улучшения состояния сосудистой системы, нормализации микроциркуляции.
- «Верапамил», «Дилтиазем» — как блокаторы кальциевых каналов.
- Для нормализации артериального давления – «Эуфиллин», «Дибазол», «Папаверин».
- С целью предупреждения увеличения гематом – «Этамзилат».
- Для снижения проницаемости мозговых сосудов – «Гидрокортизол», «Преднизолон».
- При сильной возбудимости пациента назначают нейролептики и транквилизаторы.
- Для восстановления организма — ноотропные препараты, поливитамины, витамины группы В.
Хирургическая операция
Хирургия обоснована при отёчности мозга, нарушениях сознания, наличии очаговых симптомов и безуспешном консервативном лечении. Оперативное вмешательство подразумевает трепанацию черепа или пункционно-аспирационный метод, при котором удаление гематомы происходит с минимальной травматизацией — при единственном проколе. В последнем случае повышается вероятность неблагоприятных последствий. Терапия ведётся исходя из степени повреждений, локализации и типа гематомы.Этапы хирургического вмешательства:
- вскрытие черепа, удаление кровяных масс;
- обследование мозга на имеющиеся повреждения;
- при обнаружении кровотечений и гематом производится обследование целостности сосудов;
- в случае непрекращающегося кровотечения сосуды ушиваются;
- эндоскопия (извлечение скоплений крови эндоскопом через отверстие в черепной кости) — при подострой и хронической формах;
- производится контроль АД и ВД;
- снятие отёчности мозга диуретиками и ноотропами.
Рецидивы внутричерепных гематом
В результате удаления первичной гематомы возможно повторное скопление крови. Причины этого — невыявленное кровотечение при первом оперировании, ненадёжность гемостаза с возникновением вторичной геморрагии. Локализация рецидива субдуральной гематомы — теменно-височные участки, а эпидуральной — лобно-височно-базальные. Рецидив субдурального кровоизлияния возможен из-за разрыва вен, примыкающих к сагиттальному синусу, а рецидив эпидуральной гематомы формируется после удаления подострых, острых внутричерепных и хронических гематом.
Повторная хирургическая операция
Действия при реоперировании:
- снятие швов;
- подъём кожного лоскута;
- вымывание кровяных сгустков;
- удаление уплотнений с твёрдой оболочки;
- уделяется внимание тщательному гемостазу при электрокоагуляции и тампонаде перекисью водорода (3 %);
- если отёк мозга не наблюдается, костный лоскут не удаляют, твёрдую оболочку подшивают к надкостнице;
- обеспечивают дренаж раны.
В случае рецидива субдуральной гематомы вероятен объёмный отёк мозга. Если при первом оперировании костный лоскут был оставлен, его удаляют, аспирируют гематому, сгустки крови вымывают физраствором. Задача заключается в выявлении источника кровотечения и обеспечении качественного гемостаза. Если мозг в большой степени набухает, процесс усложняется. Применяется многократная тампонада с перекисью до достижения окончательной остановки кровотечения. В завершение производится дренаж раны.
Предупреждение гематомы
Избежать послеоперационных гематом можно при следующих условиях:
- качественный гемостаз на каждом этапе операции;
- хирург должен прижечь повреждённые сосуды до наложения швов;
- осмотр на наличие кровотечений;
- завершение оперирования и работа с раной должны производиться при норме артериального давления;
- применение микрохирургической техники, особенно при удалении гематом и гемостазе;
- обеспечение условий для самостоятельного выхода гематом с помощью фрезевого отверстия и системы дренажа;
- подшивание твёрдой оболочки мозга к надкостнице по краям раны с целью исключения её отслойки при неокончательно расправившемся мозге;
- тщательный дренаж надоболочного пространства с сохранением возможности его очищения после первых часов операции;
- исключение бесконтрольной дегидратации, коллапса и кровотечения;
- со стороны пациента подготовка сводится к прекращению приёма лекарств, отрицательно воздействующих на свёртываемость крови, — за 14 дней до операции;
- абсолютный покой после операции (незначительная нагрузка способна спровоцировать кровотечение и гематому).
Прогноз
Прогноз благоприятный при своевременной диагностике послеоперационной эпидуральной гематомы, удаленной до возникновения симптомов смещения и ущемления ствола. Усугубляется прогноз при первичном оперировании в фазе острой клинической декомпенсации. При ПЭГ летальный исход составляет менее 5 %. При рецидиве внутричерепной гематомы вероятность смертельного прогноза возрастает. 40 % случаев рецидивов послеоперационных гематом завершаются летальным исходом.
Повторное хирургическое вмешательство обуславливает удлинение стационарного срока лечения. При рецидиве внутричерепной гематомы краниопластика переносится на год вперёд. Возрастает интервал временной нетрудоспособности и степень инвалидности.
Последствия гематомы
При отсутствии лечения гематомы головного мозга после операции последствия бывают тяжёлые, в половине случаев все оканчивается смертельным исходом. Наибольшую опасность представляют дислокационный синдром и повреждение ствола мозга, инфекционный процесс, рецидив.
Возможные последствия гематомы:
- астения;
- нарушение координации движений;
- нарушение двигательной активности, онемение, паралич;
- посттравматические судороги;
- хроническое чувство усталости;
- нарушение функции глотания;
- недержание мочи;
- неконтролируемая дефекация;
- зависимость самочувствия от погодных условий;
- депрессия;
- нарушение сна;
- снижение мозговой активности;
- посттравматическое слабоумие;
- серьезные когнитивные расстройства;
- проблемы с восприятием (неспособность анализировать видимое);
- нарушение речевой функции;
- повышенная раздражительность;
- невроз, психозы, перепады настроения — от агрессии до плача.
Гематома у новорождённого
Гематома у новорожденных имеет благоприятный и неблагоприятный прогноз. В последнем случае не исключены психические расстройства, замедление умственного развития, гидроцефалия, проблемы с координацией движений и церебральный паралич, двигательная активность долгое время не наблюдается, возможны эпилептиформные судороги.
Признаки детской гематомы включают анемию, беспокойство, напряжённость и набухание большого родничка, заметны изменения в голосе ребёнка, учащается срыгивание, возможны периоды возбуждения и судороги. У новорождённых симптомы могут ограничиться лишь анемией с высоким внутричерепным давлением. В тяжёлом случае гематомы необходимо поэтапное пункционное вмешательство, краниотомия. В процессе лечения руководствуются самочувствием ребёнка и тяжестью заболевания.
Причины гематомы у младенцев:
- родовая травма;
- кислородное голодание;
- нарушение свёртываемости крови.
Послеоперационное наблюдение
После нейрохирургического вмешательства пациентам требуются продолжительное наблюдение специалистов и терапия, направленная на психологическую и трудовую реабилитацию. В качестве последствия гематомы головного мозга после операции у больных с эпилепсией, гидроцефалией, различными психоорганическими синдромами происходит развитие атрофических, рубцово-спаечных, воспалительных процессов, наблюдается иммунная несостоятельность. Возможно восстановление нарушенных церебральных функций. Показана противосудорожная терапия с электроэнцефалографией. Против эпилептических состояний назначают комплексное лечение с фенобарбиталом на год и дольше. Все зависит от индивидуальных данных. Применяют барбитураты, транквилизаторы, ноотропные, противосудорожные и седативные средства. Для положительной динамики умственной активности назначают вазоактивные препараты: «Теоникол», «Кавинтон», «Стугерон», «Сермион»; ноотропные: «Аминалон», «Пирацетам», «Энцефабол» курсом от двух и более лет.
В условиях стационара проводят терапию общемозговых синдромов — внутричерепной гипотензии и гипертензии, вестибулярного, цефальгического, астенического, гипоталамического, а также очаговых — пирамидного, мозжечкового, подкоркового. В случае нарушений психики предусматривается наблюдение психиатра.
Источник
