Язва на месте ожога
После ожогов регенерация проходит медленно, оставляя рубцы, шрамы и пигментацию. Чтобы заживление прошло быстрее, и на месте травмы не осталось следа, необходим целый комплекс восстанавливающих и реабилитационных процедур.
Как должно заживать?
Неправильное лечение и ненадлежащий уход всегда приводят к осложнениям даже при легких, бытовых ожогах. Для каждой степени повреждения свои сроки для заживления.
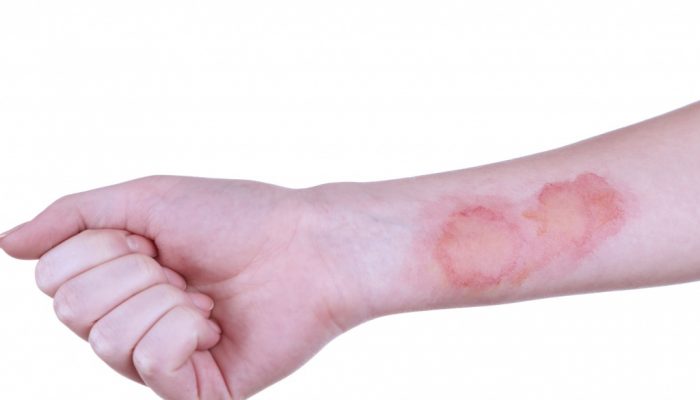
При покраснении и легком отеке симптомы постепенно исчезают на 5 сутки. Особого лечения рана не требует, достаточно промываний прохладной водой и обработки специальными мазями.
При ожогах 2 степени с образованием пузырей заживление начинается с момента их самопроизвольного вскрытия и формирования на этом месте желто-серого струпа. При правильно подобранном лечении неосложнённый процесс начинается на 4–5 сутки и заканчивается к 10 дню. На месте остается малозаметный шрам. При самопроизвольном заживлении период растягивается на 14–20 дней, с образованием рубца.
При поражениях 3 степени, когда раневая поверхность находится не только на коже, но и на подкожной клетчатке, самопроизвольное заживление невозможно. При правильном лечении к концу 10 суток на месте повреждения формируется струп, но заживление будет происходить в течение 2 месяцев. На теле остаются глубокие шрамы.
На восстановление после ожогов 4 степени с обугливанием мягких тканей, костей и суставов уходят годы.
Скорость заживления зависит от двух факторов:
- Площадь. Ожоги небольших размеров восстанавливаются быстрее.
- Травмирующий источник. Раны после воздействия пара заживают лучше, чем от пламени или химического агента.
Возможные осложнения
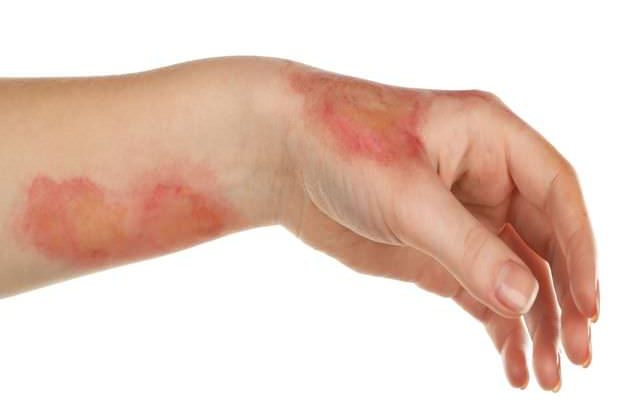
В норме физиологический процесс заживления проходит через три фазы и представляет собой цепочку биологических реакций.
Идет воспалительный процесс
Это первая стадия заживления. Воспаление начинается сразу после ожога и, если нет осложнений, длится до 5 суток. Происходит типичная реакция – сужение и последующее расширение сосудов, экссудация и инфильтрация.
Для местного лечения в этой фазе воспаления используют препараты с антисептиками, ферментами и осмотически активными веществами.
Они должны решить 3 задачи:
- Очистить поврежденную кожу от омертвевших клеток. Вскрыть инфицированный пузырь.
- Предупредить нагноение.
- Создать условия для образования нового эпидермиса.
Чтобы воспалительный процесс прошел физиологично и без осложнений, на пораженные участки наносятся средства на гидрофильной (полиэтиленгликолевой) или эмульсионной основе. Они адсорбируют токсины, не пересушивают рану и не дают перевязочной повязке присыхать. На первом этапе важно обеспечить к месту ожога доступ кислорода, а средства, образующие жирную пленку, этому препятствуют.
Рана гноится
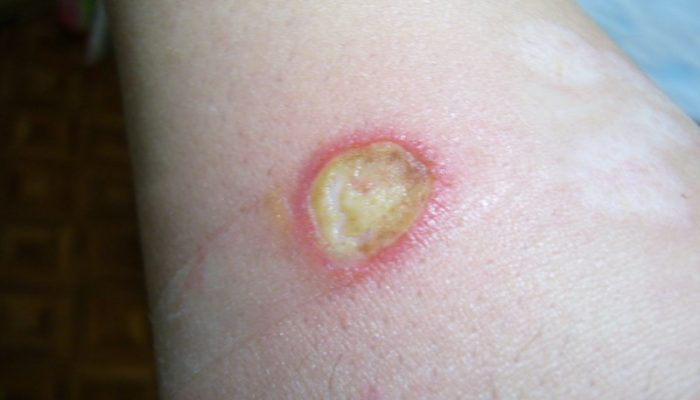
Первичное бактериальное инфицирование чаще всего возникает на 3 сутки с момента ожога. В ране скапливается огромное количество лейкоцитов, лимфоцитов Поверхность ожога покрывается гноем – естественной реакцией иммунитета на борьбу с пиогенными микробами. В более поздний срок, при неправильном лечении или недостаточном уходе может образоваться новый очаг некроза (вторичное инфицирование). Нагноение всегда сопровождается общей интоксикацией, болью, лихорадкой.
Покрылась толстой коркой
При неинфицированных ожогах 2 степени на 3–7 сутки образуется корка (струп), под которой проходит активное заживление и образование новой, здоровой кожи. Под марлевыми повязками такого вида заживления не происходит, корочка образуется только при доступе воздуха. Струп – природная, естественная «повязка», которая защищает рану от бактерий, грязи и травмирования. Он держится на ране до тех пор, пока идет заживление. После того как на месте ожога появится молодой эпидермис, струп постепенно отслаивается и отходит самостоятельно.
Что делать?
Если ожог загноился, необходимо использовать средства на эмульсионной или гидрофильной основе. Жирные мази не дренируют рану, а создают дополнительный и нежелательный «парниковый эффект». Наносить их специалисты также не рекомендуют из-за того, что они нарушают естественный отток раневого отделяемого, усиливают интоксикацию. Мази на жирной основе показаны для эпителизации или грануляции, т. е. на третьей стадии.
Наружные средства против воспаления на гидрофильной основе:
- Левосин – многокомпонентная мазь с сульфадиметоксином, метилурацилом, тримекаином и хорамфеникалом. Антибиотические и химиотерапевтические компоненты оказывают противомикробное, противовоспалительное, некролитическое и болеутоляющее действие.
- Левомеколь – многокомпонентная мазь с метилурацилом и хлорамфениколом. Оказывает противомикробный и восстанавливающий эффект.
- Диоксидиновая мазь – наружное средство на основе диоксидина, нипагина с ярко выраженным антибактериальным эффектом.
- 0,2% водный раствор хинозола – малотоксичный антисептик.
Наружные средства на эмульсионной основе:
- Линимент синтомицина – местный противомикробный препарат с высокой активностью широкого спектра.
- Дермазин (крем) с сульфадиозином серебра. Оказывает химиотерапевтический и противомикробный эффект.
Через 5–7 суток рекомендуется сменить препараты, и начать использовать восстанавливающие мази.
При покраснениях и припухлости применяют средства с бактерицидными и заживляющими свойствами:
- раствор Повиньон–Йод;
- спрей Пантенол;
- бальзам Спасатель;
- мазь Квотлан;
- гели Ожогов Net, Аполло;
- Ацербин;
- Олазоль.
Средства оказывают обеззараживающее действие и заживляют эпидермис.
Как лечить таблетками?

После ожога в течение первых трех суток в терапию включают обезболивающие и противовоспалительные средства внутрь.
Группы препаратов:
- Комбинированные анальгетики Спазмалгон, Триган-Д, Пенталгин, Темпалгин.
- Нестероидные противовоспалительные Ибупрофен, Кетопрофен, Нимесулид, Диклофенак.
Для выздоровления после ожоговой травмы назначатся витаминные препараты (гр. A, B, C, E).
Чем мазать?
В фазе эпителизации образуется новая, молодая кожа. Чтобы ускорить регенерацию и предупредить рубцы и шрамы, включают другие группы препаратов.
Мази для регенерации

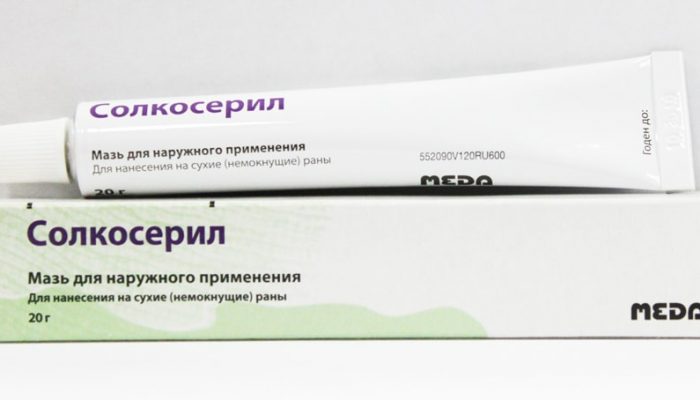
Одним из лучших средств с хорошими восстанавливающими способностями считается Солкосерил. Он выпускается в мази, креме и геле.
Свойства препарата:
- Создает на поверхности раны защитную пленку.
- Стимулирует синтез коллагена.
- Ускоряет рост клеток в верхнем слое эпидермиса.
Перед нанесением средства поверхность раны обрабатывается антисептическим раствором. После Солкосерил наносится тонким слоем на всю поверхность ожога утром и вечером. Курс лечения – от 2 до 8 недель.
Хорошими регенерирующими свойствами также обладают Альгофин форте, Актовегин.
Кремы для восстановления
Результатом неправильного ухода за раной у людей после ожога может стать физическое неудобство или эстетическая проблема.
Есть несколько видов рубцов:
- Нормотрофические. Почти сливаются с оттенком кожи.
- Атрофические. Выглядят углублениями.
- Гипертрофические или келоидные. Отличаются от кожи по цвету и структуре, возвышаются над ней.
После того как поверхность ожога зажила, начинается восстановительный этап лечения. Его задача: не допустить атрофию или гипертрофию. Для этого нужны антирубцовые мази.
Список самых популярных:
- Контрактубекс – гель на основе гепарина, аллантоина и лукового экстракта. Улучшает микроциркуляцию крови и предупреждает разрастания соединительной ткани.
- Имофераза. Крем на гиалуронидазе разглаживает рубцы и шрамы, угнетает пигментацию и повышает эластичность.
- Гепариновая мазь. Используется как профилактическое средство против разрастаний соединительной ткани.
- Kelo-cote гель. Эффективен при атрофических, гипертрофических рубцах. Полностью безопасен, поэтому разрешен для лечения детей.
Все восстанавливающие кремы наносятся массирующими движениями на чистую, сухую кожу утром и вечером. Минимальный курс –2 недели.
Если образовалась корка
В случае инфицирования струп перестает играть защитную роль. Наоборот, он создает барьер для самопроизвольного выхода гноя из раны. Окружающие ткани воспаляются и припухают. Поэтому в таких случаях корочку отмачивают антисептиками и осторожно удаляют. Растворы для обработки:
- Мирамистин;
- Перекись водорода;
- Хлоргексидин;
- Фурацилин.
Народные средства
Ожог – тяжелая травма, поэтому домашними методами можно лечить только на 1 и 2 стадии.
Что прикладывать:
- кашица сырого картофеля;
- настой черного чая;
- липовый отвар.
Самым эффективным в лечении ожогов в домашних условиях считается мед. Его используют как самостоятельно, так и с другими компонентами:
- Мед и измельченный сырой картофель (3:1).
- Мед и сок алоэ (1:1).
- Мед и тыквенный сок (2:1).
Хирургическое лечение нагноения
Первичное или вторичное инфицирование требует вскрытия, удаления гноя с последующим пассивным или активным дренажом.
Существуют два вида хирургического лечения:
- Некротомия. Суть операции в продольном рассечении струпа на всю глубину раны. Процедура необходима для того, чтобы предупредить циркулярный некроз – сдавление и нарушение кровообращения под большим ожоговым струпом.
- Некроэктомия – поэтапное и послойное удаление с поверхности раны гноя и отмерших тканей до жизнеспособного дна. В основном такая операция служит подготовительным этапом перед трансплантацией.
Лечение нагноения может быть ранним (через несколько суток после ожога) и отдаленным (через 2 недели от вторичной инфекции). Хирургическая процедура проводится только в условиях стационара.
Реабилитация после ожоговой травмы
Когда раневая поверхность становится закрытой, начинается восстановительный этап. В него входит физиотерапия, санаторное лечение и оказание психологической помощи.
При повреждениях на теле
Реабилитация минимизирует остаточные явления после ожогов и дает возможность пострадавшему вернуться к привычной жизни. Курс восстановительной физиотерапии показан при обширных поверхностных и глубоких поражениях, келоидных и гипертрофических рубцах и после восстановительных операций.
Процедуры:
- Ультрафиолетовое облучение для регенерации и стимуляции иммунитета.
- Электротерапия для обезболивания, улучшения кровообращения.
- Ультразвук и фонофорез для рассасывания рубцов.
- Лазеротерапия для стимуляции регенерации.
Как восстановить лицо?

Ожоги на открытых участках тела неизбежно становятся психотравмирующим фактором почти у 70% пострадавших. При ожогах на лице эта цифра приближается к 100% и приводит к серьезным посттравматическим стрессовым расстройствам. Таким пациентам показана психотерапевтическая помощь и сопровождение специалиста в течение одного-двух лет.
Санаторий
Комплексная реабилитация успешно проводится в специализированных санаториях. Пациенты принимают бальнеологические процедуры: сероводородные и углекисло-радоновые ванны, души, обертывания. В программу также входит массаж, лечебная физкультура, грязи.
Использование всего комплекса лечения и реабилитации пострадавших дает возможность сократить восстановительный период почти в 2 раза.
Источник
Трофическая язва – труднозаживающий дефект ткани, который долго не затягивается и плохо поддается лечению. Может возникнуть, как осложнение после ожога, но чаще развивается на фоне варикоза.
Причины образования
Язва трофическая, независимо от предпосылок, это хроническая патология медленного течения. Первопричины могут сильно разниться, как и механизм развития, но результат один – нарушение питания ткани на клеточном уровне (связанное с расстройствами неврологического, сосудистого, кровяного или метаболического плана).
Наиболее часто язва возникает при:
- варикозном расширении;
- тромбозе;
- атеросклерозе артерий;
- сахарном диабете;
- ожогах;
- инфекционных поражениях тканей.
Признаки и симптомы
Трофическая язва развивается постепенно, поэтому симптоматика начального и позднего этапов различны.
Симптомы раннего этапа:
- побледнение и истончение покровов кожи;
- ощущение зуда/жжения;
- отечность;
- судороги мышц.
Признаки позднего этапа:
- пятна синюшные;
- развитие дерматита;
- открытая раневая поверхность;
- вонь и гной в ране;
- плохая заживляемость.
Ранние признаки образования трофических язв
- Бледная истонченная кожа. Кожа истончается по причине нехватки веществ, транспортируемых кровью для обновления кожи. Которая бледнеет из-за недостаточности или полного отсутствия крови в капиллярной сети.
- Зудящее ощущение. При отсутствии контакта с раздражителями внешнего плана (укусы, щекотание тканью или растением), ощущение зуда, свидетельствует о патологии в виде нарушения кровообращения местного.
- Ощущение жжения. Жжением нервная систем сигнализирует о раздражении на участке кожи . Без внешних раздражителей, говорит о воспалении в тканях.
- Отеки. Образование отечности тесно связано с нарушением оттока в системе кровообращения. Когда в венозном русле складывается застойное явление, копится жидкость в тканях, она начинает выходить за пределы сосудов.
- Судороги мышечные локальные. Спазмы возникают при длительном кислородном голодании тканей или при нарушенной структуре нервных окончаний. Спонтанно возникающие сокращения мышц не вызывают болевых ощущений и длятся не долго. Однако, это один из признаков ранней стадии роста трофической язвы, которым не следует пренебрегать.
Поздние симптомы
- Синюшные пятна. Возникают на коже в виде пятен синего/багрового цвета из-за длительной нехватки кислорода, ведут к разрушению ткани.
- Дерматиты. Развитие воспалительного кожного процесса, связанного со снижением иммунной защиты. Локализуется в поврежденной ткани при нарушении кровообращения. При инфекционировании восполяется, постепенно разрушая ткан.
- Мокнущая, изъявленная поверхность. Если нет видимых причин повреждения, значит ткань разрушена из-за отсутствия питания и серьезных нарушений регенеративных способностей. Признак патологии – неудовлетворительная способность к заживлению.
- Гнойная, зловонная рана. Признаки указывают на развитие в ране воспалительно-инфекционного процесса, свидетельствующих об изменениях патологического характера. Чревато серьезными осложнениями.
Методы диагностики
Диагностировать трфоическую язву, расположенную на поверхности кожи, несложно. При наружном осмотре любой врач заметит повреждение. Трудно установить предпосылки ее развития. Ведь не поняв причин приведших к нарушению целостности кожи, невозможно их устранить. А это первый шаг к лечению незаживающей раны.
Инструментальные
- Допплерография ультразвуковая. Распространенный диагностический метод определения язвы трофической. Иннформативный, не инвазивный и простой способ исследования, дешевый и доступный. Его суть в наблюдении сосудистого кровотока в зоне пораженного участка.
- МСКТ-ангиография. Метод относится к специальному разделу компьютерной томографии, исследует кровеносное русло. Методика детально анализируют кровеносные сосуды, их состояние. Выявляет малейшие изменения в структуре артериальных/венозных стенок, предупреждая нарушение кровообращения.
- МРТ. Как и компьютерная, томография магнитно-резонансная, относится к дорогим методам диагностического исследования. Однако МРТ более информативна, так как дает информацию о состоянии любого органа или ткани.
- Ангиография рентген-контрастная. Процедура помогает выявить сужение или расширение просветов сосуда, путем введения контрастной жидкости в область обследования. Отслеживает продвижение вещества лучами рентгена.
- Флоуметрия лазерная.То же что и ультразвуковая доплерография, но вместо ультразвука лазер. Высокоточный, объективный метод диагностики. Высокая чувствительность, помогает выявляеть даже малейшие нарушения в микроциркуляторном русле.
Лабораторные
- Анализы крови. При проведении общего анализа крови выявляют:
- количество эритроцитов (при повышении – вязкость крови, нарушение кровообращения);
- лейкоцитоз (при превышении нормы – имеет место инфекция);
- биохимия (отслеживание уровня глюкоза/холестерин);Исследование бактериологическое. Берется мазок непосредственно из раны. Устанавливается природа возбудителей инфекции в целях назначения адекватной терапии.
- Исследование гистологическое. Метод целесообразен только на ранних стадиях болезни. Указывает на уровень нехватки кислорода в тканях и определяет степень поражения русла микроциркуляторного.
- Ревмопроба. Исследование указывает на отсутствие/наличие аутоиммунного воспаления, поражающего соединительную ткань и разрушаещего стенки сосудов. Полученные показатели могут выявить серьезное системное заболевание.
Стадии развития трофической язвы и ее лечение
1-я начальная стадия
В начале развития трофической язвы появляются поверхностные нарушения в покрове кожи – пятна синюшного, багрового/красноватого или белесого цвета, легкие отеки. Внимание привлекает нехарактерный для кожи блеск. Общее состояние больного характеризуется слабостью и ознобом. Имеют место судороги.
Оставленные без внимания первичные симптомы болезни приводят к образованию язв с тенденцией их размерного увеличения. Первый период может занимать одни сутки или продолжаться до полутора месяцев.
Необходимо посетить флеболога, который назначит свое лечение, дополнив терапию первичной болезни. Методы лечения только консервативные, без вмешательства хирурга.
Терапевтические меры:
- ноги бинтуют бинтами с эластичным эффектом;
- применяют мази для улучшения кровообращения (Рутозид, Венолайф);
- местно антисептики (Фурацилин, Хлоргекседин);
- место обрабатывают перекисью, накладывают противовоспалительную мазь (Диоксиколь, Веногепанол, Левосин, Левомеколь), которую закрывают бинтовой повязкой;
- применяют препараты регенерирующие (Актовегин, Солкосерил).
В начале лечения могут принести пользу и снадобья, изготовленные по рецептам народных целителей.
2-я стадия (экссудации)
На этапе экссудации отмершие ткани начинают интенсивно отторгаться, поражаются верхние и средние слои кожи. Рана характеризуется поражением тканей кожи с четкими очертаниями, и выделением фиброзного, слизистого, слизисто-гнойного, гнойного, кровянистого экссудата. Начинает зуд, чувствуется запах гниения. Не исключены кровотечения, высокая температура тела, упадок сил. В этом состоянии больной может пребывать до шести недель.
На этой стадии надо очищать рану и устраивать компрессионные бинтования эластичным перевязочным материалом.
Назначается:
- прием противовоспалительных и обезболивающих препаратов (Кетопрофен, Диклофенак);
- противоаллергические средства (Супрастин, Тавегил);
- лекарства, нормализующие кровообращение, венопротекторы (Гинкор Форт, Венорутон, Антистакс, Детралекс);
- антибиотики;
- промывание раневой поверхности антисептическими растворами (отвары ромашки, Хлоргекседин, Фурацилин);
- наложение мазей (Левомеколь, Диоксиколь);
- процедуры по очистке крови.
3-я стадия (репарации или грануляции)
С нарушением структуры мягкой ткани значительно возрастает глубина поражения, иногдат доходя до самых костей. Лечение становится сложной задачей с применением оперативных средств. При хирургическом вмешательстве необходимо удалить гнойное содержимое раны, все отмершие ткани, с последующей обработкой антисептиком.
Медикаментозная терапия на этом этапе лечения предусматривает прием следующих лекарственных средств:
- антиагреганты;
- антибиотики;
- антигистамины;
- противовоспалительные препараты.
4-я (эпителизации)
Стадия выздоровления, когда раны становятся заметно меньше, постепенно затягиваются и рубцуются. Однако процесс заживления не быстрый (до нескольких лет)
Лечебные меры:
- каждый день проводить компрессию эластичную;
- применять антиоксиданты (Токоферол);
- заживляющие средства (Актовегин, Солкосерил);
- наружные препараты (Куризин, Свидерм, Альгимаф, Аллевин);
- иммуномодуляторы и иммуностимуляторы;
- сеансы физиотерапии (лазерной или УФ).
Физиотерапия
Ускорить процесс заживления помогают процедуры физиолечения:
- Оксигенация гипербарическая – воздействие кислорода на место поражения под высоким давлением. Эта мера значительно уменьшает сопротивляемость микроорганизмов к антибиотикам, создает значительные помехи их жизнедеятельности. Ткани обогащаются кислородом.
- УЗ-кавитация раны – воздействие ультразвука на раневую поверхность. В значительной мере повышает микроциркуляцию и улучшает способность ткани к регенерации. Оказывается противовоспалительное действие, целенаправленно разрушает патогены.
- УФ-облучение – участок поражения облучается ультрафиолетом. Процедура оказывает действие:
- антибактериальное;
- сосудорасширяющее;
- улучшающее кровообращение;
- повышающее сопротивляемость;
- активирующее фагоциты для борьбы с воспалением.
- Магнитотерапия – магнитное статическое поле для воздействия на пораженную поверхность. При магнитотерапии происходит качественное обезболивание раны, расширение сосудов, устранение отечности, улучшение кровообращения.
- Лазеротерапия – применение лазера, где воздействие луча регулируется специальным прибором. Носит обезболивающий, противовоспалительный и спазмолитический характер.
При сеансах физиотерапии необходимо наблюдение компетентного специалиста, поскольку неграмотное проведение процедур может привести к регрессу в лечении.
Похожие статьи:
Восстановление кожи после ожога 1,2,3 степени
Мокнет рана после ожога
Площадь ожога — правила определения площади
К какому врачу обращаться при ожогах
Лопнул пузырь после ожога
Источник
