Гематома ствола головного мозга прогноз
Новые возможности, полученные на основе МР томографии, позволяют достаточно точно проводить дифференциальную диагностику гематом ствола головного мозга с другими объемными образованиями данной локализации.
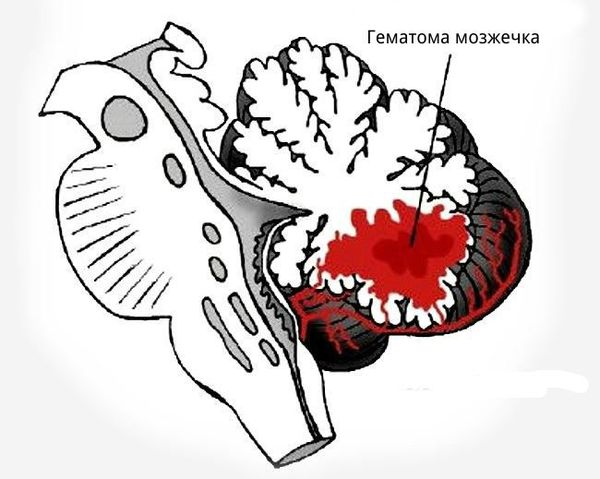
Гематома ствола мозга — это отграниченное, чаще субэпендимарное кровоизлияние, локализующееся, как правило, в мосте, которое не разрушает, а раздвигает и компремирует структуры ствола мозга. Гематомы ствола мозга следует отличать от диффузных кровоизлияний в ствол, развивающихся у больных пожилого возраста, страдающих гипертонической болезнью. Клиническое течение болезни в этих случаях характеризуется крайней тяжестью, апоплектиформным началом с формированием не-врологических синдромов двустороннего поражения ствола мозга на фоне выраженных общемозговых синдромов, включающих нарушение сознания, а также висцеро-вегетативных нарушений.
Общепризнанна точка зрения, что причиной гематом ствола мозга является либо разрыв стенки криптогенной мальформации, либо диапедезное кровотечение, обусловленное повышенной проницаемостью патологических сосудистых стенок криптогенной мальформации. В дальнейшем возможно увеличение объема гематомы и за счет диапедезного кровотечения из порозных стенок новообразованных сосудов капсулы гематомы. Криптогенные мальформации разделяют на следующие группы: капиллярные телеангиоэктазии, кавернозные ангиомы, венозные ангиомы и АВМ.
Капиллярные телеангиоэктазии — один из видов разветвленных (рацемозных) сосудистых мальформации. Наиболее важной гистологической характеристикой телеангиоэктазии является скопление расширенных капиллярных структур, между которыми расположена ткань мозга. Микроскопически телеангиоэктазии представляют собой расширенные сосуды, выстланные эндотелием, лежащим на базальной мембране. Эластическая и мышечная ткани отсутствуют, аргирофильный каркас непременно выявляется в каждом сосуде.
Кавернозные ангиомы представляют собой систему сосудистых полостей различной величины и синусоидной формы, заполненных кровью. Нередко в просвете полостей наблюдается тромбирование и склероз. Мозговая ткань в структуре кавернозных ангиом отсутствует. Прилежащая к кавернозной ангиоме мозговая ткань характеризуется реактивными изменениями как глии, так и сосудов, почти всегда окрашена в желтый цвет. Это касается также и эпендимы и мягкой мозговой оболочки, что обусловлено имбибицией мозгового вещества гемосидерином. Последний находится в макрофагах, всегда присутствующих также в перифокальной зоне паренхиматозного кровоизлияния, гематомы. При кровоизлиянии внутрь каверномы возможен разрыв межполостных перегородок и образование полостей большего объема. Это приводит к тому, что в части случаев кавернозные ангиомы состоят всего лишь из нескольких крупных полостей, заполненных кровью, т.е. представляют собой по сути гематомы.
Общепризнанно, что криптогенные сосудистые мальформации ствола мозга чаще всего клинически проявляются только после кровоизлияния и образования гематомы, Это принципиально отличает их в плане клинического течении от сосудистых мальформации, в частности кавернозных ангиом больших полушарий. Проявление криптогенных мальформации ствола мозга в большинстве случаев кровоизлияниями объясняется, вероятнее всего, размерами патологии. По данным ряда авторов, размеры мальформации существенно влияют на вероятность внутричерепного кровоизлияния: чем меньше мальформация, тем выше процент спонтанных кровоизлияний.
Достоверной статистики гематом ствола нет, но их все еще относят к разряду сравнительно редких форм патологии. Так, на гематомы ствола и кровоизлияния в ствол, по данным секционных исследований, приходится примерно 6-9% от всех внутричерепных кровоизлияний. Кроме того, у некоторой части больных, возможно значительной, гематомы ствола мозга не распознаются вовсе, так как расцениваются как неоперабельные опухоли ствола, нарушения кровообращения в вертебробазилярной системе, рассеянный склероз, «стволовый энцефалит» и, соответственно, не учитываются в реестре гематом, что, естественно, искажает истинную частоту этого заболевания. Степень выраженности симптоматики поражения ствола мозга может варьировать, что в совокупности с волнообразным, инсультоподобным или псевдотуморозным течением ведет нередко к диагностическим ошибкам. На основании клинических данных можно лишь заподозрить гематому ствола мозга. Диагностируется заболевание только с помощью рентгенологических методов исследования.
Ангиографическое исследование, как правило, не выявляет каких-либо признаков сосудистой мальформации. В ряде случаев лишь удается обнаружить смещение магистральных сосудов, характерное для наличия объемного образования в ЗЧЯ. Крайне важными, по сути дела диагностически опорными, являются данные компьютерной томографии (КТ) и магнитно-резонансной (МР) томографии, проведение которых абсолютно показано при малейшем подозрении на гематому ствола мозга.
КТ выявляет очаг измененной плотности, который обычно локализуется в области моста мозга, реже в области среднего или продолговатого мозга. Как правило, гематомы моста имеют округлую, иногда сферическую форму. При локализации на уровне нижних отделов ствола наблюдающиеся на КТ лучевые артефакты от костей основания черепа могут мешать визуализации гематомы. Изменения плотности определяются давностью процесса, а вернее возрастом гематомы. Эволюционные изменения плотности гематомы на КТ достаточно хорошо изучены. В острой стадии внутристволовые гематомы имеют повышенную плотность, за исключением случаев анемий и коагулопатий, когда они могут быть практически изоплотностными. По мере разжижения и резорбции кровяного сгустка, которые начинаются с периферии гематомы, при отсутствии повторных кровоизлияний плотность гематомы линейно понижается. При давности гематомы 1 -6 нед. на КТ определяется изоплотностной очаг, а в случае введения контрастного вещества накопление его по периферии за счет нарушения ГЭБ во вновь образованных сосудах капсулы. В дальнейшем плотность гематомы становится ниже плотности вещества головного мозга, что свидетельствует о полной резорбции сгустка и жидкостном содержимом гематомы. В редких случаях в хронических гематомах можно наблюдать феномен седиментации не подвергшихся лизису форменных элементов и остатков сгустка. Хотя КТ позволяет выявить патологический очаг в стволе головного мозга и заподозрить внутристволовую гематому в острой стадии процесса с большой точностью, в подострой и хронической стадии КТ признаки неспецифичны, и на их основе достаточно трудно дифференцировать гематому от опухоли или даже гигантской мешотчатой аневризмы основной артерии с псевдотуморозным течением.
МР проявления гематом более специфичны. На томограммах можно точно определить локализацию и форму патологического очага в стволе мозга за счет высокой контрастности изображения мягкотканных структур, многоплоскостного сканирования, отсутствия артефактов от костных структур, а также в случае аневризм выявить их связь с магистральными артериями, наличие в них кровотока и слоистый характер тромбообразования. Дифференциально-диагностические признаки внутримозговых гематом на МРТ представлены шире, так как контрастность изображения гематом определяется в первую очередь наличием и соотношением дериватов окисления гемоглобина с парамагнитными свойствами. Другими факторами, определяющими внешний вид гематом на томограммах, являются концентрация белка, размеры, степень гидратации эритроцитов, гематокрит, наличие и степень ретракции кровяного сгустка, а также напряженность поля и используемые импульсные последовательности.
В острой стадии в период от нескольких минут до нескольких часов после кровоизлияния образовавшийся сгусток содержит в основном оксигемоглобин, который не оказывает влияния на релаксационные времена протонов. Поэтому на ранних этапах контрастность изображения гематом определяется в основном наличием молекул воды — они выглядят изоинтенсивными на Т1-взвешенных томограммах и гиперинтенсивными на Т2-взвешенных томограммах. В следующие часы оксигемоглобин трансформируется в диоксигемоглобин, который существенно укорачивает релаксационное время Т2 — гематомы становятся очень темными на Т2-взвешенных томограммах, но по-прежнему изоинтенсивны в режиме Т1. Дальнейшее окисление приводит к образованию метгемоглобина, который существенно повышает сигнал от гематомы на Т1 — и Т2-взвешенных томограммах. В конце подострой и начале хронической стадии на периферии гематомы начинает формироваться узкая зона низкого сигнала, видимая на томограммах в режиме Т2, представленная отложением гемосидерина в макрофагах капсулы гематомы. К этому времени гематома имеет повышенный сигнал во всех режимах от центра и сниженный сигнал от периферии. По прошествии нескольких месяцев или лет после кровоизлияния объем гематомы уменьшается, на ее месте остается локальный дефект мозгового вещества. Отложение гемосидерина в макрофагах сохраняется в течение длительного времени, иногда нескольких лет, поэтому обнаружение указанных изменений на томограммах является свидетельством имевшего место кровоизлияния.
В среднем при сроке болезни менее 1,5 мес. в области ствола визуализируется зона повышенной плотности, соответствующая характеристикам крови, округлой или неправильной формы. Плотность ствола мозга за пределами патологического образования остается обычно неизменной, IV желудочек, как правило, деформирован. В части наблюдений свободными остаются цистерны моста мозга. Более длительное по времени выявление зоны повышенной плотности свидетельствует о повторных кровоизлияниях, источником которых могут быть как мальформация, так и новообразованные сосуды капсулы. Иногда в крупных гематомах можно выявить эффект седиментации форменных элементов крови и белковых компонентов.
Как и по КТ, по МРТ чрезвычайно затруднена дифференциальная диагностика гематомы и кровоизлияния в опухоль, особенно на ранних стадиях. Но отсутствие отека, участки опухоли без геморрагического компонента, наличие перифокальной зоны пониженной интенсивности сигнала, выявление характерных изменений сигнала, связанных с эволюцией гематомы, при повторных исследованиях позволяют достаточно точно дифференцировать эти процессы.
Большое значение для определения тактики хирургического лечения и схемы динамического наблюдения имеет определение вида мальформации, послужившей причиной гематомы. При этом следует иметь в виду, что визуализация небольшой мальформации на фоне гематомы невозможна, так как последняя «перекрывает» все остальные эффекты. Определение типа мальформации реально лишь при отсутствии гематомы или при незначительных ее размерах.
Ни один метод получения диагностических изображений, включая МР томографию, не позволяет абсолютно достоверно дифференцировать малых размеров кавернозные ангиомы, капиллярные телеангиоэктазии, а также мелкие тромбированные АВМ. Небольших размеров кавернозные ангиомы и телеангиоэктазии визуализируются как участки пониженного сигнала. Кавернозные ангиомы значительных размеров имеют «ядро» крапчатого или сетчатого строения, окруженное кольцом пониженного сигнала (в режиме Т2), что обусловлено, как и при гематомах, отложением гемосидерина в зоне, окружающей мальформацию. На КТ кавернозные ангиомы (в случае их достаточного размера) визуализируются как очаги правильной округлой или неправильной формы, повышенной плотности, фактически не накапливающие контрастное вещество. При длительном (более 1,5 мес.) персистировании на КТ очага повышенной плотности, не под-вергающегося какой-либо существенной трансформации, правомерно предположение о кавернозной ангиоме, так как плотность гематомы со временем непременно меняется. И наоборот, выявление в острой стадии болезни МР признаков хронической гематомы обосновывает диагноз кавернозной ангиомы.
литература: «Магнитно-резонансная томография в нейрохирургии» Коновалов А.Н., Корниенко В.Н., Пронин И.Н.; издательство «ВИДАР», 1997
Источник
Над статьей доктора
Яковлева Д. В.
работали
литературный редактор
Вера Васильева,
научный редактор
Сергей Федосов
и
шеф-редактор
Лада Родчанина
Дата публикации 16 марта 2020Обновлено 16 марта 2020
Определение болезни. Причины заболевания
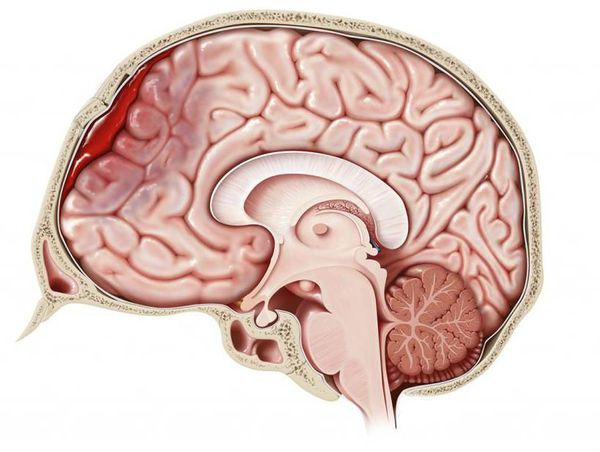
Гематома головного мозга — это грозное патологическое состояние, при котором кровь изливается из повреждённого сосуда внутрь черепной коробки. Скапливаясь во внутричерепном пространстве или в веществе головного мозга, кровь сдавливает мозг и повреждает его. Стремительно появляются и прогрессируют неврологические симптомы, столь же быстро, а иногда и молниеносно, гематома приводит к угнетению сознания, вплоть до комы. Данное состояние является тяжёлым и зачастую угрожает жизни, поэтому требует своевременной диагностики и лечения [1].
Согласно зарубежным источникам:
- ежегодно инсульт головного мозга с формированием гематомы случается у 2400 человек из 1 млн жителей западных развитых стран;
- из них более 700 человек ежегодно погибает;
- менее половины из этих 2400 человек восстанавливаются и способны полноценно обслуживать себя [11].
Причины развития гематомы головного мозга:
- Основная — артериальная гипертензия и атеросклеротическая болезнь[2]. Риск инсульта с формированием гематомы среди пациентов с артериальной гипертензией составляет 60 %;
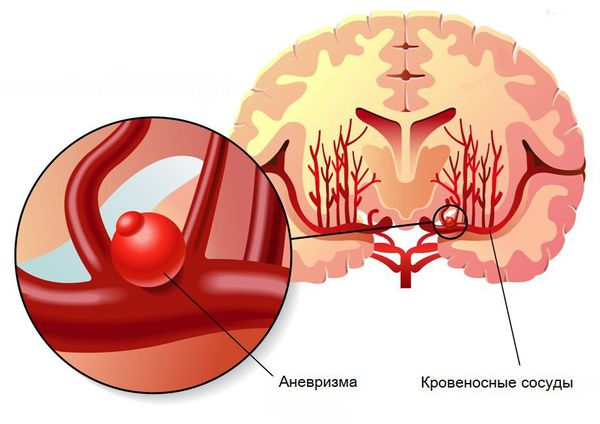
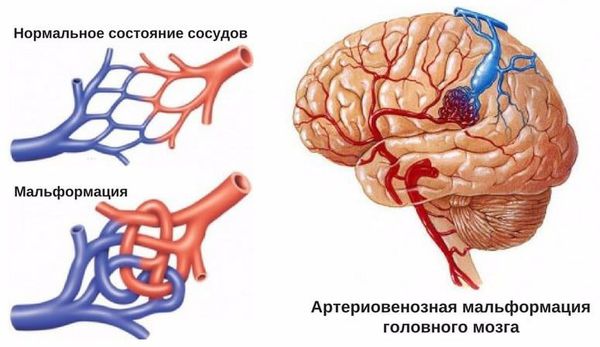
- Пороки развития сосудов головного мозга. К ним относят аневризму (выпячивание стенок мозговых артерий) и артериовенозную мальформацию (патологическое переплетение артерий и вен).
- Опухоли головного мозга, воспалительные заболевания сосудов, нарушения свёртывающей системы крови с повышением кровоточивости.
- Препараты, повышающие кровоточивость: антикоагулянты, антиагреганты и фибринолитики. Эти медикаменты назначают пациентам со склонностью к образованию тромбов и после тяжёлых шунтирующих операций. Приём лекарств необходим, но риск развития гематомы головного мозга при этом возрастает.
- Черепно-мозговые травмы. Гематомы возникают в 55 % всех случаев черепно-мозговых травм и являются причиной 2/3 смертей при данных повреждениях [12]. Травмы мозга — одна из самых частых причин смерти в развитых странах. По статистике они находятся на третьем месте после летальных исходов от сердечно-сосудистых заболеваний и онкологии [7].
Причины развития гематом головного мозга зависят от возраста пациента:
- у детей — пороки развития сосудов головного мозга и болезни системы крови [3];
- у молодых взрослых — артериальная гипертензия, алкогольная и наркотическая интоксикации;
- у лиц среднего и пожилого возраста — артериальная гипертензия, опухоли головного мозга, артериовенозные мальформации и аневризмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гематомы головного мозга
Гематома головного мозга проявляется различными способами. Симптомы делятся на две группы:
1. Общемозговые — головная боль, головокружение, тошнота или рвота. Вызваны значительным повышением внутричерепного давления.
2. Очаговые — слабость в руке или ноге, нарушение зрения или движений глаз и др. Напрямую зависят от расположения гематомы.
Симптомы острой нетравматической гематомы:
- интенсивная головная боль, вызванная физической нагрузкой, эмоциональным перенапряжением, повышенным артериальным давлением [3];
- тошнота, рвота;
- нарушение речи;
- слабость в руке или ноге;
- асимметрия лица;
- крайне важные и тяжёлые признаки — судороги, кратковременная потеря или стойкое угнетение сознания, кома;
- пульсирующий шум в голове, нарушение координации или зрения, икота.
Патогенез гематомы головного мозга
К кровоизлиянию могут приводить травмы и различные заболевания. Однако при патологии всегда повреждается кровеносный сосуд и внутри или снаружи от вещества головного мозга скапливается кровь, для которой в норме нет места. Она сдавливает головной мозг и повреждает его отделы.
При внутримозговом кровоизлиянии гематома может формироваться в больших полушариях головного мозга и мозжечке. Расположение влияет на клиническую картину и косвенно указывает на причину кровоизлияния:
- гематомы, вызванные повышенным артериальным давлением, располагаются в глубоких отделах полушарий головного мозга вблизи таламуса или в мозжечке;

- более поверхностно локализованы гематомы, связанные с разрывом аневризм головного мозга, амилоидной ангиопатией (заболеванием мелких сосудов мозга), длительным приёмом препаратов, влияющих на свёртываемость крови, кавернозной ангиомой (сосудистой опухолью) или кровоизлиянием в опухоль;
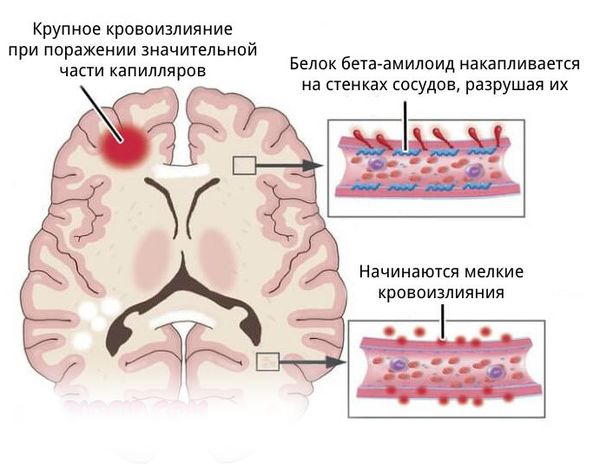
- для артериовенозных мальформаций характерно расположение гематомы под корой головного мозга, а также прорыв крови в полость между мозговыми оболочками.

Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга подразделяются на две группы:
- нетравматические, или спонтанные;
- травматические, возникшие при травме.
По локализации во внутричерепном пространстве выделяют:
- эпидуральные гематомы — располагаются между внутренней поверхностью костей черепа и твёрдой мозговой оболочкой;
- субдуральные — локализованы между твёрдой мозговой оболочкой и веществом головного мозга;
- внутримозговые гематомы — залегают в веществе головного мозга.
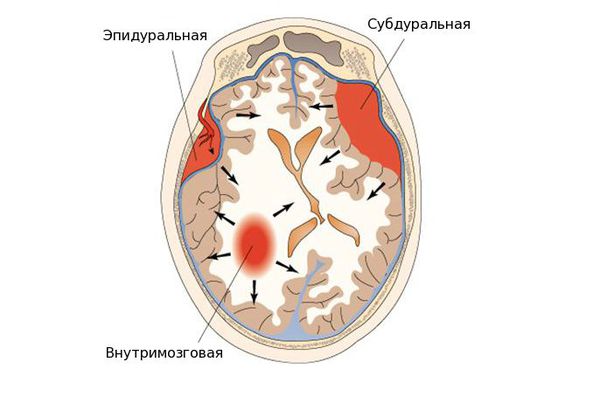
По срокам давности гематомы головного мозга подразделяются на три типа:
- острые — обнаружены в течение трёх суток после возникновения;
- подострые — выявлены через 3-21 день после травмы;
- хронические — после травмы и появления гематомы прошло более 21 дня.
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
- поверхностные (подкорковые);
- глубокие (в центральных отделах полушария).
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
- первичные, вызванные артериальной гипертензией (70-90 % всех внутримозговых гематом) [9];
- вторичные, связанные с нарушениями свёртываемости крови, сосудистой патологией и кровоизлиянием в опухоль.
Существует два механизма развития кровоизлияния:
- излившаяся кровь расслаивает вещество головного мозга и формирует полость с жидкой средой и кровяными свёртками;
- кровь пропитывает вещество мозга, перемешиваясь с ним.
Осложнения гематомы головного мозга
Внутричерепная гематома как частое последствие черепно-мозговых травм вызывает ряд нарушений, связанных с работой мозга. Так как череп является замкнутой жёсткой костной структурой, он не способен растягиваться и увеличиваться в объёме. Поэтому образовавшееся внутри черепной коробки скопление крови давит на головной мозг, спинномозговую жидкость и сосуды головного мозга, вытесняя и занимая их место. Именно из-за этого состояние пациента осложняется ещё сильнее/> [4][5].
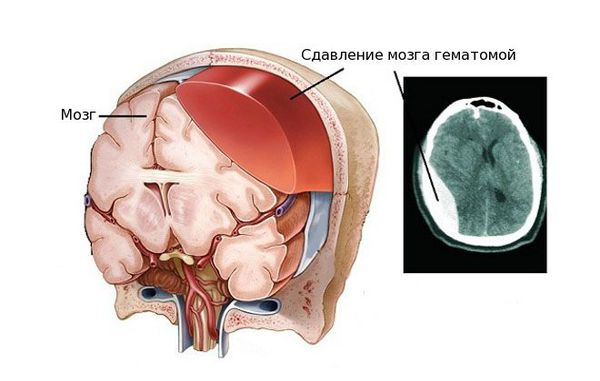
Вне зависимости от того, вызвана гематома травмой или заболеванием, проявление патологии схожее. Гематома вызывает следующие нарушения:
- Двигательные и чувствительные нарушения, например в ногах и руках. Возникают вследствие ограниченного проведения нервных импульсов.
- Гибель клеток мозга и отёк в результате сдавления сосудов головного мозга, ухудшения кровоснабжения и оттока крови.
- Смещение участков головного мозга.
- Повышение внутричерепного давления.
- Нарушение движения спинномозговой жидкости внутри черепа.
- Самое опасное последствие — вклинение ствола головного мозга в большое затылочное отверстие. Это приводит к остановке дыхания и сердечно-сосудистой деятельности.
Все вышеперечисленные процессы взаимосвязаны и влияют друг на друга. Последствия различаются в зависимости от объёма гематомы, расположения, наличия прорыва крови в желудочковую систему, нарушения циркуляции спинномозговой жидкости и других факторов. В самом худшем варианте — это смерть.
Часто после травмы головы с повреждением сосудов гематома развивается в течение трёх часов. Однако известны случаи отсроченных гематом, возникших через 72 часа. Невозможно точно указать время, когда гематома начнёт ухудшать состояние пациента, так как это зависит от её объёма. Малые гематомы, расположенные вне зон, регулирующих деятельность мышц и органов чувств, могут остаться незамеченными без проведения КТ и МРТ исследований.
Диагностика гематомы головного мозга
Как правило, пациенты или их родственники (если пациент находится в бессознательном состоянии) сперва сталкиваются не с неврологом или нейрохирургом, а с врачом скорой помощи, общей практики или терапевтом. Врач предполагает наличие внутричерепного кровоизлияния на основании состояния пациента, жалоб и сведений, полученных от него и сопровождающих лиц. В некоторых случаях определить гематому оказывается сложной задачей, и дальнейшую диагностику проводят врач-невролог или нейрохирург.
Для определения степени поражения головного мозга невролог и нейрохирург проводят оценку неврологического статуса (осмотр, проверка рефлексов). После этого подбирается тактика лечения.
Для подтверждения или опровержения гематомы, определения её расположения, сроков появления, размеров, степени сдавления головного мозга применяют методы нейровизуализации:
- Бесконтрастная компьютерная томография (КТ) — достоверный способ диагностики острых гематом головного мозга. КТ позволяет распознать гематому, её объём, воздействие на различные структуры головного мозга. На основании снимков КТ нейрохирург определяет тактику и объём оперативного вмешательства. Большинство стационаров, особенно оказывающих экстренную помощь, оснащены КТ аппаратами. Однако в хронической стадии и при пороках сосудов головного мозга без кровоизлияния КТ может не предоставить врачу нужной информации. В этих случаях применяют МРТ [8].
- Магнитно-резонансная томография (МРТ) позволяет более подробно рассмотреть мягкотканные структуры. Поэтому в случае затруднений при диагностике, несмотря на проведённое КТ исследование, врач может назначить МРТ.
- Церебральная ангиография (золотой стандарт визуализации аневризм головного мозга [10]), магнитно-резонансная ангиография (МРА) или КТ-ангиография дополняют МРТ исследования для определения патологии сосудов головного мозга. Преимущество КТ-ангиографии — возможность получить 3D-модель сосудов головного мозга и определить расположение относительно сосудистых или костных структур.
Ранее для диагностики широко применяли люмбальную пункцию. Однако этот метод имеет существенные недостатки и постепенно вытесняется вышеперечисленными, хотя в лечебных учреждениях, не оснащённых КТ и МРТ аппаратурой, применяется до сих пор.
Лечение гематомы головного мозга
Выделяют два вида лечения: консервативное и хирургическое.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
- поддерживают артериальное давление на необходимом уровне: так, чтобы кровоснабжение головного мозга сохранялось, но объём гематомы при этом не увеличивался;
- воздействуют на свёртывающую систему крови;
- предотвращают и устраняют отёки;
- укрепляют сосудистую стенку.
Это крайне важный и ответственный этап лечения. Все мероприятия проводит врач, глубоко анализируя патогенетические процессы в организме человека. Многие методы основаны на лабораторных данных. Консервативную терапию ни в коей мере не могут контролировать или регулировать родственники либо сочувствующие лица из-за отсутствия у них этих знаний. Например снижение давления при гипотензивной терапии не должно быть резким. Его понижают до уровня, который не совпадает с показателями нормы для здорового человека. Давление поддерживают в определённых пределах: оно не должно быть слишком высоким, но и слишком низким. Это позволяет снизить риск продолжения кровоизлияния и сохранить адекватное кровенаполнение головного мозга для его защиты от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют для лечения в следующих случаях:
- гематомы небольших размеров и не оказывают значительного давления на мозг;
- гематомы не вызывают смещение структур головного мозга, грубого угнетения сознания, сопровождаются умеренными неврологическими нарушениями.
Хирургическое лечение
Хирургическое лечение заключается в механическом удалении гематомы. В результате прекращается давление гематомы на мозг.
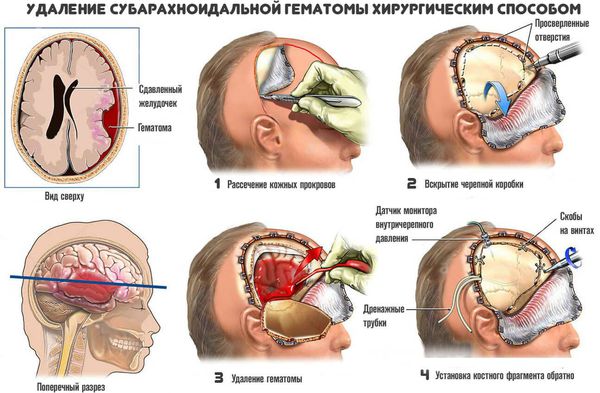
Применяют несколько методов хирургичекого удаления внутримозговых гематом:
- Пункционный метод — выкачивание жидкой части гематомы (аспирация) через отверстие. Однако удалить всю гематому таким способом невозможно, так как обычно она на 80 % состоит из кровяных сгустков, а жидкий компонент составляет 20 % и меньше. Метод применяют только при тяжёлой форме заболевания для спасения жизни. Если после операции состояние пациента не улучшается, то используют радикальные методы удаления.
- Открытый метод — традиционный способ удаления гематомы путем создания отверстия в костной ткани черепа (трепанации), рассечения участка мозга (энцефалотомии) и аспирации отсосом как жидкой крови, так и её сгустков. Метод позволяет полностью удалить гематому. Однако сопровождается дополнительной хирургической травмой мозга, что приводит к нарастанию отёка, усилению смещения и деформации структур мозга и нередко вызывает повторное кровоизлияние.
- Эндоскопический метод — перспективная технология удаления внутримозговых гематом. Совмещает низкую травматичность пункционного метода с возможностью полного удаления гематомы. Но метод можно применять только при условии прозрачности среды в зоне операции. Например, при кровотечении проведение операции затруднено, а часто и невозможно.
- Стереотаксический метод — проводят при помощи специальных инструментов, погружённых в головной мозг через отверстие диаметром 5–10 мм. Особенность метода — перенос координат гематомы с помощью компьютерной томографии или рентгенографии. Технология уменьшила летальность глубоких гематом на 22 % в сравнении с консервативными методами лечения. Однако в 10-16 % случаев возможны повторные кровоизлияния в первые несколько суток после операции.
- Нейронавигационный метод — применяют нейронавигационные системы: ОртiсаI Тracking System «Radionics Inc» Compass Cygnus PFS System, «Compass» Vectorvision ВrаinLАВ. Метод с высокой точностью определяет расположение гематомы. Технология особенно эффективна при очагах в функционально значимых зонах мозга. Её широкое применение пока невозможно из-за высокой стоимости оборудования и ограниченного опыта операций у врачей [13].
Тактика оперативного вмешательства, его объём, меры для устранения сдавления головного мозга, сроки проведения операции и многое другое зависят от конкретной ситуации. Решение принимает врач-нейрохирург на основании состояния пациента, лабораторных данных и КТ/МРТ снимков.
Прогноз. Профилактика
Гематома головного мозга — это результат патологических изменений в организме, которые формируются постепенно под влияние различных причин. Поэтому прогноз в каждом конкретном случае будет различаться/> [3].
Исход во многом зависит от объёма и расположения гематомы. Быстрое ухудшение состояния с угнетением сознания является негативным признаком. Согласно зарубежным источникам, гематомы головного мозга в 55 % случаев приводят к значительному ухудшению состояния пациента и смерти [6]. Поэтому очень важно незамедлительно доставить пациента в специализированный стационар и оказать медицинскую помощь.
После выздоровления могут остаться последствия повреждения мозговой ткани: слабость в руке или ноге, когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни в любом возрасте и внимательном отношении к своему состоянию в случае уже имеющихся болезней. Нередко пациенты с артериальной гипертензией не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом зачастую игнорируют рекомендации эндокринолога, способствуя ухудшению своего состояния. Конечно, длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием для человека, но это важный шаг к сохранению своего здоровья.
Источник
