Гематома после резекции почки при
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Иванов А.П.
1
Тюзиков И.А.
2
Чернышев И.В.
3
1 ГОУ ВПО Ярославская государственная медицинская академия, Ярославль, Россия
2 Медицинский Центр диагностики и профилактики, Ярославль, Россия
3 ФГУ НИИ урологии Минздравсоцразвития РФ, Москва, Россия
При анализе результатов резекций почки, выполненных по элективным показаниям у 187 больных с раком почки стадии Т1, частота ранних послеоперационных осложнений составила 4,8 %. В их структуру вошли гнойно-воспалительные осложнения раневого процесса, геморрагические осложнения (в зоне резекции почки) и ранние послеоперационные свищи. Ранняя послеоперационная летальность составила 1,07 %.
В течение года наблюдения после резекции почки признаков метастазирования первичной опухоли или ее рецидивов не отмечено ни в одном случае. За указанный период наблюдения ни один больной по причине прогрессирования онкологического процесса не умер. В отдаленные сроки после резекции почки (более года наблюдения) нарушения функции оперированной почки отмечены лишь у 5/187 (2,67 %) больных, рецидив рака в зоне операции развился 2/187 (1,07 %) больных через 1,5 и 2,5 года соответственно после резекции. Сделан вывод о безопасности и эффективности резекции почки при раке почки стадии Т1, выполненной по элективным показаниям.
рак почки
резекция
послеоперационные осложнения
элективные показания
рецидив
1. Аляев Ю.Г., Григорян В.А., Крапивин А.А., Султанова Е.А. Опухоль почки. М.: Гоэтар-Медиа. — 2002. – 320 с.
2. Атдуев В.А., Овчинников В.А. Хирургия опухолей паренхимы почки. – М.: Медицинская книга, 2004. – 221 с.
3. Каприн А.Д., Ананьев А.П., Исайчев А.К. Органосохраняющие операции в комплексном лечении рака почки. Онкологическая урология: Материалы конференции. – М.: МНИОИ им. П.А. Герцена, 2004. – С. 115.
4. Матвеев В.Б., Волкова М.И. Органосохраняющее лечение при раке почки. Тезисы 1 конгресса Росс. Общ-ва онкоурологов. – М., 2006. – С.148-49.
5. Суконко О.Г., Ролевич А.И., Красный С.А. и др. Отдаленные результаты органосохраняющего лечения при почечно-клеточном раке. Сб. тезисов 1 Конгресса Всеросс. Общ-ва онкоурологов. – М. — 2006. – С. 159-60.
6. Чиссов В.И., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2003 году (заболеваемость и смертность). – М.: Антиф, 2005. – 45 с.
7. Delakas D. et al. Nephron-sparing surgery for localized renal cell carcinoma with a normal contralateral kidney: a European three-center experience // Urology. – 2002. V. 60. – P.998-1002.
8. Joniau S., Van Poppel H. Nephron-sparing surgery: experience in 159 consecutive cases. // European Urology Supplements. – 2006. – V. 5(I. 2). – P. 182.
9. Pasticier G. et al. Nephron-sparing surgery for renal cell carcinoma: detailed analysis of complications over a 15-year period. // European Urology. – 2006, March: 1.3.(V. 49). – P. 485-90.
10. Van Poppel H., Rigatti P. et al. Results of randomized trial comparing radical and partial nephrectomy for small kidney neoplasms EORTC protocol 30904. // EAU, Vienna. 2004, CD 1.Abstr. 280.
Введение. Среди злокачественных новообразований мочеполовой системы рак почки по частоте занимает третье место после рака предстательной железы и мочевого пузыря, а по показателям смертности выходит на первое место [1,6].
Внедрение в клиническую практику современных высокоэффективных методов лучевой визуализации сделало возможным выявление почечно-клеточного рака на ранних стадиях, что способствует увеличению удельного веса так называемых «малых» (до 4 см в диаметре) и асимптоматических опухолей почки [1,2,3]. В настоящее время органосохраняющие операции при раке почки стадии Т1 выполняются не только по абсолютным или относительным, но и элективным показаниям (при здоровой противоположной почке) [2,3,4,5]. По современным литературным данным, этот вид операций при раке почки в стадии Т1 сегодня вполне сопоставим по эффективности и радикальности с «золотым стандартом» классического хирургического лечения рака почки — нефрэктомией [1,2,7,8,9,10]. Однако, в литературе имеются достаточно противоречивые данные о частоте и структуре ранних и поздних послеоперационных осложнений резекции почки при раке почки в стадии Т1 [5,9].
Цель исследования. Изучить частоту и структуру ранних и поздних осложнений резекции почки, выполненной по элективным показаниям, при раке почки стадии Т1 и оценить данный вид оперативных вмешательств с точки зрения безопасности и эффективности.
Материал и методы. Резекции почки при раке почки в стадии Т1 выполнены у 187 больных, из них — 105/187 (56,2 %) женщин и 82/187 (43,8 %) мужчин. Все больные дали информированное соглашение на операцию и участие в исследовании. Возраст больных колебался от 32 до 79 лет (средний возраст 62,4±5,3 года). Подавляющее большинство оперированных больных (69,0 %) составили пациенты в возрасте 50-70 лет.
Всем больным перед операцией проведено комплексное урологическое обследование (УЗИ, КТ или мультиспиральная КТ (МСКТ), рентгенография грудной клетки, уровень онкомаркера опухолевая пируваткиназа 2 типа).
По результатам исследования у 90/187 (48,1 %) больных имелась опухоль левой почки, у 75/187 (40,1 %) больных — опухоль правой почки, в 22/187 (11,8 %) случаях — двусторонний рак почек. У 175/187 (93,6 %) больных отмечалась моноузловая форма рака почки, у 12/187 (6,4 %) больных имелось два опухолевых узла: при гистологическом исследовании после операции у 10 больных доказано наличие аденокарциномы почки в обоих раковых узлах, в 2 случаях узловой формы рака почки одна из опухолей была раковой, а вторая имела доброкачественную гистологию (ангиомиолипома).
Наиболее частыми локализациями опухоли почки явились ее нижний сегмент (36,3 % случаев), верхний сегмент (22,4 %) и верхне-передний сегмент (22,0 %). У 136/187(72,7 %) больных выявлялся преимущественно экстраренальный тип роста опухоли, у 20/187 (10,7 %) больных — интраренальный рост, у 31/187(16,6 %) больного опухоль имела смешанный характер роста.
Окончательный диагноз рака почки поставлен всем больным по результатам послеоперационного гистологического исследования удаленных опухолей (в 92,2 % случаев выявлен светлоклеточный вариант рака почки).
Критериями эффективности проведенного лечения считали отсутствие в раннем послеоперационном периоде осложнений, требующих повторных оперативных вмешательств (ранние осложнения) и отсутствие рецидива рака почки в течение 12 месяцев наблюдения при условии сохранения адекватной функции оперированной почки (поздние осложнения). Диагностика осложнений и рецидивов рака проводилась на основании клинической картины, лабораторных методов (уровень онкомаркера опухолевая пируваткиназа TuM2-PK) и методов лучевой визуализации (УЗИ, фистулография, урография — по показаниям в соответствии с ситуацией). За дискриминационный уровень TuM2-PK принимали уровень до 17 ЕДл.
Анализ данных исследования проводился на основании и набора статистических стандартных программ EXCELL, XP SP2 и Statistica for Window v.6.0. Статистически значимым для всех показателей считался критерий достоверности p<0,05.
Результаты и их обсуждение. Длительность периода наблюдений составила 12 месяцев. Среди ранних осложнений послеоперационного периода резекции почки следует назвать гнойно-воспалительные процессы в зоне послеоперационной раны (нагноение и заживление вторичным натяжением) (3/187(1,6 %) больных). Клиническая диагностика местных осложнений раневого процесса после операции на почке не представляла трудностей. Мы полагаем, что данная группа осложнений не связана с техническими особенностями или ошибками выполнения операции, а является отражением проблемы госпитальной инфекции в хирургии. Консервативное лечение местных раневых осложнений имело успех во всех наблюдениях.
Формирование мочевых наружных свищей имело место у 3/187(1,6 %) больных, а их развитие было связано с неадекватно выполненной герметизацией чашечно-лоханочной системы после резекции. Экстравазация мочи в рану, подтвержденная пробами с красителями и данными УЗИ и экскреторной урографии, потребовала внутреннего ретроградного дренирования ЧЛС почки (самоудерживающийся стент), и на фоне мощной антибактериальной терапии и вынужденного временного ограничения питьевого режима это привело к консервативному закрытию свищей во всех 3 случаях без ревизии почки в течение 1-1,5 месяцев.
У 3/187(1,6 %) пациентов вследствие неадекватного окончательного гемостаза в зоне резекции сформировалась послеоперационная паранефральная гематома (по клиническим данным и данным УЗИ), которая благополучно разрешилась на фоне мощного консервативного лечения в течение 14 дней. Несмотря на это, в раннем послеоперационном периоде кровотечений из оперированной почки, которые бы потребовали выполнения релюмботомии и ревизии почки, не наблюдалось ни в одном случае.
Таким образом, ранние осложнения после органосохраняющих операций на почке при раке в стадии Т1-2 наблюдались у 9/187(4,8 %) оперированных больных.
Ранняя послеоперационная летальность составила 1,07 %, умерло 2 пациентов из 187 оперированных. Одна пациентка погибла от желудочно-кишечного кровотечения на 4-е сутки послеоперационного периода, другой больной погиб от полиорганной недостаточности.
В течение года наблюдения за больными после резекции почки ни в одном случае мы не выявили признаков метастазирования первичной опухоли. Повышенные до операции у 56,6 % больных раком почки Т1 уровни TuM2-PK нормализовались у всех больных через 6 месяцев после операции (p<0,05).
Поздние осложнения органосохраняющей хирургии рака почки стадии Т1 мы наблюдали в нескольких клинических вариантах.
Во-первых, это местный рецидив опухоли в зоне энуклеорезекции почки, который развился у 2/187(1,07 %) оперированных больных через 1,5 и 2,5 года соответственно и потребовал выполнения нефрэктомии, поскольку анатомо-функциональное состояние контрлатеральной почки позволяло это сделать, а локализация рецидивного узла в среднем сегменте пораженной почки делало выполнение органосохраняющей операции технически невыполнимой.
У 2/187(1,07 %) больных в течение 4 и 8 лет соответственно после клиновидной резекции среднего сегмента почки развился ее нефросклероз с почти полной потерей функции, подтвержденной данными радиоизотопных методов исследования. Следовательно, общая частота поздних послеоперационных осложнений составила 2,14 %. Летальности в группе больных, перенесших резекцию почки, в течение 12 месяцев наблюдения не было.
Таким образом, в наших наблюдениях частота ранних послеоперационных осложнений резекции почки при раке почки в стадии Т1 составила 4,8 %, что вполне сопоставимо с имеющимися литературными данными последних лет [1,2,3,4,9,10]. При этом на долю гнойно-воспалительных осложнений приходилось 3,2 %, а на долю геморрагических осложнений — 1,6 % случаев. Ранняя послеоперационная летальность оказалась достаточно низкой (1,07 %) и не ассоциировалась с последствиями операции или прогрессированием онкологического процесса в почке. Показатель специфической выживаемости в течение года был равен 100 %.
В течение года после операции ни один пациент не умер ни по причине декомпенсации сопутствующей соматической патологии, ни по причине прогрессирования, метастазирования или рецидивирования рака в резецированной почке. Общая частота поздних послеоперационных осложнений органосохраняющих операций составила 2,14 %. При этом у 1,07 % больных развился местный рецидив опухоли, потребовавший выполнения нефрэктомии. Поскольку оба рецидива рака почки развились после энуклеорезекции опухоли, мы считаем, что при этом методе оперативного лечения риск развития местного рецидива выше, чем при других видах резекции почки, и он может применяться только в крайних случаях.
Заключение. Можно с определенной долей объективности говорить о достаточно высокой послеоперационной безопасности органосохраняющих операций при раке почки в стадии Т1. Широкому внедрению их в клиническую практику должно сопутствовать активное выявление рака почки на ранних стадиях, а снижение частоты послеоперационных осложнений резекции почки связано с совершенствованием методов временного и окончательного гемостаза, оперативной техники, адекватной ранней диагностикой послеоперационных осложнений и тщательным мониторингом рецидивов рака в оперированной почке в отдаленном периоде.
Рецензенты:
- Стрельников А.И., д.м.н., профессор, зав. кафедрой урологии Ивановского государственной медицинской академии, г. Иваново.
- Яненко Э.К., д.м.н., главный научный сотрудник ФГУ «НИИ урологии» МЗиСР РФ, г. Москва.
Работа получена 11.08.2011.
Библиографическая ссылка
Иванов А.П., Тюзиков И.А., Чернышев И.В. РАННИЕ И ПОЗДНИЕ ОСЛОЖНЕНИЯ РЕЗЕКЦИИ ПОЧКИ ПО ЭЛЕКТИВНЫМ ПОКАЗАНИЯМ ПРИ ПОЧЕЧНО-КЛЕТОЧНОМ РАКЕ СТАДИИ Т1 // Современные проблемы науки и образования. – 2011. – № 4.;
URL: https://science-education.ru/ru/article/view?id=4677 (дата обращения: 16.07.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Резекция почки
Резекция — это удаление части органа. Резекция почки в подавляющем большинстве случаев применяется при опухолях небольшого (менее 5 см) размера. Рак почки на ранних стадиях имеет выраженную псевдокапсулу, кроме того, визуально она легко отличима от нормальной ткани. Паренхима почки достаточно плотная, на ней хорошо держатся швы. Всё это создаёт предпосылки для использования резекции почки.
Лапароскопическая резекция почки — современный малоинвазивным метод, позволяющий излечить от рака на ранней стадии, сохранив орган. Операция на левой почке выполняется через 4 прокола брюшной стенки, а на правой обычно через 5. Это связано с установкой дополнительного инструмента, который отодвигает вверх и вперёд печень, открывая доступ к почке.
Если открытую операцию допустимо выполнять без пережатия кровотока, то лапароскопическая резекция почки выполняется на открытом кровотоке только в исключительных случаях. Эта операция требует от хирурга быстрых действий, так как почка должна оставаться с перекрытым кровотоком не более 20 минут, чтобы в дальнейшем её функция не пострадала. За это время врач должен успеть удалить опухоль и ушить образовавшийся дефект. После удаления опухоли хирург имеет возможность осмотреть дно резекции и убедиться, что операция была выполнена радикально, и фрагментов опухолевой ткани не осталось.
В редких случаях, когда к большой опухоли подходит отдельный сосуд, но её расположение удобно для резекции (например, в нижнем полюсе почки), в рамках подготовки в операции выполняют суперселективную эмболизацию этого сосуда, чтобы перекрыть кровоснабжение опухоли.
Резекция почки занимает больше времени и обычно связана с несколько большей кровопотерей, чем нефрэктомия, поэтому её не выполняют тяжёлым пациентам с большим количеством сопутствующих заболеваний.
После лапароскопической резекции почки
Первые сутки послеоперационного периода больной в обязательном порядке проводит в отделении реанимации и интенсивной терапии, где осуществляется пристальный контроль за лабораторными и физиологическими показателями.
После лапароскопической резекции почки очень важен режим. Даже в случае идеально выполненной операции, ранняя физическая нагрузка может привести к кровотечению из зоны ушивания почечной ткани. В лучшем случае сформируется гематома, которая будет медленно рассасываться. В худшем, потребуется повторная операция и удаление почки. Поэтому первые 2 суток после лапароскопии почки нужно соблюдать строгий постельный режим. На третьи сутки уже разрешается ходить в пределах палаты, а, начиная с четвёртых, обычная ежедневная активность не ограничивается.
Важно знать и не пугаться ещё одного факта: после лапароскопической резекции почки у 9 из 10 пациентов хотя бы несколько дней наблюдается повышение температуры тела. Это обусловлено реакцией организма на шовный и гемостатический материал, применяемый во время операции, а также последствиями пережатия кровотока в почке, а не инфекционными осложнениями. По прошествии 3-4 дней температура нормализуется.
На 7 сутки после операции врач снимает швы и выписывает пациента при отсутствии противопоказаний. Но ещё 3 месяца нужно избегать поднятия тяжестей и выполнений физической работы высокой интенсивности. Только в таком случае можно быть уверенным в надёжном заживлении раны почки и её дальнейшем адекватном функционировании.
Тело человека имеет удивительные возможности регенерации, и уже через 3 месяца при УЗИ можно даже не обнаружить область органа, где была выполнена резекция. В плане онкологических результатов резекция почки, выполненная опытным хирургом, не имеет отличий от нефрэктомии по радикальности избавления от рака. В функциональном аспекте резекция также не приводит к заметному снижению показателей работы почки в отдалённой перспективе.
 | Автор статьи: Морозов Андрей Олегович, аспирант кафедры урологии лечебного факультета Первого МГМУ им. И.М. Сеченова. |
Источник
- 22 Июня, 2018
- Хирургия
- Юлия Лобач
Вмешательство в ходе проведения операции очень часто сопряжено с осложнениями, среди которых можно выделить кровоизлияния в ткани и гематомы. Даже не имея медицинского образования, несложно понять, что при названном процессе могут повредиться кровеносные сосуды мелкого размера и капилляры. Даже давление инструментов на края раны при ее раздвигании может способствовать этому.
Наряду с существованием различных причин появления гематом после операции, есть и множество методик борьбы с ними.
Причины возникновения
Согласно исследованиям, при проведении хирургических вмешательств у восьми пациентов из ста появляются гематомы как послеоперационные осложнения. Такие синяки могут появляться от подкожного кровоизлияния сразу же после операции, а иногда они проявляются лишь по прошествии несколько суток.
Гематома после операции может быть спровоцирована следующими факторами:
- высоким уровнем артериального давления в период после операции;
- недостаточно быстрой свертываемостью крови, вызванной какими-либо заболеваниями или некоторыми медикаментами;
- проявлением атеросклероза;
- нарушением целостности сосудов;
- сосудистыми заболеваниями или травмой;
- невоспалительной (геморрагической) сыпью;
- наличием постоянной инфекции;
- очень тяжелыми заболеваниями сосудов и внутренних органов, такими как новообразования, цирроз печени и васкулит (воспаление сосудов);
- проблемами с питанием, нехваткой витаминов К, B, C и фолиевой кислоты.

Виды гематом и их характеристика
Лечение гематомы после операции мы рассмотрим позднее, а пока определим их виды. Под гематомой понимают кровоизлияние в мягкие ткани, которое возникает при повреждениях кровеносных сосудов.
В процессе разрезания тканей врач-хирург может повредить многочисленную и разветвленную сосудистую сеть, что приведет в конечном итоге к кровоизлиянию. Основными его показателями могут являться: болезненные ощущения, быстрое изменение оттенка кожи, появление припухлости, а при наличии внутренних гематом чувствуется сдавливание, однако все эти признаки появляются далеко не всегда и не сразу.
Согласно расположению, принято подразделять гематомы после операции на четыре вида:
- гематомы, находящиеся под кожей;
- между мышцами;
- гематомы грудной и брюшной полости (полостные);
- расположенные внутри черепной коробки.
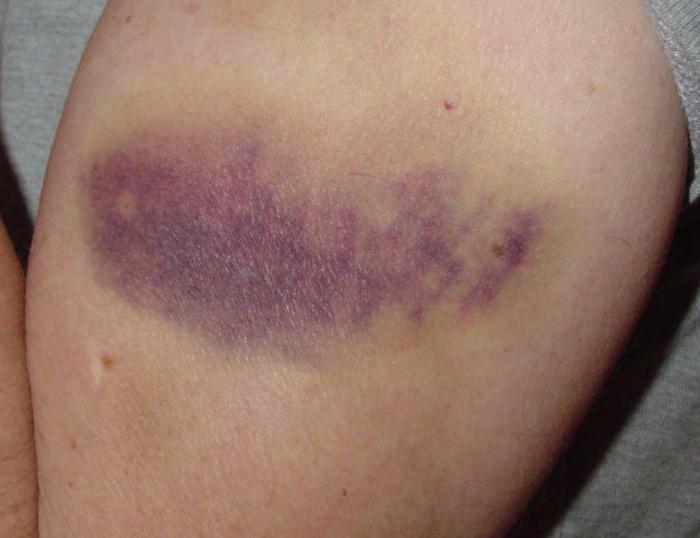
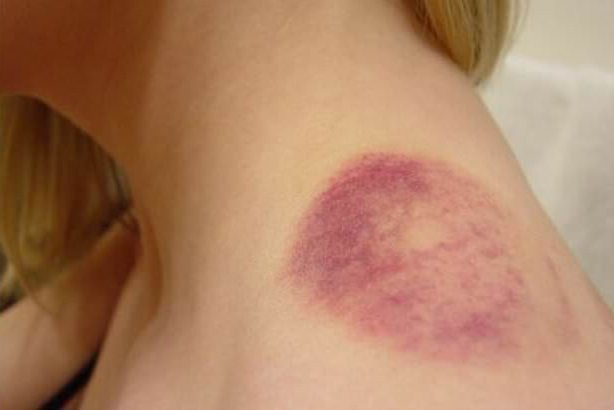
Подкожная гематома
Под подкожной послеоперационной гематомой понимается незначительное кровоизлияние в мягкие ткани, находящиеся под кожей. Кровь может не проникать в ткань, а собираться в одном месте, в результате чего образуется полость. В данном случае можно говорить об образовании в виде сумки.
Под кожей кровоподтек представляет собой синяк продолговатой или круглой формы. Бывают случаи, когда при наличии многочисленных гематом кровоизлияния образуют скопление пятен.
Одним из показателей является изменение цвета. Сначала на смену красному приходит фиолетовый, а затем он становится желто-зеленого оттенка. Перед тем как исчезнуть, кровоподтек имеет вид коричневого пятна, и остается таким достаточно продолжительное время, а после себя не оставляет следа. Если образовалась гематома после операции такого рода, необходимо только ждать.
Внутренняя гематома
Этот вид гематом является кровоизлияниями крайне опасной формы, так как помимо повреждения органов, кровь в большом количестве заполняет полости или может скапливаться между тканями.
У человека данные симптомы начинают проявляться с резкого падения артериального давления, кожа приобретает бледный оттенок, появляются болезненные ощущения в месте операции. Кровь вытекает по дренажам в огромном количестве. Состояние настолько опасное, что если в нужное время не положить человека на операционный стол и не зашить сосуд, который кровоточит, то все может закончиться печально. Например, гематома после операции грыжи может быть данного вида.
Гематома головного мозга
Кровоизлияние внутрь черепной коробки может возникнуть после травмы или операции. Данное явление смертельно опасно, так как существует возможность необратимого поражения тканей мозга человека. Поэтому в обязательном порядке необходимо немедленно диагностировать и лечить данные гематомы черепа. Выделяют следующие их разновидности:
- субдуральная, ассоциированная с черепно-мозговой травмой;
- эпидуральная;
- гематома внутри мозга.
Первая твердая оболочка находится между мозгом и костями черепа. По окончанию проведения операции между этой оболочкой и черепом обнаруживается скопившаяся кровь. В медицине это называется субдуральной гематомой. Такие состояния приводят к увеличению давления на мозг и к изменению его работы в худшую сторону. Бывают случаи, когда данный вид приводит к смерти.

Главные симптомы гематомы внутри черепа
Наличие внтуричерепной гематомы можно определить по некоторым признакам. К ним относятся:
- Появление резкой боли в голове.
- Рвота и тошнота.
- Сильная сонливость.
- Появление обмороков.
- Расширение зрачка со стороны гематомы.
- Приступы эпилепсии, паралич и парез.
Лечение гематомы после операции
Для терапии перечисленных патологий требуется определенный подход, не исключено и осуществление повторной операции. Лечить самостоятельно данные виды гематом крайне опасно. В таких условиях кровь может быстро подхватить инфекцию, которая проникает из операционной раны. А большое кровоизлияние может привести к обширной кровопотере. Продукты распада в состоянии вызвать интоксикацию организма.
Общая опасность заключается в том, что:
- существует риск занесения инфекции;
- в месте гематомы появляется уплотнение и не исчезает со временем;
- изменяется форма тканей, а рубцы, которые появляются в местах скопления, воздействуют на их подвижность негативным образом.
При использовании современных методик лазерной хирургии, а также применении особых инструментов, которые могут прижигать сосуды в ране во время операции, снижается риск заражения. А о том, в каких случаях применяются противовоспалительные мази и другие средства терапии, мы расскажем далее.
После операции кровоподтеки незначительного размера рассосутся самостоятельно.
Прикладывание холода способствует остановке кровотечения, так как сосуды сужаются. Наложение давящей повязки способствует локализации подтека на руке или ноге. С помощью пункции и шприца удаляется все содержимое гемтомы.
Эти методы являются эффективными для поверхностного скопления крови. А небольшой разрез, так называемый дренаж, позволяет удалить сгустки крови, в случае если гематома свернулась или приняла форму сумки.
Гепаринсодержащие гели и противовоспалительные мази отлично подходят для лечения кожи при малой гематоме после операции. Они наносятся на кровоподтек несколько раз в день до достижения эффекта полного исчезновения. Физиотерапевтические процедуры дополняют лечение и способствуют устранению уплотнений и отеков.
Для повторной профилактики гематом используется компрессионный трикотаж. Сгусток крови должен сформироваться. А чтобы добиться этого эффекта, необходимо иммобилизировать конечность. При сильной кровоточивости врач назначает препараты, увеличивающие свертываемость крови.
Меры для снижения рисков образования гематом после хирургических вмешательств
Итак, чтобы не возниклагематома после операции, что делать? Для этого проводится:
- Исследование пациента на наличие заболеваний, связанных с кровью, в частности, относящихся к ее свертываемости.
- Исключение препаратов, которые вызывают снижение свертываемости крови.
- Операции обязаны проходить с обязательным восстановлением потери крови.
- Поврежденные сосуды необходимо тщательным образом подвергать коагуляции.
- После завершения вмешательства, перед тем как зашивать раны, нужно обязательно проверить полость коагулированных сосудов.
- На этапе восстановления необходимо четко следовать требованиям врача, а также это нужно делать на послеоперационном этапе.
Не стоит забывать, что гематома не так уж безобидна и способна свести на нет результат проведения операционных действий. Необходимо слушать врачей во избежание появления осложнений, которые могут затянуть период восстановления.
Источник

