Гематома надпочечника на узи у новорожденного
Пороки развития надпочечников на УЗИ
Анатомы часто описывают добавочные надпочечники — островки корковой ткани расположенные далеко от основной железы. Редко встречается слияние обоих надпочечников, тогда они располагаются позади аорты.
Очень редкая гипоплазия надпочечников может быть причиной недостаточности надпочечников у новорожденных. Дети с подобной патологией редко живут более суток.
Объемные образования надпочечников на УЗИ
На патологию надпочечника указывают увеличение его толщины, изменение формы и внутренней эхоструктуры. Объемные образования надпочечников у взрослых в основном представлены кистами и опухолями, значительно реже встречаются гематомы. У новорожденных самая частая причина гиперплазии надпочечников — это гематома. НО!!! Не следует забывать о генных дефектах синтеза кортизола, которые приводят к врожденной гиперплазии коры надпочечников.
Врожденная гиперплазия коры надпочечников
Врожденная гиперплазия коры надпочечников наследуется аутосомно-рецессивно, поэтому встречается одинаково часто у девочек и мальчиков, а в некоторых семьях описано от 2 до 5 детей с этим заболеванием среди других нормальных братьев и сестер. У новорожденных на УЗИ всегда определяется гиперплазия надпочечников (толщина более 6 мм), контур волнистый, границы между мозговым и корковым слоями неровные. У детей старшего возраста изменений со стороны надпочечников на УЗИ выявить не удается.
Важно!!! У 1/4 больных имеется тенденция к потере Na+ и задержке К+, что в ранние годы может закончиться смертью от обезвоживания и коллапса или остановкой сердца при гиперкалиемии.
Важно!!! Многие больные имеют темный, слегка коричневый или цвета кофе с молоком оттенок кожи, даже если они белокурые.
У новорожденных девочек с врожденной гиперплазией коры надпочечников (женский псевдогермафродитизм) внутренние половые органы сформированы правильно, но характерна маскулинизация: от умеренной гипертрофии клитора до полного срастания губно-мошоночных складок с формированием предстательной железы, мошонки, полового члена. Иногда первым поводом обращения к врачу являются жалобы на боли внизу живота, связанные с появлением первых менструаций и скоплением крови во влагалище и шейке матки.
Нажимайте на картинки, чтобы увеличить.
| Фото. Для девочек с врожденной гиперплазией коры надпочечников характерно раннее появление волос на лобке, усы и борода в более старшем возрасте, быстрый рост в ранние годы, но в 8-10 лет зоны роста в эпифизах закрываются, и рост останавливается. А — Девочка, 3 года 8 месяцев, рост соответствует 4 годам 6 месяцам, костный возраст на 9 лет, воспитывалась как мальчик; Б — Девочка, 4 года 5 месяцев, рост соответствует 7 годам, костный возраст на 11 лет; В — Девочка, 8 лет 6 месяцев, рост соответствует 12 годам, зоны роста закрыты; Г — Девочка, 14 лет 6 месяцев, рост соответствует 12 годам 6 месяцам, зоны роста закрыты, воспитывалась как мальчик; Д — Девочка, 16 лет 5 месяцев, рост соответствует 14 годам, зоны роста закрыты. | ||
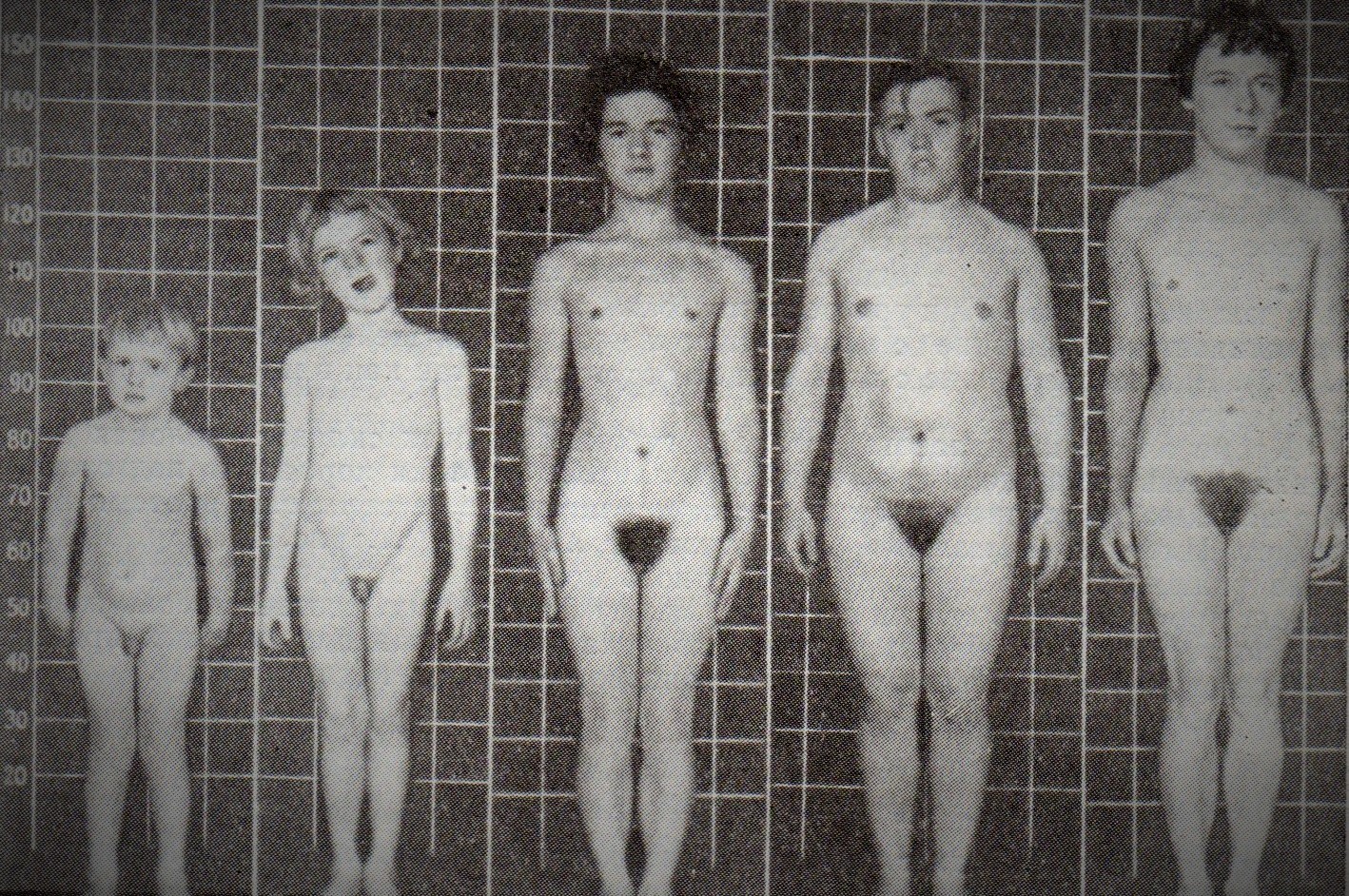 | ||
Мальчики с врожденной гиперплазией коры надпочечников часто умирают от потери соли, так как макрогенитосомия может стать явной только в 2-3 года, что затрудняет постановку диагноза в раннем возрасте. У мальчиков ускоренное половое развитие, половой член и простата могут достигать размеров взрослого, часто бывают эрекции, рано появляются угри, голос становится низким. Больные быстро растут, но зоны роста закрываются рано. Мальчик становится похож на низкорослого взрослого с широкими плечами, относительно короткими ногами и мощной мускулатурой — «детский Геркулес».
Кровоизлияния в надпочечники на УЗИ
Кровоизлияния в надпочечники у новорожденных следует рассматривать как проявление геморрагического диатеза. Особенно часто подобное встречается у недоношенных и незрелых новорожденных с внутриутробной инфекцией. У старших детей и взрослых кровоизлияния в надпочечники случаются при инфекциях (сепсис, менингит, дифтерия, туберкулез и др.), на фоне приема антикоагулянтов или при травме живота.
Крупные кровоизлияния (35-50 мл) иногда целиком разрушают ткань железы и могут привести к разрыву капсулы с кровоизлиянием в забрюшинное и околопочечное пространство.
При двухстороннем кровоизлияние развивается острая недостаточность надпочечников: падает АД, снижается температура, вид бледный, потливость, рвота и понос, быстро наступает обезвоживание, сознание спутанное. Острая недостаточность надпочечников требует реанимационных мероприятий.
Односторонние кровоизлияние может протекать бессимптомно, или развивается хроническая недостаточность надпочечников (болезнь Аддисона). Хронической недостаточности надпочечников сопутствуют астения, гипогликемические кризы, приступы рвоты и поноса, обезвоживание, анорексия, потеря веса, мышечная слабость. Если болезнь не лечить, то истощение приводит к смертельному исходу. Окрас кожи при болезни Аддисона варьирует от светло-коричневого до темно-бронзового.
Свежая гематома надпочечника на УЗИ выглядит как однородное гипо- или анэхогенное полостное образование с толстой гиперэхогенной капсулой. Спустя время гематома становится неоднородной за счет гиперэхогенных включений.
Даже большие гематомы могут бесследно рассасываться в течение нескольких месяцев. На месте кровоизлияний встречаются обызвествления, возможно формирование вторичных кист.
Важно!!! Гиперплазия и точечные кальцификаты надпочечников у младенцев характерны для первичного семейного ксантоматоза (болезнь Вольмана), который проявляется рвотой, поносом и гепатоспленомегалией в первые недели жизни.
Кисты надпочечников на УЗИ
Большая часть кист формируется как следствие инфекции, гематомы или дегенеративных изменений в опухоли. У детей кисты надпочечников подозрительны на синдром Беквита-Видемана, а так же нейробластома может иметь вид простой кисты.
Простые кисты надпочечников на УЗИ — это анэхогенные образования над верхним полюсом почки с четким контуром, гладкой ровной стенкой, акустическим усилением позади.
Важно!!! Лимфангиома и феохромоцитома, а у маленьких детей нейробластома могут выглядеть как сложные кисти (смотри ниже).
Инфекционные поражения надпочечников на УЗИ
Туберкулез и гистоплазмоз — это две основные инфекции, которые поражают надпочечники и могут привести к болезни Аддисона. Бактериальный абсцесс надпочечников встречается редко; это может произойти как осложнение гематом, кист, некроза опухолей и хориоамнионита.
В острой фазе заболевания на УЗИ определяется диффузное увеличение желез или узелки, а в хронической стадии — кальцификаты.
Абсцесс надпочечника на УЗИ обычно гипоэхогенный или неоднородный, редко анэхогенный, стенка неровная, часто присутствует акустическое усиление позади.
Липома и миелолипома надпочечника на УЗИ
Липома состоит из жира, а миелолипома из жира и ткани костного мозга (кроветворные и ретикулярные клетки). Липомы и миелолипомы надпочечников на УЗИ — это однородные гиперэхогенные массы с ровным и четким контуром. Встречаются миелолипомы с внутренними кровоизлияниями и кальцификатами. Миелолипомы, в отличие от липом, могут иметь акустическое затенение позади.
Опухоли надпочечников на УЗИ
Исидентиломы — это «немые» опухоли надпочечников, которые не выделяют гормоны, составляют 10% от всех опухолей, поражают корковый и мозговой слой.
Большинство опухолей надпочечников гормонально-активные. Их делят на опухоли коркового (альдостерома, глюкокортикостерома, андростерома, кортикоэстерома) и мозгового (феохромоцитома, нейроблатома) слоя:
- альдостерома продуцирует альдостерон, вызывает синдром Конна (первичный гиперальдостеронизм);
- глюкокортикостерома вырабатывает глюкокортикостероиды, вызывает синдром Иценко-Кушинга, составляет 95% всех кортикостером;
- андростерома вырабатывает андрогены, вызывает развитие вторичных половых признаков по мужскому типу (маскулинизация);
- кортикоэстерома продуцирует женские половые гормоны, вызывает развитие вторичных половых признаков по женскому типу (феминизация);
- феохромоцитома и нейробластома вырабатывают адреналин и норадреналин, вызывают артериальную гипертензию.
Доброкачественные аденомы заключены в капсулу, обычно они односторонние — при этом в корковом веществе второго надпочечника развиваются атрофические процессы.
За исключением случаев феохромоцитомы, образование в надпочечнике больше 4 см в диаметре, вероятно злокачественная опухоль (карцинома, метастаз, лимфома). Увеличение опухоли в размерах — это индикатор злокачественности, так как аденомы растут очень медленно.
Важно!!! Фукс М.А. с соавторами (1978 г) показали, что образования надпочечников до 4 см в диаметре в 87% случаев доброкачественные, а опухоли более 4 см в диаметре в 90% злокачественные.
На злокачественный процесс будут указывать нечеткий неровный контур, дегенеративные изменения внутри опухоли, прорастание в окружающие органы и сосуды, а так же метастазы в другом месте.
В некоторых опухолях (например феохромоцитома, лимфома) при доплере определяется хорошо развитая сосудистая сеть. Метастазы и карцинома в большинстве случаев гиповаскулярны.
При подозрении на злокачественный характер опухоли необходимо искать метастазы в легких, печени, костях, парааортальных лимфатических узлах, в области таза.
Опухоли коры надпочечников на УЗИ
Кортикостеромы на УЗИ: образования округлой или овальной формы, расположенные над верхним полюсом почки. Обычно опухоль представлена одним, в единичных случаях двумя узлами, заключенными в одну капсулу. Поверхность кортикостером гладкая и только изредка неровная. Эхогенность опухолей низкая, а звукопроводимость обычная, в связи с чем за ними не возникает эффекта усиления или ослабления сигнала. Внутренняя структура опухоли достаточно однородна, представлена множеством точечных и небольших линейных эхопозитивных структур. В образованиях больших размеров могут присутствовать гиперэхогенные участки и полости, как следствие дегенеративных изменений в опухоли.
Альдостерома
Опухоль из клубочковой зоны коры надпочечника приводит к появлению первичного гиперальдостеронизма (синдром Конна). Альдостеромы обычно доброкачественные. Их диаметр редко превышает 3 см. В 90% случаев альдостеромы бывают солитарные, в 6-10% — множественные, в 2% — двусторонние. Очень редко первичный гиперальдостеронизм бывает обусловлен двусторонней диффузной гиперплазией коры надпочечников.
При синдроме Конна высокий уровень альдостерона, гипокалиемия, артериальная гипертония, низкая активность ренина и плазмина крови, мышечная слабость.
Первичный гиперальдостеронизм необходимо дифференцировать от вторичного. Последний возникает при ряде заболеваний сердечно-сосудистой системы, почек, легких, сопровождающихся уменьшением почечного кровотока и приводящих к повышению функции ренин-ангиотензиновой системы.
Глюкокортикостерома
Опухоль из пучковой зоны коры надпочечника приводит к развитию первичного гиперкортицизма (синдром Иценко-Кушинга). Найти глюкокортикостерому на УЗИ сложно, так как опухоли небольшого размера (до 3 см) приходится искать у тучных больных.
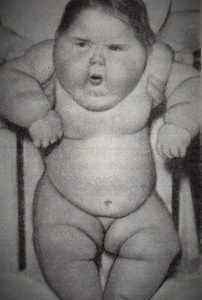
При синдроме Иценко-Кушинга соотношение гормонов коры надпочечников может быть различным, чем обусловлено разнообразие этого болезненного состояния. Наиболее важные симптомы: замедленный рост и раннее половое созревание у детей, раннее угасание половой функции у взрослых, ожирение типа «буйвола», вялая мускулатура, утомляемость, красные полосы растяжения на коже, склонность к кровоподтекам, остеопороз, повышение артериального давления, полицетемия, красное лицо (плетора), гирсутизм, угри, сахарный диабет.
| Фото. Из-за опухоли надпочечников у детей развился синдром Иценко-Кушинга: А — Девочка, 11 месяцев, родилась нормальной, а в 3 месяца резко повысился аппетит, быстро увеличился вес, лицо стало красным, голос грубым, волосы растут на лбу, щеках, спине и лобке, артериальное давление 245/145 мм. рт. ст. На вскрытие инкапсулированная опухоль правого надпочечника. Б, В — Мальчики, 12 и 13 лет, до 11 лет развивались нормально, а потом появился синдром Кушинга, что указывает на возможную опухоль надпочечника. Г — Девочка, 13 лет, до 12 лет развивалась нормально, а затем резко прибавила 15 кг, выросли волосы на теле и лице, голос стал грубее. Была удалена опухоль коры надпочечников, после чего уменьшилось ожирение и постепенно исчезли все признаки маскулинизации. | ||
 | 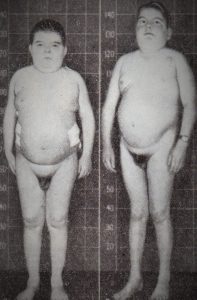 | 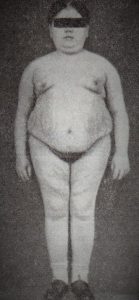 |
Первичный гиперкортицизм необходимо дифференцировать от вторичного (болезнь Иценко-Кушинга), когда диффузная или очаговая гиперплазия надпочечников развивается вследствие гиперстимуляции гипоталамо-гипофизарной системой.
Андростерома и кортикоэстерома
Клиническая картина опухоли из сетчатой зоны надпочечника зависит от возраста начала заболевания и пола больных. Маскулинизация (чрезмерный рост волос на лице, груди и туловище, но плешивость на голове; гипертрофия клитора, низкий голос и развитая мускулатура) женщин и девочек, а так же раннее половое созревание мальчиков, ранее совершенно нормальных, подозрительно на андростерому. Феминизация (двусторонняя гинекомастия, атрофия полового члена и яичек, отсутствие роста волос на лице, высокий тембр голоса, распределение жировых отложений на теле по женскому типу, олигоспермия, снижение или утрата потенции) у ранее нормальных мальчиков и мужчин подозрительна на кортикоэстерому.
| Фото. А — Девушка, 24 года, с аденокарциномой добавочного надпочечника с метастазами в легкие. Б — Девочка, 1 год 10 месяцев, родилась нормальным ребенком, а в 1 год 6 месяцев появилась гипертрофия клитора и волосы на лобке. После удаления опухоли надпочечника девочка росла и развивалась нормально. В — Мальчик, 2 года 9 месяцев, в 2 года 6 месяцев увеличился половой член и появились лобковые волосы. На операции правый надпочечник отсутствовал, левый нормальный, из печени удалена инкапсулированная опухоль коры надпочечника. Больной стал нормальным мальчиком. Г — Мальчик, 5 лет 6 месяцев, с гинекомастией. Удалена инкапсулированная опухоль надпочечника. | |||
 | 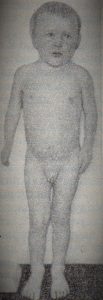 | 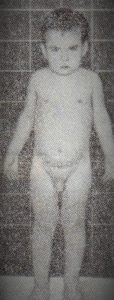 | 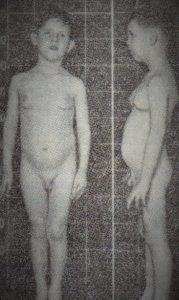 |
Опухоли мозгового слоя надпочечников на УЗИ
Феохромоцитома
Феохромоцитома – опухоль мозгового слоя надпочечников, выделяющая адреналин или норадреналин. Средний возраст больных 20-50 лет, но 10% дети. В 90% случаев феохромоцитома – доброкачественная опухоль.
Важно!!! По данным Национального шведского регистра рака, феохромоцитомы обнаруживают у 2 больных на 1 миллион населения, а в клинике Мейо (США) обнаруживают от 250 до 1300 феохромоцитом на миллион вскрытий. Таким образом большинство феохромоцитом при жизни не диагностируют.
Повышенный уровень катехоламинов вызывает повышение давления, сердцебиение, боль за грудиной, тошноту, рвоту, нервное возбуждение. Различают две формы заболевания с параксизмальным и стабильным повышением давления. У большинства больных отмечается стабильная гипертония с гипертоническими кризами. В редких случаях артериальное давление не повышается (бессимптомная, или латентная форма).
Опухоль может располагаться на самом надпочечнике (80%) или вне его (10%), поражение может быть множественным (10%). Феохромацитомы иногда сочетается с другими эндокринными опухолями, синдромом Гиппеля-Линдау или нейрофиброматозом, входит как составляющая в синдром множественной эндокринной неоплазии II и III типа.
Вне надпочечника феохромоцитому можно встретить в любом месте от основания черепа до придатка яичка, но обычно она локализуется забрюшинно в скоплениях хромаффинных тканей параганглиев симпатического ствола. Вне надпочечника феохромоцитома выделяет только норадреналин. При этом симптомы болезни менее выражены, так как этот гормон оказывает более мягкое действие на организм.
Феохромоцитома на УЗИ — округлое образование в капсуле с ровными и четкими границами; эхогенность бывает различной, чаще чуть более эхогенная, чем печень, но встречаются почти полностью анэхогенные; внутри опухоли часто встречаются кистозные полости (участки некроза) и очаги кальцификации. В феоромацитоме развитая сосудистая сеть.
Размеры феохромоцитомы могут варьировать от 5 мм до 14 см, ежегодно она увеличивается на 3-7 мм. У каждого десятого больного поражение двухстороннее.
Феохромоцитомы могут прорастать в соседние органы, а также в нижнюю полую вену, что проводит к попаданию раковых клеток в легкие.
Нейробластома
Нейробластомы — это родственные феохромацитомам опухоли стмпатической нервной системы, которые, вероятно, развиваются из симпатогоний в эмбриональном периоде.
Нейробластомы — самые частые злокачественные опухоли у новорожденных с частыми метастазами в кости, лимфоузлы, печень и кожу. 50% жертв моложе 2 лет, а 80% моложе 5 лет. Нейробластомы различаются по степени злокачественности. Некоторые нейробластомы регрессируют спонтанно или дифференцируются в доброкачественные опухоли.
Нейробластомы могут располагаться в надпочечниках, на шее, в заднем средостении, забрюшинно или в тазу. Симптомы нейробластом у детей в большей степени обусловлены ростом самой опухоли, чем секрецией ею катехоламинов. Но некоторые пациенты могут быть с гипертонией.
Нейробластома на УЗИ: Большинство нейробластом — это большие гиперэхогенные образования с кистозными полостями и кальцификатами, как следствие некроза опухоли.
Нейробластомы очень часто прорастают в стенку нижней полой вены и в стенку аорты. При подозрении на нейробластому надпочечника показана ангиография.
Метастазы в надпочечники на УЗИ
Надпочечники с их богатым кровоснабжением являются четвертым наиболее частым местом для метастазирования. В отличие от аденомы эти повреждения менее однородны и часто имеют неровные края. Возможные источники метастазв: бронхиальная карцинома (25-30%), рак молочной железы, меланома, рак почки, рак желудка, рак поджелудочной железы и др. До 30% случаев надпочечные метастазы двусторонние, что может привести к клиническим проявлениям болезни Аддисона.
Надпочечники это редкое место локализации лимфомы. Очаг лимфоматозной инфильтрации на УЗИ гипоэхогенный и имеет четкие и ровные границы. Требуется дифференциальная диагностика от лимфомы в почке или воротах селезенки, а так же необходимо просканировать печень и селезенку, которые наиболее часто инфильтрирует лимфома.
Берегите себя, Ваш Диагностер!
Источник
Кровоизлияние в надпочечники – тяжелейшая патология у детей.. Так как надпочечники – важные органы эндокринной системы, это состояние приводит к тяжёлым нарушениям в организме детей, поэтому прогноз заболевания неутешительный. Без своевременного лечения вероятность летального исхода равна 100%. Этот синдром развивается одинаково у мальчиков и у девочек.
Причины
Причины кровоизлияния в надпочечники делятся на 2 группы.
Инфекционные заболевания
Эта этиология рассматривается в 65–70% случаях. Такие заболевания, как сепсис, чаще менингококковой этиологии, дифтерия, корь, скарлатина, тиф приводят к кровоизлиянию из-за токсического действия токсинов бактерий на эндотелий сосудов. Токсины способны активировать факторы свёртывания крови, влиять на склеивание тромбоцитов. В результате происходит образование большого количества тромбов, которые закупоривают сосуды надпочечников. В результате способность крови к сворачиванию снижается, и возникают многочисленные кровотечения. Надпочечник получает меньше кислорода, это ухудшает состояние.
Тяжёлые роды
При гестозах и эклампсии во время родов увеличивается риск развития кровоизлияния. При неправильном ведении родов новорождённый ребёнок может получать недостаточное количество кислорода. В результате накапливаются продукты распада, которые повреждают надпочечник. Наличие сахарного диабета также отягощает состояние новорождённых.
Иногда в патологии виноваты акушеры-гинекологи. Они накладывают щипцы на пуповину, которая при длительном сдавливании блокирует ток крови к ребенку.
Указанные причины приводят к тому, что в надпочечниках образуется геморрагический очаг разной величины.
Симптомы
В развитии геморрагий в надпочечники различают 3 стадии:
- В 1 стадии происходит гиперпигментация кожных покровов и слизистых оболочек, нарушается аппетита, новорождённый страдает от тошноты, резко падает АД. Гипертензивные препараты малоэффективны при гипотоническом кризе, однако введение гормональных препаратов надпочечников улучшает состояние.
- Во 2 стадии ребёнок становится вялым, увеличивается температура, тошнота сменяется на многократную рвоту с явлениями обезвоживания, мало мочится.
- В 3 стадии наступает коматозное состояние, шок, отсутствует мочеиспускание. Высокая температура сменяется на низкую.
При кровоизлиянии в надпочечники у новорождённых нарушается образование кортикостероидных и минералокортикоидных гормонов, отсутствие которых приводят к непоправимым нарушениям в организме новорождённого. После кровоизлияния возникает быстрая острая надпочечниковая недостаточность. Различают общие и местные симптомы. Клинические симптомы зависят от этиологии заболевания.
Различают следующие формы: желудочно-кишечная, менингоэнцефалитическая, сердечно-сосудистая и смешанную. Каждая форма характеризуется своими симптомами.
Желудочно-кишечная форма
Ребёнка беспокоит острая боль в животе, выделяется обильный холодный пот, резко падает температура. Новорождённого тошнит, вплоть до неукротимой рвоты. Беспокоит понос, метеоризм. Из-за поноса у ребёнка быстро уходит жидкость из организма, наступает обезвоживание организма, сопровождающееся падением артериального давления. Возникает гиповолемический шок из-за недостатка воды. В результате новорождённый погибает.
Сердечно-сосудистая форма
Основной симптом — это возникновение быстрой острой недостаточности сердечно-сосудистой системы. Кожа ребёнка синюшного оттенка, покрыта обильным холодным потом. Из-за нарушения в работе сердца возникает резкая тахикардия, но пульс нащупывается слабый нитевидный. В конце падает давление, наступает шок. Летальный исход новорождённых 100%.
Менингоэнцифалитическая форма
Внезапно развивается коматозное состояние. Это означает то, что новорождённого уже ничего не беспокоит. Он не кричит, движения отсутствуют, не наблюдается никакой реакции на присутствие взрослого. Затем наступает судорожный синдром, падает давление. Возникает шок, и ребёнок погибает.
Смешанная форма
Она распространена шире, нежели предыдущие. Характеризуется вышеописанными симптомами, которые зависят от преобладающей формы. Наблюдается резкая гипотензия, синюшность покровов, судороги, и чаще всего у новорождённых температура тела не падает, а, наоборот, поднимается.
Лечение
Лечение необходимо начинать как можно скорее иначе последствия для новорождённых смертельные. Лечение направлено на компенсирование недостатка гормонов надпочечников, чтобы восстановить водно-электролитный баланс, повысить артериальное давление, помешать развитию шока, бороться с инфекцией.
В лечении предпочтение отдаётся Гидрокортизону, поэтому лечение кровоизлияния надпочечников начинают именно с него. Внутривенно новорождённому струйно вводят Гидрокортизона натрия сукцинат вместе с физиологическим раствором для предотвращения обезвоживания.
Нередко приходится включить в лечение Дезоксикортикостерона ацетат (ДОКСА) внутримышечно вместе с Преднизолоном при отсутствии Гидрокортизона. Если давление начинает резко падать начинают подавать Норадреналин. Если имеется инфекционный процесс, назначают антибиотики.
После улучшения состояния дозы гормонов снижают. Причины осложнений после лечения включают: при больших введённых дозах ДОКСА вместе с физ. раствором могут возникнуть отеки, которые быстро приводят к параличам, а введение Гидрокортизона приводит к развитию психозов, поэтому необходимо внимательно наблюдать за состоянием новорождённого и строго контролировать вводимые дозы препаратов. Для этого у новорождённых берут анализ крови на исследование.
При гипогликемии внутривенно вливают раствор Глюкозы. Показано использования Викасола для профилактики и лечении геморрагий, он снижает подверженность новорожденных к кровотечениям, но необходимо точно рассчитать дозировку препарата, он способен вызвать желтуху новорожденного. Назначение витамина C и Р логично при снижении активности сердца.
При разрывах гематом назначается экстренное оперативное лечение. При проведении правильного лечения прогноз улучшается.
Диагностика
Для диагностики главным составляющим является осмотр новорождённого. Врачи-педиатры первым делом обращают внимания на кожные покровы. При кровоизлияниях в надпочечник они бледные, синюшные, влажные и холодные. У новорождённых выражена гипотония, которая не купируются гипертензивными препаратами. Следующий этап диагностики — это взятие крови на анализ с целью установить уровень гормонов, которые надпочечники не могут выделять в достаточном количестве. И также уточняется уровень сахара в крови, так как при недостаточности он повышен.
Из инструментальных методов используют ЭКГ для определения состояния миокарда сердца. УЗИ показано при данной патологии. Оно помогает обнаружить участок надпочечника, в котором локализуется кровоизлияние. Необходимо использовать рентгенографию, на рентгенограммах можно обнаружить участки затемнения, так как кровоизлияние поглощает рентген-лучи.
- Читайте также: кровоизлияние в глазу у новорожденного
Профилактика
Кровоизлияние в надпочечники у новорождённых — тяжёлая патология, которая развивается сразу после рождения, либо после инфекционного заболевания. Прогноз неутешительный, так как кровоизлияние опасно для ребёнка. Диагностируется оно не всегда легко, но ранняя постановка диагноза, правильное и добросовестное лечение помогает свести летальный исход к минимуму.
Основой профилактики является сохранение здоровья матери и правильное ведение родов, тогда прогноз заболевания не окажется настолько неблагоприятным. В профилактических мероприятиях допускается введение глюкокортикоидов и ДОКСА в малых дозах для коррекции гормонального состава крови.
Источник
