Гематома брюшной стенки диагностика
Повреждения живота. Забрюшинная гематома.Закрытые повреждения живота делят на повреждения (ушибы) брюшной стенки, повреждения внутренних органов брюшной полости и забрюшинного пространства. Естественно, что повреждения внутренних органов являются наиболее тяжелыми и опасными. При этом различают повреждения паренхиматозных, полых органов и крупных кровеносных сосудов. Особо выделяют забрюшинную гематому Забрюшинная гематома (правильнее — забрюшинное кровоизлияние) возникает при переломах костей таза, позвоночника, при разрыве забрюшинно расположенных органов и сосудов. Наблюдается чаще всего при падении с высоты и при автотравме. Различают односторонние и двусторонние гематомы. Забрюшинные гематомы в зависимости от их распространенности могут вмещать от 500 до 3000 мл крови. Если гематома ограничена полостью малого таза, ее предположительный объем составляет 500 мл; если гематома достигает с обеих сторон нижних полюсов почек, то ее объем не менее 1,5 л, при достижении верхних полюсов — 2 л, при распространении на диафрагму — 3 л. При кровоизлиянии более 2 л гематома paспространяется на предпузырное пространство и предбрюшинную клетчатку. В таких случаях нередко часть крови (200—300 мл) пропотевает через листок брюшины в свободну брюшную полость, что сопровождается соответствующей клинической картиной и может явиться причиной необоснованной лапаротомии. В то же время следует помнить, что возможен прорыв напряженной забрюшинной гематомы в брюшную полость с продолжающимся кровотечением, что требует немедленной лапаротомии. Кроме того, при массивном кровоизлиянии кровь может распространяться по межмышечным промежуткам и клетчаточным пространствам на поясничную область, ягодицы, промежность и внутреннюю поверхность бедер. Столь большой объем кровопотери сам по себе может явиться причиной смерти.
Кровь, излившаяся в забрюшинное пространство, пропитывает клетчатку, раздражает большое количество нервных рецепторов чревного и пояснично-крестцового сплетений, что обусловливает длительное течение травматического шока и стойкий парез желудочно-кишечного тракта Через 5—6 дней парез желудочно-кишечного тракта начинает разрешаться, но одновременно нарастает эндотоксикоз, обусловленный всасыванием продуктов распада излившейся крови. Клинически это выражается в длительной желтухе, которая может привести к печеночно-почечной недостаточности. Разделение повреждений в зависимости от того, какие органы пострадали — паренхиматозные или полые, имеет принципиальное значение не столько из-за морфологии повреждений, сколько из-за различий в симптоматике, способах хирургического лечения, возникновении и течении осложнений. Если при повреждениях паренхиматозных органов ведущей патологией является массивная кроволотеря, то при травме полых органов — фактор массивного инфицирования: например, средостение и плевральная полость инфицируются при разрыве пищевода, брюшная полость и забрюшинное пространство — при разрывах органов желудочно-кишечного тракта и мочевого пузыря. Среди закрытых повреждений паренхиматозных органов следует различать: Среди повреждений полых органов различают — Также рекомендуем «Повреждения груди. Разрыв диафрагмы.» Оглавление темы «Сочетанная травма.»: |
Источник
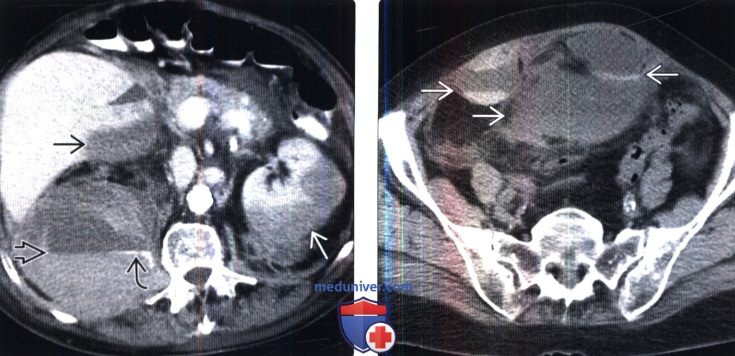
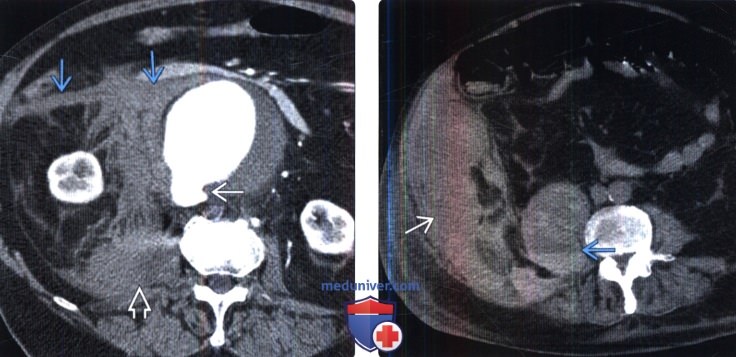
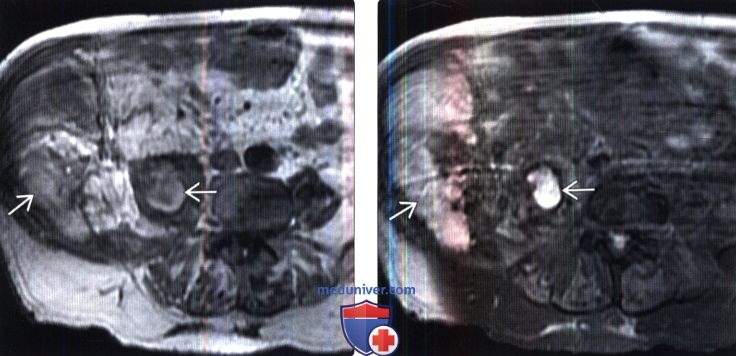
Лучевая диагностика коагулопатического забрюшинного кровоизлиянияа) Определение: б) Визуализация: 1. Общие характеристики: 2. Основные причины кровотечений и соответствующие КТ-признаки: 3. КТ-признаки наличия крови: 4. МРТ коагулопатического забрюшинного кровоизлияния: 5. УЗИ коагулопатического забрюшинного кровоизлияния: 6. Советы по визуализации:
в) Дифференциальная диагностика коагулопатического забрюшинного кровоизлияния: 1. Забрюшинный абсцесс: 2. Саркома забрюшинного пространства: 3. Асимметричные мышцы:
г) Патология. Общие характеристики:
д) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение коагулопатического забрюшинного кровоизлияния: е) Диагностическая памятка: ж) Список использованной литературы: — Также рекомендуем «КТ, МРТ, УЗИ при послеоперационном лимфоцеле» Редактор: Искандер Милевски. Дата публикации: 21.9.2019 |
Источник
Главная
Гинекология
Опухоли женской половой системы
Гематома прямой мышцы живота
Кровотечения во влагалище прямой мышцы живота могут быть расценены как опухолевидные образования, расположенные в брюшной полости или области малого таза, а также как картина острого живота. Они возникают в результате просачивания крови, разрыва эпигастральных сосудов или их ветвей. Гематомы прямой мышцы в основном образуются после травм живота или при хирургических операциях. Случаи самопроизвольного возникновения таких гематом были также описаны при беременности, инфекционных заболеваниях, коллагенозах с поражением сосудов, дискразиях крови и лечении антикоагулянтами.
Клинические проявления гематомы прямой мышцы живота
Гематомы прямой мышцы могут наблюдаться в любом возрасте. Неожиданные сильные боли в животе являются первым симптомом. Обычно боли нарастают постепенно. Чаще всего гематомы возникают в нижних отделах живота, особенно после низких поперечных хирургических разрезах. Боли внизу живота могут быть симметричными, локализуясь по обе стороны от средней линии, так как гематома иногда отслаивает брюшину от прямой мышцы. Выше отслойка брюшины может превалировать на какой-либо стороне и, следовательно, боли локализуются с той же стороны. Помимо этого возможны потеря аппетита, тошнота и рвота, что способно «симулировать» аппендицит или другие заболевания желудочно-кишечного тракта. При интенсивных кровотечениях могут наблюдаться симптомы геморрагического шока.
При объективном обследовании часто выявляются небольшая лихорадка, тахикардия и болезненность во время пальпации живота. При значительных кровотечениях имеются признаки шока. В тех случаях когда гематома возникает выше полукружной линии, интенсивные кровотечения наблюдаются редко, так как фасция, покрывающая прямую мышцу, тампонирует ИСТОЧНИК кровотечения. Однако гематома, возникающая в нижних отделах живота, может распространяться в предзупырное пространство (пространство Ретциуса) и содержать несколько литров крови.
Исследование живота, выявляет спазм прямой мышцы и защитную реакцию со стороны мышц передней брюшной стенки., Кишечные шумы в пределах нормы. Отмечается локальная болезненность, но опухолевидные образования пальпируются не у всех больных. При расположении гематомы выше полукружной линии опухолевидные образования и болезненность бывают только с одной стороны. Симметричность этих проявлений гематомы наблюдается при ее расположении в области, нижних отделов прямой, мышцы.
Опухолевидные образования брюшной стенки часто путают с таковыми в брюшной полости и области таза. Однако первые продолжают пальпироваться во время проведения приема Вальсальвы или при произвольном напряжении прямых мышц (признак ФотергиМа).
В тех случаях когда гематома проникает в пространство Ретциуса, при исследовании органов малого таза обнаруживается выбухание передней стенки влагалища и опухолевидное образование, располагающееся впереди матки. В связи с регидностью мышц живота могут возникать трудности с идентификацией органов малого таза. Слабо выраженный лейкоцитоз и низкий гематокрит являются характерными данными лабораторных исследований. Диссеминированная внутрисосудистая коагуляция встречается редко.
Диагностика гематомы прямой мышцы живота
Диагноз гематомы прямой мышцы живота ставится относительно просто, если ясны причины ее возникновения. Так, он очень вероятен после тупой травмы живота или хирургической операции. Самопроизвольно возникшая гематома может быть ошибочно принята за ущемленную грыжу, аппендицит, холицестит, перекрут придатков матки, дивертикулит или разрыв аневризмы. Характерные признаки — локализованные боли, наличие опухолевидного образования и напряжение, мышц живота — являются основой для постановки правильного диагноза. Тем не менее в одном исследовании сообщалось, что правильный диагноз до операции ставится менее чем в 20°/о случаев.
С целью подтверждения диагноза можно произвести пункцию опухолевидного образования, особенно если оно располагается в пространстве Ретциуса. Однако даже при наличии в пунктате крови нельзя исключить внутрибрюшное кровотечение.
Лечение гематомы прямой мышцы живота
Лечение гематомы прямой мышцы живота заключается в хирургической эвакуации гематомы и перевязке кровоточащего сосуда. Небольшие, четко ограниченные гематомы можно лечить, назначая анальгетики и постельный режим. Однако кровотечение может быть профузным и опасным для жизни, особенно если оно возникает в области нижних отделов прямой мышцы; в этих случаях хирургическая операция производится по жизненным показаниям.
Когда гематома возникает после операции, следует осмотреть влагалище прямой мышцы через операционный разрез. Применяется также парамедианный разрез на соответствующей стороне; при этом может быть выявлено либо диффузное кровотечение из мышцы, либо организованный сгусток. Жидкую кровь следует удалить и отыскать кровоточащие сосуды, которые необходимо перевязать. Перевязка всех таких сосудов и нижней подчревной артерии гарантирует от рецидивов кровотечения, рилатеральная перевязка последней показана тогда, когда гематома возникает после выполнения разреза по Пфанненштилю. Брюшину не следует вскрывать, кроме тех случаев, когда есть подозрение на внутрибрюшное кровотечение или травму органов брюшной полости. Операционную рану зашивают послойно, дренаж требуется исключительно редко.
P.C.Шeнкeн
«Гематома прямой мышцы живота» и другие статьи из раздела Опухоли женской половой системы
Читайте также:
- Опухоль мочевого пузыря
- Перекрут придатков матки
- Вся информация по этому вопросу
Источник