Диагноз при вывихе стопы

Вывихи стопы составляют около 2% от общего числа вывихов, практически во всех случаях сопровождаются повреждением связок и нередко – переломами костей стопы.
Человеческая стопа состоит из 26 костей, образующих три отдела: предплюсна, плюсна и фаланги пальцев. В состав предплюсны входит 7 костей: таранная, пяточная, ладьевидная, кубовидная и три клиновидных (латеральная, промежуточная и медиальная).
В голеностопном суставе кости голени сочленяются с таранной костью, причем нижние концы костей голени (лодыжки) охватывают таранную кость с боков, образуя своеобразную вилку. Голеностопный сустав укреплен суставной капсулой и развитым связочным аппаратом. Дистально (дальше от центра) предплюсна соединяется с пятью трубчатыми костями плюсны. Предплюсно-плюсневые суставы малоподвижны. Плюсневые кости соединяются с фалангами пальцев.
Вывих в голеностопном суставе
 Полный вывих стопы – достаточно редкая травма. Такие вывихи голеностопного сустава всегда сопровождаются серьезными повреждениями его связочного аппарата и переломами лодыжек. Реже вывих стопы сочетается с другими внутрисуставными переломами.
Полный вывих стопы – достаточно редкая травма. Такие вывихи голеностопного сустава всегда сопровождаются серьезными повреждениями его связочного аппарата и переломами лодыжек. Реже вывих стопы сочетается с другими внутрисуставными переломами.
Стопа может вывихиваться наружу, внутрь, назад, вперед или вверх. Наружный вывих стопы возникает при подворачивании стопы наружу и вбок, сопровождается переломом наружной лодыжки. Если пациент подворачивает стопу кнутри, возможен внутренний вывих стопы, сочетающийся с переломом внутренней лодыжки.
Причиной заднего вывиха стопы обычно становится резкое насильственное сгибание стопы в сторону подошвы или сильный удар по голени спереди. Передний вывих стопы может возникнуть при сильном ударе сзади по голени или при резком насильственном сгибании стопы в тыльную сторону. Вывих стопы кверху встречается крайне редко, обычно появляется в результате падения с высоты.
Пациента с вывихом стопы беспокоит резкая боль в голеностопном суставе. При внешнем осмотре выявляется выраженный отек, синюшность, кровоподтеки и деформация в области голеностопного сустава. Движения в суставе и опора на ногу невозможна.
Для уточнения диагноза и выявления сопутствующих повреждений костных структур выполняют рентгенографию в двух проекциях. Вывихи стопы, сопровождающиеся повреждением костного и связочного аппарата, относятся к числу тяжелых повреждений. Нормальная функция сустава возможна только при максимально точном восстановлении нормального взаиморасположения отломков.
Успех вправления при вывихе стопы определяется целым рядом условий: тщательным изучением особенностей вывиха и смещения отломков, адекватным обезболиванием, правильностью и последовательностью действий врача-травматолога при вправлении стопы. Выправление свежих вывихов стопы общим наркозом, местным обезболиванием или проводниковой анестезией. При необходимости используются мышечные релаксанты.
По окончании вправления сустав фиксируют гипсовой лонгетой и делают контрольную рентгенограмму. Повреждения голеностопного сустава сопровождаются выраженным отеком мягких тканей, поэтому сплошная (циркулярная) повязка сразу после вправления не накладывается. Гипс укрепляют после спадания отека (обычно – на пятые сутки после вправления).
Срок иммобилизации определяется тяжестью сопутствующих повреждений и составляет от 8 до 12 недель. После снятия повязки обязательно назначают лечебную гимнастику и физиопроцедуры: теплолечение, диадинамотерапию, лечебные ножные ванны и др.
Наступать на поврежденную ногу после вправления вывиха стопы нельзя ни в коем случае – даже самая жесткая гипсовая повязка не в состоянии удержать поврежденные кости стопы на своем месте при нагрузке, равной весу человеческого тела. Последствием ранней нагрузки может быть повторное смещение, а в отдаленном периоде – резкое ограничение подвижности в суставе, постоянные боли и развитие посттравматического артроза.
Подтаранный вывих
Встречается крайне редко. Появляется в результате резкого подворачивания стопы. Сопровождается разрывом связок, резкой болью, отеком, деформацией стопы. Для уточнения диагноза и исключения сопутствующих переломов выполняют рентгенографию.
Выправление подтаранного вывиха стопы выполняют под наркозом или проводниковой анестезией. Затем накладывают гипсовую лонгету сроком на 5-6 недель. В последующем пациенту назначают физиопроцедуры, лечебную физкультуру и рекомендуют в течение года после травмы носить ортопедическую обувь.
Вывих костей предплюсны
Встречается крайне редко. Возникает в результате резкого поворота стопы. Сопровождается болью, отеком, деформацией стопы. Возможно нарушение кровообращения в дистальных отделах стопы.
Вправление выполняют под наркозом или проводниковой анестезией. Затем накладывают гипсовую лонгету сроком на 8 недель. В последующем назначают физиопроцедуры, лечебную физкультуру, рекомендуют в течение года после травмы носить супинаторы или ортопедическую обувь.
Вывих костей плюсны
 Встречается редко. Может быть полным (смещение всех костей плюсны) или неполным (смещение отдельных костей плюсны). Сопровождается резкой болью, отеком, укорочением и расширением стопы.
Встречается редко. Может быть полным (смещение всех костей плюсны) или неполным (смещение отдельных костей плюсны). Сопровождается резкой болью, отеком, укорочением и расширением стопы.
Вправление выполняют под местной или общей анестезией. Затем накладывают гипсовую лонгету сроком до 8 недель. В последующем показана лечебная гимнастика, физиотерапия, ношение супинатора или ортопедической обуви в течение года.
Вывихи фаланг пальцев
Встречаются нечасто. Обычно возникают в результате прямого удара по области плюсны или пальцев. Сопровождаются болью, отеком, деформацией. Палец вправляют под местной анестезией. Затем накладывают гипсовую лонгету на 2 недели. В последующем назначают физиопроцедуры и лечебную физкультуру.
Источник
Вывих области стопы представляет собой смещение костных элементов из своего нормального положения внутри сустава. С учетом скелетного строения стопы затрагивается фаланговый (пальцы ноги), плюсневый (свод, основа стопы) или предплюсневый (область пятки) отдел. Также на стопу прямо влияют повреждения голеностопа, который соединяет ее с берцовой костью. Зачастую вывихи сопровождаются дополнительными факторами: растяжение или разрыв связок, мышц, реже – перелом костей стопы.
Вывих стопы – это травма в некотором смысле универсальная. Ей подвержены люди разного пола и возраста. Большей опасности подвергаются люди в возрасте, с заболеваниями костной ткани, сильно ослабленным иммунитетом, а также обладательницы обуви на высоком каблуке.
Повреждения в стопе лишают человека подвижности, ограничивают его жизненные возможности. Благодаря опорной и амортизирующей роли стоп человеческий скелет может фиксировать, а также комфортно менять положение при движении.
Вывих в районе стопы происходит, когда человек неудачно подворачивает ногу на тренировке, при ходьбе или беге, а также вследствие аварий, падений, удара стопой о твердую поверхность.
Интересно почитать вывих ноги в районе щиколотки.
Симптомы травмы
Определить наличие повреждения нетрудно, гораздо сложнее правильно идентифицировать тип травмы, отличить вывих от растяжения, ушиба, перелома. Окончательные выводы относительно травмы делает только врач.
- Основные, наиболее ярко выраженные симптомы вывиха стопы – это интенсивная боль, переходящая в онемение, а также сильное опухание сустава. Иногда дополнительно проявляются гематомы или синюшность вокруг сустава.
- При вывихе стопы сустав приобретает деформированный вид, костные элементы смещаются в неанатомичных направлениях, что заметно внешне.
- Опора на пострадавшую ногу невозможна, вызывает нестерпимую боль. Повреждение обеих конечностей приводит к лишению человека способности передвигаться.
Классификация вывихов стопы
Выделять типы травмы принято, исходя из степени тяжести, механизма получения повреждения, осложненности, степени давности.
- Полный вывих связан с четким расхождением суставных оконечностей костей. При этом происходит разрыв связок, иногда наблюдается кровотечение, открытый перелом. Неполный тип травмы диагностируется в случае частичного смещения суставных компонентов, сопровождается растяжением мышц, связок.
- То, каким именно образом была вывихнута нога, предопределит такие типы повреждений, как наружный или внутренний, передний или задний (выдвижение или заламывание стопы), а также верхний (задирание стопы к голени) вывихи.
- Осложненными считаются травмы, сопровождаемые нарушением целостности кровеносных сосудов, нервных путей, костей, мышц. Такие вывихи несут большие риски.
- Поскольку не всегда травма идентифицируется, наряду с полученными недавно (до трех дней назад) встречаются несвежие, а также застарелые (полученные более трех недель назад) вывихи.
Ниже подробно отражена типология повреждений по конкретному месту повреждения.
Вывихи стопы в голеностопном суставе

Наиболее серьезный, опасный, а также распространенный тип повреждения. Сопровождается переломом лодыжки, разрывом связок. Признаки вывиха стопы в голеностопном суставе соответствуют общей симптоматике травм ступней такого типа. Разница состоит в локализации проявлений.
Подтаранный вывих
Как и предыдущий тип, встречается часто. Это своеобразная «классика» подворачивания конечности. Вывих ноги в районе подтаранной области вызывает удар или падение, толкающее основание стопы к пятке. Затрагиваются пяточный, а также ладьевидный суставы. Чаще всего подвижность голеностопа частично сохраняется, однако стопа отекает крайне сильно, полностью лишая человека возможности наступать на травмированную ногу. Вывих таранной кости лечения требует фактически сразу, иначе появляется опасность осложнений.
Вывих костей предплюсны
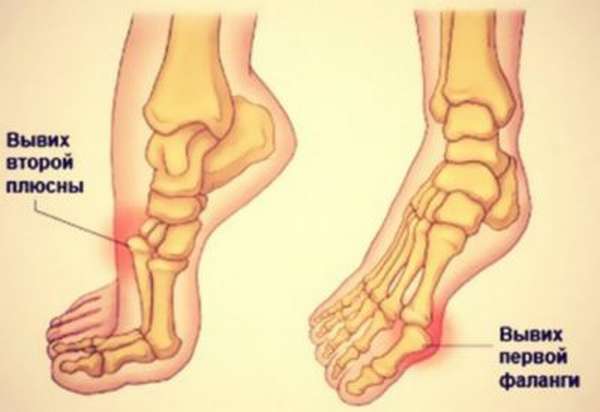
Спровоцировать такое повреждение способен резкий, сильный поворот стопы. Относится к суставу Шоппара, средней части стопы. Нога внешне выглядит искривленной, стопа перестает быть плоской, моментально отекает. Из-за повреждения сосудов травма часто вызывает развитие гангрены, особенно если врачебная помощь не оказывается своевременно.
Вывих костей плюсны
Повреждается сустав Лисфранка. Это самое редкое из всех описываемых повреждений. Происходит оно при активном механическом воздействии, когда сустав выкручивается в одну из четырех сторон. Такое встречается преимущественно у спортсменов. Обычно имеет место подвывих стопы кнаружи.
Внешне травма плюсневых костей стопы обнаруживается по ее явному нездоровому расширению и кажущемуся укорачиванию.
Вывихи фаланг пальцев
Каждый из пальцев ноги может быть травмирован в суставе. Также встречаются многократные травмы, когда повреждено сразу несколько фаланг. Причины связаны с ударом или падением на пальцы ног. При этом отекает дистальная область ноги. Это повреждение типично для балетных танцоров, спортсменов. Читайте также вывих пальца на ноге.
Лечение
Степень тяжести повреждения предопределяет возникшие риски. Без медицинского образования адекватно оценить их проблематично. Однако некоторые действия предпринимаются прямо на месте, поскольку первая помощь – это шаг к улучшению прогноза последующего лечения, а также восстановления после травмы.
Первая помощь
- При первом подозрении на вывихи стопы поврежденный участок подлежит иммобилизации и фиксации. Последняя осуществляется с применением подручных либо специальных средств.
- К месту травмирования прикладывают холод (держать до 15 минут), конечность приподнимают над уровнем тела человека.
- Нестерпимую боль помогают купировать анальгетики. Они вводятся внутримышечно либо принимаются как таблетки.
- Вправлением костей заниматься самостоятельно нельзя. Это делает квалифицированный врач в условиях медицинского учреждения. Именно поэтому пострадавшего доставляют к травматологу или в травмпункт как можно быстрее. Также снятие с пострадавшей ноги обуви, одежды, ее движение нецелесообразны.
Мероприятия медицинского характера
Перед назначением лечения врач проводит лабораторную диагностику. Благодаря ей удается точно установить, имеет ли место вывих или другой тип травмы. Диагностика традиционно сводится к рентгеновской съемке в нескольких позициях, реже медики обращаются к МРТ или компьютерному томографу.
Само лечение подразделяется на консервативное и оперативное.
Первый вариант подходит для несложных травм (неполный вывих), сводясь к вправлению сустава и последующему приданию стопе покоя на длительный срок (около двух месяцев). Больному дают анестезию, затем медики вручную или за счет скелетного вытяжения возвращают костные элементы к нормальному положению внутри суставной полости (репозиция закрытого типа). Для обездвиживания подходит гипсовый лангет.
Операции проводятся под местной анестезией, если вывих диагностирован как серьезный. В ходе операции репозиция костных частей осуществляется при помощи штифтов, спиц, пластин. Затем врач накладывает гипс. Носить иммобилизационную повязку пациенту придется от двух месяцев и более.
Неизбежным является применение лекарственных средств. Назначаются мази, компрессы, противовоспалительные гели, а также пероральные медикаменты.
Реабилитация
Восстановление после вывиха является важнейшим этапом. Именно оно гарантирует полное возращение подвижности сустава, когда человек получает возможность вновь вести привычный образ жизни, заниматься обычными делами.

После вывиха показана лечебная гимнастика (известная также как ЛФК), к ней добавляется массаж (не ранее, чем через день после репозиции), дополнением служит физиотерапия (парафины, УВЧ, элктрофорез, магнитотерапия, ванночки).
Пациентам рекомендовано питание, ориентированное на сбалансированность рациона, доминирование продуктов с кальцием. Свою роль сыграет целенаправленный прием качественных витаминов. Методы народной медицины также имеют место, однако их применение подлежит согласованию с медицинским специалистом.
Общая длительность реабилитации зависит от скорости восстановления организма, что прямо предопределено сложностью травмы. Обобщенно говорят о периоде от трех месяцев до полугода.
Чтобы избежать повторения травмы, медики часто предлагают использовать специальную ортопедическую обувь с супинаторами.
Меры предосторожности
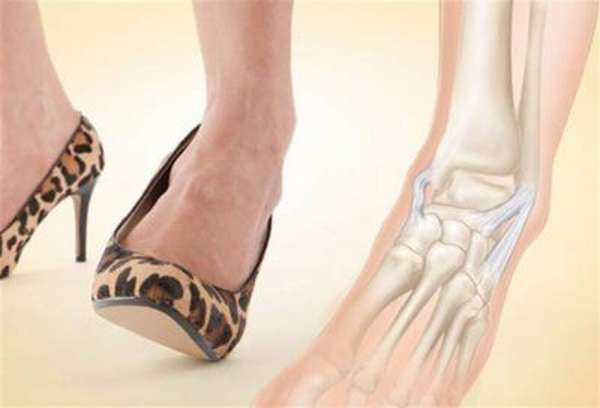
Чтобы избежать повреждений костных элементов внутри суставов голени, специалисты предлагают соблюдать несколько простых рекомендаций:
- избегать резких движений на неровной поверхности, на каблуках, при занятиях спортом, прочей активности,
- в зимнее время использовать обувь на нескользкой подошве,
- аккуратно перемещаться по лестницам,
- укреплять суставы и мышцы стопы.
Источник

Вывих стопы – это смещение концевых отделов сустава за пределы их нормального расположения. Как самостоятельная патология вывих встречается редко. Вместе с ним при механических травмах у пациента может быть разрыв, растяжение связок, переломы. Среди всех повреждений на долю вывихов стопы приходится 2 %.
Признаки вывиха
Самые первые симптомы, которые ощущает человек во время вывиха стопы это резкая боль в области голеностопного сустава, которая ограничивает его подвижность. Боль ощущается в состоянии покоя и усиливается при попытке наступить на ногу. Сделать шаг по данной причине затруднительно. Существуют абсолютный признак травмы, который указывает точно на то, что действительно произошел вывих – это деформация сустава. Она сопровождается изменением его размера, удлинением или укорочением ноги, непривычным расположением стопы по отношению к голени.
Вывихи в некоторых отделах стопы имеют самостоятельные признаки
| Локализация травмы | Характерные признаки |
| Голеностопный сустав | Признаки, указывающие на повреждения связок (от растяжения до разрыва), переломы костей, образующих сустав. |
| Кости предплюсны | Симптомы, связанные с нарушением кровоснабжения пораженного участка в связи с отеком. Визуально отмечается бледность кожных покровов и местное снижение температуры. |
| Фаланги пальцев и плюсна | Стопа изменяется в размере – становится либо уже, либо шире. Поврежденные пальцы отекают. В местах повреждения заметны гематомы. |
Независимо от локализации повреждения для вывиха свойственны относительные признаки, указывающие на фактическое возникновение травмы, кроме боли к ним относятся:
- ограниченная подвижность;
- местный отек, окружающий вывих тканей;
- подкожные кровоизлияния.
Вместо вывиха у пациента может быть подвывих стопы, при котором происходит не полное смещение головок суставных поверхностей относительно друг друга. Травма переносится легче, поскольку не сопровождается разрывом связок и значительным повреждением окружающих тканей.

Классификация патологии
В зависимости от этиологического фактора вывихи в районе стопы могут быть:
- врожденные – с ними ребенок рождается или они случаются в момент родов;
- травматические – самые распространенные вывихи. Из представленной классификации встречаются в 95 % случаев;
- патологические – встречаются редко. Их основные причины – длительный воспалительный процесс, а также дистрофические изменения в тканях, образующих сустав. Подобное состояние может быть, например, при туберкулезе костей.
В зависимости от расположения вывихи могут быть:
- в области голеностопного сустава – самые распространённые;
- в области таранной кости;
- в области пальцев стопы;
- в области проекции линии Шоппара.
Ступня, после травмы, смещается в различных направлениях. В результате чего возникают следующие вывихи:
- наружный и внутренний – стопа подворачивается в правый или в левый бок. При этом ломается либо наружная либо внутренняя лодыжка;
- при переднем вывихе стопа отклоняется в сторону верхней поверхности. Провоцирует вывих сильное давление на область голени сзади;
- при заднем вывихе отмечается отклонение стопы в сторону конечности. Возникает при сильном ударе по передней поверхности голени;
- верхний вывих возникает по причине резкого перегиба стопы. Часто проявляется у лиц, прыгающих с большой высоты;
- искривление фаланг пальцев с вывихом возникает вследствие прямого удара по ним.
В зависимости от клинических проявлений и выраженности патологического процесса, специалисты различают несколько стадий вывиха пятки:
- неполный вывих или подвывих;
- полный вывих;
- привычный вывих.
Распространенная травма – это неполный вывих, не сопровождаемая дополнительным травмированием окружающих тканей либо отмечается разрыв связок с одной стороны. Симптомы полного вывиха стопы очевидны и связаны с повреждением связок, мышц, костей голени, стопы. Встречается он гораздо реже. Привычный вывих сопровождается частыми случаями смещения головки кости относительно суставной поверхности. Возникает он при слабости связочного аппарата и при постоянном воздействии травмирующего фактора. Почти во всех случаях вывих – закрытая травма. Редко встречается открытый вывих стопы, при котором обнажена раневая поверхность. Подобная патология относится к сочетанной травме и сопровождается различными симптомами.

Этиологические факторы
Существуют различные факторы, благоприятствующие травме, к ним относятся:
- врожденная слабость связок, сустава;
- растяжение связочного аппарата;
- ношение обуви на высоком каблуке, при котором стопа занимает неудобное, неестественное положение;
- выраженное плоскостопие;
- избыточная масса тела;
- занятие некоторыми видами спорта;
- неравномерная нагрузка при переносе тяжелых предметов;
- вынужденное перемещение по неровным, скользким поверхностям.

Диагностика патологии
Что делать при подозрении на полный вывих стопы? В первую очередь обратиться за помощью к специалисту, который проведет диагностику с целью определения различных показателей, а потом назначит адекватное лечение с их учетом.
При осмотре травматолог уточнит обстоятельства полученной травмы, проведет пальпацию конечности. Перед постановкой диагноза важно провести дифференциальную диагностику, то есть сравнение признаков вывиха, а также результаты других диагностических методов. Среди вспомогательных методов на первом месте по назначению находится рентгенодиагностика.
Рентген стопы делается в двух перпендикулярных поверхностях. С его помощью можно увидеть на полученном снимке: переломы, трещины, степень смещения поверхностей. Редко, в случаях сомнения, специалист может назначить МРТ. УЗИ применяется лишь с целью оценки повреждения мягких тканей. После подобных процедур врач принимает решение, как лечить вывих стопы.

Неотложные мероприятия
Первую помощь при вывихе стопы следует начинать с иммобилизации (то есть, обездвиживания). Не следует пытаться самостоятельно вправить вывих. Скорее всего, это не получится из-за сильной боли, которая ограничивает движение в суставе. Кроме того, любые неправильные мероприятия могут увеличить объем травмы. Поэтому, кроме обездвиживания и нижеперечисленных мероприятий до приезда врача никаких действий больше не следует проводить.
- В первую очередь следует удобно расположить пострадавшего, то есть усадить или уложить его.
- Зимой обувь со ступни снимать не рекомендуется, чтобы не вызвать отморожение конечности.
- Иммобилизовать ногу можно с помощью подручных средств, если нет специальной шины. В качестве него подойдет, например, небольшая по размеру фанера. Ее следует приложить к ступне и наложить сверху бинт или кусок материи.
- Фиксировать фанеру следует аккуратно, не вызывая смещение поврежденного сустава.
- Уменьшит боль и отек поможет холод. В качестве него подойдет лед или холодная вода, налитая в небольшую пластиковую бутылку. Окунув небольшую по размеру ткань в холодную воду можно сделать компресс. Лед желательно прикладывать через пакет, помещенный поверх ткани. Подобная манипуляция позволит избежать обморожения.
- Утолить чувство боли поможет обезболивающий препарат.
Сразу после выполнения вышеперечисленных мероприятий необходимо организовать транспортировку пациента в лечебное отделение.

Варианты лечения
Лечением вывиха стопы занимается травматолог. Он, после сбора необходимой информации, принимает решение о выборе метода (консервативный или оперативный) лечения. При консервативном или терапевтическом методе достаточно поставить на место (то есть в сустав) головку кости. Свежие вывихи вправляются исключительно после адекватного местного, а иногда и общего обезболивания. С целью устранения мышечного спазма, который мешает расслабить конечность, врач может назначить миорелаксанты. После вправления положена иммобилизация, которая осуществляется с помощью гипсовой лангеты. Накладывается она от стопы до голени. По мере того, как отек будет проходить, лангета фиксируется плотнее с помощью циркулярной повязки.
Важно! Сразу наступать на конечность после вправления и наложения лангеты нельзя. В противном случае возможно повторное смещение суставных поверхностей.
Срок обездвиживания индивидуален и зависит от вовлеченности в патологических процесс окружающих тканей. После успешного лечения врач назначает контрольный снимок, который должен подтвердить благоприятный исход заболевания. При травмах плюсны и фаланг пальцев рекомендовано первый год, после травмы носить ортопедическую обувь.
При повреждении костей, разрывах связок врачом проводится оперативное вмешательство под местным обезболиванием. После операции продолжается консервативное лечение с наложением гипсовой лангеты.
Кроме вышеперечисленных манипуляций, врач назначает медикаменты, ускоряющие процесс выздоровления:
- уменьшить чувство боли помогут обезболивающие средства;
- с целью восстановления хрящей назначается «Хондроитин» в таблетках. Его следует употреблять несколько недель. Подобное средство выпускается в виде мази, которую следует втирать в поврежденные участки;
- улучшит местное кровообращение, уменьшит проявление посттравматических отеков, поможет мазь «Эфкамон»;
- компрессы с раствором «Димексид» помогут уменьшить воспаление.
Реабилитационные мероприятия помогут сократить сроки лечения. Среди известных средств наибольшей популярностью после перенесенных вывихов пользуются: массаж, лечебная физкультура, с помощью которых можно продолжать лечение в домашних условиях, а также аппаратные процедуры:
- парафин стимулирует регенеративные процессы;
- электрофорез с обезболивающими препаратами уменьшит воспаление;
- диадинамотерапия – уменьшит отеки.

Лечение вывихов народными средствами
Нельзя полагаться на средства народной медицины, чтобы вылечить вывих стопы в домашних условиях. Их допускается применять лишь после вправления вывиха согласованно с врачом.
Ниже перечислены мероприятия, проводимые с участием народных рецептов.
- Компресс из отвара листьев полыни прикладывается дважды в сутки на 1,5 – 2 часа. С его помощью можно уменьшить воспаление.
- Компресс из сырого тертого картофеля уменьшит отек.
- Улучшить состояние кожных покровов и тонус мышц можно с помощью луковой настойки добавлением меда.
- Уменьшить отек и кровоподтеки можно с помощью лепешки, которая готовится из муки и столового уксуса. Ее прикладывают к суставу на 1,5-2 часа, сверху прикрывают тканью из шерсти.
Важно помнить, что запоздалое обращение за квалифицированной помощью может привести к таким осложнениям, как: привычный вывих, хроническое воспаление сустава, ограничение подвижности в нем. Скорость выздоровления зависит от времени обращения за помощью и от ее качества.
Загрузка…
Источник
