Что делать при ожоге кишечника
Прямая кишка (лат. rectum) — конечная часть пищеварительного тракта, названная так за то, что идет прямо и не имеет изгибов. Прямой кишкой называется сегмент толстой кишки книзу от сигмовидной ободочной кишки и до ануса (лат. anus), или иначе заднепроходного отверстия, анального отверстия.
.jpg)
Ожог — повреждение тканей организма, вызванное действием высокой температуры или действием некоторых химических веществ (щелочей, кислот, солей тяжелых металлов и др.).
Ожог прямой кишки — вопросы диагностики и лечения по-прежнему остаются открытыми. Потому что до сих пор нет чётко сложившейся концепции по ведению таких пациентов.
Повреждающими агентами, способными вызвать ожог прямой кишки являются разнообразные воздействия как химического, так и термического характера.
В большинстве случаев пациенты получают ожоги в процессе выполнения лечебных или очистительных клизм либо вследствие целенаправленного членовредительства.
Причинными реагентами довольно часто выступают перманганат калия, перекись водорода, керосин, щёлочь и разнообразные кислоты, в том числе и уксусная.
Основные жалобы при ожоге прямой кишки:
боли внизу живота и в перианальной области,
учащённые позывы к акту дефекации,
патологические выделения из просвета прямой кишки,
затруднённое мочеиспускание.
Клиническая картина, сопровождающая ожог прямой кишки, во многом зависит от вида, количества и концентрации введенного в неё химического вещества.
В ходе пальцевого ректального исследования выявляется спазм сфинктера анального канала, болезненность и напряжение леваторов заднего прохода.
Аноскопия и эндоскопическая диагностика (ректоромано- и колоноскопия) дает более-менее точные данные, позволяющие судить об обширности повреждения и стадии полученного ожога.
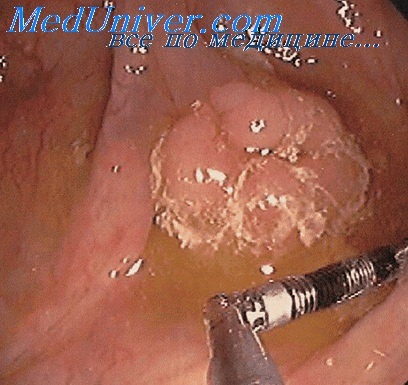
Если причиной ожога прямой кишки послужил раствор перекиси водорода, помимо признаков острого воспаления стенки прямой кишки при ректороманоскопии одновременно выявляются участки как бы присыпанные пудрой.
Если этиологическим фактором выступили кислоты, слизистая будет резко гиперемированной, набухшей и кровоточащей, участками бурого цвета.
При ожогах перманганатом калия визуализируется отёкшая с фиолетовым оттенком слизистая оболочка, испещрённая кровоточащими эрозиями.
Если источником проблемы стал нашатырный спирт, особенностью будет отсутствие струпа вследствие растворения слизи щёлочью, а также повреждения ею белков, омыления жиров с образованием щелочных альбуминатов, которые разрыхляя ткани, проникают в более глубокие слои.
Если ожог прямой кишки вызван этиловым спиртом, помимо локальных проявлений, наблюдается мультифункциональное повреждение других органов и систем.
СТАДИИ ОЖОГА ПРЯМОЙ КИШКИ
Первая стадия
Первая стадия химических ожогов характеризуются острым поражением различной глубины и протяжённости. При этом отмечается острое воспаление слизистой оболочки прямой кишки в виде гиперемии и усиления сосудистого рисунка с последующим присоединением ограниченного коагуляционного некроза.
Вторая стадия
Вторая стадия – латентная (фаза ремиссии), при которой на месте повреждённой слизистой и мышечной оболочки формируется грануляционная ткань.
Третья стадия
Третья стадия – это образование рубца и развитие стриктуры (сужения). Как правило, процессы фиброза начинаются спустя 2-4 недели с момента получения ожога.
ЛЕЧЕНИЕ ОЖОГА ПРЯМОЙ КИШКИ
Лечение обязательно должно быть комплексным.
Местное этиопатогенетическое воздействие заключается в максимально быстром удалении из просвета прямой кишки реагента, на этом фоне проводится противовоспалительная и, по возможности, антидотная терапия.
Для промывания используется двухканальный катетер и около литра тёплой воды, разбавленной порошком из активированного угля (30-40 таблеток).
Затем осуществляют трёхкратное промывание (по 300,0 мл воды) и через зонд вводят 150,0 мл раствора антидота, который удаляется из прямой кишки через полчаса, после чего его вводят снова, но уже в количестве 75-100 мл и оставляют на 12 часов.
При ожогах прямой кишки нашатырным спиртом в качестве антидота используется растительное масло, при ожогах кислотами – 2% смесь окиси магния, яичные белки или молоко.
Если причина керосин или другие нефтепродукты, их нейтрализуют вазелиновым маслом, если этиловый спирт – вводят содовый раствор с сахаром; перманганатом калия – раствор аскорбиновой кислоты.
Если антидота против химического вещества нет, промывания делают растворами антисептиков и отварами трав.
Параллельно с комплексной дезинтоксикационной терапией и местным антидотным лечением с целью профилактики распространения инфекции обязательно назначают антибиотики.
Все вышеперечисленные мероприятия осуществляются только на первой стадии ожога прямой кишки, на второй проводится лишь местная противовоспалительная терапия (микроклизмы, мази).
Необходимо иметь в виду, что ожоги прямой кишки – срочное показание к госпитализации и самолечение здесь ни в коем случае недопустимо.
Источник
В неотложной проктологии наряду с травмами и инородными телами прямой кишки нередко госпитализируются больные с ее ожогами. Имеющиеся единичные публикации по ожогам толстой кишки, как правило, носят описательный характер и не содержат сведения о лечебных мероприятиях. Вопросы диагностики и тактики лечения ожогов прямой кишки являются актуальной задачей. Так как до настоящего времени отсутствует обоснованная тактика лечения больных с ожогами прямой кишки, учитывающая разнообразие повреждающих агентов — от различных химических реагентов до термического воздействия.
Как правило, во время очистительной или лечебной клизмы больные получают ожоги прямой кишки, вследствие небрежности, безграмотности и случайности. Причинными реагентами могут быть различные химические растворы, среди которых чаще всего встречаются следующие растворы: перекись водорода, перманганата калия, различных кислот и других веществ.
В отделении хирургии неотложной проктологии ГНЦ колопроктологии на базе 15 ГКБ наблюдались 17 больных с ожогами прямой кишки в возрасте от 17 до 70 лет. Женщин было 11, мужчин — 7. В первые сутки после получения ожога прямой кишки обратились 9 больных, остальные — в течение 3 суток. Причинами ожогов прямой кишки у 8 больных был 3% раствор перекиси водорода и у 2 очистительная клизма — раствор разведенной уксусной кислоты. У остальных 7 пациентов в каждом конкретном случае причинами ожога прямой кишки были: раствор перманганата калия, керосин, нашатырный спирт, спирт, алкогольная смесь, клей и кипяток.
При поступлении в клинику основными жалобами больных с ожогами прямой кишки были боли внизу живота и в области ануса, ложные позывы, выделения из прямой кишки, иногда ознобы и затрудненное мочеиспускание.
Клиническая картина ожога прямой кишки во многом зависит от количества и концентрации вводимого химического раствора. При осмотре в перианальной области, как правило, изменения не наблюдаются. Лишь в одном случае был отмечен отек и гиперемия перианальной области, возникшие после введения в анальный канал клея БФ с целью остановки кровотечения из геморроидального узла. При пальцевом исследовании стенок анального канала и вышележащих отделов прямой кишки определяется незначительный спазм анального сфинктера, боль и напряжение леваторов. Четкое представление о стадии ожога определяется при эндоскопическом исследовании (ректороманоскопия, колоноскопия).
Химические ожоги характеризуются стадийностью течения.
Первая стадия проявляется острым поражением различной глубины и обширности стенки прямой кишки. При этом в начале наблюдается острое воспаление слизистой, проявляющееся гиперемией и усилением сосудистого рисунка, в последующем на атом фоне возникают участки коагуляционного некроза.
Вторая стадия — латентная (ремиссии), в течение которой образуется грануляционная ткань, замещающая обожженную слизистую и мышечный слой.
Третья стадия — формирование рубца и стриктуры. Фиброзная ткань начинает формироваться спустя 2-4 недели после получения ожога.
Во время РРС достоверно диагностируется степень поражения слизистой прямой кишки, т.е. характер, протяженность и глубина ожоговой болезни. Наиболее частым источником ожога прямой кишки является раствор перекиси водорода, так во время РРС наряду с признаками острого воспаления слизистой стенки прямой кишки можно увидеть картину участки присыпанные белой пудрой. Это связано с тем, что при соприкосновении перекиси водорода со слизистой прямой кишки происходит освобождение атомарного кислорода, являющегося сильным окислителем и повреждает слизистую оболочку.
При ожогах кислотами при РРС — можно увидеть, что слизистая резко гиперемирована, отечна и кровоточит, наряду с этим определяются участки подтеков бурого цвета. На месте наибольшего соприкосновения кислоты с тканями наблюдается подобное явление вследствие эффекта прижигания.
При ожогах раствором перманганата калия при РРС — видим отечную слизистую оболочку буро-фиолетовой окраски с кровоточащими эрозиями. Основными повреждающими агентами, вызывающими химический ожог тканей являются едкая щелочь, атомарный кислород и двуокись марганца.
При ожогах нашатырном спиртом (щелочи) при РРС — мы видим все признаки присущие острому воспалению слизистой прямой кишки, но при этом не определяем струп, потому что щелочи при соприкосновении с тканями растворяют слизь, повреждают белки клеток, омыляют жиры, образуя щелочные альбуминаты, разрыхляют и размягчают ткани и проникают в глубь, поэтому не образуется струп.
При ожогах керосином при РРС — в начале определяются выраженные повреждения эпителия слизистой, а затем воспалительные и даже некротические изменения стенки прямой кишки, сопровождающиеся обильными слизистыми выделениями.
При ожогах этиловым спиртом учитывая, что интоксикация этанолом вызывает мультифункциональные повреждения органов и систем во время РРС — видим, как правило, выраженную гиперемию слизистой стенки прямой кишки багрового цвета со смазанным сосудистым рисунком.
В зависимости от общего состояния больного, наряду с комплексной терапией, проводим обязательно местное этиопатогенетическое лечение. Принцип лечения заключается в следующем: а) — максимально быстрое удаление ядов из полости прямой кишки; б) — проведение антидотной терапии с целью уменьшения действия оставшейся части химического реагента; в) — проведение противовоспалительной терапии.
Для промывания прямой кишки при ожогах необходимо иметь двухпросветный зонд и около 1 литра теплой воды разбавленной порошком активированного угля из 30 таблеток. Далее проводится трехкратное порционное промывание прямой кишки по 300 мл с выпуском промывной воды. В последующем через зонд вводят 150 мл раствора антидота, который удаляется через 30 мин. Далее в полость кишки вводится раствор антидота в количестве 75 мл на 12 часов. На следующий день после предварительного осмотра и очистительной клизмы теплой водой (0,5 л) в полость кишки вводят мазь левомеколь по 40 мл утром и вечером.
В качестве антидотного средства при ожогах нашатырным спиртом (щелочи) применяется растительное масло. При ожогах прямой кишки кислотами с целью антидотной терапии вводится 2% взвесь окиси магния, нейтрализующая кислоты без газообразования, а при отсутствии последнего можно применять яичные белки и молоко. При ожогах керосином или другими продуктами перегонки нефти для их нейтрализации применяется вазелиновое масло. При ожогах этиловым спиртом (этанолом) в качестве антидота можно применять содовый раствор с сахаром. При ожогах раствором перманганата калия для его удаления и уменьшения прижигающего действия на ткани следует произвести промывание полости прямой кишки раствором аскорбиновой кислоты. Наиболее часто встречающийся химический реагент — перекись водорода при ожогах прямой кишки не имеет соответствующего антидота. В этих случаях после промывания полости прямой кишки необходимо вводить вместо антидота антисептические растворы или отвары ромашки.
Мы считаем, что наряду с комплексной дезинтоксикационной терапией с местным антидотным лечением, необходимо проводить антибиотикотерапию с целью профилактики инфекции.
Все вышеперечисленные мероприятия проводятся в первой стадии химического ожога прямой кишки.
Во второй стадии продолжаем местную противовоспалительную терапию с помощью микроклизм (3% раствор колларгола и отвара ромашки). Наряду с этим так же вводится в прямую кишку солкосерил (желе).
Через 10 дней проводится контрольная РРС и при отсутствии осложнений больной выписывается из стационара. Из 17 больных с ожогами прямой кишки только у 1 больного отмечена парусная стриктура анального канала, полученная ожогом клея.
Выводы
Ожоги прямой кишки являются редко встречающейся патологией в экстренной проктологии, вследствие чего тактика лечения окончательно не разработана.
Своевременная антидотная терапия в комплексе дезинтоксикационной и противовоспалительной терапией дают свои положительные результаты.
Источник публикации: «Проблемы колопроктологии» — Выпуск 18, Москва 2002г., стр.94-97
Ким С.Д., Коплатадзе А.М., Смирнов С.Г.
ГНЦ колопроктологии МЗ РФ
г. Москва, Россия
Источник
Травмы и химические ожоги толстой кишки. Кишечное кровотечение и инвагинация кишечникаТравмы толстой кишки чаще возникают при ранении или травме брюшной полости, ранениях промежности и т. д. При эндоскопическом исследовании спустя короткое время после травмы можно видеть кровоизлияние, продольный дефект слизистой оболочки, прикрытый сгустками крови. Спустя 3-4 дня после травмы дефект обычно бывает прикрыт фибринными или гнойными наложениями, а через 10-14 дней перестает дифференцироваться. Эти ожоги протекают с тяжелыми клиническими проявлениями, перитонитом и т. д. Эндоскопические исследования производятся обычно в фазе репарации и рубцевания для установления границ поражения, степени сужения просвета кишки, наличия внутренних свищей. Кишечное кровотечение и инвагинация кишечникаОдним из показаний к экстренному выполнению колоноскопического исследования служит кишечное кровотечение, наиболее частой причиной которого являются полипы толстой кишки. Если кровотечение не останавливается консервативными мерами, предпринимается экстренная колоноскопия, при которой, как правило, удается увидеть источник кровотечения и принять меры по остановке его (см. раздел «Оперативная эндоскопия»). Больной С, 1 года 8 мес, был оперирован по поводу паховой грыжи справа. На 3-й сутки после оперативного вмешательства отмечено кишечное кровотечение. Экстренная колоноскопия позволила установить обширный некроз купола слепой кишки, очевидно вследствие ущемления органа. При повторном оперативном вмешательстве диагноз подтвердился. Произведена резекция купола слепой кишки.
Летальность при этом заболевании имеет тенденцию к снижению, однако, по данным отдельных авторов [Ставская Е. А., Сагаков В. К., 1978], достигает 22 %. В связи с этим понятен неослабевающий интерес к проблеме лечения илеоцекальных инвагинаций и прежде всего к проблеме выбора оптимального для каждого больного способа лечения — консервативного или оперативного, каждый из которых имеет преимущества и недостатки. Консервативный метод используется при лечении детей ввиду редкости анатомических причин инвагинации, однако применять его целесообразно только при отсутствии ущемления или умеренном ущемлении внедрившейся кишки. В этих случаях быстро, без каких-либо последствий наступает выздоровление и значительно сокращаются сроки пребывания детей в стационаре. При значительном ущемлении этот метод лечения неэффективен, а в случаях гангрены инвагината может возникнуть осложнение — разрыв кишки. Оперативный метод лечения в отличие от консервативного может быть применен во всех случаях независимо от изменений в инвагинате. Однако поскольку этому методу лечения свойственны осложнения, лучше проводить бескровную дезинвагинацию в тех случаях, когда она может быть осуществлена. X. И. Фельдман (1960) возражает против консервативного лечения, потому что, по его мнению, у значительного процента больных после бескровного лечения приходится прибегать к оперативному вмешательству вследствие неуверенности в наступившей де-зинвагинации и остается неясным состояние, в котором находится расправленный отрезок кишечника. М. И. Головкина и Ю. К. Храмов (1976) также считают оперативное лечение методом выбора при инвагинации кишечника у детей различного возраста и отмечают неуклонное снижение послеоперационной летальности. По их данным, в 1962-1966 гг. она составила 11,7 %, а в 1967 — 1971 гг. — 4,2 %, а в 1972-1975 гг. — 2,7 %. Однако Н. В. Kellog и А. Н. Bill (1961), признавая несомненные успехи хирургического метода лечения инвагинации, все же отмечают, что летальность при нем остается достаточно высокой. Кроме того, по их мнению, важное значение имеет общая стоимость всех расходов при хирургическом лечении и сроки госпитализации, которые почти в 5 раз больше, чем при консервативном лечении. Один из пропагандистов консервативного метода лечения в США М. М. Ravitch (1959) также подчеркивает, что в настоящее время аргумент в пользу консервативного лечения должен быть основан не только на статистике смертности. Консервативное лечение предпочтительно потому, что 75 % детей избегнут анестезии и операционной травмы со всеми возможными осложнениями. Расправление клизмой менее травматично, чем оперативное, нередко наносящее травму, в результате которой становится необходимой резекция. При оперативном лечении наблюдаются случаи резекции жизнеспособной кишки и в то же время случаи оставления в брюшной полости нежизнеспособной кишки. Оперативное лечение, как отмечает М. М. Ravitch, более опасно также из-за возможности образования спаек в брюшной полости с последующим развитием спаечной кишечной непроходимости. В. М. Портной (1962), А. Г. Пугачев (1964), В. Ф. Горяинов и соавт. (1978), изучившие отдаленные результаты оперативного лечения инвагинации у детей, обратили внимание на то, что 6,6-15,4 % детей подвергались повторным операциям по поводу спаечной кишечной непроходимости и около 10 % страдают периодическими приступами схваткообразных болей в животе с задержкой стула и газов, вероятно, в связи со спаечной болезнью [Портной В. М., 1962]. — Также рекомендуем «Диагностика и лечение инвагинаций кишечника. Тонкокишечная непроходимость и анастомозит» Оглавление темы «Эндоскопия толстой и тонкой кишки»: |
Источник
