Вывихи шейного отдела диагностика
Подвывих шейного позвонка – это патологическое состояние, сопровождающееся частичным смещением суставных поверхностей шейных позвонков относительно друг друга. Чаще всего страдает атлант (первый шейный позвонок). Причиной развития может стать нескоординированное сокращение шейных мышц, давление или удар по голове. Проявляется болями в шее, вынужденным положением головы, головокружениями, нарушениями чувствительности и движений туловища и конечностей. Диагноз уточняется на основании рентгенографии, КТ и МРТ. Лечение консервативное – вправление, иммобилизация.
Общие сведения
Подвывих шейного позвонка – частичное смещение суставных поверхностей двух соседних позвонков. Может возникать вследствие удара, падения или резкого поворота головы. Иногда остается не диагностированным. Самым широко распространенным в травматологии и ортопедии является ротационный подвывих атланта (С1), составляющий около 30% от общего числа повреждений шейного отдела позвоночника. Как правило, подвывихи позвонков являются изолированной травмой. При адекватной терапии исход благоприятный.
В ряде случаев (обычно при падении с высоты) подвывихи II шейного и нижележащих позвонков сочетаются с другими травматическими повреждениями: переломами позвонков, ЧМТ, переломами костей конечностей, повреждением грудной клетки, тупой травмой живота и т. д. При наличии сочетанных повреждений, особенно – ЧМТ и переломов позвонков прогноз ухудшается, а вероятность возникновения неврологических осложнений увеличивается. Лечением изолированных подвывихов занимаются врачи-травматологи. При выявлении сопутствующей неврологической симптоматики больных передают в ведение нейрохирургов.
Подвывих шейного позвонка
Причины
Причиной подвывиха атланта в детском возрасте обычно становится резкий нескоординированный поворот головы. Травма возникает во время уроков физкультуры, активных игр или занятий спортом, реже – при первом движении после состояния покоя (например, после сна). Кроме того, как у детей, так и у взрослых подвывих С1 может развиваться вследствие внешнего пассивного или активного воздействия на голову или шею (например, при ударе волейбольным мячом во время игры). У взрослых ротационные подвывихи атланта выявляются значительно реже, чем у детей.
Причиной подвывиха С1 у новорожденных может стать даже незначительная травма при продвижении по родовым путям. Сухожильный и связочный аппарат младенцев еще недостаточно зрелый, поэтому при значительной амплитуде движений связки могут растягиваться и разрываться. Если во время движения по родовым путям головка отклоняется от центральной оси тела, давление родовых путей может вызвать дислокацию одного позвонка относительно другого. Такие повреждения достаточно часто остаются нераспознанными.
Подвывих остальных шейных позвонков обычно возникает в результате достаточно интенсивной травмы, например, падения на наклоненную голову. Причиной повреждения может стать ныряние на мелководье, удар головой, падение на голову или на лицо, обвалы в шахтах, неправильно выполненные кувырки, нарушение техники при стойке на голове, падение во время катания на коньках, удар затылком во время виса на перекладине и т. д. Иногда двухсторонний подвывих позвонков развивается при хлыстовом механизме травмы – избыточном резком сгибании шеи с ее последующим разгибанием или, наоборот, силовом переразгибании с последующим интенсивным сгибанием.
Симптомы подвывиха
При повреждении обычно наблюдаются боли в шейном отделе позвоночника, вынужденное положение головы, болезненность при пальпации, напряжение мышц и припухлость мягких тканей шеи. Кроме того, при сдавлении нервных корешков и спинного мозга могут возникать головокружения, нарушения сна, головные боли, судороги в руках, боли в спине, плечах, нижней или верхней челюсти, шум в ушах, ощущение мурашек в пальцах, снижение объема и силы движений в верхних и нижних конечностях.
Для ротационного подвывиха С1 характерны следующие признаки: боль в верхних отделах шеи, поворот головы в сторону (при правостороннем подвывихе – влево, при левостороннем – вправо), резкое усиление боли при попытке движений, невозможность повернуть голову в больную сторону. В отдельных случаях наблюдаются головокружения и потеря сознания. При подвывихах С2-С3 возникают боли в шее, затруднение глотания и ощущение отечности языка. Подвывихи нижних шейных позвонков проявляются болями в шее, иррадиирующими в плечо. Возможно также вздутие живота, боли или неприятные ощущения за грудиной.
Врожденные подвывихи шейных позвонков в первые месяцы жизни часто протекают бессимптомно. При увеличении вертикальных нагрузок (стоянии и ходьбе) возникает необходимость выполнять сложные движения, в том числе – и в шейном отделе позвоночника, и патология нередко проявляется в нарушении выработки стереотипов походки (неправильной походке). В отдаленном периоде у таких детей могут отмечаться головные боли, дефицит внимания, ухудшение памяти, быстрая утомляемость и повышенная капризность.
Диагностика
Основным инструментальным методом диагностики подвывиха шейных позвонков является рентгенография позвоночника с использованием как стандартных (боковой и прямой), так и дополнительных проекций: косых снимков, снимков через рот, рентгенограмм в положении разгибания и сгибания шеи. Перечень дополнительных проекций, назначаемых в каждом конкретном случае, определяется с учетом предположительного уровня повреждения. Наряду с рентгенографией могут быть назначены КТ и МРТ.

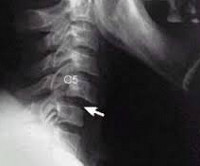
КТ головы и шеи. Нарушение соотношения зубовидного отростка осевого позвонка (красная стрелка) и передней дуги атланта (синяя стрелка).
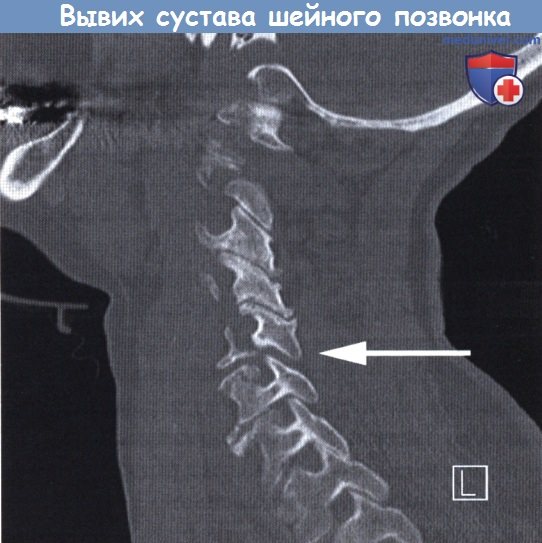
На КТ позвоночника выявляется уменьшение высоты диска и смещение суставных поверхностей, а при подвывихе С1 – асимметрия между атлантом и зубом. Проведение МРТ позвоночника позволяет уточнить состояние мягких тканей. Кроме того, пациентам с подозрением на подвывих позвонков назначают консультацию невролога для выявления возможных неврологических нарушений. При застарелых подвывихах и подозрении на ухудшение кровоснабжения головного мозга показана реоэнцефалография.

КТ головы и шеи (этот же пациент). Подвывих в срединном атланто-аксиальном суставе, зубовидный отросток (красная стрелка) смещен вправо.
Лечение подвывиха шейного позвонка
При травме шеи необходимо полностью обездвижить голову и шею пострадавшего. Если пострадавший находится в автомобиле, следует сначала надежно зафиксировать шею, а уже затем доставать его из транспортного средства. Для фиксации применяют специальные шины. При отсутствии шин можно использовать самодельный воротник из нескольких слоев ваты, завернутой в марлю, главное – чтобы он надежно фиксировал поврежденный отдел и при этом не препятствовал дыханию. Самостоятельное вправление подвывиха категорически запрещается, манипуляцию может проводить только квалифицированный специалист в условиях стационара.
Процедуру желательно осуществлять в ранние сроки, поскольку с течением времени нарастает отек мягких тканей, и вправление подвывиха становится затруднительным. Обычно применяется петля Глиссона. Пациента укладывают на спину с небольшой плоской подушкой под плечами. Возможно как постепенное вправление с использованием небольшого груза, так и одномоментная манипуляция, во время которой травматолог при помощи петли осуществляет тягу, а затем производит разворот головы.
В момент вправления слышится характерный негромкий щелчок, пациент отмечает уменьшение боли и исчезновение препятствия движениям. Из-за повреждения связочного аппарата после вправления легко может возникнуть повторный подвывих, поэтому больному запрещают двигать головой и накладывают воротник Шанца или краниоторакальную повязку на срок от 2 недель до 3 месяцев (в зависимости от уровня и характера подвывиха). После вправления обязательно выполняют контрольную рентгенографию.
В последующем используют лекарственную терапию, физиолечение, массаж и ЛФК. По показаниям для расслабления мышц шеи назначают толперизон, для нормализации деятельности нервной системы и улучшения кровообращения – витамины группы В, для улучшения микроциркуляции – пентоксифиллин. Массаж может применяться с первых дней после травмы, его цель – расслабление мышц, улучшение питания и кровоснабжения тканей. Используются преимущественно щадящие методики – поглаживания и растирания.
Занятия ЛФК начинают сразу после вправления и продолжают вплоть до выздоровления. На начальном этапе выполняют только упражнения для плеч и надплечий. После снятия воротника Шанца в комплекс добавляют движения шеей. Все упражнения необходимо делать осторожно и аккуратно, постепенно увеличивая нагрузку. Одновременно с занятиями ЛФК применяют физиотерапевтические восстановительные методики: электрофорез с новокаином, ультразвук и тепловые процедуры.
Источник
Клиника и диагностика травмы суставов шейных позвонков
Травматические поражения шейного отдела позвоночника представлены значительными повреждениями с выраженной картиной удара и высоким риском развития неврологического дефицита. В 65% случаев всех переломов шейного отдела поражается субаксиальный сегмент, которых вовлечен в более 75% всех переломовывихов. Установлено, что шейный отдел наиболее уязвимый и часто травмируемый сегмент позвоночного столба при повреждениях, полученных на высоких скоростях.
Чаще всего в этой группе пострадавших оказываются мотоциклисты, ныряльщики и спортсмены, особенно футболисты и игроки в регби. Вывихи суставных отростков дугоотростчатых (фасеточных) суставов насчитывают как минимум половину всех случаев травм шейного отдела. В частности, в статьях на сайте сделан акцент на переломы или вывихи суставных отростков (фасеточных суставов).
Описано три вида субаксиальных поражений (Vaccaro). Ассоциация, изучающая спинальную травму (STSG) дает четкое представление о степени сложности и выраженности нестабильности при субаксиальных травмах вывихов (как односторонних, так и двусторонних) и подвывихов дугоотростчатых суставов. Например, дистракционная травма, которая приводит к разрыву комплекса диск-связка с вовлечением костной составляющей, зачастую является результатом значительного воздействия. Как костный, так и связочный компоненты дугоотростчатых суставов определяют стабильность заднего отдела позвоночника. Таким образом, разрывы в области фасетки могут приводить к значительной степени выраженности нестабильности и несут определенный риск развития неврологического дефицита.
Одностороннее поражение дугоотростчатого сустава по типу вывиха является результатом сдвига нижнего суставного отростка (фасетки) вышележащего позвонка кпереди, который таким образом, оказывается нейтральнее верхнего суставного отростка нижележащего позвонка. Нижняя фасетка в данной ситуации может оставаться в положении «блока». Односторонние вывихи часто являются результатом флексии с элементами дистракции и ротации. Локализуются они обычно на стороне противоположной ротации. Нередко односторонние вывихи сочетаются с переломами дугоотростчатых суставов.
Односторонние вывихи в этих суставах без перелома могут являться причиной неврологических осложнений и оказаться более сложными для репозиции. Подтверждено, что односторонние вывихи дугоотростчатых суставов с переломом или без такового вызывают повреждение капсулы этого сустава, межостистой связки, задней продольной связки (ЗПС), позвоночной артерии, разрыв межпозвонкового диска или грыжеобразование. Двустороннее поражение этих суставов или их капсул может приводить к полному смещению позвоночника с более серьезными неврологическими последствиями. Эти травмы также приводят к разрыву ЗПС.
Травмы дугоотростчатых суставов и описанные повреждения мягкотканых компонентов приводят к нестабильности позвоночника и неврологическим проблемам, что требует обязательной репозиции и стабилизации.
а) Клиника травмы суставов шейных позвонков. Повреждение шейного отдела необходимо заподозрить у пациентов, в анамнезе у которых есть травма головы, боль в шее после травмы или эпизод падения на скорости. В первую очередь необходимо убедиться в проходимости дыхательных путей, незатрудненном дыхании и удовлетворительном кровообращени согласно протоколам, разработанным Американской Ассоциацией Хирургов для оказания первой медицинской помощи.
Определение проходимости дыхательных путей у пациентов с травмой шеи представляет известную трудность. Поддержание фиксированного шейного отдела — обязательное требование на всех этапах выполнения протокола. Таким образом, выдвижения подбородка вперед и фиксации нижней челюсти необходимо избегать, чтобы не нарушить стабильность шейного отдела, а также из-за риска уменьшения пространства для спинного мозга. Получение подробного анамнеза от пациента и сопровождающих дает более полное представление и помогает в постановке диагноза у пациентов с травмой шеи. Первичное и вторичное обследование должно быть полным и включать детальный неврологический осмотр, нельзя забывать о таких важных признаках как ссадины, кровоподтеки, гематомы.
В дополнение должны быть выполнены оценка болезненности по срединной линии с пальпацией костных выступов или движений в шейном отделе. Кроме того, полный неврологический осмотр подразумевает оценку сознания, моторных навыков, чувствительности и исследование глубоких сухожильных рефлексов. Пальцевое исследование прямой кишки обязательно во всех случаях, с подозрением на спинальную травму для оценки бульбокавернозного рефлекса при шоке.
Чем тяжелее травма субаксиального отдела, чем больше вероятность травмы спинного мозга и его корешков. Более того, чем сильнее выражены признаки неврологического дефицита, тем более сильную травму позвоночника можно подозревать и тем сильнее возможная нестабильность позвоночного столба. Полное и частичное повреждение спинного мозга отличаются неврологической симптоматикой. Кроме того, травма спинного мозга предполагает другой механизм ее получения и иной исход, чем повреждение нервного корешка спинномозгового нерва. Повреждения спинного мозга классифицируются согласно градации, предложенной Американской Ассоциацией спинальной травмы.
Например, полное повреждение спинного мозга приводит к полной потере моторной и сенсорной функции ниже уровня травмы без очевидных расстройств чувствительности перианальной области. Неполное повреждение спинного мозга может приводить к частичной слабости с расстройствами чувствительности. Помимо этого, травмирование нервных корешков вызывает снижение моторных функций и/или чувствительности в определенном дерматоме.
Среди односторонних вывихов в дугоотростчатых суставах различают 25% с повреждением нервного корешка, примерно столько же с неполным повреждением спинного мозга, оставшиеся 50% не сопровождаются неврологической симптоматикой. Однако говоря о двусторонних вывихах, стоит обратить внимание на то, что две трети таких пациентов имеют полное повреждение спинного мозга и только у одной трети сочетаются неполное повреждение спинного мозга и повреждение нервных корешков.
б) Дополнительные методы обследования при травме шейного отдела позвоночника. Рентгенологическое исследование для выявления травмы позвоночника и/или его колонн должно давать точное представление об оси для определения дальнейшего лечения. При подозрении на травму шейного отдела оно начинается с выполнения рентгенографии в передне-задней (прямой), боковой проекции, и проекции через открытый рот. На рентгенограммах необходимо идентифицировать тело первого грудного позвонка, чтобы быть уверенным в полном изображении шейного отдела. Часто надплечья пациента закрывают нижнюю часть шейного отдела, поэтому требуется выполнить тракцию за руки для полного обзора.
Имея это ввиду, даже несмотря на наличие хорошей техники и удовлетворительное состояние пациента, стандартных проекций недостаточно для полной оценки повреждений. Установлено, что таким образом визуализируется только 60-80% переломов шейного отдела позвоночника. Сравнительный анализ (Woodring Lee) данных рентгенографии в трех стандартных проекцих и данных КТ показал, что переломы и вывихи не были выявлены в 61% и 36% случаев соответственно. В 23% случаев после дообследования на рентгенограммах были выявлены не замеченные ранее признаки нестабильных повреждений.
Применение КТ при травме шейного отдела стремительно растет в связи с необходимости более точной оценки состояния и возможностью трехмерной визуализации. С помощью этого метода можно обнаружить травму шейного отдела с вероятностью от 97 до 100%; обеспечивается более высокая чувствительность и точность, чем при рентгенографии. В связи с этим, каждый пациент с подозрением на травму шейного отдела позвоночника должен быть обследован с помощью этого метода. Особенно полезны осевые проекции, так как это важно при подозрении на подвывих в дугоотростчатом суставе. Daffner описал симптом «гамбургера».
Когда суставные поверхности дугоотростчатых суставов расположены правильно, их вид напоминает две части гамбургера обращенные друг к другу. Однако при визуализации вывиха две половины гамбургера развернуты.
Одним из недостатков КТ-визуализации является неспособность определять повреждение связочного аппарата. Для оценки мягкотканых структур, таких как связки, спинной мозг, спинномозговые корешки более предпочтительна MPT. Goradia показал, что использование МРТ при травме шейного отдела имеет большую чувствительность при определении повреждения межпозвонкового диска (93%), ЗПС (93%) и мягких тканей между остистыми отростками (100%). Визуализация в различных режимах позволяет выявить подвывих в дугоотростчатых суставах или нестабильность.
КТ, сагиттальная проекция: расширение суставной щели дугоотростчатого сустава (стрелка) С5-С6.
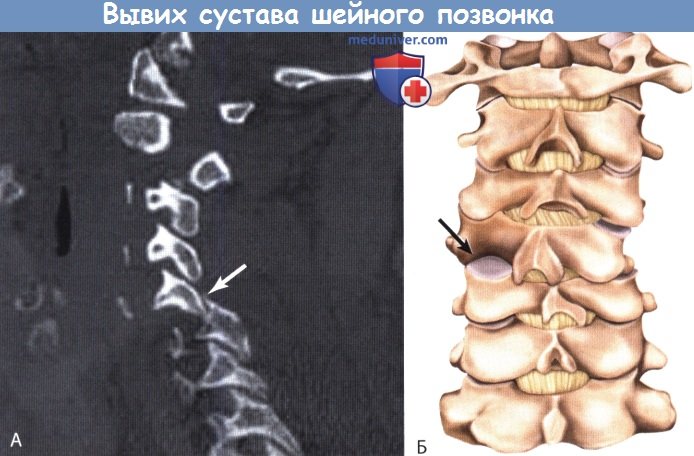
А. КТ, сагиттальная проекция: «блок» фасетки дугоотростчатого сустава (стрелка).
Обратите внимание: нижний суставной отросток вышележащего позвонка расположен вентральнее (кпереди) от нижнего суставного отростка нижележащего позвонка.
Б. Схема вывиха в дугоотростчатом суставе в шейном отделе во фронтальной плоскости сзади.

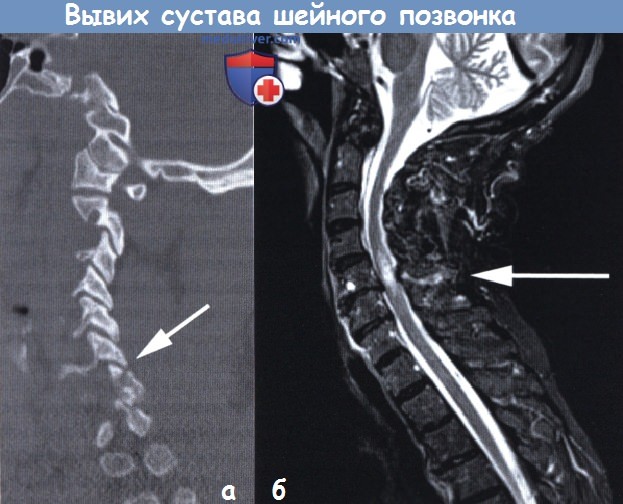
а — КТ, сагиттальная проекция: перелом одной фасетки С7 (стрелка).
б — МРТ (STIR-последовательность, режим Т1) усиление сигнала от капсулы фасетки (стрелка) как результат одностороннего вывиха.
Также определяется грыжа С5-С6 межпозвонкового диска и очевидно усиление сигнала от спинного мозга.
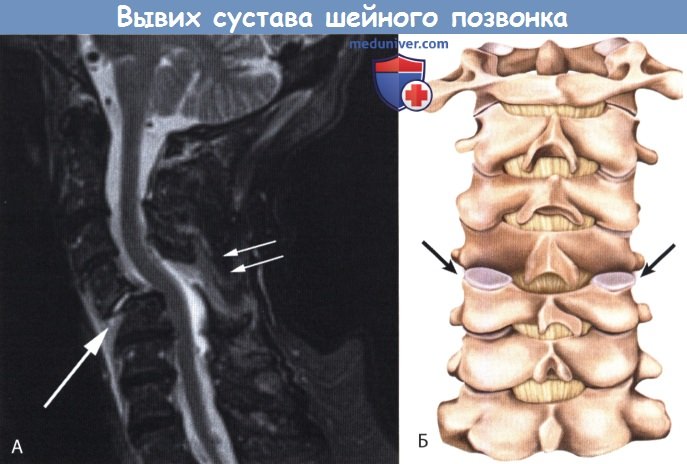
А. МРТ (STIR-последовательность, режим Т1): двусторонний вывих дугоотростчатых суставов (две белых стрелки) и разрыв межпозвонкового диска и задней продольной связки (большая стрелка).
В. Схема вывиха в дугоотростчатом суставе с двух сторон в шейном отделе во фронтальной плоскости сзади.
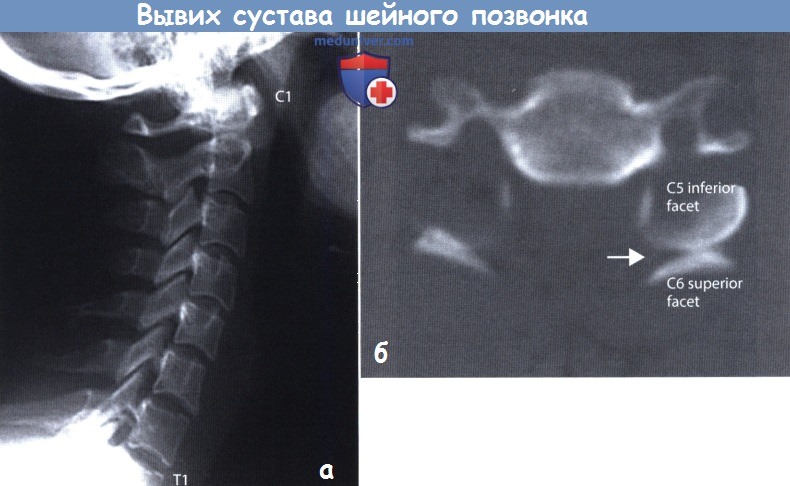
а — Рентгенография шейного отдела позвоночника, боковая проекция: визуализированы все шейные позвонки для исключения повреждения нижнешейного отдела.
б — КТ, аксиальная проекция шейного отдела: вывих фасетки. Симптом «гамбургера» определяется, когда нижняя фасетка смещена кпереди относительно верхней.
— Также рекомендуем «Тактика лечения вывиха суставного отростка шейного позвонка»
Оглавление темы «Вывих суставного отростка шейного позвонка.»:
- Клиника и диагностика травмы суставов шейных позвонков
- Тактика лечения вывиха суставного отростка шейного позвонка
- Техника операции при вывихе суставного отростка шейного позвонка
Источник
