Вывих таранной кости симптомы
Вывихи таранной кости. Диагностика и лечение
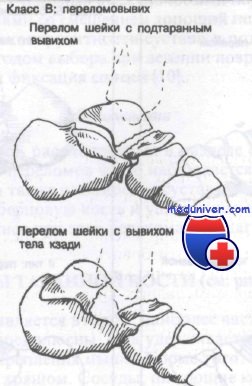
Класс В: переломовывихи таранной кости. При продолжении переразгибания после перелома шейки таранной кости произойдет замыкание таранной кости в вилке голеностопного сустава. При этом стопа замыкается в положении переразгибания при продолжении действия этого механизма. Для возникновения заднего переломовывиха требуется еще большая повреждающая гиперэкстензионная сила.
У этих больных в анамнезе переразгибание с фиксированной в этом положении стопой. Обычные симптомы — выраженная боль, болезненность при пальпации и припухлость.
Для выявления этой патологии, как правило, достаточно рентгенограмм в рутинных проекциях.
Лечение переломовывихов таранной кости
Неотложная помощь включает анальгетики, приподнятое положение конечности и экстренное направление к ортопеду для репозиции. Поздняя репозиция связана с высокой вероятностью развития некроза кожи и аваскулярного некроза.
Среди последних отмечают развитие аваскулярного некроза, травматического артрита, некроза кожи и замедленное сращение.
Вывихи таранной кости
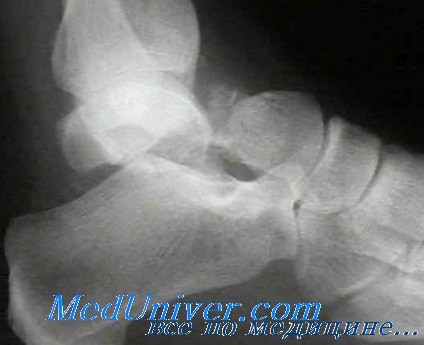
Вывихи таранной кости можно классифицировать по двум типам: полный вывих таранной кости и перитаранный вывих.
При полном вывихе таранной кости последняя полностью вывихнута из вилки голеностопного сустава и ротирована так, что нижняя суставная поверхность обращена назад, а головка таранной кости — медиально. Shepard ввел термин перитаранный вывих, чтобы точнее описать вывих таранной кости из окружающих ее суставов (таранно-ладьевидный и т. д.) и подтаранного сустава.
Перитаранные вывихи можно разделить на медиальные и латеральные в зависимости от положения стопы по отношению к дистальному отделу большеберцовой кости. При более распространенном медиальном типе головка таранной кости пальпируется снаружи.
Латеральный перитаранный вывих встречается реже; при нем головка таранной кости направлена медиально и обычно доступна пальпации.

Перитаранный вывих обычно возникает при повреждении, сопровождающемся инверсией и подошвенным сгибанием стопы. Поскольку кости стопы смещаются медиально, происходит разрыв таранно-пяточной и таранно-ладьевидной связок. Это повреждение наблюдается у игроков в баскетбол, которые приземляются на подвернутую и согнутую в подошвенную сторону стопу. Сильное подошвенное сгибание и инверсия могут привести к разрыву передней, внутренней и наружной связок с отделением таранной кости.
Таранная кость остается в переднебоковом положении, в то время как остальная часть смещается медиально.
В анамнезе у больного тяжелая травма с появлением выраженной боли, припухлости и болезненности при пальпации. При медиальном вывихе стопа смещена медиально, а таранная кость пальпируется снаружи. Кровоснабжение кожи часто нарушено из-за давления таранной кости.
Для выявления вывиха таранной кости достаточно рентгенограмм в обычных проекциях, включая прямую, боковую и косую. Для документирования и исключения имеющихся скрытых переломов после репозиции необходимы снимки.
Полный таранный и перитаранный вывихи могут сочетаться со следующими повреждениями:
1) перелом костей предплюсны;
2) перелом лодыжек;
3) перелом шейки таранной кости;
4) разрыв связок голеностопного сустава и поддерживающих связок предплюсны.
Лечение вывихов таранной кости
Неотложное лечение закрытых повреждений включает назначение анальгетиков и срочную репозицию для предотвращения некроза кожи. Если срочная консультация ортопеда невозможна, следует попытаться выполнить закрытую репозицию. При медиальном вывихе сначала следует произвести сильную, но плавную тракцию в сторону подошвенного сгибания и приведение, следом за которыми на головку таранной кости оказывают давление, одновременно отводя передний отдел стопы.
При безуспешности показана открытая репозиция. Латеральные вывихи можно репонировать путем приложения сильной тракции за стопу с последующим приведением ее переднего отдела. Открытые вывихи таранной кости вполне обычны. В отделении экстренной помощи не следует репонировать это повреждение. Кожу вокруг раны бреют, рану промывают стерильным физиологическим раствором, сразу же назначают антибиотики и по показаниям противостолбнячный анатоксин. Как и при всех открытых переломах или вывихах репозицию осуществляют в условиях операционной.
Осложнения вывихов таранной кости
Вывихи таранной кости могут осложняться развитием нескольких серьезных нарушений.
1. Аваскулярный некроз таранной кости часто осложняет длительное лечение этих повреждений.
2. Потеря движений в голеностопном суставе и травматический артрит — обычные явления после вывихов таранной кости.
3. Возможен ишемический некроз кожи вследствие давления подлежащей таранной кости.
Видео анатомии таранной кости стопы
Посетите раздел других видео уроков по анатомии человека.
— Также рекомендуем «Перелом ладьевидной кости. Классификация, диагностика и лечение»
Оглавление темы «Переломы костей голени, стопы»:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник
Опорой тела служат ноги, а опорой для ног являются ступни. Зачастую, спортсмены недооценивают значимость здоровой стопы и голеностопного сустава в достижении оптимальных спортивных результатов, не говоря уже об общем хорошем самочувствии и состоянии здоровья. Самое неприятное, что даже незначительные травмы стопы и голеностопа могут иметь весьма нехорошие отдаленные последствия для здоровья в будущем. Как происходят травмы стопы, что такое вывих стопы и как его распознать, предотвратить и вылечить – расскажем в этой статье.
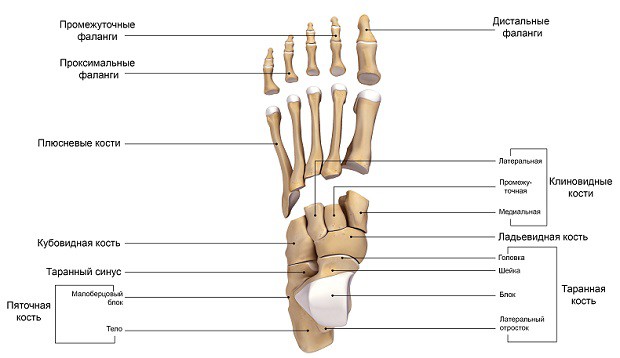
Строение стопы
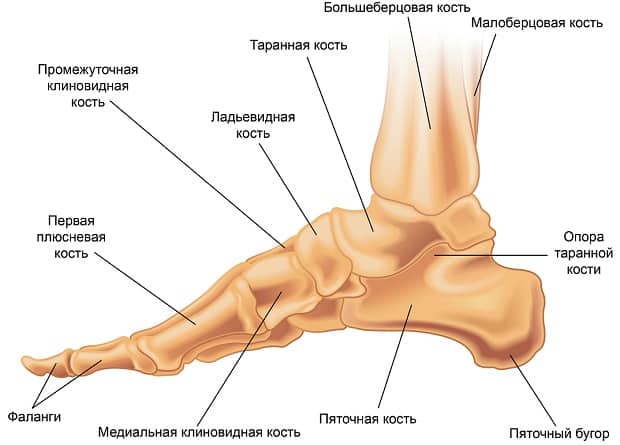
Стопа представляет из себя сложное анатомическое образование. В ее основе лежит костный каркас, представленный таранной, пяточной, ладьевидной, кубовидной и клиновидной костями (комплекс предплюсны), костями плюсны и пальцев.
Костная основа
- Таранная кость служит своеобразным “переходником” между стопой и голенью, за счет своей формы обеспечивая подвижность голеностопному сочленению. Она лежит непосредственно на пяточной кости.
- Пяточная кость является наиболее крупной из образующих стопу. Также она является важным костным ориентиром и местом крепления сухожилий мышц и апоневроза стопы. В функциональном отношении выполняет опорную функцию при ходьбе. Спереди соприкасается с кубовидной костью.
- Кубовидная кость образует латеральный край предплюсневой части стопы, непосредственно к ней прилегают 3 и 4 плюсневые кости. Своим медиальным краем описываемая кость соприкасается с ладьевидной костью.
- Ладьевидная кость образует медиальную часть предплюсневого отдела стопы. Лежит спереди и медиально от пяточной кости. Спереди ладьевидная кость соприкасается с клиновидными костями – латеральной, медиальной и серединной. Вместе они образуют костную основу для крепления костей плюсны.
- Плюсневые кости относятся по форме к так называемым трубчатым костям. С одной стороны они неподвижно соединены с костями предплюсны, с другой – образуют подвижные сочленения с пальцами стопы.
© rob3000 — stock.adobe.com
Пальцев стопы пять, четыре из них (со второго по пятый) имеют три короткие фаланги, первый – только две. Забегая вперед, скажем, что пальцы стопы выполняют важную функцию в паттерне ходьбы: финальная стадия отталкивания стопы от земли возможна только благодаря первому и второму пальцам ноги.
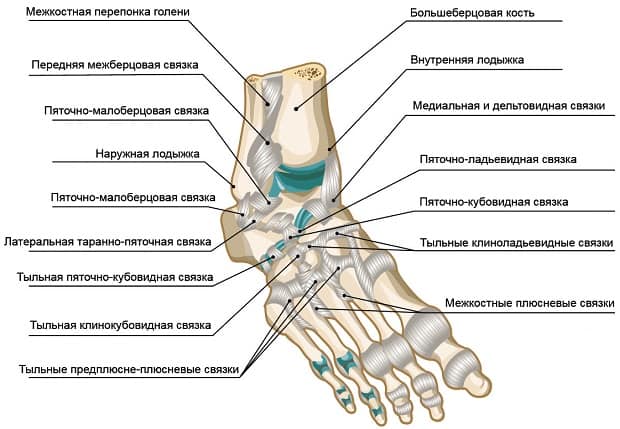
Связочный аппарат
Перечисленные кости укреплены связочным аппаратом, они образуют между собой следующие суставы:
- Подтаранный – между таранной и пяточной костями. Легко травмируется при растяжении связок голеностопа, с формированием подвывиха.
- Таранно-пяточно-ладьевидный – вокруг оси данного сустава возможно выполнение пронации и супинации стопы.
- Помимо этого, важно отметить предплюсне-плюсневые, межплюсневые и межфаланговые суставы стопы.
© p6m5 — stock.adobe.com
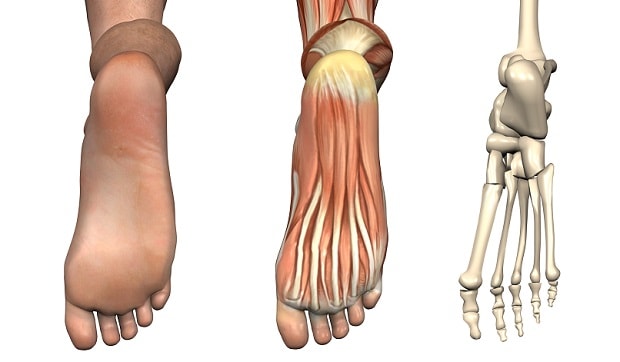
Наиболее значимыми для формирования правильного свода голени являются мышцы, расположенные с подошвенной стороны голени. Они делятся на три группы:
- наружные;
- внутренние;
- средние.
Первая группа обслуживает мизинец, вторая группа – большой палец (ответственны за сгибание и приведение). Средняя группа мышц отвечает за сгибание второго, третьего и четвертого пальцев стопы.
Биомеханически стопа устроена таким образом, что при правильном мышечном тонусе ее подошвенная поверхность образует несколько сводов:
- наружный продольный свод – проходит через мысленно проведенную черту между пяточным бугром и дистальной головкой пятой фаланговой кости;
- внутренний продольный свод – проходит через мысленно проведенную линию между пяточным бугром и дистальной головкой первой плюсневой кости;
- поперечный продольный свод – проходит через мысленно проведенную линию между дистальными головками первой и пятой плюсневых костей.
Помимо мышц, в формировании такой конструкции принимает участие мощный подошвенный апоневроз, упомянутый несколько выше.
© AlienCat — stock.adobe.com
Виды вывихов стопы
Вывихи стопы можно разделить на три разновидности:
Подтаранные вывихи стопы
При таком виде травмы стопы, таранная кость остается на месте, а прилегающие к ней пяточная, ладьевидная и кубовидная, как бы расходятся. При этом происходит значительная травматизация мягких тканей сустава, с повреждением кровеносных сосудов. Полость сустава и околосуставные ткани заполняются обширной гематомой. Это приводит к значительному отеку, болевым ощущениям и, что является самым опасным фактором, к нарушению доставки крови к конечности. Последнее обстоятельство может служить пусковым механизмом для развития гангрены стопы.
Вывих поперечного сустава предплюсны
Такой вид травмы стопы возникает при прямом травмирующем воздействии. Стопа имеет характерный вид- она развернута кнутри, кожа, по тыльной стороне стопы, натянута, При пальпации сустава отчетливо прощупывается смещенная кнутри ладьевидная кость. Отек выражен столь же значительно, как и в предыдущем случае.
Вывих плюсневого сочленения
Достаточно редкая травма стопы. Чаще всего возникает при непосредственной травме переднего края стопы. Наиболее вероятный механизм травмы- приземление с возвышения на подушечки пальцев ноги. Сместиться при этом могут изолированно первая или пятая фаланговые кости, либо все пять сразу. Клинически, при этом отмечается ступенеобразная деформация стопы, отек, невозможность наступить на ногу. Значительно затруднены произвольные движения пальцами ног.
Вывихи пальцев ног
Наиболее часто вывих происходит в плюснефаланговом суставе первого пальца стопы. При этом палец смещается внутрь, либо наружу, с одновременной флексией. Травма сопровождается болью, значительными болезненными ощущениями при попытке оттолкнуться от земли поврежденной ногой. Ношение обуви затруднено, часто- невозможно.

© caluian — stock.adobe.com
Признаки и симптомы вывиха
Основными симптомами вывиха стопы являются:
- Боль, которая возникает резко, непосредственно после воздействия травмирующего фактора на стопу. При этом после прекращения воздействия боль сохраняется. Усиление ее происходит при попытке опереться на поврежденную конечность.
- Отек. Область поврежденного сустава увеличивается в объеме, кожные покровы натягиваются. Присутствует ощущение распирания сустава изнутри. Данное обстоятельство связано с сопутствующей травмой мягкотканных образований, в частности- сосудов.
- Утеря функции. Невозможно совершить произвольное движение в поврежденном суставе, попытка это сделать приносит значительные болезненные ощущения.
- Вынужденное положение стопы – часть стопы или вся стопа имеют неестественное положение.
Будьте осторожны и внимательны! Отличить вывих стопы от растяжения и перелома стопы визуально, не имея рентгеновского аппарата, невозможно.
© irinashamanaeva — stock.adobe.com
Первая помощь при вывихе
Первая помощь при вывихе стопы заключается в следующем алгоритме действий:
- Пострадавшего необходимо уложить на удобную ровную поверхность.
- Далее следует придать поврежденной конечности возвышенное положение (стопа должна находиться выше коленного и тазобедренного суставов), подложив под неё подушку, куртку или любое подходящее подручное средство.
- Чтобы уменьшить посттравматический отёк, нужно охладить место повреждения. Для этого подойдёт лёд или любой замороженный в морозилке продукт (например, пачка пельменей).
- При повреждении кожных покровов необходимо наложить на рану асептическую повязку.
- После всех описанных выше действий нужно как можно скорее доставить пострадавшего в медицинское учреждение, где есть травматолог и рентгеновский аппарат.
Лечение вывиха
Лечение вывиха заключается в процедуре вправления ноги и придания ей естественного положения. Вправление может быть закрытым – без оперативного вмешательства, и открытым, то есть – через оперативный разрез.
Дать какой-то конкретный совет по поводу того,чем и как лечить вывих стопы в домашних условиях, невозможно, поскольку без помощи опытного травматолога тут никак не обойтись. Вправив вывих, он может дать вам несколько рекомендаций по поводу того, что делать при вывихе стопы для скорейшего восстановления двигательной функции.
После процедур вправления следует наложение фиксирующей повязки, на срок от четырех недель до двух месяцев. Не стоит удивляться, что при фиксации голени, лонгетка будет наложена до нижней трети бедра- с фиксацией коленного сустава. Это необходимое условие, так как процесс ходьбы с неподвижным голеностопом весьма опасен для коленного сустава.
© Monet — stock.adobe.com
Восстановление после вывиха
После снятия иммобилизации начинается процесс реабилитации – постепенного включения в работу мышц обездвиженной конечности. Начинать следует с активных движений, но без опоры на поврежденную конечность.
Для восстановления костной плотности в месте травмы каждый день нужно проходить небольшую дистанцию, ступенчато ее увеличивая.
Для более активного восстановления подвижности конечности предлагаем несколько эффективных упражнений. Для их выполнения понадобится манжета с фиксационным кольцом и хлястиком для крепления в области ахиллова сухожилия. Манжету надеваем на область проекции плюсневых костей. Фиксируем хлястик через ахиллово сухожилие немного выше уровня пятки. Ложимся на коврик, голени кладем на гимнастическую скамью. Далее следует три варианта действий:
- Становимся ягодицами вплотную к блочному устройству. Крепим с нижнего блока небольшое отягощение (не более 10 кг) к фиксационному кольцу. Выполняем сгибание в голеностопном суставе до ощущения сильного жжения в передней части голени.
- Становимся боком к блочному устройству (блок должен располагаться со стороны большого пальца). Крепим отягощение (не более 5 кг) и выполняем пронацию стопы. Далее меняем позицию так, чтобы блок был со стороны мизинца и начинаем выполнять супинацию. Вес отягощения аналогичен таковому при выполнении пронации.
- Следующее упражнение – подъём на носки. Может выполняться из положения стоя на полу, стоя на возвышении, либо из положения сидя. В последнем случае колени и тазобедренные суставы должны быть согнуты под углом 90 градусов, стопы стоять на полу. На колени можно положить небольшое отягощение. Выполняем поступательный подъём на носки с отрывом пяток от пола.

© nyul — stock.adobe.com
Помимо описанных упражнений для разрабатывания стопы после травмы в домашних условиях можно использовать и другие методы и подручные средства: катать ногой мячик, выполнять прогибы с полотенцем и прочее.

Медицинский эксперт проекта. 30 лет стажа в практической медицине. с 2006 по 2016 — руководитель службы экспертизы качества медицинской помощи и защиты прав и защиты прав застрахованных в СоГАЗ-мед. с 2018 года научный консультант и медицинский эксперт проекта Cross.Expert.
Редакция cross.expert
Источник
 22.01.2018
22.01.2018
Классификация подвывихов таранной кости при повреждениях голеностопного сустава
Классификация подвывихов таранной кости при внутри суставных повреждениях голеностопного сустава имеет большое клиническое значение.
Классификация подвывихов таранной кости при внутри суставных повреждениях голеностопного сустава имеет большое клиническое значение. Это обусловлено тем, что каждому направлению ее смещения (подвывиху,вывиху) соответствует свой механизм повреждения, типичные анатомические изменения связок, мышц, костей, кожи, характерная клиническая и рентгенологическая картина, требующие специфического лечения (направления репозиции отломков, варианта внешней или внутренней фиксации отломков и последующего реабилитационного лечения).
Разными авторами были предложены разные классификации подвывихов таранной кости [1–7, 10, 11]. На наш взгляд, наиболее точная классификация была представлена в работе Г.К. Масловского (1951). Он выделил девять видов подвывихов таранной кости: наружный,внутренний, пронационный, супинационный, эверсионный, инверсионный, задний,передний, верхний. Ю.М. Новиков (1970) выделил еще три варианта подвывиха таранной кости, которые – в зависимости от механизма травмы – он определил как нижний, тыльный и подошвенный. К сожалению, в своем сообщении автор не привел клинико-рентгенологического описания этих подвывихов.
В доступной нам отечественной и зарубежной литературе мы не встретили работ, которые могли бы обосновать или опровергнуть существование этих подвывихов таранной кости.
Цель нашей работы заключалась в клинико-рентгенологическом описании нижнего,тыльного и подошвенного подвывихов таранной кости и обосновании классификации направлений этих подвывихов таранной кости при внутри суставных переломах голеностопного сустава.
Если объединить данные Г.К. Масловского и Ю.М. Новикова, то полная классификация включает 12 видов подвывихов. Если их распределить соответственно трем взаимно перпендикулярным осям – фронтальной, сагиттальной и вертикальной, то получим шесть поступательных и шесть вращательных подвывихов. Классификация направлений подвывихов будет выглядеть следующим образом:поступательные движения таранной кости вдоль чрезлодыжечной оси ведут к внутреннему–наружному подвывихам, а вращательные вокруг этой оси – к подошвенному–тыльному.
Поступательные движения вдоль продольной оси стопы ведут к переднему–заднему подвывихам, а вращательные вокруг этой оси – к супинационному–пронационному.
Поступательные движения вдоль продольной оси голени дадут верхний–нижний подвывихи, а вращательные вокруг этой оси – эверсионный–инверсионный.
Из вышеизложенного следует, что тыльный,подошвенный и нижний подвывихи замыкают ряд из 12 возможных независимых по направлению подвывихов относительно трех взаимно перпендикулярных плоскостей. Эти подвывихи чаще встречаются в различных сочетаниях.
Они называются независимыми, потому что каждый из 12 вариантов не может быть определен какимлибо из остальных 11.
Например,верхний подвывих таранной кости не может быть нижним или наружным, но любой тринадцатый подвывих (т.е. все остальные – множество поступательных и вращательных направлений) может быть представлен как комбинация из 12 независимых друг от друга направлений движения таранной кости в биокинематической паре (голеностопный сустав) относительно взаимно перпендикулярных плоскостей в трехмерном пространстве [8].
За период с 1991 по 2003 г. нами были изучены клинико-рентгенологические проявления повреждений голеностопного сустава у 1500 больных, находившихся на лечении в травматологических и ортопедических отделениях городской клинической больницы No 59 –клинической базы кафедры травматологии,ортопедии и военнополевой хирургии Московского государственного медико-стоматологического университета. Особое внимание было обращено на клинико-рентгенологическое описание нижнего, тыльного и подошвенного подвывихов стопы, классификацию направления смещений таранной кости.
Нами выявлено, что механизмом образования нижнего подвывиха таранной кости является действие травмирующей силы на стопу вдоль продольной оси голени в дистальном направлении, а при фиксированной стопе –действие этой же силы на голень в проксимальном направлении. Наблюдаемая при этом рентгенологическая картина описывается рентгенологами как равномерное расширение горизонтальной суставной щели, но не как нижний подвывих (вывих) в противовес известному верхнему подвывиху (вывиху).
Нижний подвывих таранной кости встречается как самостоятельный, а также в различных сочетаниях с другими известными подвывихами(рис. 1)голеностопного сустава.
Вариант смещения (рис. 1а) наблюдается при синовиите, гемартрозе, гнойном артрите, артропневмографии, скелетном вытяжении за пяточную кость при переломах костей голени,при ходьбе по вязкой почве, при работе водолазов в ботинках со свинцовыми подошвами и.т.д.
Вариант нижнего подвывиха таранной кости (рис. 1б) наблюдается при скелетном вытяжении за пяточную кость, наложенном при переломах костей голени (рис. 2).
Рентгенологическая картина нижнего подвывиха таранной кости может наблюдаться также при неустраненной интерпозиции в голеностопном суставе, при значительном повреждении околосуставных тканей, а также после оперативного лечения, когда при разрывах дистального межберцового синдесмоза,“стягивая” его, выдавливают таранную кость вдоль продольной оси голени в дистальномнаправлении (рис. 3).
Кроме равномерного может наблюдатьсяодностороннее смещение таранной кости книзу по типу супинации – пронации стопы(рис. 4).
Подошвенный и тыльный подвывихи таранной кости (рис. 5) образуются от вращения ее вокруг фронтальной (чрезлодыжечной) оси,соответственно кзади или кпереди. Передний или задний край дистального метаэпифиза большеберцовой кости сближается с соответствующим отделом таранной кости.
Задний и передний подвывихи таранной кости (рис. 6) образуются от перемещения ее вдоль сагиттальной оси стопы соответственно кзади или кпереди и носят поступательный характер. Клиновидность суставной щели на рентгенограмме голеностопного сустава в боковой проекции характерна только до средней степени смещения. Передний или задний край дистального метаэпифиза большеберцовой кости при этом сближается с передней или задней поверхностью тела таранной кости.
Травматологи-ортопеды, хирурги, рентгенологи подошвенный подвывих таранной кости нередко ошибочно относят к заднему ее подвывиху, а тыльный подвывих – к переднему.
Графические схемы с рентгенограмм поврежденных голеностопных суставов позволяют увидеть отличие подошвенного подвывиха(рис. 5а) таранной кости от заднего (рис. 6а), а тыльного (рис. 5б) подвывиха от переднего(рис. 6б).
Подошвенный подвывих таранной кости (рис. 7) возникает при фиксированной голени,когда воздействие травмирующей силы направлено на передний отдел стопы книзу или на пяточную кость кверху, а при фиксированной стопе – при чрезмерном разгибании голени в голеностопном суставе.
Тыльный подвывих таранной кости (рис. 8)наступает при фиксированной голени, когда воздействие травмирующей силы направлено на передний отдел стопы кверху или на пяточную кость книзу, а при фиксированной стопе –при чрезмерном сгибании голени в голеностопном суставе.
При подошвенном подвывихе таранной кости, как и при заднем ее подвывихе, на боковой рентгенограмме выявляется клиновидность суставной щели голеностопного сустава с вершиной клина, направленной кзади.
При тыльном подвывихе таранной кости,как и при переднем ее подвывихе, на боковой рентгенограмме определяется клиновидность суставной щели голеностопного сустава с вершиной клина, направленной кпереди.
Отсюда следует, что клиновидность суставной щели голеностопного сустава зависит от смещения таранной кости поступательно к зади или к переди за пределы суставной поверхности дистального метаэпифиза больше берцовой кости. При значительных переднезадних смещениях эффект клиновидности пропадает. Клиновидность суставной щели при подошвенном или тыльном подвывихе зависит от того, что таранная кость становится как бы подвешенной и как маятник отклоняется к заднему или переднему краю дистального метаэпифиза большеберцовой кости. Точка касания таранной кости и дистального метаэпифиза большеберцовой кости становится осью вращения (в пределах последнего).
При задних и передних смещениях признак клиновидности характерен для подвывихов и исчезает при смещениях тела таранной кости более чем наполовину. Для подошвенных и тыльных смещений признак клиновидности характерен для всех степеней смещения.
Чем больше подошвенный подвывих таранной кости, тем больше сближаются задний край дистального метаэпифиза большеберцовой кости и задняя поверхность тела таранной кости (рис. 9а), а при заднем подвывихе таранной кости, наоборот, чем больше становится смещение, тем больше сближается задний край дистального метаэпифиза большеберцовой
Чем больше тыльный подвывих (рис. 10а),тем больше сближаются передний край дистального метаэпифиза большеберцовой кости и передняя поверхность тела таранной кости.
При переднем подвывихе (рис. 10б), наоборот,чем больше смещение, тем больше сближаются передний край дистального метаэпифиза большеберцовой кости с задней поверхностью тела таранной кости.
Величину заднего (рис. 9б) или переднего подвывиха таранной кости (рис. 10б) можно определить расстоянием между параллельными линиями, проведенными вертикально через середину суставной поверхности дистального метаэпифиза большеберцовой кости и центр тела таранной кости. Величину подошвенного (рис. 9а) или тыльного подвывиха (рис. 10б) можно определить только величиной дуги, соединяющей край суставной поверхности дистального метаэпифиза большеберцовой кости и таранную кость, а серединой дуги будет вершина клиновидности суставной щели.
Угол, образующийся между продольной осью голени и продольной осью стопы, также определяет характер смещения. При заднем ипереднем подвывихах он равен в среднем 95°,при подошвенном подвывихе его величина(подошвенное сгибание стопы) значительно больше, при тыльном подвывихе (тыльное сгибание стопы) он значительно меньше.
На основании неправильного описания рентгенологами подошвенного подвывиха как заднего, а тыльного подвывиха как переднего травматолог пытается устранить смещение таранной кости, которого нет. Оно “самоустраняется” при установке стопы в среднее положение между сгибанием и разгибанием [9].
Неправильность объединения подошвенных смещений с задними, а тыльных смещений с передними особенно заметна в крайних степенях смещений таранной кости. При описании рентгенологом подошвенного подвывиха как заднего невозможно правильно оказать больному помощь типичным для заднего подвывиха встречным движением рук хирурга сзади наперед, т.е. поступательным движением рук хирурга. Подошвенный подвывих таранной кости может быть устранен лишь сгибанием стопы до среднего положения, т.е. вращательным движением рук хирурга. Аналогично сказанному, оказание помощи при тыльном подвывихе будет заключаться в разгибании стопы до ее среднего положения.
При подошвенном подвывихе таранной кости почти не повреждается задний отдел голеностопного сустава, стопа находится в положении разгибания, боль при пальпации и отек больше выражены спереди и меньше по боковым отделам сустава. При тыльном подвывихе таранной кости почти не повреждается передний отдел голеностопного сустава:стопа находится в положении тыльного сгибания. При этом боль при пальпации и отек больше выражены сзади и меньше на боковых отделах сустава. Подошвенный подвывих бывает чаще, чем задний. Тыльный подвывих бывает чаще, чем передний.
Рентгенологическая картина может меняться, особенно когда подошвенный подвывих таранной кости сочетается с задним, а тыльный подвывих с передним.
Выводы
1. Классификация направлений подвывиха таранной кости исходит из наличия 12 возможных в различной степени движений таранной кости в неповрежденном голеностопном суставе. Возможность 12 подвывихов и12 вывихов таранной кости определяется как превышение соответствующих движений ее в поврежденном голеностопном суставе и позволяет понять механизм их образования.
2. Нижний подвывих таранной кости (поступательное смещение вдоль продольной оси голени) является антиподом верхнего смещения и имеет характерный механизм травмы, клиникорентгенологические проявления и методику лечения (репозицию, фиксацию).
3. Подошвенный и тыльный подвывихи таранной кости (вращательные смещения вокруг чрезлодыжечной оси) – это превышение амплитуды подошвенного и тыльного сгибания стопы. Они имеют характерные механизмы возникновения, анатомические повреждения, клинику, рентгенологические особенности и тактику лечения (репозицию), отличающиеся от ее переднего и заднего подвывихов,поскольку последние являются ее поступательными смещениями.
4. Сколько возможно поступательных и вращательных движений в био-кинематической паре (голеностопном суставе), столько будет таких же по направлению травматических смещений (подвывихов, вывихов таранной кости), что и диктует в каждом конкретном случае индивидуальную тактику лечения, направление репозиции отломков, варианты их фиксации при консервативном и оперативном лечении.
Список литературы
1. Гурьев В.Н.Консервативное и оперативное лечение повреждений голеностопного сустава. М.: Медицина, 1971. С. 26–30.
2. Калиновская Е.М.Переломы лодыжек и их лечение.М.: Медицина, 1952. С. 152.
3. Каплан А.В.Повреждения костей и суставов. Изд. 3,перераб. и доп. М.: Медицина, 1979. С. 501–516.
4. Крупко И.Л. Глебов Ю.И. Переломы области голеностопного сустава и их лечение. Л.: Медицина, 1972.С. 59–61.
5. Масловский Г.К. Рентгенодиагностика подвывихов голеностопного сустава: Автореф. дис. … канд. мед.наук. Л., 1951. 16 с.
6. Новиков Ю.М. Подвывихи таранной кости // Московский научн.исслед. инт им. Н.В. Склифосовского: Матер. науч. сессии. М., 1970. С. 5–6.
7.Нуйамяэ П.К. О механизме и классификации переломов лодыжек // Рижский научн.исслед. инт: Матер. науч. сессии. Рига, 1966. С. 68–70.
8. Хорошков С.Н.Наш взгляд на строение реальной биокинематической пары и подчинение ее функции законам движения свободного тела // Матер. науч.конф., посвящ. 75летию со дня рождения К.М. Сиваша. М., 1999. С. 34–36.
9. Хорошков С.Н. Способ репозиции переломов лодыжек с подошвенным или тыльным подвывихами таранной кости: Патент No 2202970 РФ // Б.И. 2003.No 12. С. 14.
10. LangeHansen N.Fractures of the ankle // Arch. Surg.1952. Bd. 64. No 4. P. 488–500.
11.Knudsen H.A., Sharon S.M., Holts M.Ankle fracture classification with approaches to surgical repair by AOASIF technique // J. Foot. Surg. 1983. V. 22. No 2. P. 145–152.
Теги: таранная кость
234567
Начало активности (дата): 22.01.2018 10:43:00
234567
Кем создан (ID): 989
234567
Ключевые слова:
голеностопный сустав, подвывих, таранная кость, тыльный подвывих, рентгенограмма
12354567899
Источник