Вывих стопы в районе пальцев

Подвывихи и вывихи малых пальцев стопы являются довольно распространенной проблемой.
В тяжелых случаях пальцы могут даже перекреститься. В последнее время было предложено несколько объяснений этому состоянию. Об этом и многом другом мы и поговорим в этой статье.
Что такое вывих и подвывих пальцев стопы
Фаланги пальцев стопы и плюсневые кости образуют суставы, которые называются плюсне-фаланговыми.
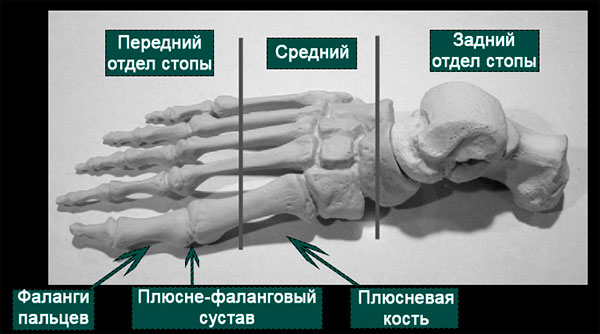
О вывихе или подвывихе пальца можно говорить, если по каким-либо причинам суставные поверхности фаланги пальца и головки плюсневой кости разобщаются или смещаются друг относительно друга. Вывих это полное разобщение суставных поверхностей, подвывих — неполное.
Кости в суставе удерживают друг около друга прочные связки и капсула. Эти анатомические структуры препятствуют формированию вывихов и подвывихов. Однако основным стабилизатором плюсне-фалангового сустава считается подошвенная пластинка, которая представляет собой прямоугольную пластину из соединительной ткани, образующую своего рода колыбель под головкой плюсневой кости.
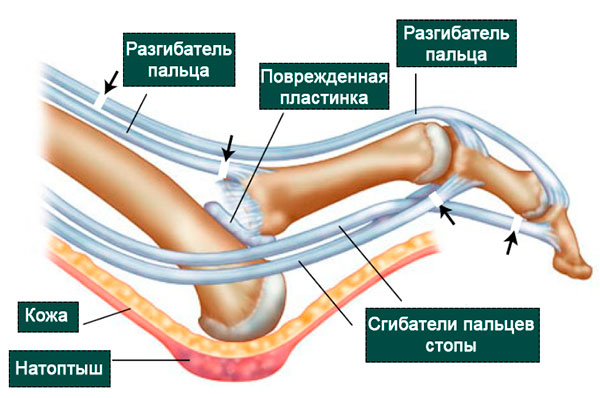
Пластинка начинается на уровне головки плюсневой кости тотчас у ее суставной поверхности и прикрепляется прочным основанием к подошвенной поверхности проксимальной фаланги пальца. Ее толщина варьируется от 2 мм до 5 мм, длина и ширина составляет около 1,5 — 2 см.
При постоянных и длительно действующих перегрузках, связанных с переразгибанием в плюсне-фаланговом суставе (например, ношение обуви на высоком каблуке), подошвенная пластинка и капсула сустава могут рваться, перерастягиваться или истончаться, утрачивая тем самым свою стабилизирующую функцию.
Почему происходят вывихи и подвывихи пальцев
Вывих пальца может быть острым состоянием и развиваться вследствие травмы, сопровождающейся повреждением капсулы и связок, а также подошвенной пластинки плюсне-фалангового сустава.
Также вывих и подвывих пальца стопы может быть следствием хронической недостаточности капсульно-связочного аппарата, которая может развиваться на фоне ревматоидного артрита и других системных заболеваний соединительной ткани. Эти болезни постепенно приводят к разрушению связок ПФС с развитием в последующем его нестабильности.
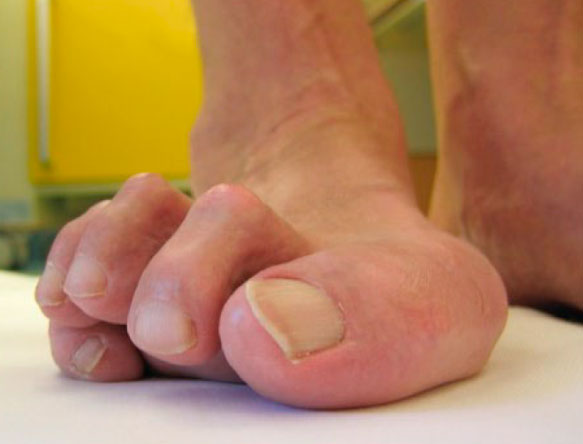
Причины вывихов и подвывихов пальцев
Причиной вывиха пальца может быть травма плюсне-фалангового сустава, ее типичным механизмом является насильственное переразгибание пальца.
Чаще всего вывихи связаны с занятиями спортом и с автомобильными авариями. Во всех случаях имеет место отрыв подошвенной пластинки и капсулы с последующим их заклиниванием внутри сустава, что препятствует вправлению вывиха.
Вывихи малых пальцев стопы нередко встречаются при воспалительных артропатиях, часто это множественные вывихи.
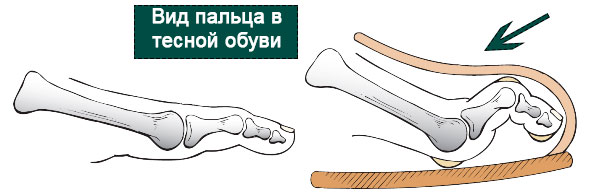
Что касается вывиха второго пальца стопы, то его основной причиной является относительное удлинение второй плюсневой кости и фаланги пальца. В подобной ситуации палец постоянно упирается в стенку обуви, выгибается и стремится сместиться вверх. Постепенно развивается подвывих, который при отсутствии лечения превращается в вывих второго пальца.
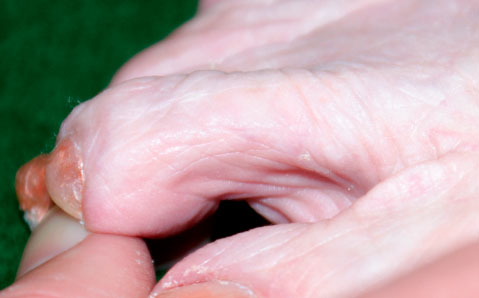
Чем дольше существует вывих, тем более значительные изменения развиваются в мягких тканях и костях, окружающих сустав. Контрактуры мягких тканей могут включать укорочение сухожилий, сморщивание капсулы сустава. Эти изменения могут сочетаться с полным разрывом или истончением подошвенной пластинки.
Вывих любого из малых пальцев стопы может возникать вследствие дегенерации или разрыва подошвенной пластинки, на фоне которых проксимальная фаланга пальца получает возможность смещаться к тылу.
Во время обычной ходьбы в области плюсне-фаланговых суставов действуют силы, стремящиеся постоянно переразогнуть пальцы, поэтому любой дисбаланс в области ПФС (со стороны капсулы или окружающих сухожилий) приводит к вывиху или подвывиху.
Симптомы вывихов и подвывихов пальцев стопы
Наиболее распространенными жалобами пациентов с вывихом или подвывихом пальцев является их деформация, а также боль и отек. В некоторых случаях эти симптомы возникают внезапно, однако чаще всего они развиваются постепенно на протяжении достаточно длительного промежутка времени.
Деформация чаще всего встречается у пациентов женского пола, доля которых среди пациентов составляет 70-85 %. Средний возраст всех обратившихся на момент хирургического лечения варьирует в пределах 50-60-ти лет.

По мере прогрессирования деформации пациенты утрачивают способность сгибать пораженный палец, а также соседние. Подвывих и вывих в плюсне-фаланговом суставе в последующем может приводить к развитию молоткообразной деформации пальца, также на подошвенной поверхности под головкой соответствующей плюсневой кости может формироваться натоптыш. Вследствие постоянного контакта пальца с обувью болезненный натоптыш или мозоль могут образоваться и на тыльной поверхности этого пальца.
Диагностика
Рентгенологическое обследование может быть не менее важным, чем клиническое. Рентгенография информативна не только для оценки выраженности деформации пальцев, но и для выявления артроза суставов стопы.
На рентгенограмме можно увидеть признаки вывиха или переразгибания пальца стопы.
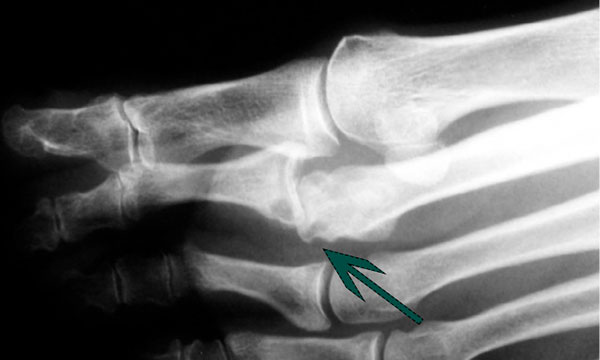
Нестабильность второго плюснефалангового сустава (ПФС), которая привела в конечном итоге к полному вывиху пальца и дегенеративным изменениям сустава.
При длительно существующих деформациях могут формироваться выраженные контрактуры мягких тканей, и ранее эластичная деформация становится фиксированной.
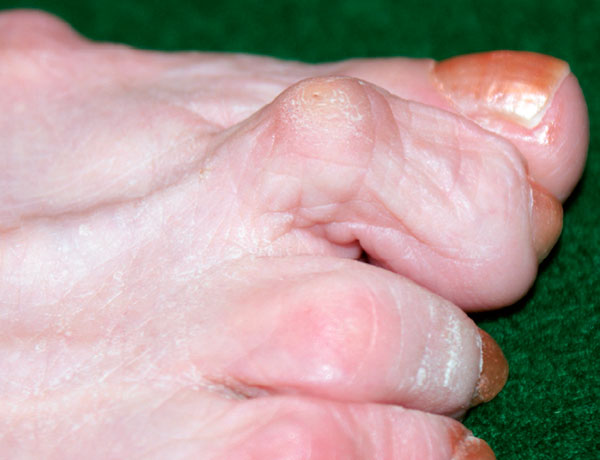
Магнитно-резонансная томография является достаточно информативным методом, позволяющим оценить целостность подошвенной пластинки и выявить ее изменения задолго до того как сформируется деформация, хотя в большинстве случаев диагноз ставится клинически. МРТ это надежный, хотя и недешевый метод диагностики патологии и разрывов подошвенной пластинки.
Консервативное лечение вывихов и подвывихов пальцев стопы
Лечение молоткообразной деформации пальцев может включать подбор комфортной обуви, обеспечивающей достаточной объем свободного пространства для деформированных пальцев. Уменьшение высоты каблука позволит в дополнение к этому купировать дискомфортные ощущения в области подошвы стопы.
Назначение нестероидных противовоспалительных препаратов (НПВП) позволяет уменьшить выраженность дискомфортных ощущений, связанных с воспалением плюсне-фаланговых суставов.
Консервативное лечение нестабильной деформации второго пальца стопы зачастую обречено на неудачу. Даже при достаточно длительном консервативном лечении симптомы зачастую не исчезают полностью. Остаточные болевые ощущения обычно локализуются по подошвенной поверхности в области основания проксимальной фаланги второго пальца.
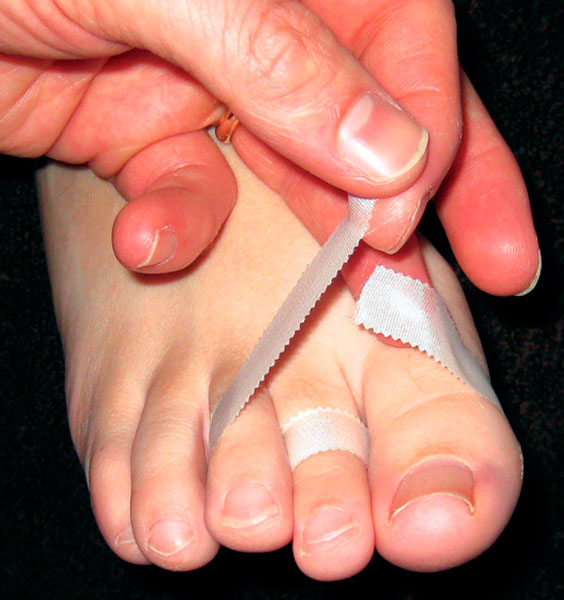
Если консервативное лечение не позволяет избавить пациента от хронического болевого синдрома либо если прогрессирует подвывих второго пальца, может быть показано хирургическое лечение.
Хирургическое лечение подвывихов и вывихов пальцев стоп
В качестве альтернативы консервативным мероприятиям и при их неэффективности предложено множество вариантов хирургических вмешательств, однако результаты некоторых из них очень далеки от оптимальных.
При выборе тактики лечения подвывиха или вывиха пальцев стопы врач-ортопед принимает в расчет несколько факторов, в том числе обязательно учитывается, является ли деформация фиксированной или нет.
Фиксированной молоткообразная деформация или вывих пальца обычно становятся при длительном течении заболевания. В этих случаях показана более сложная операция, чаще всего на костях, с выполнением остеотомии. В нашей практике пациенты обычно обращаются как раз с уже фиксированным подвывихом или вывихом пальца стопы.
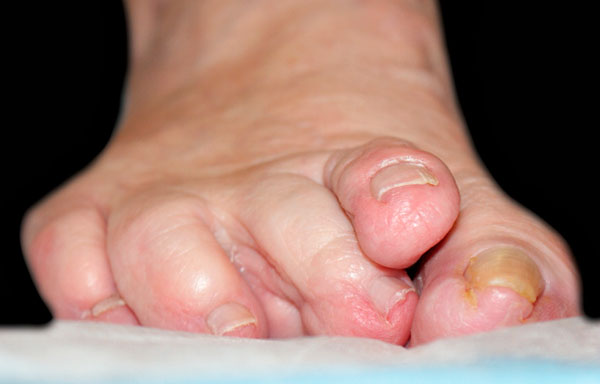
Если деформация эластична и доступна пассивной коррекции, может быть выполнена операция только на мягких тканях.
Наиболее распространенными вариантами операций при вывихе или подвывихе пальца являются синовэктомия, релиз мягких тканей, перемещения сухожилий, костные декомпрессии и корригирующие остеотомии.
Результаты хирургического лечения стали намного лучше после дополнения вмешательств на мягких тканях операциями на костях, такими как декомпрессия или корригирующая остеотомия (например Weil)
Операции на мягких тканях при вывихах и подвывихах пальцев
Деформация обычно прогрессирует постепенно, вначале с развитием подвывиха, а затем и вывиха пальца. В подобных случаях подошвенная пластинка чаще всего оказывается значительно изменена.
Вывих может происходить к тылу, в тыльно-внутреннем или тыльно-наружном направлении. При этом соседние пальцы могут перекрещиваться друг с другом.
Если вывих пальца сформировался недавно, релиз мягких тканей обычно позволяют восстановить анатомию плюсне-фалангового сустава и устранить деформацию пальца. Это вмешательство показано при минимальной выраженности деформации. Под релизом понимается рассечение особым образом мягких тканей, окружающих плюсне-фаланговый сустав. Релиз позволяет полностью устранить контрактуру и подвывих пальца.
Если описанные выше манипуляции позволили добиться восстановления анатомии и хорошей стабильности в плюсне-фаланговом суставе, то палец фиксируется тонкой спицей, которая удаляется через три недели после операции вместе со швами.
Нередко в дополнение к релизу оказывается необходимым перемещение сухожилия сгибателя и также стабилизация пальца спицей.
Остеотомии при вывихе или подвывихе пальцев
В условиях угловой деформации пальца (подвывих или вывих в суставе) в наиболее тяжелых случаях для коррекции искривления необходима операция на костях (остеотомия).
Наиболее часто используемой остеотомией при деформациях, вывихе или подвывихе малых пальцев стопы является операция Weil, впервые описанная и примененная на практике врачом Weil. Она заключается в косой остеотомии головки плюсневой кости. Преимуществами остеотомии Weil наряду с возможностью устранения угловой деформации пальца являются возможность доступа к подошвенной пластинке и укорочение плюсневой кости.
Остеотомия Weil обеспечивает декомпрессию плюсне-фалангового сустава, способствует уменьшению давления на подошвенную пластинку и в некоторой степени создает условия для формирования вокруг сустава рубцов, стабилизирующих его. Во всех случаях после остеотомии необходима ее фиксация винтом.
Эффективность остеотомии Weil и ее модификаций при умеренных и выраженных деформациях доказана множеством исследований и десятилетиями применения на практике.
Техника операции
- Операция выполняется в положении на спине в условиях эпидуральной анестезии. Стопа обрабатывается и укрывается стерильным бельем.
- Выполняется разрез длиной 2,5 — 3 см в области головки плюсневой кости.
- Выделяется головка плюсневой кости, производится небольшой релиз (надсечение) связок вокруг плюсне-фалангового сустава. Если необходимо, то выполняется реконструкция подошвенной пластинки.
- Подвывих или вывих пальца устраняется.
- Выполняется косая остеотомия в области головки плюсневой кости.
- Фрагмент головки смещается проксимально на необходимое расстояние (2 — 6 мм) в соответствии с ранее разработанным планом операции. Для коррекции выраженных угловых деформаций фрагмент головки может быть смещен медиально (вовнутрь) или латерально (кнаружи).
- Область остеотомии стабилизируется мини-винтом Барука или Герберта или винтом-спицей. Иногда бывает необходимо использование двух винтов, особенно в случаях, когда мы имеем дело с большой деформацией.
- Если после остеотомии Weil отмечается выраженная нестабильность плюсне-фалангового сустава, то выполняется дополнительное перемещение сухожилий.
- Операционная рана ушивается стандартным образом.
Остеотомия Weil. А. Опил выполняется в проекции шейки головки плюсневой кости. В. Фрагмент головки смещается проксимально насколько это необходимо. С. Выступающая вперед часть проксимального фрагмента резецируется. D. Внутренняя фиксация винтом. Е. Схема деформации со значительным угловым отклонением второго пальца. F и G. Смещение головки во внутреннюю сторону позволяет реориентировать палец кнаружи.
Послеоперационное ведение
После операции рана закрывается давящей повязкой. Ходить разрешается сразу после вмешательства, однако допускается нагрузка только на пяточную кость и наружный край стопы. Перевязки и тейпирование выполняются один раз в неделю.
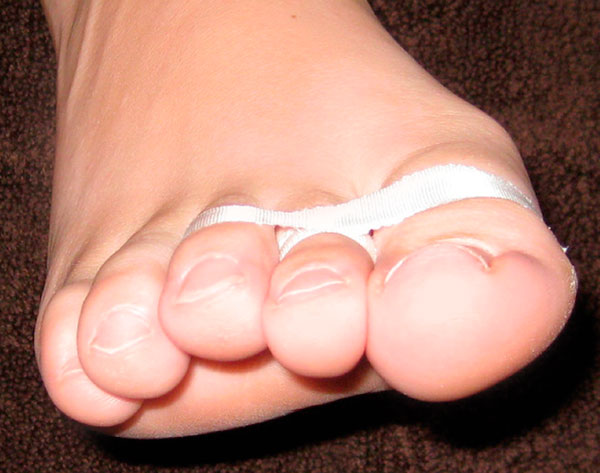
Остеотомия обычно срастается через шесть недель после операции. По истечении этого периода пациентам первое время рекомендуют носить просторную обувь или босоножки. Восстановление активных и пассивных движений пальца рекомендуют начинать через 2 — 3 недели после операции.
Что ждать от хирургических операций на стопе
Мы предупреждаем наших пациентов, что после операции боль может полностью не исчезнуть, особенно это касается случаев дегенеративных и артрозных изменений суставов.
По нашим наблюдениям, примерно в 93 % случаев отмечены хорошие и отличные результаты операции.
Мы считаем, что агрессивная послеоперационная реабилитация является важнейшим компонентом лечения, способствующим снижению частоты осложнений. Ранние пассивные и активные упражнения, направленные на восстановление движений оперированного пальца, помогают максимально быстро и полно восстановить его функцию.

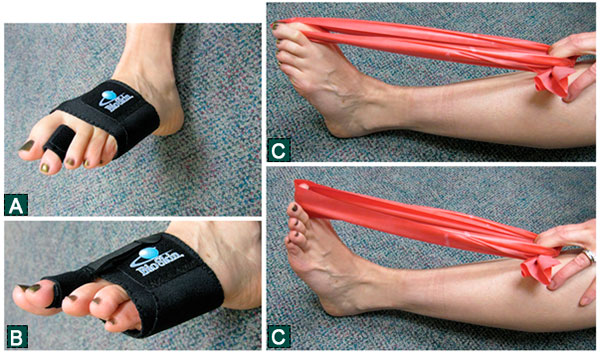
Упражнения для малых пальцев. А. Бандаж для переднего отдела стопы с динамической лентой-эспандером для пальца. Лента позволяет фиксировать палец в положении различного угла сгибания и служит альтернативой тейпированию. B. Перемещение ленты на тыл стопы дает возможность выполнять упражнения, направленные на восстановление силы длинного сгибателя пальцев C. Эластичный жгут, используемый для упражнений, направленных на восстановление мышц стопы.
Упражнения должны выполняться несколько раз в день. Конечно, рубцовых изменений капсулы после операции избежать невозможно, однако интенсивные реабилитационные мероприятия все же позволяют в достаточной мере мобилизовать сустав.
Отек после операций на малых пальцах стопы является достаточно распространенным явлением, и сохраняться он может на протяжении нескольких месяцев. Точно так же может изменяться форма второго пальца за счет отека и постоянного давления на него извне. Избежать этого невозможно, и пациента об этом мы предупреждаем до вмешательства.
Иногда пациенты после операции предъявляют жалобы на боль в области оперированного плюсне-фалангового сустава или пальца. Со временем эта боль должна пройти, однако бывает, что в той или иной мере выраженные дискомфортные ощущения остаются.
При обширных и травматичных вмешательствах возможно повреждение пальцевых нервов, приводящее к нарушению чувствительности соответствующего участка пальца стопы, которая чаще всего со временем восстанавливается.
Источник
Вывих пальцев стопы мы получаем очень редко. Получить травму можно, даже не выходя из собственного дома: ударившись стопой о собственную мебель, ножку стула или кресла. Причиной служит обычно собственная неосторожность. Травму легко получить при прыжке с большой высоты. Неправильно расположение стоп при падении может закончиться травмой пальцев. При данной травме фаланги пальцев деформированы. Зачастую они более смещены к тыльной стороне или к подошве.

Неудачный прыжок может стать причиной вывиха пальцев.
В зависимости от вида сустава, в котором произошло смещение, различают плюснефаланговый или межфаланговый вывих. Довольно часто попадаются нарушения в суставе больших пальцев. Реже происходят ушибы мизинца.
Наиболее часто вывихи пальцев ног происходят при:
- падении;
- неудачном приземлении на стопы в прыжке;
- ударе о твердую поверхность.
Вывихи могут быть полными и неполными. Возможно частичное или полное смещение сустава, а иногда и повреждение самой кости.
Симптомы вывиха пальцев стопы
Для вывиха характерна острая и резкая боль в области ушиба. Двигать пальцем становится очень трудно, а порой и просто невозможно. При вывихе возможно кровоизлияние в поврежденном месте, отек и опухоль, которая быстро нарастает. Деформация пальца будет сильно заметна и будет иметь характерный вид, поэтому определить вид травмы врачу в этом плане довольно легко.

Визуальный и тактильный осмотр пальцев стопы поможет распознать травму.
Как самостоятельно отличить вывих от прочих травм
При травме пальца будет наблюдаться небольшое смещение сустава. Если поломана сама кость, будет ярко выражена гематома в области травмы. При небольшом ушибе симптомы различить будет очень тяжело. Нога может болеть пару дней, и человек может не придавать этому значения. Вскоре кожа в области травмы начинает менять оттенок, синеть.
Первая помощь при вывихе пальцев
Если у вас есть все симптомы вывиха, перед тем как прийти к врачу, вам следует постараться и принять меры по оказанию первой помощи. Во избежание сильных осложнений выправлять палец и заниматься самолечением не стоит, выполните по обезболиванию и иммобилизации.
- Воздействие холода на поверхность травмы. Кусок льда отлично для этого подойдет. Холод способствует уменьшению боли, отеков, и застрахует вас от развития гематомы.
- Перед приходом к врачу, который определит степень травмы и назначит лечение, ногу нужно перевязать. Наложите повязку, туго завяжите ее, так чтобы палец был неподвижен. Палец, который вы травмировали, стоит примотать ко всем остальным.
- Если вам очень больно, можете принять обезболивающее.
Согревать поврежденный палец нельзя. Не применяйте никаких мазей, которые согревают. Только после консультации врача станет известно ваше состояние.
Диагностика вывиха пальцев
Диагностика заключается в первичном осмотре врача. При необходимости он назначит рентген, который стоит сделать обязательно.

Визит к врачу при подозрении на вывих обязателен.
Чаще всего больные обращаются с вывихами суставов на большом пальце. На него ложится больше всего нагрузки, он свободен при движении, что и способствует травме. На следующем месте идет вывих фаланги четвертого пальца. Третий палец травмируется очень редко, так как он находится в самом центре. Более распространен вывих пальцев к тылу стопы, либо в стороны. Подошва повреждается довольно редко, так как у нее более крепкий связочно-сумочный аппарат. Заниматься лечением лучше до появления отека. После него это сделать бывает сложно.
Лечение вывиха пальцев
Процесс лечения проводится в больнице или в травмпункте. Не лечите травму самостоятельно. Лучше всего довериться опытному специалисту.
Место вывиха обработают йодом, а после проведут обезболивание. Обезболивающее вводится инъекционно, если нет противопоказаний, то обычно это раствор новокаина.
Затем доктор делает тягу за сам сустав по длине всего пальца, параллельно создается противотяга с другой стороны. Вывих вправляется, при этом сама тяга не ослабляется. После того, как палец был вправлен, врач должен проверить работоспособность суставов. Все это проводится очень деликатно, чтобы не создать дополнительных осложнений к уже существующей травме. После этого на палец накладывают стерильную повязку и делают рентген еще раз. Средняя продолжительность восстановления после травмы – один месяц.
Если восстановить целостность сустава таким способом не удалось, проводят фиксацию спицей.
Если же у вас после травмы прошло больше месяца, вам уже может понадобиться хирургическое вмешательство. Только спустя пару недель после операции палец сможет полностью восстановиться.
Если вы получили травму ноги давно и не обращались с ней к врачу, операция, которую вам сделают в больнице, к сожалению, не сможет полностью излечить травму. При осложнении возможно придется прибегнуть к очень болезненным методам, вплоть до удаления самого пальца. После операции для полного восстановления пальца понадобится наложить шину. Но самым лучшим способом лечения является самый старый, самый консервативный. Самое главное, вовремя и качественно вправить палец и наложить правильно повязку. Если это сделать неправильно, без помощи хирурга вам уже не обойтись.
В народных методах есть немного советов по поводу лечения вывиха пальцев. В основном эти методы помогают быстро снять острую боль, но не вылечить травму пальцев стопы полностью. Хорошо снимает боль кашица из свежих листьев полыни, которые можете нарвать летом на огороде или в саду. Растение нужно размять в кашицу, а потом приложить полученную смесь к поврежденному пальцу стопы и наложить повязку. Этот метод помогает снять боль получше всякой мази. После манипуляций по вправлению сустава еще будет чувствоваться некоторое время боль, для ее снятия также поможет отвар на основе цветков василька. С помощью сахара и лука также можно приготовить хорошее обезболивающее. Натрите лук на терке, добавьте немного сахару (1:10) и смешайте вместе. Неплохим средством для снятия боли также является средство, которое готовится на основе корня барбариса, заваренного на молоке. Молоко стоит прокипятить с барбарисом больше 10 минут и пить не более трех раз в день после еды.
Осложнения при травме паьцев стопы
Осложнения при вывихе пальцев стопы встречаются довольно редко, но они все-таки есть.
К осложнениям травмы фаланги пальца можно отнести:
- повреждение связок и сухожилий, разрыв непосредственно самих мышечных тканей;
- возрастание вероятности вторичной травмы из-за слабости сустава;
- недостаточное или неправильное лечение поврежденной области стопы, вследствие чего произошел повторный вывих;
- нарушение целостности нервных волокон, а также повреждение самих кровеносных сосудов;
- вероятность проявления артрита спустя некоторое время после травмы.
- Во избежание подобных осложнений, лечение травм лучше доверить квалифицированному врачу.
Самая лучшая профилактика появления вывихов, это избегание самих травм. Во избежание травм стоит выяснить их истинные причины. Соблюдение некоторых общеизвестных мер (удобная обувь, умеренные нагрузки, избегание резких движений, соблюдение правил дорожного движения, осторожность при ходьбе по скользким поверхностям) предохранит ноги от большинства травм. Многое будет зависеть от своевременного обращения за помощью к врачу, ведь излечить травму на начальной стадии намного легче, чем запущенную.
Источник
