Вывих ногтевой фаланги на ноге

Вывихи фаланг пальцев стопы — относительно редкое повреждение опорно-двигательного аппарата. Исход травмы в большой степени зависит от своевременной диагностики и лечения. Различают два вида вывиха: в межфаланговом и в плюснефаланговом суставах. Механизм указанных повреждений в большинстве случаев непрямой (падение с высоты на разогнутую стопу, удар стопой о твердый предмет). Направление смещения при вывихе — к тылу, к подошве и в сторону. Диагностик а вывихов пальцев основывается на анамнезе, характерной деформации и положении пальца, его укорочении, ограничении функции, пружинящей неподвижности, а также на данных рентгенографии.
У наших больных на первом месте по частоте оказались вывихи фаланг I пальца, преимущественно дистальной фаланги, чему способствует большая свобода движений в этом суставе и значительная функциональная нагрузка на I палец. Второе место по частоте занимают вывихи фаланг IV пальца. Случаи вывихов средних пальцев более редки, что можно объяснить их защищенностью благодаря центральному положению.
Чаще наблюдаются вывихи фаланг пальцев к тылу и в сторону (рис. 5.7). Вывихи в подошвенную сторону крайне редки, повидимому, благодаря мощному связочно-сумочному аппарату подошвенной области.

Рис. 5.7. Виды вывихов фаланг пальцев стопы.
а — вывих проксимальной фаланги I пальца к тылу; б — вывих дистальной фаланги к тылу; в — вывих дистальной фаланги I пальца кнаружи; г — вывих проксимальной фаланги II пальца кнаружи.
Лечение
Вправлять вывих пальца следует по возможности до появления отека мягких тканей. При развившемся отеке шансы на успех вправления уменьшаются, особенно при вывихах средней фаланги в подошвенную сторону и вывихах в проксимальном межфаланговом суставе.
Лечение закрытых вывихов фаланг пальцев стопы осуществляется в основном в амбулаторных условиях, в том числе в травматологических пунктах. Здесь оказывают полный объем помощи, проводят дальнейшее наблюдение и лечение до восстановления опорной функции поврежденной части стопы и выписки больного на работу.
При закрытых вывихах фаланг пальцев стопы мы придерживаемся следующей лечебной тактики. После обработки поврежденного пальца спиртовым раствором йода осуществляют местную анестезию 10 мл 1 % раствора новокаина, вводя его в область вывиха пальца и дистальной фаланги. При трудновправимых вывихах проводят через дистальную фалангу тонкую спицу, фиксируют ее в маленькой дуге или используют цапку нашей конструкции; это безопасная и несложная процедура.
Далее врач производит тягу по длине за поврежденный палец; противотягу за голеностопный сустав осуществляет помощник. Затем, не ослабляя тяги рукой по длине, большим пальцем другой руки приступает к вправлению вывиха путем надавливания на основание смещенной фаланги в сторону, противоположную смещению. После вправления осторожно проверяют сгибательные и разгибательные движения в пальце и накладывают лейкопластырную повязку, делают контрольную рентгенографию. С помощью указанных приемов нам удалось вправить вывих двухнедельной давности. В отдельных случаях прибегают к трансартикулярному проведению спиц. Затем поврежденную фалангу бинтуют лейкопластырем в несколько слоев — этого достаточно для иммобилизации. На 2—3-й день повязку, если она ослабла, вновь укрепляют лейкопластырем. Пластырь дает возможность пострадавшему с первых дней после травмы выполнять активные движения в суставах поврежденного пальца, что благоприятно влияет на его функции.
При множественных вывихах фаланг пальцев стопы в сочетании с переломами иммобилизацию производят гипсовой повязкой типа «ботинка». Сроки иммобилизации в зависимости от числа вывихнутых пальцев составляют 1—3 нед. Трудоспособность пострадавших восстанавливается через 3—4 нед.
Приводим наблюдение.
Больной Е., 40 лет, оступился и ударился пальцами правой стопы о камень, почувствовал резкую боль в I и II пальцах. В тот же день обратился на травматологический пункт больницы № 33, где на основании клинических и рентгенологических данных у него диагностирован тыльный вывих проксимальных фаланг I и II пальцев правой стопы в плюснефаланговом суставе (рис. 5.8,а). Под местной анестезией 1 % раствором новокаина произведено вправление вывихов, наложена лейкопластырная повязка; через 2 нед после ее снятия назначены лечебная физкультура, массаж, ванночки. Больной осмотрен через 6 мес: жалоб нет, на контрольной рентгенограмме (рис. 5.8,6) соотношение костей, образующих первый и второй плюснефаланговые суставы, правильное, походка нормальная.
Несвежие и застарелые вывихи пальцев следует лечить оперативным способом. При проведении операции в сроки 2—3 нед после травмы возможно восстановление удовлетворительного объема движений в плюснефаланговом суставе и переката стопы при ходьбе. При более длительных сроках после травмы даже открытое вправление не всегда дает благоприятные результаты. В таких случаях рекомендуется резекция основания проксимальной фаланги с последующим скелетным вытяжением шиной нашей конструкции для исправления контрагированных мягких тканей, создания необходимого диастаза между резецированной частью основания фаланги и головкой плюсневой кости и правильного положения пальца.
В одном случае мы наблюдали привычный вывих II пальца стопы. При этом вывихнутый палец легко вправлялся и так же легко выводился в состояние вывиха, причем без боли. От операции больной отказался, так как вывих не причинял боли и работа больного не связана с длительной нагрузкой на ноги.
Подводя итог, хотим подчеркнуть, что основным методом лечения закрытых вывихов фаланг пальцев стопы является консервативный: после вправления вывиха лечение лейкопластырной повязкой дает благоприятные анатомические и функциональные результаты.

Рис. 5.8. Вывих проксимальной фаланги I пальца правой стопы у больного Е. (рентгенограммы).
а — до вправления вывиха; б — после вправления вывиха.
Всем больным с неудавшейся попыткой закрытого вправления и с застарелыми вывихами фаланг пальцев стопы показано оперативное лечение.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
Опубликовал Константин Моканов
Источник
Автор Игорь На чтение 8 мин. Просмотров 537 Опубликовано 28.09.2018 Обновлено 22.02.2020
Вывих фаланги пальца
Вывих фаланги пальца представляет собой нарушение целостности сустава. Происходит это тогда, когда головка кости смещается и выходит из суставной впадины. Вывих пальца может случиться, как на кисти, так и на стопе. Второй вариант встречается гораздо реже. Вывих всегда лечится только в больнице, но при этом желательно знать правила оказания первой доврачебной помощи.
Вывих фаланги пальца: причины
Вывихи пальцев рук возникают в разы чаще, чем пальцев ног. Объясняется это тем, что руки более подвержены различного рода травмам. В целом именно травмы являются причинами смещения суставов. Получить их человек может:
- В бытовых условиях;
- Во время занятий спортом;
- В автомобильной аварии;
- При ударе, направленном непосредственно на палец;
- При падении.
 Вывих фаланги может произойти при падении
Вывих фаланги может произойти при падении
Если же речь идет о пальцах ног, то к перечисленным факторам также прибавляется неудачное падение. Таким образом, от вывиха фаланги никто не застрахован. Он может возникнуть как у мужчин, так и у женщин, как в молодом, так и в зрелом возрасте.
Классификация вывихов фаланги пальцев
Существует сразу несколько классификаций вывихов фаланги. По степени выраженности смещения может быть диагностирован:
- Полный вывих. Если поверхности суставов смещены полностью по отношению друг к другу;
- Неполный вывих. Если они смещены только частично.
Так как вывих может происходить в разных частях пальца, то может иметь место один из следующих видов:
- вывих основной фаланги;
- вывих средней фаланги;
- вывих ногтевой фаланги.
Еще одна классификация основывается на направлении смещения поверхностей сустава. В этом случае принято подразделять вывих пальца на:
- боковой;
- тыльный;
- ладонный.
Также можно подразделить вывихи по времени давности. В этом случае имеются следующие виды:
- Свежий вывих. Травма произошла не более 3 дней назад;
- Несвежий вывих. С момента травмы прошло от 3 дней до 3 недель;
- Застарелый вывих. Диагностируется, если прошло более 3 недель с момента смещения.
Существует и еще одна форма патологии. Она носит название «привычного вывиха». Для нее характерно регулярное происходящее смещение.
Вывих фаланги пальца: симптомы
Диагностировать вывих фаланги пальца сможет только квалифицированный специалист, поскольку его симптомы очень схожи с проявлениями перелома кости.
Заподозрить вывих пострадавший может по следующим симптомам:
- Болевые ощущения ярко выраженного характера. Даже в состоянии покоя они отчетливо ощущаются, а при движениях рукой и вовсе становится еще более интенсивными;
- Палец находится в неестественном для него положении. Он может быть вывернут или отведен в сторону;
- Деформация сустава. Она может быть видна невооруженным взглядом;
- Ограниченность или полное отсутствие возможности пошевелить пальцем;
- Отечность травмированного пальца;
- Изменение цвета кожных покровов. Они могут становиться красными, что говорит об ушибе. Но также есть вероятность, что палец, напротив, станет бледнеть. Этот признак свидетельствует о нарушении кровообращения и недостаточном притоке крови к месту вывиха.
 Отечность – один из симптомов вывиха фаланги
Отечность – один из симптомов вывиха фаланги
Вывих сустава от перелома пальца отличает наличием нарушения целостности костной ткани. Но при этом не стоит забывать, что даже простой вывих может осложняться повреждением мышц, покровов и связок.
Методы диагностики
С подозрением на вывих пальца пациенты должны обращаться к травматологу. Но со 100-процентной точностью без применения инструментальных методов обследования диагноз «вывих фаланги пальца» не ставится. На первичном осмотре травматолог сможет оценить состояние пострадавшего и путем пальпации определить наличие смещения. Диагноз ставится предварительный, ведь надо убедиться, что нет повреждения костной ткани.
Как правило, пациенту назначается рентгенография. На сделанном снимке можно отчетливо проследить наличие вывиха. Но, если ситуация осложнена разрывом связок и сухожилий или необходимо оценить структуру самого сустава и рядом расположенных мышц, то потребуется использованием более современного оборудования. Это может быть компьютерная или магнитно-резонансная томография. Если пациенту требуется проведение операции, то эти процедуры также предпочтительны.
Первая помощь
Несомненно, вывих фаланги требует обязательного обращения за медицинской помощью, но правильное оказание первой помощи не менее важно. И поскольку травма, сопровождающаяся вывихом пальца, может случиться в любой момент и даже в условиях дома, каждому человеку важно обладать информацией о том, какие действия в этом случае являются необходимыми.
Традиционная доврачебная помощь включает в себя следующие шаги:
- С травмированной руки снимаются все имеющиеся украшения. Делать это необходимо очень аккуратно, стараясь не усиливать и так возникшую боль. Также нужно освободить руку от тугой одежды. Например, если это рубашка, то стоит расстегнуть пуговицу на рукаве и закатать его повыше;
- Помочь пострадавшему принять такое положение, чтобы рука не свисала вниз;
- Приложить к месту ушиба что-нибудь холодное. Проще всего использовать небольшой кусок льда, обернутого в чистый платочек. Это позволяет не только облегчить боль, но и уменьшить отек и предотвратить риск подкожного кровоизлияния. Важно знать особенности данной процедуры: она эффективна только в первый час после травмы, время процедуры не должно превышать 20 минут, иначе есть риск обморожения, повторять ее можно через 2 часа;
- Если присутствуют открытые раны, то во избежание инфицирования необходимо обработать их антисептиком, например, перекисью водорода, и наложить стерильную повязку;
- Для того чтобы облегчить боль пострадавшему, нужно дать ему принять обезболивающее средство. С этой миссией отлично справляются препараты Анальгин, Кеторол, Ибупрофен;
- Если вывих не сильный, то можно обездвижить травмированный палец руки. При помощи обычного бинта его просто не туго фиксируют к соседнему здоровому пальцу. Но если вывих достаточно выраженный или вызывает опасения, то этот пункт лучше пропустить и доверить иммобилизацию пальца медикам.
Важно помнить, что ни в коем случае нельзя пытаться вправить вывих самостоятельно. Без необходимых знаний и подготовки, можно не только не помочь пострадавшему, но и усугубить ситуацию.
Также не стоит тянуть время и откладывать визит к врачу. Такое решение может привести к различным осложнениям.
Вывих фаланги пальца: лечение
Лечение вывиха фаланги пальца может проводиться двумя основными способами: консервативным в виде вправления сустава и хирургическим. Какой именно метод будет определен, зависит от характера смещения. Лечение назначается только после получения всех необходимых результатов диагностики.
Закрытое вправление
Несомненно, закрытое вправление является более предпочтительным методом, но оно эффективно не во всех ситуациях. Данный способ, несмотря на то, что проводится без использования каких-либо приспособлений, является достаточно болезненным.
Механизм процедуры выглядит следующим образом:
- Пациенту обязательно выполняют местный наркоз или внутривенную анестезию;
- Конечность приподнимают. Это нужно для того, чтобы обеспечить необходимый отток крови;
- Врач вправляет палец путем оттягивания его кончика в необходимом направлении до возникновения щелчка;
- На восстановленный палец накладывают специальную медицинскую лонгету. Она поможет поддерживать сустав в необходимом положении до его полного восстановления. В среднем срок ношения лонгеты составляет 2-3 недели.
Каждый случай вывиха фаланги может сопровождаться индивидуальными особенностями и, поэтому сложно назвать точный срок заживления пальца. Если говорить об усредненных значениях, то это примерно от 4 до 5 недель.
Хирургическое лечение
Хирургическое лечение является более радикальным методом решения проблемы. Вмешательство проводится в следующих случаях:
- Вывих осложнен повреждением сухожилий и связок;
- После закрытого вправления произошел рецидив;
- С момента травмы прошло более недели.
Операция проводится под местным наркозом.
Механизм процедуры выглядит следующим образом:
- Хирург осуществляет разрез мягких тканей;
- Рассекает капс углу;
- Проводит вправление кости;
- При необходимости восстанавливает порванные связки и сухожилия;
- Зашивает покровы;
- На восстановленный палец накладывают медицинскую лонгету на ближайшие 3-4 недели, в зависимости от объема и характера хирургического вмешательства.
 Хирургическое вмешательство – один из вариантов лечения вывиха фаланги
Хирургическое вмешательство – один из вариантов лечения вывиха фаланги
Как правило, швы снимаются по истечению полутора недель. Но лечение, вне зависимости оперативное оно или консервативное, это лишь половина успеха. Для того чтобы фаланга хорошо восстановилась и не повторился ее вывих, необходимо уделить достаточное внимание реабилитационному периоду.
Реабилитация
Активный реабилитационный период начинается с момента снятия лонгеты. Как правило, он включает в себя:
- Лечебную гимнастику;
- Физиотерапию.
Данные процедуры направлены на полноценную разработку сустава. Совершать их необходимо под контролем врача и на регулярной основе. Только так можно добиться действительно хороших результатов.
Возможные осложнения
Несмотря на то, что вывих не является переломом, относиться к нему безответственно не стоит. Необходимо как можно раньше обратиться за медицинской помощью и начать проведение лечения. В противном случае имеется риск развития осложнений. Среди них можно выделить:
- Разрушение поверхности сустава;
- Возникновение воспалительных процессов;
- Дистрофия и атрофия мышечной ткани, связок, сухожилий;
- Повреждение рядом расположенного нерва, что грозит частичной или полной потери чувствительности пальца.
Данные явления также могут возникнуть при неправильных действиях во время попыток самостоятельного вправления или не соблюдении правил реабилитации. Именно поэтому лучшее, что может сделать пострадавший при вывихе пальца, это следовать всем указаниям своего лечащего врача.
Вывих фаланги пальца: профилактика
К, сожалению, не существует мер, гарантирующих 100-процентную защиту от вывиха фаланги пальца. Снизить риск возможно только, соблюдая правила техники безопасности. Также не стоит забывать, что вывиху и растяжениям связок подвержены меньше те люди, у кого костная и мышечная ткань не ослаблена. Поэтому важно не только полноценно питаться, но и периодически принимать витаминные комплексы.
Если же вывих все-таки случился, то после проведенного лечения важно прислушиваться к указаниям врача. Это позволит предотвратить возникновение привычного вывиха.
Источник

Подвывихи и вывихи малых пальцев стопы являются довольно распространенной проблемой.
В тяжелых случаях пальцы могут даже перекреститься. В последнее время было предложено несколько объяснений этому состоянию. Об этом и многом другом мы и поговорим в этой статье.
Что такое вывих и подвывих пальцев стопы
Фаланги пальцев стопы и плюсневые кости образуют суставы, которые называются плюсне-фаланговыми.
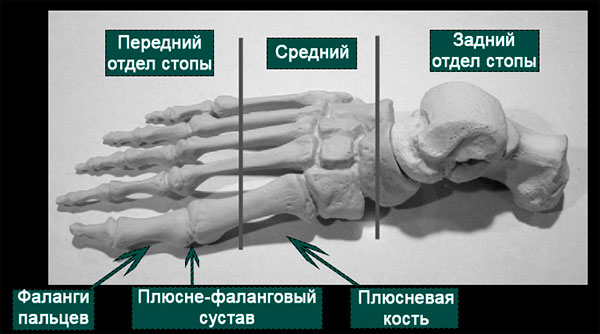
О вывихе или подвывихе пальца можно говорить, если по каким-либо причинам суставные поверхности фаланги пальца и головки плюсневой кости разобщаются или смещаются друг относительно друга. Вывих это полное разобщение суставных поверхностей, подвывих — неполное.
Кости в суставе удерживают друг около друга прочные связки и капсула. Эти анатомические структуры препятствуют формированию вывихов и подвывихов. Однако основным стабилизатором плюсне-фалангового сустава считается подошвенная пластинка, которая представляет собой прямоугольную пластину из соединительной ткани, образующую своего рода колыбель под головкой плюсневой кости.
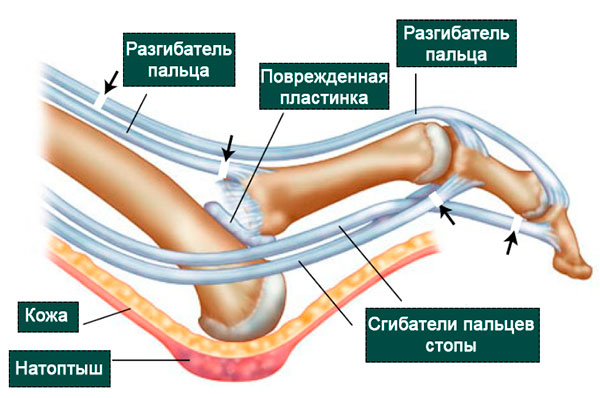
Пластинка начинается на уровне головки плюсневой кости тотчас у ее суставной поверхности и прикрепляется прочным основанием к подошвенной поверхности проксимальной фаланги пальца. Ее толщина варьируется от 2 мм до 5 мм, длина и ширина составляет около 1,5 — 2 см.
При постоянных и длительно действующих перегрузках, связанных с переразгибанием в плюсне-фаланговом суставе (например, ношение обуви на высоком каблуке), подошвенная пластинка и капсула сустава могут рваться, перерастягиваться или истончаться, утрачивая тем самым свою стабилизирующую функцию.
Почему происходят вывихи и подвывихи пальцев
Вывих пальца может быть острым состоянием и развиваться вследствие травмы, сопровождающейся повреждением капсулы и связок, а также подошвенной пластинки плюсне-фалангового сустава.
Также вывих и подвывих пальца стопы может быть следствием хронической недостаточности капсульно-связочного аппарата, которая может развиваться на фоне ревматоидного артрита и других системных заболеваний соединительной ткани. Эти болезни постепенно приводят к разрушению связок ПФС с развитием в последующем его нестабильности.
Причины вывихов и подвывихов пальцев
Причиной вывиха пальца может быть травма плюсне-фалангового сустава, ее типичным механизмом является насильственное переразгибание пальца.
Чаще всего вывихи связаны с занятиями спортом и с автомобильными авариями. Во всех случаях имеет место отрыв подошвенной пластинки и капсулы с последующим их заклиниванием внутри сустава, что препятствует вправлению вывиха.
Вывихи малых пальцев стопы нередко встречаются при воспалительных артропатиях, часто это множественные вывихи.
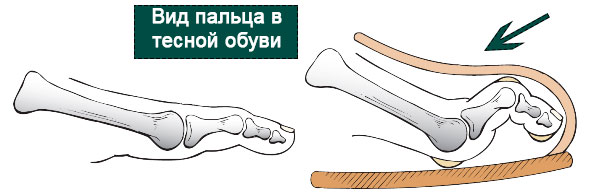
Что касается вывиха второго пальца стопы, то его основной причиной является относительное удлинение второй плюсневой кости и фаланги пальца. В подобной ситуации палец постоянно упирается в стенку обуви, выгибается и стремится сместиться вверх. Постепенно развивается подвывих, который при отсутствии лечения превращается в вывих второго пальца.
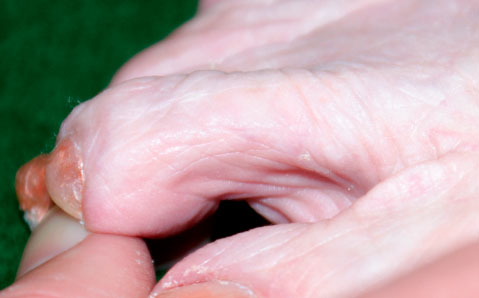
Чем дольше существует вывих, тем более значительные изменения развиваются в мягких тканях и костях, окружающих сустав. Контрактуры мягких тканей могут включать укорочение сухожилий, сморщивание капсулы сустава. Эти изменения могут сочетаться с полным разрывом или истончением подошвенной пластинки.
Вывих любого из малых пальцев стопы может возникать вследствие дегенерации или разрыва подошвенной пластинки, на фоне которых проксимальная фаланга пальца получает возможность смещаться к тылу.
Во время обычной ходьбы в области плюсне-фаланговых суставов действуют силы, стремящиеся постоянно переразогнуть пальцы, поэтому любой дисбаланс в области ПФС (со стороны капсулы или окружающих сухожилий) приводит к вывиху или подвывиху.
Симптомы вывихов и подвывихов пальцев стопы
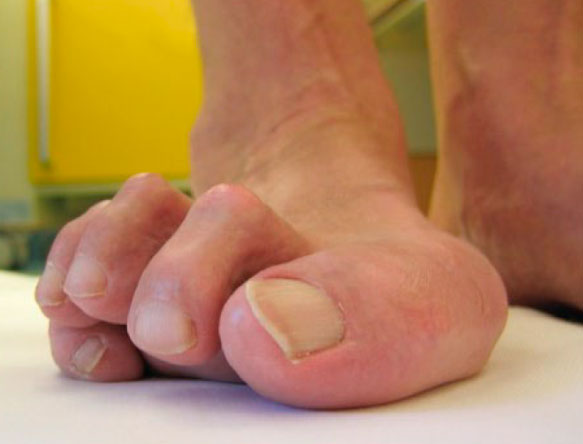
Наиболее распространенными жалобами пациентов с вывихом или подвывихом пальцев является их деформация, а также боль и отек. В некоторых случаях эти симптомы возникают внезапно, однако чаще всего они развиваются постепенно на протяжении достаточно длительного промежутка времени.
Деформация чаще всего встречается у пациентов женского пола, доля которых среди пациентов составляет 70-85 %. Средний возраст всех обратившихся на момент хирургического лечения варьирует в пределах 50-60-ти лет.

По мере прогрессирования деформации пациенты утрачивают способность сгибать пораженный палец, а также соседние. Подвывих и вывих в плюсне-фаланговом суставе в последующем может приводить к развитию молоткообразной деформации пальца, также на подошвенной поверхности под головкой соответствующей плюсневой кости может формироваться натоптыш. Вследствие постоянного контакта пальца с обувью болезненный натоптыш или мозоль могут образоваться и на тыльной поверхности этого пальца.
Диагностика
Рентгенологическое обследование может быть не менее важным, чем клиническое. Рентгенография информативна не только для оценки выраженности деформации пальцев, но и для выявления артроза суставов стопы.
На рентгенограмме можно увидеть признаки вывиха или переразгибания пальца стопы.
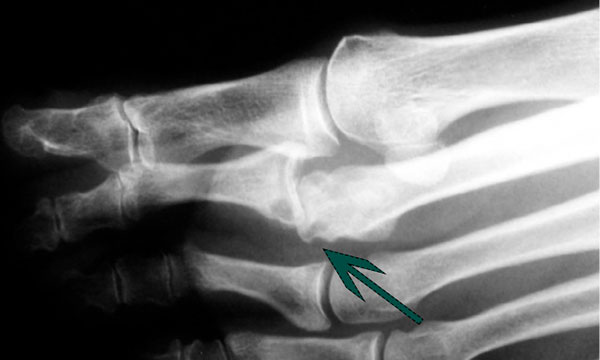
Нестабильность второго плюснефалангового сустава (ПФС), которая привела в конечном итоге к полному вывиху пальца и дегенеративным изменениям сустава.
При длительно существующих деформациях могут формироваться выраженные контрактуры мягких тканей, и ранее эластичная деформация становится фиксированной.
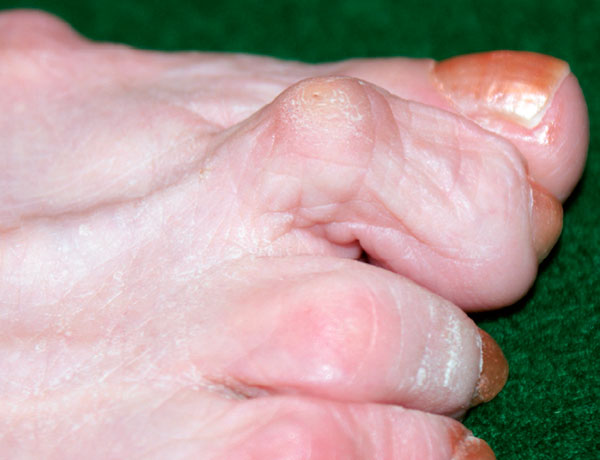
Магнитно-резонансная томография является достаточно информативным методом, позволяющим оценить целостность подошвенной пластинки и выявить ее изменения задолго до того как сформируется деформация, хотя в большинстве случаев диагноз ставится клинически. МРТ это надежный, хотя и недешевый метод диагностики патологии и разрывов подошвенной пластинки.
Консервативное лечение вывихов и подвывихов пальцев стопы
Лечение молоткообразной деформации пальцев может включать подбор комфортной обуви, обеспечивающей достаточной объем свободного пространства для деформированных пальцев. Уменьшение высоты каблука позволит в дополнение к этому купировать дискомфортные ощущения в области подошвы стопы.
Назначение нестероидных противовоспалительных препаратов (НПВП) позволяет уменьшить выраженность дискомфортных ощущений, связанных с воспалением плюсне-фаланговых суставов.
Консервативное лечение нестабильной деформации второго пальца стопы зачастую обречено на неудачу. Даже при достаточно длительном консервативном лечении симптомы зачастую не исчезают полностью. Остаточные болевые ощущения обычно локализуются по подошвенной поверхности в области основания проксимальной фаланги второго пальца.
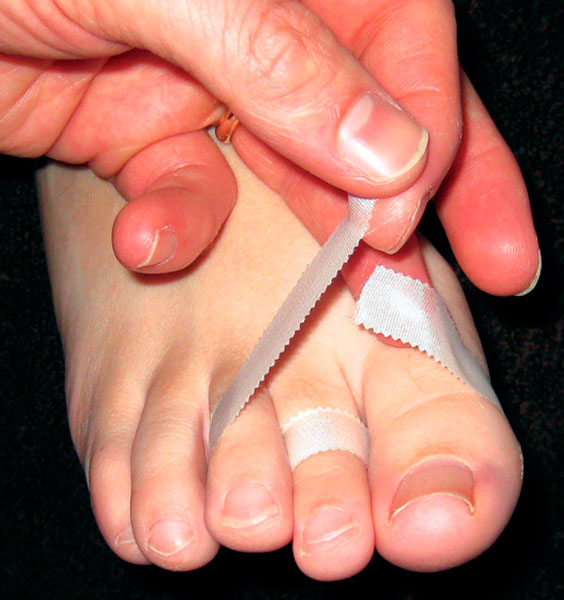
Если консервативное лечение не позволяет избавить пациента от хронического болевого синдрома либо если прогрессирует подвывих второго пальца, может быть показано хирургическое лечение.
Хирургическое лечение подвывихов и вывихов пальцев стоп
В качестве альтернативы консервативным мероприятиям и при их неэффективности предложено множество вариантов хирургических вмешательств, однако результаты некоторых из них очень далеки от оптимальных.
При выборе тактики лечения подвывиха или вывиха пальцев стопы врач-ортопед принимает в расчет несколько факторов, в том числе обязательно учитывается, является ли деформация фиксированной или нет.
Фиксированной молоткообразная деформация или вывих пальца обычно становятся при длительном течении заболевания. В этих случаях показана более сложная операция, чаще всего на костях, с выполнением остеотомии. В нашей практике пациенты обычно обращаются как раз с уже фиксированным подвывихом или вывихом пальца стопы.
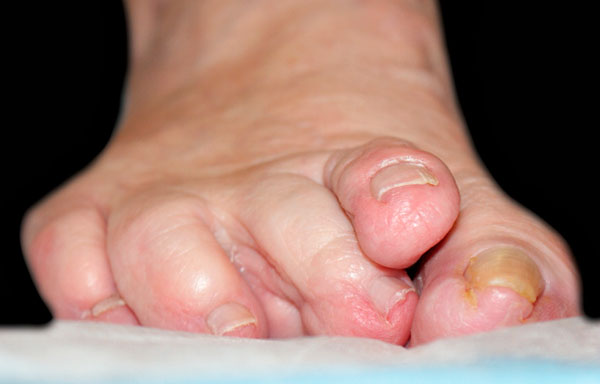
Если деформация эластична и доступна пассивной коррекции, может быть выполнена операция только на мягких тканях.
Наиболее распространенными вариантами операций при вывихе или подвывихе пальца являются синовэктомия, релиз мягких тканей, перемещения сухожилий, костные декомпрессии и корригирующие остеотомии.
Результаты хирургического лечения стали намного лучше после дополнения вмешательств на мягких тканях операциями на костях, такими как декомпрессия или корригирующая остеотомия (например Weil)
Операции на мягких тканях при вывихах и подвывихах пальцев
Деформация обычно прогрессирует постепенно, вначале с развитием подвывиха, а затем и вывиха пальца. В подобных случаях подошвенная пластинка чаще всего оказывается значительно изменена.
Вывих может происходить к тылу, в тыльно-внутреннем или тыльно-наружном направлении. При этом соседние пальцы могут перекрещиваться друг с другом.
Если вывих пальца сформировался недавно, релиз мягких тканей обычно позволяют восстановить анатомию плюсне-фалангового сустава и устранить деформацию пальца. Это вмешательство показано при минимальной выраженности деформации. Под релизом понимается рассечение особым образом мягких тканей, окружающих плюсне-фаланговый сустав. Релиз позволяет полностью устранить контрактуру и подвывих пальца.
Если описанные выше манипуляции позволили добиться восстановления анатомии и хорошей стабильности в плюсне-фаланговом суставе, то палец фиксируется тонкой спицей, которая удаляется через три недели после операции вместе со швами.
Нередко в дополнение к релизу оказывается необходимым перемещение сухожилия сгибателя и также стабилизация пальца спицей.
Остеотомии при вывихе или подвывихе пальцев
В условиях угловой деформации пальца (подвывих или вывих в суставе) в наиболее тяжелых случаях для коррекции искривления необходима операция на костях (остеотомия).
Наиболее часто используемой остеотомией при деформациях, вывихе или подвывихе малых пальцев стопы является операция Weil, впервые описанная и примененная на практике врачом Weil. Она заключается в косой остеотомии головки плюсневой кости. Преимуществами остеотомии Weil наряду с возможностью устранения угловой деформации пальца являются возможность доступа к подошвенной пластинке и укорочение плюсневой кости.
Остеотомия Weil обеспечивает декомпрессию плюсне-фалангового сустава, способствует уменьшению давления на подошвенную пластинку и в некоторой степени создает условия для формирования вокруг сустава рубцов, стабилизирующих его. Во всех случаях после остеотомии необходима ее фиксация винтом.
Эффективность остеотомии Weil и ее модификаций при умеренных и выраженных деформациях доказана множеством исследований и десятилетиями применения на практике.
Техника операции
- Операция выполняется в положении на спине в условиях эпидуральной анестезии. Стопа обрабатывается и укрывается стерильным бельем.
- Выполняется разрез длиной 2,5 — 3 см в области головки плюсневой кости.
- Выделяется головка плюсневой кости, производится небольшой релиз (надсечение) связок вокруг плюсне-фалангового сустава. Если необходимо, то выполняется реконструкция подошвенной пластинки.
- Подвывих или вывих пальца устраняется.
- Выполняется косая остеотомия в области головки плюсневой кости.
- Фрагмент головки смещается проксимально на необходимое расстояние (2 — 6 мм) в соответствии с ранее разработанным планом операции. Для коррекции выраженных угловых деформаций фрагмент головки может быть смещен медиально (вовнутрь) или латерально (кнаружи).
- Область остеотомии стабилизируется мини-винтом Барука или Герберта или винтом-спицей. Иногда бывает необходимо использование двух винтов, особенно в случаях, когда мы имеем дело с большой деформацией.
- Если после остеотомии Weil отмечается выраженная нестабильность плюсне-фалангового сустава, то выполняется дополнительное перемещение сухожилий.
- Операционная рана ушивается стандартным образом.
Остеотомия Weil. А. Опил выполняется в проекции шейки головки плюсневой кости. В. Фрагмент головки смещается проксимально насколько это необходимо. С. Выступающая вперед часть проксимального фрагмента резецируется. D. Внутренняя фиксация винтом. Е. Схема деформации со значительным угловым отклонением второго пальца. F и G. Смещение головки во внутреннюю сторону позволяет реориентировать палец кнаружи.
Послеоперационное ведение
После операции рана закрывается давящей повязкой. Ходить разрешается сразу после вмешательства, однако допускается нагрузка только на пяточную кость и наружный край стопы. Перевязки и тейпирование выполняются один раз в неделю.
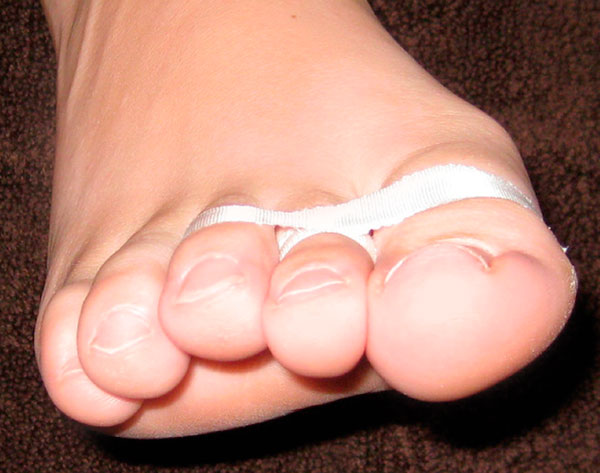
Остеотомия обычно срастается через шесть недель после операции. По истечении этого периода пациентам первое время рекомендуют носить просторную обувь или босоножки. Восстановление активных и пассивных движений пальца рекомендуют начинать через 2 — 3 недели после операции.
Что ждать от хирургических операций на стопе
Мы предупреждаем наших пациентов, что после операции боль может полностью не исчезнуть, особенно это касается случаев дегенеративных и артрозных изменений суставов.
По нашим наблюдениям, примерно в 93 % случаев отмечены хорошие и отличные результаты операции.
Мы считаем, что агрессивная послеоперационная реабилитация является важнейшим компонентом лечения, способствующим снижению частоты осложнений. Ранние пассивные и активные упр?
