Вывих на руке рентген
Распознавание вывихов при помощи обычных клинических методов исследования является достаточно надежным. Только в редких случаях вывихи просматриваются или принимаются за переломы, в особенности при повреждении периферических отделов конечностей. Поэтому в большинстве обычных каждодневных случаев нет надобности прибегать к рентгенологической помощи, и рентгенологу сравнительно не часто приходится видеть вывихи в крупных суставах.
Рентгенологическое исследование вывихов, как и исследование переломов, является наиболее точным и имеет решающее диагностическое значение, оно незаменимо в каждом спорном или более трудном для клинициста случае. Рентгеновы лучи вносят ясность в топографические взаимоотношения, обнаруживают всевозможные неожиданные частые осложнения, а также препятствия к вправлению, служат наиболее верным средством для контроля результатов вправления и т. д. Естественным недостатком рентгенологического исследования является некоторая его односторонность: как при переломах, так и при вывихах рентгенограмма не говорит ничего непосредственно о состоянии мягких тканей, об основном повреждении сумки, связочного аппарата, суставных хрящей, нервных и сосудистых стволов и мышц. Напомним, что вывихнутой принято считать кость периферическую, лежащую дистально по отношению к проксимальной, которая остается фиксированной. Для позвоночника вывихнутым обозначают вышележащий позвонок; при смещении между основанием черепа и первым шейным позвонком говорят о вывихе головы.
Основной рентгенологический симптом вывиха (рис. 35 и 37) сказывается в том, что суставные поверхности не прилегают друг к другу, нормальные пространственные взаимоотношения между главными элементами сустава — суставной головкой и впадиной -— нарушены; суставная впадина представляется на снимке запустевшей, а головка сустава расположена в стороне от впадины. Если суставные поверхности совсем не соприкасаются друг с другом, и головка совершенно отошла от впадины, то вывих обозначается как полный; подвывихом, или неполным вывихом, называется частичное смещение головки по отношению к впадине с сохранением их частичного контакта.
Поставить диагноз вывиха — это значит не только констатировать факт вывиха, но и в точности указать направление смещения. Без топографической характеристики смещения не может быть рационального вправления.
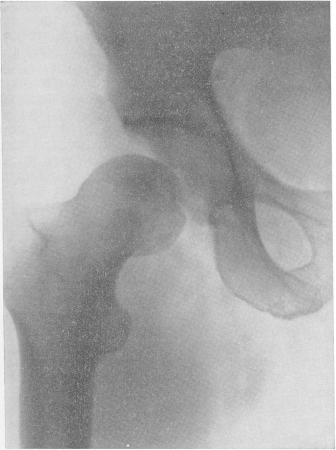
Рис. 35. Травматический свежий вывих правого бедра у летчика, упавшего с вертолета.

Рис. 36. Травматический периостит на передневнутренней поверхности большеберцовой кости через месяц после удара палкой.
Направление смещения отмечается в анатомических терминах, определяющих положение дистальной вывихнутой кости. Только исследование по крайней мере в двух проекциях дает истинное представление о направлении смещения. Если смещение произошло в плоскости центрального луча, например вперед при вывихе плеча, то на снимке в обычном заднем положении головка плеча может как раз проецироваться в свое нормальное место, в суставную впадину. Один единственный снимок, следовательно, может и здесь быть источником диагностической ошибки.
Та светлая полоска, которая на рентгенограмме представляется в виде суставной щели (так называемая рентгеновская суставная щель), на самом деле является проекцией не истинной, анатомической суставной щели, а проекцией в реальности у живого человека несуществующего межкостного или межэпифизарного пространства, которое, однако, каждый из нас себе ясно представляет на основании привычной картины сустава на мацерированном скелете. Хрящевая головка и хрящевая суставная впадина, непосредственно прилегающие друг к другу, естественно, на рентгенограмме не могут быть видны. Если покровные хрящи тонки, как у взрослого человека, и имеют толщину, не превышающую 3—4 мм, то и рентгеновская суставная щель узка, и конфигурация головки и впадины точно соответствуют друг другу. В раннем же детском возрасте, когда обширные эпифизарные отделы являются еще не окостеневшими, мы собственно ни головки, ни суставной впадины на снимках не видим. В лучшем случае имеется лишь изображение ядра окостенения, которое по своей форме только отдаленно напоминает окончательную форму эпифизарного конца у взрослого человека. По этой причине рентгенодиагностика вывихов в детском возрасте может представлять известные трудности.
Распознавание тогда основывается на втором рентгенологическом симптоме вывиха — на смещении оси вывихнутой кости. Так как, однако, угол, составленный длинниками костей, образующих сустав, по существу самого дела все время меняется при нормальных условиях, то и определение бокового смещения при вывихе не всегда является легкой задачей. Этот симптом имеет, следовательно, меньшую доказательную ценность, чем определение смещения отломков при переломах. В особенности трудна, как было уже указано, интерпретация рентгенограмм локтевого сустава.
Травматические вывихи не реже чем в трети всех случаев сопровождаются отрывом небольших костных выступов, к которым прикрепляется сумка сустава или связка. При исследовании крупных суставов подобные мелкие отломки могут оставаться незамеченными; более крупные же представляют значительный практический интерес, и их распознавание — это одна из важнейших задач при рентгенологическом исследовании вывихов. Дело в том, что они могут служить препятствием к вправлению кости, и тогда требуют оперативного удаления. Таковы, например, отрывы большого бугорка плечевой кости при переднем вывихе плеча, отрыв медиального надмыщелка при наружном вывихе в локтевом суставе или отщепление кусочка вертлужной впадины при вывихе бедра в тазобедренном суставе. Отрыв почти никогда не отсутствует при вывихе в мелких суставах, например межфаланговых. Этот так называемый отрывной перелом легко распознается на рентгенограммах по изолированной костной тени, имеющей небольшие размеры, неправильную многоугольную конфигурацию и зазубренные контуры. Особенно характерна ее локализация — она соответствует месту прикрепления связки или капсулы; против отломка на поверхности эпифиза может быть виден и дефект, зубчатые контуры которого, форма и размеры соответствуют отломанному кусочку.
При привычном вывихе обыкновенно имеются хорошо выраженный остеопороз суставных концов и всего дистального отдела конечности, а также вторичные изменения в суставе типа обезображивающего остеоартроза. Очень значительной бывает атрофия и мягких, и костных частей конечности при невправленных застарелых вывихах. На поверхности одной из костей, чаще проксимальной, на месте соприкосновения со смещенной суставной головкой может образоваться с течением времени углубление, напоминающее новую суставную впадину. Развивается неоартроз, обрисовывающийся на снимке в виде настоящего сустава со всеми его рентгенологическими признаками. Свежий, только что вправленный неосложненный вывих характеризуется на рентгенограмме совершенно нормальной неизмененной картиной.
Рентгенодиагностике принадлежит исключительная роль при распознавании патологических вывихов. Патологическим вывихом называется такое смещение суставной головки из суставной впадины, которое обусловлено каким-нибудь предшествовавшим патологическим процессом, разрушившим элементы сустава — кости, хрящи, сумку или связочный аппарат. Вывих происходит вследствие очень незначительной травмы или главным образом под влиянием мышечного натяжения (тракции).
Наиболее часто патологический вывих или подвывих вызывается воспалительными процессами; сюда относятся в первую очередь туберкулезный артрит во всех его проявлениях, в особенности деструктивная форма его, и значительно реже артрит гнойный. Любое длительно протекающее переполнение суставной полости обильным жидким содержимым может повести к перерастяжению суставной капсулы и к стойкому смещению суставных поверхностей, которые сами по себе грубых разрушений и не показывают. Головка бедра, например, может быть из-за весьма высокого внутрисуставного давления буквально выжата из вертлужной впадины, что наблюдается почти только у детей в первые годы жизни. Это так называемые дистензионные вывихи, вывихи в результате перерастяжения суставной капсулы. Следующую группу составляют полиартикулярные заболевания, как экссудативные, так и сухие деструктивные формы, ведущие к множественным вывихам и чаще подвывихам. Обязательным симптомом является вывих или подвывих при артропатиях — при сухотке спинного мозга и сирингомиелии; и некоторые другие заболевания центральной нервной системы, как, например, спинномозговой детский паралич, ведут к патологическим вывихам. Смещение суставных поверхностей может иметь место при деформирующем остеоартрозе ; нередки также патологические вывихи при подагрических разрушениях суставов, особенно мелких. Важную роль играют и всевозможные доброкачественные (например, множественные хондромы фаланг) и злокачественные (остеогенные саркомы) опухоли суставных концов костей. Часто встречающуюся в практике группу несколько особняком стоящих патологических вывихов составляют врожденные деформации, относящиеся к неправильностям развития, в первую очередь врожденные вывихи бедра в тазобедренном суставе, или пример более редкого заболевания — так называемого luxatio ulnae Madelungi. Исключительно тяжелые вывихи с порочным положением костей конечностей наблюдаются при арахнодактилии. Нередко и приобретенные деформации вызывают подвывих (например, при hallux valgus). Наконец, рентгенологу приходится видеть патологические смещения, вызванные и оперативным вмешательством (например, после резекций).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Рентгенограмма, КТ, МРТ при переломе и вывихе пальца кисти
а) Определения:
• Контрактура Вайнштейна: повреждение центрального пучка сухожилия разгибателя у или около прикрепления на средней фаланге; приводит к сгибанию проксимального межфалангового сустава + разгибанию дистального межфалангового сустава
• Палец тренера: вывих проксимального межфалангового сустав, обычно тыльный; ± повреждение ладонного апоневроза
• Большой палец егеря (лыжника): повреждение локтевой коллатеральной связки 1-го запястно-пястного сустава:
о Связан с чрезмерным отведением
о ± отрывной перелом
• Молоткообразный (бейсбольный, каплеобразный) палец: форсированное сгибание разогнутого дистального межфалангового сустава с повреждением терминального сухожилия разгибателя ± отрывной перелом
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Разрыв кортикального слоя фаланги
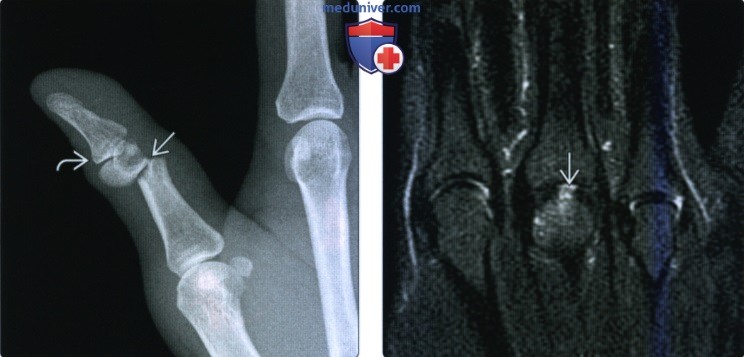
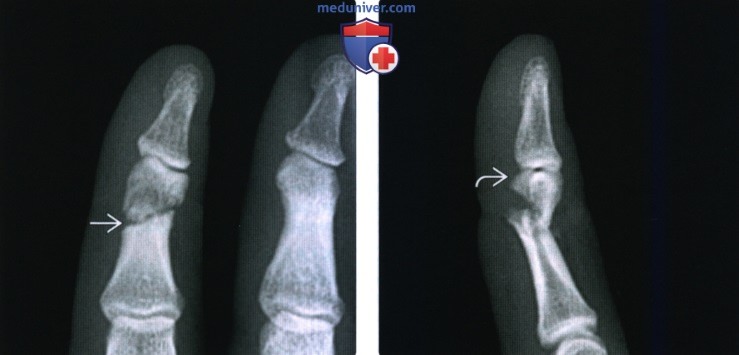
(Слева) На боковой рентгенограмме определяется многооскольчатый открытый перелом дистальной фаланги в результате огнестрельного ранения. Следы воздуха в дистальном межфаланговом суставе указывают на открытый сустав.
(Справа) На боковой рентгенограмме определяется свежий тыльный вывих я дистального межфалангового сустава. Вывих этого сустава встречается реже, чем вывих проксимального межфалангового сустава. Для выявления малозаметных переломов необходима рентгенография после вправления.
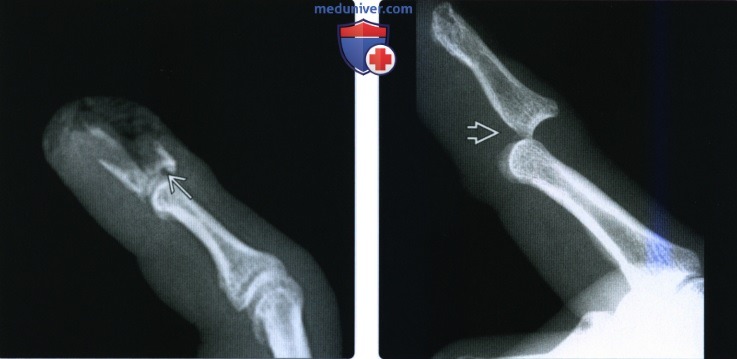
(Слева) На боковой рентгенограмме виден отрыв конца сухожилия разгибателя у тыльного края основания дистальной фаланги и малозаметный серповидный отломок у ладонного края основания средней фаланги, соответствующий отрыву ладонного апоневроза.
(Справа) На сагиттальной MPT Т1ВИ определяется оскольчатый перелом дистальной фаланги в результате повреждения газонокосилкой. Обратите внимание на то, что к ладонному отломку перелома прикреплен глубокий сгибатель пальцев, а к тыльному фрагменту прикреплен конец сухожилия разгибателя.
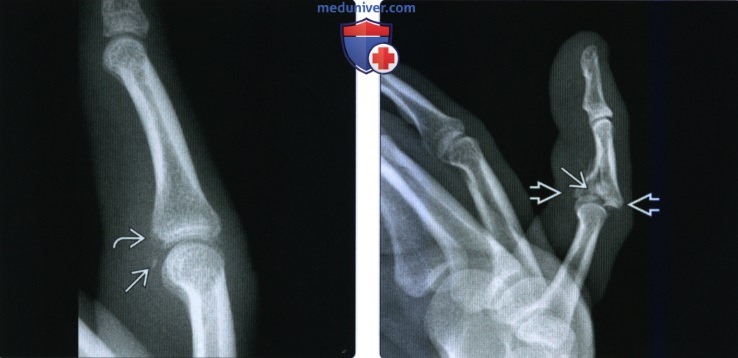
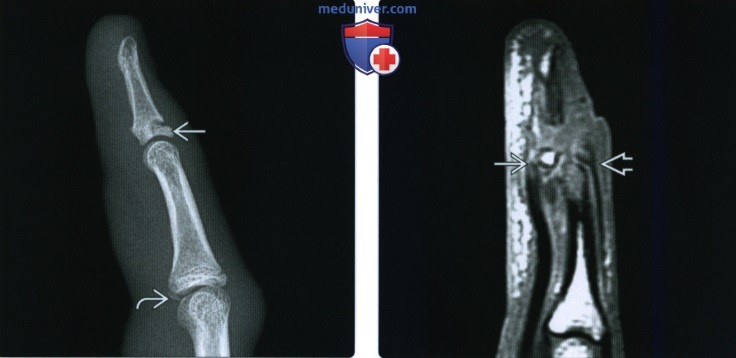
(Слева) На боковой рентгенограмме после вправления вывиха проксимального межфалангового сустава визуализируется мелкий треугольный отломок с ладонной стороны сустава в результате отрыва дистального прикрепления ладонного апоневроза/ Этот перелом не был виден на первичном изображении.
(Справа) На боковой рентгенограмме определяется центральное западение суставной поверхности основания средней фаланги и скашивание переднего и заднего суставных краев. Это перелом пилона, который возникает в результате повреждения осевой нагрузкой.
2. Рентгенография при переломе и вывихе пальца:
• Повреждения дистальной фаланги:
о Кончик: простой или оскольчатый перелом:
— Деформация мягких тканей может свидетельствовать о повреждении ногтевого ложа
о Диафиз: продольный или поперечный перелом
о Внутрисуставное (дистальный межфаланговый сустав) повреждение:
— Повреждение пальца при удерживании футболки: повреждение дистального конца сухожилия глубокого сгибателя пальца; ± ладонный отрыв отломка; невозможность согнуть дистальный межфаланговый сустав
— Молоткообразный палец: сгибание дистального межфалангового сустава вследствие повреждения конца сухожилия разгибателя; ± тыльный отрыв фрагмента
о Вывих дистального межфалангового сустава: обычно тыльный или боковой:
— Часто ассоциирован со значительным повреждением мягких тканей в связи с плотной муфтой мягких тканей в дистальных фалангах
о Повреждения эпифизов:
— Дети: Салтера-Харриса I или II типа
— Подростки: Салтера-Харриса I или II типа
• Повреждения средних/проксимальных фаланг
о Внутрисуставное (проксимальный межфаланговый сустав) повреждение:
— Мыщелковый; одномыщелковый, двухмыщелковый или оскольчатый перелом:
Клинически может быть пропущен, поскольку палец все еще сгибается
— Основание: отрывной или вдавленный перелом:
Повреждение Вайнштейна: сгибание проксимального межфалангового сустава с разгибанием дистального межфалангового сустава вследствие повреждения центрального пучка сухожилия разгибателя; ± тыльный отрыв основания средней фаланги
Повреждение ладонного апоневроза: обычно повреждается дистальный ладонный апоневроз; ± ладонный отрыв основания средней фаланги
Повреждение коллатеральной связки: асимметричное расширение сустава; лучевая коллатеральная связка > локтевая коллатеральная связка, ± латеральный отрывной перелом
Оскольчатый вдавленный (пилон) перелом: центральное западение со скашиванием суставных краев
Латеральный перелом плато: обычно захватывает основание средней фаланги
— Вывих: чаще всего тыльный проксимальный межфаланговый сустав:
Палец тренера: тыльный вывих основания средней фаланги на головке проксимальной фаланги; ± повреждение ладонного апоневроза
о Внесуставные переломы:
— Субкапитальный: часто у детей; нередко пропускается:
Отломок головки может сместиться и повернуться на 90° в тыльную сторону
— Спиральный/косой перелом: чаще всего проксимальная фаланга
— Поперечный перелом: чаще всего средняя фаланга
• Повреждение пястно-фаланговых суставов пальцев:
о Тыльный вывих/подвывих проксимальной фаланги; ± отрывной или костно-хрящевой перелом по типу сдвига:
— ± расширение суставной щели; медиальное или латеральное угловое отклонение
— Ищут сесамовидную кость, интерпонированную в пястно-фаланговый сустав
• Повреждение пястно-фалангового сустава большого пальца:
о Подвывих или расширение сустава свидетельствует о повреждении коллатеральной связки:
— Асимметричное расширение медиального или латерального сустава >30° при сгибании/разгибании
— Разница между поврежденным и неповрежденным суставом >15° свидетельствует о повреждении связки
— Повреждение локтевой коллатеральной связки встречается в 10 раз чаще, чем повреждение лучевой коллатеральной связки
— Ищут сопутствующий отломок перелома обычно от локтевого края основания проксимальной фаланги
о Молоткообразный большой палец: встречается редко; разрыв сухожилия длинного разгибателя большого пальца; ± тыльный отрыв
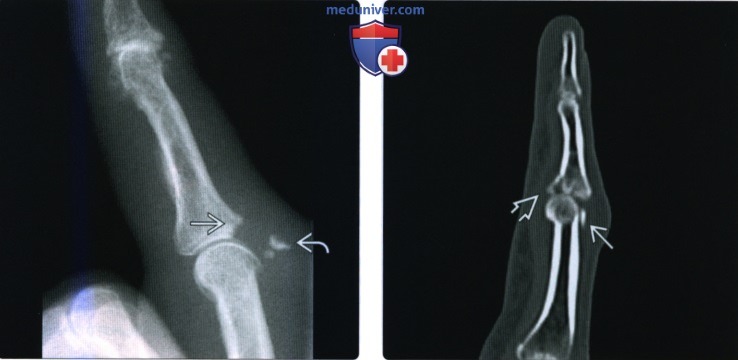
(Слева) На боковой рентгенограмме визуализируется мелкий отломок перелома, исходящий из тыльного края основания средней фаланги. Отломок ротирован >90° и слегка оттянут, поскольку он остается связанным с центральным пучком сухожилия разгибателя.
(Справа) На сагиттальной КТ с реформатированием определяется перелом по типу пилона основания средней фаланги со скашиванием суставной поверхности и мелкий отломок с тыльной стороны головки проксимальной фаланги, указывающий на сопутствующий отрыв центрального пучка.
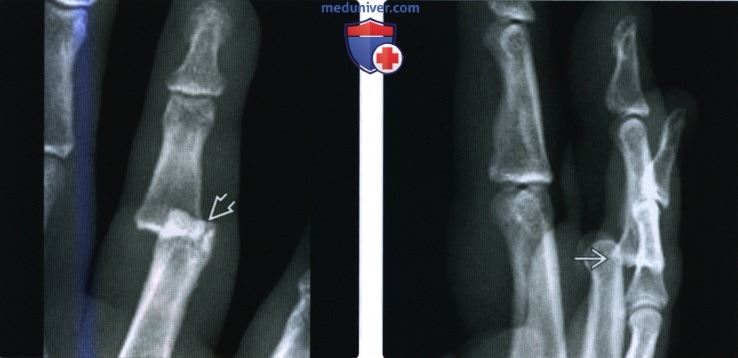
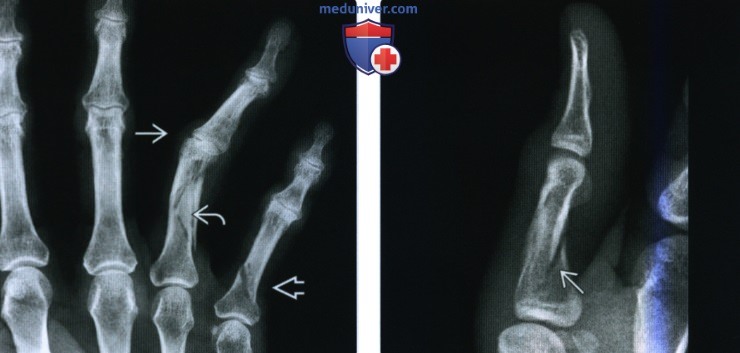
(Слева) На заднепередней рентгенограмме определяется вывих проксимального межфалангового сустава с наложением средней фаланги на проксимальную фалангу. Имеются признаки перелома.
(Справа) На боковой рентгенограмме у этого же пациента определяется тыльное смещение средней фаланги безымянного пальца, которая нависает над тыльным краем головки проксимальной фаланги. Этот вывих известен как палец тренера и обычно наблюдается при видах спорта, где требуется владение мячом, как например, бейсбол, футбол и баскетбол.
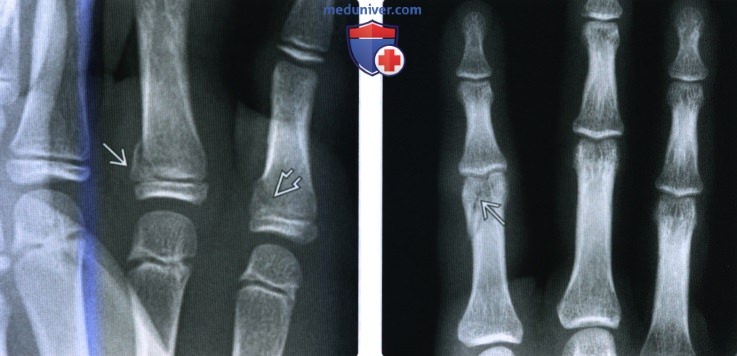
(Слева) На заднепередней рентгенограмме определяются переломы Салтера-Харриса II типа проксимальных фаланг безымянного пальца и мизинца. Легкое угловое отклонение обычно сопровождается повреждением ростковой пластинки в пальцах.
(Справа) На заднепередней рентгенограмме определяется косой одномыщелковый перелом головки проксимальной фаланги указательного пальца. При первичном клиническом обследовании эти переломы могут быть пропущены в связи с тем, что пациент все еще может сгибать поврежденный палец.
3. КТ при переломе и вывихе пальца:
• Визуализация мелких переломов ± внутрисуставных патологических изменений
• Оценивают срастание ± металлическую конструкцию
4. МРТ при переломе и вывихе пальца:
• Обычно не используется для оценки повреждения:
о Оценивают нерепонируемые переломы и невправимые вывихи:
— е.д., тыльный вывих проксимального межфалангового сустава с разрывом и ущемлением ладонного апоневроза
— е.д., вывих 1-го пястно-фалангового сустава с ущемлением головки пястной кости между головками короткого сгибателя пальца
5. УЗИ при переломе и вывихе пальца:
• Позволяет оценить сухожилия и связки в динамике
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография
• Рекомендация по протоколу:
о Стандартные рентгенологические проекции: истинная заднепередняя и боковая проекция интересующего пальца, косая:
— Истинная передне-задняя и боковая проекция большого пальца:
Стандартная позиция при рентгенографии кисти приводит к одинаковому расположению большого пальца во всех проекциях
— После репозиции перелома или вправления вывиха пальца необходима контрольная рентгенография:
Оценивают сопоставление
Выявляют мелкие переломы, которые не видны до репозиции/вправления
о МРТ: малое поле зрения; специальные магнитные катушки:
— Ключевой момент — выбор правильной плоскости:
Фронтальные и сагиттальные проекции кисти не соответствуют анатомическим плоскостям большого пальца
Методика исследования большого пальца: для локализации используют осевое изображение; фронтальная плоскость соответствует линии, проведенной через латеральные края мыщелка головки 1-й пястной кости
(Слева) На передне-задней рентгенограмме указательного пальца после укуса собаки определяется косой перелом дистального диафиза средней фаланги с легким смещением.
(Справа) На боковой рентгенограмме у этою же пациента определяется значительное тыльное угловое отклонение перелома. Мыщелки интактны, как и дистальный межфаланговый сустав. Перелом произошел вследствие локального сдавливания. Повреждения в виде укусов всегда следует лечить как открытые раны с риском развития инфекционных осложнений.
(Слева) На заднепередней рентгенограмме определяется оскольчатый перелом проксимальной фаланги указательною пальца. Заметен косой перелом проксимальной трети диафиза проксимальной фаланги мизинца. Это контрактура Вайнштейна безымянною пальца, свидетельствующая о разрыве центрального пучка сухожилия разгибателя.
(Справа) На боковой рентгенограмме большою пальца определяется перелом проксимальной фаланги. Это косой перелом произошел в результате торсионной травмы и является необычным для большого пальца, учитывая ею гибкость.

(Слева) На косой рентгенограмме большою пальца определяется субмыщелковый перелом проксимальной фаланги со значительной ротацией мыщелков и дистальной фаланги. Захват суставной поверхности в таких случаях лучше оценивается при КТ. Однако в этом случае КТ не выполнялась.
(Справа) На фронтальной МРТ в режиме STIR определяется острый перелом хряща центральной суставной поверхности головки 3-й пястной кости с подлежащим отеком костною мозга у пациента, который получил травму кисти. Рентгенограммы были нормальными.
г) Патология:
1. Стадирование, градации и классификация перелома и вывиха пальца кисти:
• Классификация отрыва сухожилия глубокого сгибателя пальцев:
о I тип: сухожилие глубокого сгибателя пальцев сокращается в ладонь
о II тип: сухожилие глубокого сгибателя пальцев ± оторванный отломок сокращается в проксимальный межфаланговый сустав
о III тип: сухожилие глубокого сгибателя большого пальца прикрепляется к большому оторванному отломку; сокращается в дистальную часть влагалища проксимальной фаланги
о IV тип: оторванный отломок удерживается во влагалище средней фаланги пальца; сухожилие глубокого сгибателя пальцев оторвано от отломка, сокращается в проксимальном направлении
• Повреждения ладонного апоневроза:
о I тип: переразгибание; отрыв дистального конца ладонного апоневроза; стабильный
о II тип: тыльный вывих; отрыв дистального конца ладонного апоневроза; полное разделение в коллатеральные связки; может быть нестабильный
о III тип: переломовывих; разрыв ладонного апоневроза; коллатеральные связки остаются с ладонным апоневрозом; большой суставной дефект; нестабильный
• Мыщелковые переломы фаланг:
о I тип: стабильный без смещения
о II тип: одномыщелковый, нестабильный
о III тип: двухмыщелковый или оскольчатый
• Одномыщелковые переломы фаланг:
о I класс: косой ладонный
о II класс: длинный сагиттальный
о III класс: тыльный фронтальный
о IV класс: ладонный фронтальный
2. Механизмы повреждения:
• Переломы:
о Кисточковый/оскольчатый: повреждение раздавливанием
о Спиральный/косой перелом: торсионные силы
о Поперечный перелом: прямой удар
о Перелом пилона: осевое давление
о Отрывной перелом: чрезмерное сгибание или разгибание;
± вывих
о Повреждения зоны роста дистального межфалангового сустава:
— Конец сухожилия разгибателя прикрепляется к эпифизу; сухожилие глубокого сгибателя пальцев — к метафизу
— Чрезмерное сгибание приводит к тыльному смещению эпифизарного отломка при сгибании кончика фаланги
о Повреждение зоны роста в проксимальном межфаланговом суставе или пястно-фаланговом суставе:
— Коллатеральные связки проксимальной фаланги прикрепляются только к эпифизу
— Связки средней фаланги прикрепляются к эпифизу и прилежащему метафизу
— Обычно охватывает мизинец с медиальным угловым отклонением
• Вывих:
о Тыльный вывих проксимального межфалангового сустава: переразгибание с продольным сдавливанием (соударение с мячом)
о Ладонный вывих проксимального межфалангового сустава: ротационное продольное сдавливание (захват пальца работающей центрифугой для отжима белья)
о Вывих пястно-фалангового сустава большого пальца: резкое форсированное лучевое отклонение в результате падения на вытянутую руку с отведенным большим пальцем (например, при удерживании лыжной палки)
д) Клинические особенности:
1. Течение и прогноз:
• Многие переломы пальцев ведутся консервативно
• Повреждения могут рассматриваться как незначительные и поэтому ими пренебрегают, что приводит к:
о Деформации и неподвижности:
— Контрактура Вайнштейна: проксимальный межфаланговый сустав согнут при разогнутом дистальном межфаланговом суставе; разрыв центрального пучка разгибателя
— Деформация по типу шеи лебедя: проксимальный межфаланговый сустав разогнут с согнутым дистальным межфаланговым суставом после разрыва глубокого сгибателя пальцев (молоткообразный палец)
• Влияние возраста на исход:
о Внесуставной перелом:
— В возрасте 0-20 лет восстанавливается 88% нормальной подвижности
— В возрасте 60-70 лет восстанавливается <60% нормальной подвижности
• Другие аспекты, отрицательно влияющие на прогноз:
о Внутрисуставные переломы с размером отломка > 2 мм
о Оскольчатые переломы
о Нестабильные переломы со значительной деформацией
о Повреждение муфты из мягких тканей
2. Лечение перелома и вывиха пальца кисти:
• Часто достаточно закрытой репозиции/вправления, наложения шины и смежной фиксации (со смежным пальцем)
• Хирургическое вмешательство при:
о Нерепонируемых или открытых переломах
о Значительном смещении или патологическом вращении
о Спортсмены, которым необходимо вернуться в спорт
• Потенциальные осложнения:
о Несрастание
о Неправильное срастание с укорочением ± угловым отклонением
о Потеря подвижности
о Задержка разгибания проксимального межфалангового сустава
о Инфекция
е) Диагностическая памятка:
1. Следует учесть:
• «Укус борца»: прокалывающее повреждение с разрывом зубами кожи тыльной суставной капсулы пястно-фалангового сустава:
о Может привести к септическому артриту
о Чаще всего 3-й пястно-фаланговый сустав
2. Советы по интерпретации изображений:
• Вывих может быть временным, и частично вправляется при получении изображения
• Определяют источник оторванного отломка
3. Рекомендации по отчетности:
• Оценивают сопоставление: угловое отклонение, смещение, ротацию, длину диафиза
• Внутрисуставные переломы: определяют процент поврежденной суставной поверхности
• Выявляют повреждение ногтевого ложа
ж) Список использованной литературы:
1. Freilich AM: Evaluation and treatment of jersey finger and pulley injuries in athletes. Clin Sports Med. 34(1):151-66, 2015
2. Prucz RB et al: Finger joint injuries. Clin Sports Med. 34(1):99-116, 2015
3. Williams CS 4th: Proximal interphalangeal joint fracture dislocations: stable and unstable. Hand Clin. 28(3):409-16, xi, 2012
4. Lisle DA et al: MR imaging of traumatic and overuse injuries of the wrist and hand in athletes. Magn Reson Imaging Clin N Am. 17(4):639-54, vi, 2009
— Также рекомендуем «Признаки разрыва внутренней связки кисти»
Редактор: Искандер Милевски. Дата публикации: 19.10.2020
Оглавление темы «Лучевая диагностика травм.»:
- Рентгенограмма, КТ, МРТ при переломе и вывихе пальца кисти
- Признаки разрыва внутренней связки кисти
- Рентгенограмма, МРТ, УЗИ при разрыве внутренней связки кисти
- Признаки травмы треугольного фиброзно-хрящевого комплекса кисти
- Рентгенограмма, КТ, МРТ, УЗИ при травме треугольного фиброзно-хрящевого комплекса кисти
- Признаки нестабильности запястья
- Рентгенограмма, МРТ при нестабильности запястья
- Признаки травмы коллатеральной связки пальцев кисти
- Рентгенограмма, МРТ, УЗИ при травме коллатеральной связки пальцев кисти
- Признаки травмы сухожилия сгибателя кисти и пальцев
Источник
