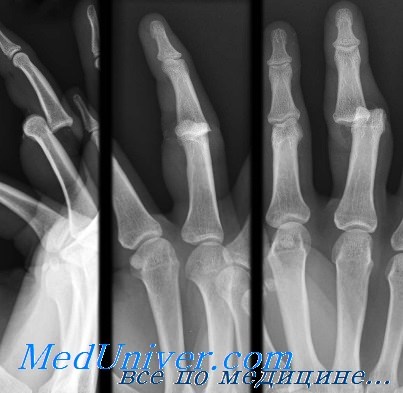
Вывих межфалангового сустава пальца кисти

Вывих пальца – устойчивое смещение суставных поверхностей костей, образующих один из суставов пальца. В результате смещения суставные поверхности утрачивают конгруэнтность (перестают совпадать друг с другом), движения в суставе становятся невозможными. Вывихи пальцев рук наблюдаются достаточно часто. Вывихи пальцев ног встречаются редко. Лечение осуществляют травматологи-ортопеды.
Причиной повреждения пальца руки обычно становится бытовая или спортивная травма: насильственное переразгибание или удар в область пальца. Вывих пальца ноги возникает вследствие прыжка или падения. .
В зависимости от уровня повреждения вывихи пальцев рук подразделяются на вывихи основной, средней и ногтевой фаланги. При вывихе основной фаланги ее суставная поверхность смещается относительно головки соответствующей пястной кости. При вывихе средней и ногтевой фаланги суставная поверхность дистально расположенной фаланги смещается по отношению к проксимальной. В зависимости от направления смещения выделяют тыльные, ладонные и боковые вывихи. Чаще всего наблюдается смещение кости в тыльную сторону. При вывихах пальцев стопы возможно повреждение в области межфалангового и плюснефалангового сустава. Дистальный сегмент может смещаться в подошвенную, тыльную или боковую сторону.
Вывих I пальца кисти
Может быть тыльным и ладонным, полным и неполным. Смещение к тылу образуется при разгибательном механизме травмы, смещение к ладони – при сгибательном. При тыльном вывихе сухожилие длинного сгибателя может смещаться и ущемляться между суставной поверхностью проксимальной фаланги и головкой пястной кости, затрудняя вправление. В момент травмы возникает резкая боль. Палец отечен, деформирован в области пястнофалангового сустава. Активные движения невозможны, при попытке пассивных движений определяется пружинящее сопротивление.
При тыльном вывихе палец укорочен, согнут в пястнофаланговом и разогнут в межфаланговом суставе. Область тенара выбухает, по ладонной поверхности прощупывается головка I пястной кости, по тыльной – суставная поверхность основной фаланги. При ладонном вывихе палец разогнут в обоих суставах и смещен в ладонную сторону. По тыльной поверхности пальпируется головка I пястной кости. Для подтверждения диагноза выполняют рентгенографию I пальца. При подозрении на ущемление сухожилия длинного сгибателя может быть назначена МРТ или КТ сустава.
Лечение свежего вывиха пальца амбулаторное, проводится в условиях травмпункта. Устранение вывиха пальца руки выполняют под местной анестезией. При тыльном вывихе травматолог несколько отводит палец и тянет его по оси, одновременно сдвигая проксимальную фалангу на головку пястной кости. Тяга может осуществляться при помощи петли из бинта или с использованием обычного захвата. Для того чтобы устранить ущемление сухожилия, палец поворачивают в локтевую сторону, одновременно сгибая ногтевую фалангу. После вправления осуществляют иммобилизацию лонгетой в течение 3 недель.
Если тыльный вывих не удается вправить из-за ущемившегося сухожилия, больного направляют в травматологическое отделение для открытого вправления. Операцию проводят под местной или проводниковой анестезией с использованием тыльно-лучевого доступа. Ущемленную капсулу рассекают, сухожилие сдвигают элеватором в сторону, после чего палец легко вправляется. Рану послойно ушивают и дренируют резиновым выпускником. Накладывают лонгету на 3 недели. Швы снимают через 10 дней.
Закрытое вправление ладонного вывиха также осуществляют с использованием тяги по оси. Палец вытягивают, разгибают и надавливают на головку пястной кости, сдвигая ее в ладонную сторону. Срок иммобилизации составляет 3 недели. После вправления при всех вывихах пальца, как ладонных, так и тыльных, назначают УВЧ. Трудоспособность восстанавливается через 4-5 недель.
Вывихи проксимальных фаланг II-V пальцев
Обычно возникают тыльные вывихи. Повреждение сопровождается резкой болью, деформацией, отеком мягких тканей. Движения в пястнофаланговом суставе невозможны, определяется пружинящее сопротивление. На ладони пальпируется головка соответствующей пястной кости, на тыле – суставная поверхность основной фаланги. Диагноз подтверждается при помощи рентгенографии пальцев кисти. Лечение амбулаторное – закрытое вправление под местной анестезией с последующей иммобилизацией в течение 3 недель. В этом периоде назначается УВЧ и функциональная терапия. Больничный лист закрывают через 4-5 недель.
Вывихи ногтевых и средних фаланг пальцев кисти
Обычно бывают тыльными, реже – боковыми. Пациента беспокоит резкая боль. Палец отечен, выявляется штыкообразная деформация в области поврежденного сустава. Движения невозможны. Иногда вывих сопровождается отрывом сухожилия разгибателя, при этом сухожилие обычно отрывается от места прикрепления вместе с небольшим костным фрагментом. Для подтверждения диагноза назначают рентгенографию пальцев кисти, при подозрении на отрыв сухожилия больного могут направить на КТ или МРТ кости. Лечение неосложненных вывихов амбулаторное. Палец вправляют под местной анестезией и накладывают гипс на 3 недели. Лечение осложненных вывихов осуществляют в стационаре. Поврежденное сухожилие разгибателя подшивают к кости в месте прикрепления, используя трансоссальные швы. Вывих пальца вправляют, рану ушивают. Иммобилизацию также проводят в течение 3 недель.
Прогноз при вывихах пальцев руки благоприятный, в абсолютном большинстве случаев объем движений полностью восстанавливается, боли в отдаленном периоде отсутствуют. Привычные вывихи пальцев возникают чрезвычайно редко. Несвоевременное обращение за медицинской помощью может приводить к развитию застарелого вывиха. В таких случаях одномоментное вправление невозможно, для восстановления конгруэнтности суставных поверхностей, стабилизации и разработки сустава приходится накладывать аппарат Волкова-Оганесяна. Исходом застарелого вывиха может стать артроз поврежденного сустава.
Вывихи пальцев стопы
Вывих пальцев стопы – достаточно редкая травма. Чаще наблюдаются вывихи дистальной фаланги I пальца, второе место занимают повреждения IV пальца, реже всего страдает III палец. Травма обычно возникает в результате непрямого воздействия (удар о твердый предмет, падение с высоты). Возникает резкая боль, характерная деформация, отек, ограничение функции, укорочение пальца и симптом пружинящей неподвижности. Диагноз подтверждается данными рентгенографии пальцев стопы. Лечение обычно амбулаторное – закрытое вправление вывиха пальца ноги. Манипуляцию по возможности следует провести до появления выраженного отека. Под местной анестезией травматолог осуществляет тягу по длине, используя захват, марлевую петлю или тонкую спицу, проведенную через дистальную фалангу. Одновременно врач давит на основание смещенной фаланги в направлении, противоположном смещению.
Если вывих не удается устранить, прибегают к открытому вправлению в условиях стационара. При нестабильности проводят трансартикулярную фиксацию спицей. При единичном вывихе для иммобилизации достаточно повязки, состоящей из нескольких слоев лейкопластыря. При множественных повреждениях необходимо наложение гипсовой повязки. Пациенту назначают УВЧ. Фиксацию продолжают 2-3 недели, трудоспособность восстанавливается через 3-4 недели. Прогноз благоприятный, в большинстве случаев движения сохраняются в полном объеме, опора не страдает, боли в отдаленном периоде отсутствуют.
Источник
Вывихи в межфалантовых суставах. Диагностика, лечениеВывих в проксимальном межфаланговом суставе (ПМФС) может произойти в любом из трех направлений — тыльном, ладонном или боковом. Тип вывиха определяется положением средней фаланги относительно проксимальной. Чаще всего, обычно во время спортивных игр с мячом, происходит тыльный вывих. Механизм травмы связан с переразгибанием в ПМФС. Смещение к тылу может явиться следствием повреждения только капсульно-связочного комплекса или может быть составным элементом переломовывиха. Значительное осевое воздействие увеличивает вероятность отрыва суставного края средней фаланги с ладонной стороны. Вправление вывиха достигают тракцией по оси за среднюю фалангу. Манипуляцию осуществляют под проводниковой анестезией. По окончании вправления следует выполнить рентгенологическое исследование, чтобы убедиться в точности репозиции, и провести пробу на боковое отклонение дистальных отделов для исключения повреждений коллатеральных связок. Пробы проводят как при полном разгибании в суставе, так и при 30° сгибании. Если сустав стабилен, то ранние движения должны страховаться шинированием. При выявлении нестабильности уточняют степень боковой девиации, после чего палец сгибают еще на 10° в ПМФС и накладывают фиксирующую шину по тыльной поверхности, которая препятствует разгибательным движениям. Еженедельно увеличивают угол разгибания на 10° до достижения полного разгибания средней фаланги. Ладонные вывихи в проксимальном межфаланговом суставе встречаются гораздо реже, чем тыльные, и могут быть двух разновидностей. При первом типе повреждающие силы воздействуют на выпрямленный палец и вызывают смещение основания средней фаланги в ладонную сторону с отрывом центральной ножки сухожильного растяжения. В таких случаях возможно закрытое вправление путем вытягивания по оси средней фаланги. Фиксирующую шину накладывают на шесть недель в положении разгибания в ПМФС, при этом дистальный межфаланговый ДМФС оставляют свободным для сгибания и разгибания.
Ко второму типу повреждений относится ротационный подвывих, который происходит под воздействием силы, приложенной к полусогнутому пальцу. Результатом становится расслоение центральной и боковой ножки сухожильного растяжения, а в образовавшуюся щель попадает выступ основания средней фаланги. Закрытое вправление может оказаться затруднительным, но можно попытаться согнуть пальцы в ПФС и ПМФС и осторожно сместить среднюю фалангу в правильное положение. При неудаче лучше перейти к вправлению открытым способом, чем повторять попытки закрытого вправления. Дальнейшая тактика, если не повреждена центральная ножка сухожильного растяжения, состоит в раннем восстановлении движений в фиксированном к соседнему пальцу положении. При разрыве центральной ножки лечение проводят как при любых повреждениях центрального сухожильного растяжения, а именно, накладывают на шесть недель фиксирующую шину при разогнутом ПМФС. Вывихи в боковую сторону являются результатом разрыва ладонной пластинки и одной из коллатеральных связок. В клинической картине преобладают отечность и болезненность на стороне поврежденной связки. Как правило, вывих относительно легко устраняется путем тракции и вправления средней фаланги. Фиксацию разогнутого пальца осуществляют гипсовой лонгетой в течение двух недель с последующими содружественными движениями с соседним пальцем. Вывихи в дистальном межфаланговом суставе чаще всего бывают тыльные и боковые, и во многих случаях являются открытыми повреждениями из-за тонкого слоя окружающих мягких тканей. Лечение закрытых повреждений выполняют тракцией по оси дистальной фаланги. Открытые вывихи вправляют на фоне начатой антибактериальной терапии и после надлежащей санации сустава. В отдельных случаях причиной невправимых вывихов становится интерпозиция проксимальной ладонной пластинки или сухожилия сгибателя. Иммобилизацию в течение одной недели осуществляют в положении легкого сгибания, после чего проводят содружественную фиксацию в прерывистом режиме еще на 1-2 недели. — Также рекомендуем «Повреждения кончика пальца и ногтевого ложа. Диагностика, лечение» Оглавление темы «Травмы верхней конечности»:
|
Источник
Вывихи пальцев в проксимальных и дисталъных межфаланговых суставах
Проксимальные и дистальные межфаланговые суставы II—III—IV—V пальцев — типичные блоковидные. Движения в них совершаются только по поперечной оси: сгибание и разгибание; суставная капсула довольно свободна, на тыльной и ладонной поверхностях имеются завороты, охватывающие проксимальную сочленяющуюся кость. С ладонной стороны суставная капсула подкрепляется ладонной пластинкой, с боков — коллатеральными связками.
В межфаланговых суставах вывихи бывают к тылу, к ладони и в сторону, чаще встречаются вывихи к тылу. Причины и механизм вывиха сходны с изложенными при вывихах в пястно-фаланговых сочленениях. Распознаются они также на основании анамнеза, характерной деформации (рис. 100, 101), ограничения функции, пружинящей неподвижности и данных рентгенографии.
Вскоре после травмы вправление вывиха в межфаланговом суставе достигается потягиванием за палец и надавливанием с тыльной стороны на смещенную фалангу. Труднее вправление вывиха в дистальном межфаланговом сочленении, что обусловлено неудобством манипуляции таким коротким рычагом, как дистальная фаланга.
Рис. 100. Закрытый вывих к тылу в проксимальном межфаланговом суставе указательного пальца правой кисти.
а — вид пальца до вправления (укорочение средней фаланги); б — схема с рентгенограммы: смещение средней фаланги к тылу.
Вывихи в межфаланговых сочленениях часто сопровождаются отрывным переломом на месте прикрепления коллатеральной связки. Эти повреждения рассматриваются в разделе переломов. Вправление вывихов межфаланговых суставов в более поздние сроки значительно труднее. Быстро развивающаяся контрактура с пролиферативными изменениями в околосуставных тканях и организацией кровоизлияния в суставе иногда препятствует и оперативному вправлению. Представляют трудности вправления и вывихи средней фаланги в ладонную сторону и вывихи в проксимальном межфаланговом суставе, сопровождающиеся повреждением коллатеральной связки, разрывом ладонной пластинки и центрального пучка разгибательного аппарата пальца. В таких случаях показано открытое вправление вывиха, восстановление целости связок и разгибательного аппарата пальца.
Рис. 101. Закрытый вывих в локтевую сторону в проксимальном межфаланговом суставе III пальца левой кисти.
а — вид пальца до вправления; б — схема с «рентгенограммы: смещение средней фаланги в проксимальном межфаланговом суставе в локтевую сторону.
Анализируя наш материал о закрытых вывихах в проксимальном и дистальном суставах пальцев, отмечаем: правильно распознаны вывихи в 91%, неправильно — в 9%, вправление производилось без обезболивания — в 37,4%, с обезболиванием новокаином — в 51,8%, в 10,8% историях болезней сведения неточны.
Опыт показывает, что восстановление функции кисти достигается труднее в сложных суставах (более двух сочленяющихся поверхностей) и суставах, имеющих сесамовидные кости. Очень большое влияние на исход оказывает время, прошедшее между травмой и вправлением вывиха.
Среднее число дней нетрудоспособности при закрытых вывихах суставов кисти — 10—12 дней (см. табл. 12).
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Источник
Описание
Пальцы являются
конечным отделом кисти, при этом все пальцы обозначаются при помощи
использования римских цифр и имеют собственные названия – большой палец (I),
указательный палец (II), средний палец (III), безымянный палец (IV), и конечно,
мизинец (V). Также на пальце находится тыльная, ладонная, внутренняя и наружная
сторона, при этом ногти располагаются непосредственно на тыльной поверхности.

Кости пальцев
(исключение составляет только большой палец) состоят из трех фаланг – ближе к
самой кисти расположена проксимальная, потом идет средняя, дальше дистальная
либо конечная. Все фаланги соединяются между собой уникальными межфаланговыми
суставами. На больших пальцах всего две фаланги – это проксимальная, а также
дистальная. Все основания проксимальных фаланг будут сочленяться с головками
самих пястных костей кисти, при этом они образуют пястно-фаланговые суставы.
Также на кожном покрове
ладонной поверхности каждого пальца расположено довольно большое количество
потовых желез. На этой поверхности нет сальных желез и волос, а сама подкожная
клетчатка пальцев будет разделяться при помощи соединительнотканных перемычек,
которые идут от кожи непосредственно к надкостнице фаланг. Значительно тоньше
будет кожа, которая находится на тыльной поверхности, а область не только
проксимальной, но и средней фаланги будет покрыта волосяным покровом.
Сухожилия мышц
прикрепляются непосредственно к костям фаланг – глубокого и поверхностного
сгибателей пальцев. На большом пальце расположены свои мышцы, а именно длинный
и короткий сгибатели. Общие разгибатели существуют для безымянного и среднего
пальцев, а отдельные для мизинца, указательного и большого пальцев.

Чаще всего встречается
именно травматический вывих пальцев кисти. Данный вид вывиха представляет из
себя полное смещение суставных концов самих костей пальца, которые могут
возникать в результате получения серьезной травмы. Вывих пальцев кисти будет
сопровождаться образованием разрыва и суставной капсулы, а также связок. Если
произошло неполное смещение суставных поверхностей, этот вид вывиха носит
название неполного вывиха либо подвывиха.
Практически во всех
случаях получение вывиха пальцев кисти происходит в результате получения
внезапного и довольно сильного сокращения мышц, а также после получения
серьезной непрямой травмы.
Вывихнутой считается
дальняя либо периферическая область конечности. Также врачи различают свежие
вывихи, в том случае если прошло не более двух дней после получения травмы,
несвежие, примерно три либо четыре недели после получения травмы, застарелые,
если после травмы прошло более четырех недель.
Существуют невправимые
вывихи, в том случае, если между суставных поверхностей в результате вывиха
оказались мягкие ткани, расположенные рядом, а также привычные вывихи, то есть
тот вид травмы, который постоянно повторяется, открытые и закрытые вывихи, если
произошло повреждение либо отсутствует повреждение кожного покрова.
Различаются осложненные
вывихи, которые могут сопровождаться переломами либо серьезным повреждением нервов,
а также кровеносных сосудов, и конечно, подвывихами и неосложненными вывихами.
Крайне редко
встречаются вывихи пальцев кисти, но в то же время наиболее частым является
именно вывих большого пальца, который происходит в области пястно-фалангового
сустава. Также сегодня различаются вывих большого пальца кнаружи, к ладони, и
конечно, к тыльной поверхности. В то же время может происходить смещение
проксимальной фаланги непосредственно к тылу кисти.

Данный вид вывиха
пальца руки может произойти в результате довольно резкого и сильного разгибания
самого большого пальца во время падения на руку. В это время происходит
соскальзывание проксимальной фаланги на тыльную поверхность первой пястной
кости. В этом случае происходит вход ее головки непосредственно в разрыв
капсулы именно на ладонной поверхности.
Это положение может
сопровождаться образованием характерных пружинящих фиксаций, то есть во время
выполнения пассивных движений в области сустава происходит легкое пружинящее
сопротивление (выполненных либо другой рукой, либо другим человеком).
Сама проксимальная
фаланга будет располагаться практически под прямым углом относительно пястной
кости, а дистальная фаланга сгибается примерно под таким же углом. В этом
случае становится возможным не только увидеть, но и прощупать головку первой
пястной кости непосредственно на ладонной поверхности.
Чаще всего происходит
образование вывиха непосредственно в межфаланговых суставах, а также вывихи,
которые образуются в суставе между костью основной фаланги и пястной костью
пальца.
Довольно часто
встречается именно вывих первого пальца, при этом причиной, которая способна
спровоцировать его образование может стать чрезмерное разгибание самого пальца,
значительно реже этот вид вывиха происходит в результате сильного сгибания
пальца. Этот вид вывиха будет сопровождаться образованием характерной
деформации, а также появляется довольно сильная и резкая боль в области
повреждения и отек. Становятся полностью невозможными все движения в области
травмированного сустава.
Вправление данного вида
вывиха происходит благодаря тяге за поврежденный палец. При условии ущемления
расположенных рядом мягких тканей становится невозможным осуществить вправление
вывиха таким методом. В этом случае есть необходимость в проведении
незамедлительного оперативного вправления вывиха.
Симптомы
Образование вывиха большого пальца руки может
произойти в результате того, что будет получен прямой удар непосредственно по
кончику пальца, например, это становится возможным во время игры в баскетбол
либо волейбол.
К тому же вывих сустава пальца, на сегодняшний день,
является одной из наиболее распространенных травм среди профессиональных
спортсменов. Однако, бывают случаи, что данный вид травмы возможен в результате
падения непосредственно на руку – риск травмирования значительно увеличивается,
если человек будет падать с раскрытой ладонью.

В результате того, что произойдет случайное
повреждение пальца, во время которого образовался вывих сустава, существует
вероятность того, что будет значительно изменен и внешний вид самого
пострадавшего органа, то есть пальца.
Внешние признаки образования вывиха пальца будут
довольно ярко выражены, благодаря чему становится достаточно легко
диагностировать данный вид травмы. Итак, основными симптомами вывиха пальца
кисти является то, что происходит его внешняя деформация, ведь кости, которые
находятся в его составе, примут не естественное положение.
До того, как пострадавший будет доставлен в
поликлинику и получит квалифицированную медицинскую помощь и до начала
проведения осмотра, существует вероятность того, что произошел не только вывих,
но и перелом либо серьезное растяжение.

К числу основных признаков вывиха пальца кисти
относится и появление довольно сильных болезненных ощущений, проявляющихся в
области повреждения. При этом боль будет значительно увеличиваться во время
попытки совершить даже малейшее движение поврежденным пальцем, и конечно, во
время прикосновения к травме. Также происходит отек пальца и ярко выраженная
деформация в области повреждения.
Диагностика
Практически во всех случаях диагностировать наличие
вывиха пальца кисти становится возможным в результате тщательного осмотра
пострадавшего. Однако, в случае подозрения на наличие подвывиха, могут
понадобиться дополнительные клинические исследования.

Всегда конечной методикой исследования становится
проведение рентгенографии, так как благодаря полученному снимку станет
возможным установить не только окончательный, но и максимально точный диагноз
пострадавшему.
Профилактика
В основе профилактики получения такой травмы, как
вывих пальца кисти, лежит соблюдение техники безопасности во время занятий
спортом.
Лечение
Только после того, как будет поставлен окончательный
диагноз и определен вид вывиха, что становится возможным благодаря проведению
рентгена, врач выбирает методику лечения. Также есть необходимость исключения
вероятности наличия перелома в области повреждения, так как в этом случае
понадобится проведение более серьезного лечения.
Чаще всего вправление вывиха проводится при помощи
использования закрытого способа. Данная процедура проводится под действием
местного обезболивания. Непосредственно на поврежденную фалангу пальца будет
накладываться специальная петля, выполненная из тесемки (при этом ширина
тесемки практически полностью равна именно высоте поврежденной фаланги), после
чего проводится втягивание фаланги непосредственно вдоль здоровых пальцев.

При этом проводится одновременное переразгибание
пальца непосредственно в пястно-фаланговом суставе, а также врач проводит
давление именно на головку первой пястной кости (направление давления должно
быть в тыльную, то есть противоположную сторону).
После того, как суставная поверхность самой
проксимальной фаланги пальца скользнет непосредственно по верхушке головки
пястной кости, сам врач должен будет согнуть поврежденный палец именно в
пястно-фаланговом суставе. Дальше на поврежденный палец будет накладываться
специальная гипсовая повязка – начиная с области локтя и вплоть до середины
ногтя большого пальца, а также пястно-фалангового сустава остальных пальцев.
Гипс снимается примерно через три недели, после чего
больному назначается специальная лечебная гимнастика, а также массаж, и
конечно, физиотерапевтические процедуры. Уже через месяц или полтора, после
осуществления вправления вывиха, происходит полное восстановление
работоспособности и можно возвращаться к привычному образу жизни.
Стоит помнить, что строго запрещено проводить
самостоятельное вправление вывихов, так как неквалифицированные действия могут
в результате привести к появлению более серьезных осложнений.
Источник