Вывих бедер по наследству
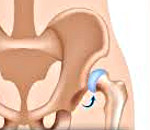

Фото: Derek Thomson
Работами проф. Ратнера А.Ю. и соав. (1974, 1975, 1978, 1985, 1990) убедительно показано, что родовая травма часто являются причиной дальнейших многочисленных нарушений у ребёнка, включая ортопедических. Одним из таких нарушений является вывих бедра у ребёнка.
В 1994 году заведующий кафедрой детской неврологии Казанского ГИДУВа, заслуженный деятель науки РФ и республики Татарстан профессор Александр Юрьевич Ратнер ушёл из жизни. К сожалению его работы не всем доступны, а многим врачам и не известны. Частично восполним этот пробел, ознакомив с воззрениями проф. Ратнера А.Ю. и соав. на тему причин вывиха бедра у детей (по А.Ю. Ратнер. Неврология новорожденных. 7 издание. М. Лаборатория знаний, 2020 и А.Ю. Ратнер. Родовые повреждения спинного мозга у детей. Казань. Издательство Казанского университета. 1978).
История вопроса
В известной монографии на тему вывихов бедра О.Барта (1972) указано: “Несмотря на рост наших знаний, этиология заболевания не установлена до сих пор”. “Вопрос о патогенезе вывихов бедра является предметом живейшего спора” — писал Э.Э. Андерс.
А.А. Бобров в своём учении о вывихах (1896) указывал, ссылаясь на Гиппократа, настаивал на том, что “грубые и неумелые действия акушерки приводят к родовым вывихам, и что родовой вывих нужно непременно отмечать”. Humbert в 1838 году предполагал возможность развития вывиха бедра в результате “врожденного полиомиелита”, под которым с современных позиций следует скорее понимать нижний вялый парапарез, который в большинстве случаев имеет не инфекционную природу, а является следствием родовой травмы с повреждением спинного мозга ребёнка.
Guerin (1880) изучая изменения в мышцах, окружающих тазобедренный сустав, установил определённую патологию, которую объяснял “отставанием в развитии центральной нервной системы”, то есть расценивал вывихи как нейрогенные.
Тазовое или головное?
В.О. Маркс писал: “Среди младенцев, родившихся тазовым концом вперёд, вывих встречается в 10 раз чаще”. Muller и Seddon (1953) наблюдали 95 детей с врождённым вывихом бедра и 40 из них были рождены из тазового предлежания. Это привело авторов к убеждению: “имеется фактор, ответственный за высокую пропорцию ягодичных родов, связанных с вывихами бедра”.
З.Я. Ляндерс в 1939 году указывал: “Весьма большой интерес имеет вопрос о существовании связи между механизмом родового акта, или вернее говоря родоразрешением в ягодичном предлежании и вывихом в тазобедренном суставе. Наличие указаний на длительный родовой акт в ягодичном предлежании с таким вмешательсом, как тракция за ножку, неизбежно приводит к вывиху…”. Н.А. Новаченко в 1966 высказывает такое же мнение: “Почти каждый ребёнок, родившийся в ягодичном предлежании, имеет врождённый вывих бедра”.
Госпитальные или домашние роды?
Jones и Wood (1974) утверждают: “осложнённые роды, особенно ягодичные, вызывают более высокий процент неонатальной несостоятельности бёдер у новорожденных. При родах в госпитале патология в тазобедренном суставе была найдена в 50% случаев, при родах на дому с помощью семейных врачей несостоятельность бедра обнаруживалась только в 28% случаев”. Получается неожиданный вывод, что частота врожденного вывиха бедра у ребёнка зависит не только от предлежания плода (учащается в ягодичном предлежании), но и от того, где происходили роды — в стационаре, или на дому (А.Ю. Ратнер).
Миатонический синдром
Многие авторы обращают внимание на то, что у детей с вывихом бедра имеется диффузная мышечная гипотония. Сугубо ортопедические объяснения развития вывиха бедра на фоне “первичного расслабления связочного аппарата” и “мышечной вялостью” не выдерживают критики и должны сегодня рассматриваться с позиций представлений о миатоническом синдроме.
В 1896 году А.А. Бобров писал: Предполагающей причиной к образованию вывиха бедра является слабость мышц, которые своим сокращением могли бы противодействовать образованию вывиха”. Carter и Wilkinson придерживаются мнения, что “общая суставная вялость является важным предрасполагающим фактором в патогенезе вывиха бедра”. А.Т. Осьминина и Р.Л. Горбунова (1986) в подобных случаях пишут о “слабости связочного аппарата тазобедренного сустава”.
Важно, что перечисленные выше авторы приходят к мнению, что описываемые вывихи бедра — атонические. Именно гипотонией мышц объясняют многие ортопеды частые неудачи при оперативном лечении вывихов бедра.
Нейрогенный характер вывихов
В.И. Фишкин (1956), А.С. Ланцетова (1961), Sommerville (1959), Sharrard (1959), Jones (1962) описывали вывихи бедра у пациентов с параличами ног, объясняя вывих не собственно параличом, а присущей ему гипотонией мышц. Н.С. Брайловская (1959) указывает на то, что при параличах мышц нижних конечностей возникают разболтанные суставы “coxa laxans” и паралитические вывихи и подвывихи. Е.Н. Синицына и Н.Ф. Удалова (1972) описывали вторичные изменения в тазобедренных суставах у детей, перенёсших полиомиелит.
Jones в 1926 году писал: “Вялый паралич — условие, предрасполагающее к вывиху”. Sharrard (1959) обследовал 80 детей с нижним вялым парапарезом и у 75 из них обнаружил вывихи и подвывихи в тазобедренных суставах. Сообщения о первичном поражении спинного мозга и вторичных изменениях в суставах публиковали Hayers (1964), Chirls и Falla (1967), London (1975) и др.
Исследования А.Ю.Ратнера
А.Ю. Ратнер и соав. обследовали 283 ребёнка, находившихся под наблюдением по поповоду вывиха, или подвывиха бедра. Более чем у половины (172 из 283 детей) неврологической патологии обнаружено не было, но у 111 детей с патологией тазобедренных суставов неврологические нарушения не вызывали сомнений. Это было 2 основных неврологических синдрома: нижний вялый моно- и парапарез и натальный миатонический синдром.
Две трети этих пациентов родились с различными акушерскими осложнениями. Четверть из них родились из тазового предлежания. Половина детей не прикладывалась к груди сразу после рождения в связи с тяжестью состояния, что подтверждает натальную патологию. Только у 5 из 111 детей при первичном ортопедическом осмотре в роддоме была заподозрена патология тазобедренного сустава, у остальных детей ни вывихов, ни подвывихов при рождении обнаружено не было. У 44 человек изменения в суставе были выявлены к исходу первого года жизни, а у 62 детей вывихи были замечены в более старшем возрасте. Важно, что у всех этих 62 больных при внимательном осмотре изменения в суставе оказались двусторонними.
Ретроспективная оценка физического развития этих пациентов выявила наличие слабости в ногах у детей, необычную позу ног по типу “позы лягушки”, дети позднее начинали ходить. Это показывает важность проведения тщательного неврологического обследования детей с задержкой темпа двигательного развития.
У половины основной группы обследуемых удалось выявить нижний вялый парапарез, свидетельствующий о натальной травме спинного мозга на уровне поясничного утолщения. В данном случае важно оценивать имеется ли парез в ноге, или нет, с учетом того, что в ортопедической литературе безо всяких на то оснований симптомы вялого паралича в ноге считаются типичными признаками вывиха или подвывиха бедра. Единственное верно то, что выявление вялого пареза в ногах с большой долей вероятности указывает на возможное существование вывиха в гомолатеральном тазобедренном суставе.
Симптомы вялого, или смешанного пареза
У таких детей обращает на себя внимание недостаточный объём движений в ногах, “вялость” ног, в более выраженных случаях ноги располагаются в “позе лягушки”. Характерна рекурвация в коленных суставах в связи с выраженной гипотонией мышц ног. Тонус мышц в дистальных отделах ног может быть различным: в более типичных случаях тонус снижен, стопа может быть приведена к голени, проявляя симптом “пяточных шпор”.
Другой вариант — тонус может быть даже повышен, так как ишемия в бассейне артерии Адамкевича никогда не ограничивается только зоной поясничного утолщения, но распространяется и выше на супрасегментарные отделы, захватывая пирамидные пути. Получается характерное сочетание: диффузная гипотония проксимальных отделов мышц бедра и локальный гипертонус дистальных. Такой — смешанный — парез ног типичен именно для натально обусловленного ишемического поражения спинного мозга.
Асимметрия складок
Асимметрия бедренных складок — симптом считающийся типовым для вывиха бедра является проявлением гипотрофии мышц, то есть признаком вялого пареза, следствием которого и является вывих бедра.
Симптом щелчка
В ортопедической литературе характерным признаком вывиха бедра является симптом “щелчка” — щелчок при попытке развести бёдра у ребёнка. Здесь уместно провести аналогию с акушерскими параличами рук, где у детей с грубыми вялыми парезами руки типичным считается симптом “щелчка Финка”, фактически являющийся признаком атонического подвывиха в плечевом суставе.
Симптом кукольной ножки
У детей с нижним вялым парапарезом нередко встречается симптом “кукольной ножки”: нога кажется как бы приставленной к ягодице, как у куклы, ягодичная складка при этом углублена и простирается значительно латеральнее обычного. Несмотря на относительную редкость этот симптом может помочь заподозрить вялый парез ноги и, следовательно, предположить возможность развития вторичных изменений в тазобедренном суставе.
Симптом распластанного живота
Симптом распластанного живота (Fontan, 1964) встретился в 20% исследуемых детей с вывихом бедра и вялым парезом той же ноги. Он заключается в дряблости, гипотонии мышц брюшной стенки. Hellsrom (1968) писал, что “расслабление брюшных мышц позволяет предположить вовлечение в процесс нижнего отдела грудной части спинного мозга”. А.Ю. Ратнер и соав. своими наблюдениями подтверждают важность этого симптома.
Утиная походка
Обычно у детей, страдающим врожденным вывихом бедра описывается типичная “утиная походка”, хотя с неврологических позиций такая походка в неменьшей степени характерна и для больных с миопатией и других пациентов, имеющих слабость мышц тазового пояса. такая же походка имеется у детей получивших родовую травму поясничного утолщения спинного мозга вследствие диффузного снижения мышечного тонуса в ягодичных мышцах и ногах. У некоторых пациентов “утиная походка” своеобразно сочетается с элементами степажа в связи с преобладанием пареза в дистальных отделах ног.
Косолапость
У детей имеющих нижний вялый парапарез нередко обнаруживается и косолапость. Это особенно ярко видно когда вялый парез сочетается с пирамидной симптоматикой в той же ноге, что типично для спинальной патологии. Сочетание гипотонии большей части мышц ноги с локальным гипертонусом других мышц приводит к косолапости. В клинике проф. А.Ю. Ратнера работами О.В. Никогосовой (1991) проблема нейрогенной косолапости была изучена достаточно подробно.
Гипотрофия мышц
Гипотрофия паретичных мышц у таких пациентов является типичной особенностью вялого пареза. Вот почему оценка трофики у пациентов с патологией в тазобедренных суставах очень важна, особенно в тех случаях, когда врач должен взять на себя смелость решить вопрос, является ли обнаруженный ортопедом вывих первичным, врождённым, или первична неврологическая симптоматика, а вывих развивается вторично.
По мнению А.Ю. Ратнера и соав. не менее чем у трети, а может быть и чаще, всех детей с подозрением на врожденный вывих или подвывих бедра выявляются натально обусловленные неврологические нарушения, приводящие к вторичным, нейрогенным, атоническим изменениям в тазобедренном суставе.
Основных вариантов нейрогенных вывихов два:
- в одних случаях имеется натальная патология поясничного утолщения спинного мозга, проявляющаяся себя нижним парапарезом,
- при втором варианте наблюдаются последствия натального повреждения шейного отдела позвоночника и позвоночных артерий с ишемией ретикулярной формации ствола мозга, в результате чего развивается грубая диффузная мышечная гипотония.
При первом варианте грубая гипотония мышц выявляется только в ногах, при втором — она диффузна, но в обоих случаях спустя время — от нескольких недель до многих месяцев, то есть отсроченно, вследствие гипотонической «разболтанности» суставов развиваются вторичные изменения в тазобедренных суставах, которые раньше относили к разряду врождённых.
Литература
- А.Ю. Ратнер. Неврология новорожденных. 7 издание. М. Лаборатория знаний, 2020
- А.Ю. Ратнер. Родовые повреждения спинного мозга у детей. Казань. Издательство Казанского университета. 1978
Врач-остеопат Арсений Гуричев
Источник

Врожденный вывих бедра — это вывих головки бедренной кости из вертлужной впадины, обусловленный врожденной неполноценностью сустава Недиагностированный в грудном возрасте вывих бедра проявляется хромотой ребенка при первых попытках самостоятельной ходьбы. Наиболее эффективно консервативное лечение врожденного вывиха бедра у детей первых 3-4-х месяцев жизни. При его неэффективности или запоздалой диагностике патологии проводятся оперативные вмешательства. Отсутствие своевременного лечения врожденного вывиха бедра приводит к постепенному развитию коксартроза и инвалидизации больного.
Общие сведения
Дисплазия тазобедренного сустава и врожденный вывих бедра – различные степени одной и той же патологии, возникающей вследствие нарушения нормального развития тазобедренных суставов. Врожденный вывих бедра является одними из самых часто встречающихся пороков развития. По данным международных исследователей этой врожденной патологией страдает 1 из 7000 новорожденных. Заболевание поражает девочек примерно в 6 раз чаще, чем мальчиков. Одностороннее поражение встречается 1,5-2 раза чаще двустороннего.
Дисплазия тазобедренного сустава – серьезное заболевание. Современная травматология и ортопедия накопила достаточно большой опыт диагностики и лечения этой патологии. Полученные данные свидетельствуют о том, что при отсутствии своевременного лечения болезнь может привести к ранней инвалидизации. Чем раньше начинают проводить лечение, тем лучше будет результат, поэтому при малейшем подозрении на врожденный вывих бедра необходимо как можно быстрее показать ребенка врачу-ортопеду.
Врожденный вывих бедра
Классификация
Выделяют три степени дисплазии:
- Дисплазия тазобедренного сустава. Суставная впадина, головка и шейка бедра изменены. Нормальное соотношение суставных поверхностей сохраняется.
- Врожденный подвывих бедра. Суставная впадина, головка и шейка бедра изменены. Соотношение суставных поверхностей нарушено. Головка бедра смещена и находится около наружного края тазобедренного сустава.
- Врожденный вывих бедра. Суставная впадина, головка и шейка бедра изменены. Суставные поверхности разобщены. Головка бедра находится выше суставной впадины и в стороне от нее.
Симптомы
Тазобедренные суставы расположены достаточно глубоко, покрыты мягкими тканями и мощными мышцами. Непосредственное исследование суставов затруднено, поэтому патологию выявляют, в основном, на основании косвенных признаков.
- Симптом щелчка (симптом Маркса-Ортолани)
Выявляется только у детей в возрасте до 2-3 месяцев. Малыша укладывают на спину, его ножки сгибают, а затем аккуратно сводят и разводят. При нестабильном тазобедренном суставе происходит вывихивание и вправление бедра, сопровождающееся характерным щелчком.
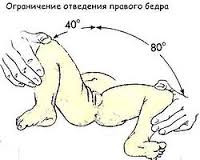
- Ограничение отведения
Выявляется у детей до года. Ребенка укладывают на спину, его ножки сгибают, а затем без усилия разводят в стороны. У здорового ребенка угол отведения бедра равняется 80–90°. Ограничение отведения может свидетельствовать о дисплазии тазобедренного сустава.
Следует учитывать, что в некоторых случаях ограничение отведения обусловлено естественным повышением мышечного тонуса у здорового ребенка. В этой связи большее диагностическое значение имеет одностороннее ограничение отведения бедер, которое не может быть связано с изменением тонуса мышц.
- Укорочение конечности
Ребенка укладывают на спину, его ножки сгибают и прижимают к животу. При односторонней дисплазии тазобедренного сустава выявляется несимметричность расположения коленных суставов, вызванная укорочением бедра на пораженной стороне.
- Асимметрия кожных складок
Ребенка укладывают сначала на спину, а затем на живот для осмотра паховых, ягодичных и подколенных кожных складок. В норме все складки симметричны. Асимметрия является свидетельством врожденной патологии.
- Наружная ротация конечности
Стопа ребенка на стороне поражения вывернута кнаружи. Симптом лучше заметен, когда ребенок спит. Необходимо учитывать, что наружная ротация конечности может выявляться и у здоровых детей.
- Другие симптомы
У детей в возрасте старше 1 года выявляется нарушение походки («утиная походка», хромота), недостаточность ягодичных мышц (симптом Дюшена-Тренделенбурга) и более высокое расположение большого вертела.
Диагноз этой врожденной патологии выставляется на основании рентгенографии, УЗИ и МРТ тазобедренного сустава.

Rg правого тазобедренного сустава. Врожденный вывих бедра. Головка бедренной кости (красная стрелка) ремоделирована, уплощена, смещена краниально. Вертлужная впадина (синяя стрелка) недоразвита.
Осложнения
Если патологию не лечить в раннем возрасте, исходом дисплазии станет ранний диспластический коксартроз (в возрасте 25-30 лет), сопровождающийся болями, ограничением подвижности сустава и постепенно приводящий к инвалидизации больного. При не излеченном подвывихе бедра хромота и боли в суставе появляются уже в возрасте 3-5 лет, при врожденном вывихе бедра боли и хромота возникают сразу после начала ходьбы.
Лечение врожденного вывиха бедра
- Консервативная терапия
При своевременном начале лечения применяется консервативная терапия. Используется специальная индивидуально подобранная шина, позволяющая удерживать ножки ребенка отведенными и согнутыми в тазобедренных и коленных суставах. Своевременное сопоставление головки бедра с вертлужной впадиной создает нормальные условия для правильного развития сустава. Чем раньше начинается лечение, тем лучших результатов удается добиться.
Лучше всего, если лечение начинается в первые дни жизни малыша. Начало лечения дисплазии тазобедренного сустава считается своевременным, если ребенку еще не исполнилось 3 месяца. Во всех остальных случаях лечение принято считать запоздалым. Тем не менее, в определенных ситуациях консервативная терапия достаточно эффективна и при лечении детей старше 1 года.
- Оперативное лечение
Самые хорошие результаты при хирургическом лечении данной патологии достигаются, если ребенок был прооперирован в возрасте до 5 лет. В последующем, чем старше ребенок, тем меньшего эффекта стоит ожидать от операции.
Операции при врожденном вывихе бедра могут быть внутрисуставными и внесуставными. Детям, не достигшим подросткового возраста, проводят внутрисуставные вмешательства. В процессе операции углубляют вертлужную впадину. Подросткам и взрослым показаны внесуставные операции, суть которых заключается в создании крыши вертлужной впадины. Эндопротезирование тазобедренного сустава проводится в тяжелых и поздно диагностированных случаях врожденного вывиха бедра с выраженным нарушением функции сустава.
Источник
