Внутримозговая гематома консервативное лечение
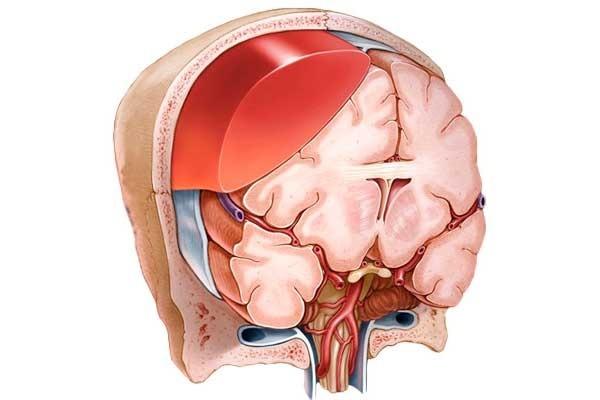
Внутримозговой гематомой (ВМГ) называют скопление крови на ограниченном участке вещества мозга, произошедшее из-за нарушения целостности церебрального сосуда. Провоцируют патологическое состояние слабые или травмированные внутримозговые артерии или вены, которые, разорвавшись, стали испускать кровь во внутричерепное пространство. Полость ВМГ может быть заполнена жидкой или свернувшейся кровью, либо кровянистой субстанцией с примесью мозгового детрита (размозженных фрагментов тканей мозга).
Схематичное изображение большой гематомы.
Церебральные гематомы бывают единичными и множественными, односторонней и двусторонней локализации, острыми, подострыми и хроническими. В хроническую форму они переходят уже спустя 21 день после случившейся геморрагии. Триггерами патогенеза чаще выступают последствия артериальной гипертонии и атеросклероза (70%-80% случаев), аневризм и сосудистых мальформаций, механических интракраниальных повреждений вследствие ЧМТ.
Внутримозговые гематомы представляют серьезную угрозу здоровью и жизни пациента, поскольку структурообразующие ткани головного мозга в месте локализации очагов подвергаются сдавливанию, дислокации, отеку и некрозу. Без адекватной терапии патология может привести к грубейшим морфологическим и функциональным поражениям мозга, нередко необратимого характера. При ВМГ любого генеза риски инвалидности и смертности слишком высоки: инвалидизация затрагивает до 70% выживших пациентов, вероятность летального исхода составляет 25%-50%.
Классификация внутримозговых гематом
Внутримозговые гематомы в нейрохирургии и неврологии классифицируют по расположению и объемам. По расположению диагностируются следующие виды ВМГ:
- медиальные (10%) – размещены кнутри от внутренней капсулы, определяются в зоне таламуса и гипоталамуса с возможным распространением в средний мозг и желудочки ГМ;
- латеральные (самые частые, составляют порядка 50%-55% от всех гематом) – расположены кнаружи от внутренней капсулы, локализуются преимущественно в районе скорлупы, нередко распространяясь на уровень семиовальных центров и островковой доли;
- лобарные (15%)– сосредоточены под корой больших полушарий в субкортикальном белом веществе, обычно в пределах одной доли (затылочной, височной, лобной или теменной);
- мозжечковые(10%) – располагаютсяв области правой/левой гемисферы мозжечка или червеобразной структуры (при поражении червя нередко возникает прорыв гематомы с попаданием содержимого в 4 желудочек, что становится причиной развития окклюзионной гидроцефалии);
- внутристволовые(6%-9%) – образуются в стволе головного мозга, как правило, чаще такие гематомы поражают структуры варолиева моста по типу геморрагического пропитывания;
- смешанные – одновременно охватывают несколько внутримозговых анатомических структур (например, подкорковое белое вещество, базальные узлы основания конечного мозга и таламус), либо ВМГ сочетается с субдуральными видами гематом.
Важным диагностическим показателем, который сыграет предопределяющее значение в выборе лечебного алгоритма, – размер, или объем образовавшейся гематомы. По объему различают следующие типы внутримозговых гематом:
- малые – менее 40 см³;
- средние – 40-60 см³;
- большие – 60-80 см³;
- гигантские – более 80 см³.
Вторичные осложнения в виде возрастающей компрессии, деформации, отекания и смещения мозга могут происходить при кровяных сгустках не только крупных, но и средних размеров. В некоторых случаях, особенно если сопутствовал ушиб мозга, для создания масс-эффекта может быть достаточно геморрагического компонента и в 30 см³.
Клинические признаки при ВМГ
Клиническая картина внутримозговых гематом начинается с внезапного начала криза, характерного для кровоизлияния в мозг. Кровоизлиянию чаще предшествует высокое артериальное давление или травма головы. В острый период наблюдаются типичные симптомы:
- резкая, интенсивно выраженная головная боль;
- головокружение, потеря сознания;
- тошнота, рвота;
- тяжелое хриплое дыхание;
- нарушение частоты сердечных сокращений;
- развитие гемипареза на противоположной от ВМГ стороне с возможным перерастанием в гемиплегию (чаще в ноге, руке, лицевой мускулатуре);
- коматозное состояние.
Выраженность симптомов зависит от масштабов и локализации гематомы. С течением патологии наблюдается прогрессирование неврологического дефицита с преобладанием двигательных, чувствительных, речевых, мыслительных расстройств. У больных с гематомами внутримозговой локации зачастую беспокоят судороги по эпилептическому типу, ригидность мышц затылка и шеи, нарушения координации и синдромом оглушения сознания различной степени тяжести. Часто возникают зрительные расстройства (мидриаз, выпадение полей, односторонняя гемианопсия, птоз, пр.), брадикардия, проблемы с памятью, психические отклонения.
Чтобы дать четкое обоснование происходящим симптомам, нужно провести качественную инструментальную диагностику мозга посредством способов церебральной визуализации. Без нормального обследования мозга невозможно вынести окончательное заключение по диагнозу, его тяжести и локализации, нельзя выбрать метод лечения и сформировать представление о прогнозах исхода.
Диагностика гематомы в структурах мозга
В постановке диагноза клиническую ценность представляет нейровизуализация. В качестве первоначального исследования головного мозга назначают компьютерную томографию. Этот недорогой способ позволяет быстро и легко определить наличие крови в веществе ГМ, расположение и объем сгустка. Информативность КТ наиболее высокая, когда с момента появления гематомы прошло 2-3 недели (максимум 5 нед.). До этого времени участок ВМГ имеет самую повышенную плотность, что облегчает диагностику и можно ограничиться одной КТ.
МРТ.
По мере старения очага (в среднем через 14-21 сутки) плотность геморрагической массы сокращается, она становится изоплотной, то есть приближенной к нормальным мозговым тканям. В этот период и позже качественные сведения о внутримозговой гематоме и состоянии мозга уже может предоставить сугубо магниторезонансная томография.
Дополнительно часто рекомендуют пациенту пройти ангиографию ГМ. Эта методика не располагает нужным потенциалом для верификации ВМГ. Но ангиография сосудов мозга определяет интенсивность и распространение ангиоспазма, позволяет исключить или подтвердить факт причастности к развитию ВМГ сосудистой мальформации или артериальной аневризмы.
Методы лечения внутримозговой гематомы
Для лечения мозговых гематом применяются консервативная терапия или нейрохирургическая операция. Рекомендациями по консервативному устранению гематомы являются:
- незначительные размеры очага (≤ 40 куб. см.) без выраженного проявления симптомов, без клинических признаков вклинения и дислокации;
- старческий возраст пациента (от 75 лет и старше);
- нецелесообразность хирургии ввиду высокого риска неблагоприятного исхода (н-р, масштабная геморрагия в доминантном полушарии или с обширным неврологическим поражением);
- тяжелое состояние свертывающей системы крови, сепсис;
- сахарный диабет в стадии декомпенсации, неуправляемая гипертензия.
Консервативно проблему решают компетентные врачи-неврологии и нейрореаниматологи. Лечебный план разрабатывается строго индивидуально. Он может предполагать базисное противоишемическое, гипотензивное лечение, сокращение отека мозга осмодиуретиками, терапию гемостатиками и нейропротекторами.
Хирургические способы для удаления ВМГ
Оперативное вмешательство показано в большинстве случаев. Его основная цель – спасение жизни человека и нормализация неврологического статуса. Применение операции оправдано при следующих состояниях:
- гематомы любых размеров, сопровождающиеся выраженным масс-эффектом, водянкой мозга, дислокацией серединных структур более чем на 5 мм;
- лобарные и латеральные ВМГ от 50 см³ и больше в объеме;
- медиальные образования от 20 см³ и выше;
- гематомы мозжечка ≥ 15 см³;
- прогрессивное усугубление самочувствия больного (исключение – кома 2-3 ст.);
- молодой возраст пациента;
- выраженная внутричерепная гипертензия при невозможном проведении коррекции ВЧД консервативно.
Вариантами выбора для хирургического лечения являются транскраниальная операция с прямой ревизией под контролем микроскопа (стандартная, самая распространенная методика), стереотаксическая аспирация, эндоскопическое удаление гематомы.
- Транскраниальное удаление. Операция подразумевает прямую краниотомию (классическую трепанацию, чаще расширенную) в проекции очага. Далее выполняется энцефалотомия в районе ближайшего прилежания ВМГ к коре головного мозга. После приступают к удалению патологического образования, которое осуществляется методом аспирации с вымыванием полости струей физиологического раствора. Сильно сгущенные элементы извлекаются посредством специального окончатого пинцета-зажима. Гемостаз проводится путем биполярной коагуляции сосудов, применения антигеморрагических средств (губки, фибрин-тромбинового клея, ватников с перекисью водорода). На рану устанавливается дренаж. Длится хирургический сеанс примерно 3 часа, манипуляции выполняются под общей анестезией. Прямая краниотомия больше распространена при лобарных и мозжечковых ВМГ.
- Стереотаксическая процедура. Стереотаксическую аспирацию относят к малоинвазивной тактике. Однако, несмотря на щадящее воздействие, после такого лечения чаще возникают рецидивы гематом, чем после краниотомии. Это объясняется невозможностью провести тщательный гемостаз в ходе стереотаксической операции. Базовый вид анестезиологического обеспечения – нейролептанальгезия. Вмешательство проводится чаще при гематомах медиального и смешанного вида. Голову пациента предварительно фиксируют в специальной стереотаксической раме. Далее после наложения в черепе небольшого фрезевого отверстия в полость гематомы внедряется тонкая канюля (диаметр около 5 мм). Через установленную канюлю, к которой подсоединяется электроаспиратор, эвакуируют патологическое содержимое из мозга. Интраоперационный контроль введения канюли и лечебных манипуляций осуществляется с использованием систем навигации и рентгенологического оборудования. Длительность сеанса – 1-3 часа.
- Эндоскопическая операция. Это – минимально агрессивная тактика нейрохирургии, предполагающая извлечение скопившейся в тканях мозга крови под контролем эндоскопа. Наркоз используют, как правило, интубационного вида. Доступ выполняется посредством такого хирургического прибора, как трефин, который служит для создания малого трепанационного отверстия в черепе округлой формы. В образованное трефинационное отверстие помещается жесткая эндоскопическая трубка. На трубке эндоскопа имеется видеосистема, которая передает изображение структур мозга на цветной интраоперационный экран. Эндоскоп осторожно подводят к интересующей области, затем его приливно-отливной рабочей системой производится отсасывание гематомы и промывание полости. Гемостаз проводится тоже эндоскопическим путем, используя монополярную коагуляцию и расфокусированное лазерное облучение. Продолжительность процедуры – 45-90 минут.
Пройти прямую краниотомию клиники России предлагают по цене 60 тыс. рублей и более, стереотаксическую операцию – 40-60 тыс. руб., эндоскопическое удаление гематомы – от 50 тыс. до 62 тыс. рублей.
После любого оперативного вмешательства назначается полноценный курс реабилитации, включающий глубокую профилактику всех возможных послеоперационных осложнений (инфекций, тромбоза, пневмонии и т. д.). В доминирующем количестве случаев после нейрохирургии целесообразна профилактическая терапия, предупреждающая эпиприступы.
В среднем на восстановление взрослого пациента после удаления внутричерепной гематомы уходит около 6 месяцев. Угнетенные функции могут восстановиться полностью, но абсолютной гарантии на это нет, так как все зависит от исходного состояния больного, возраста, от характера и последствий внутримозговой гематомы на дооперационном этапе. У детей реабилитация обычно продвигается более быстрыми темпами, при этом гораздо чаще она заканчивается полноценным восстановлением.
Где лечат лучше всего
Внутримозговые гематомы – проблема наисерьезнейшая, сопряженная с высокими рисками смертности и полной нетрудоспособности. Пациентам с таким диагнозом нужно наблюдаться и лечиться в медучреждениях высокого мирового уровня. Одни из лучших специалистов нейрохирургического профиля Европы практикуют в Чехии.
Центральный военный госпиталь г.Прага.
Клиники Чехии следуют только передовым принципам диагностики и ультрасовременным технологиям безопасного лечения поражений ЦНС. Кроме того, в знаменитой республике предлагают безупречное реабилитационное ведение пациентов после операций на головном мозге.
Чешская нейрохирургия – это качество оказываемых услуг, еще и доступные цены на них. В Чехии высокотехнологичные программы лечения внутримозговых гематом стоят в 2-3 раза ниже, чем в Израиле и Германии.
Источник
Назад
Под внутримозговой гематомой подразумевают ограниченное шарообразное скопление в мозговой ткани жидкой крови, а также ее сгустков, возникшее вследствие разрыва кровеносного сосуда с последующим образованием гематомы в мозговой ткани.
Большинство людей обычно связывают формирование внутримозговой гематомы исключительно с последствиями тяжелых травм, либо инсульта. Однако это коварное образование может иметь и другие причины возникновения, игнорирование которых часто может привести к очень плачевным результатам.
Что такое внутримозговая гематома
Под внутримозговой гематомой подразумевают ограниченное шарообразное скопление в мозговой ткани жидкой крови, а также ее сгустков, возникшее вследствие разрыва кровеносного сосуда с последующим образованием гематомы в мозговой ткани. В случаях травм гематома также может иметь включения мозгового детрита (элементов мозгового вещества и костной ткани, попавших в рану инородных тел).
Обычно рост внутримозговой гематомы наблюдается в продолжение первых двух-трех часов, прошедших с начала кровоизлияния (время может увеличиться при нарушениях свертываемости крови). Обычно гематомы данного типа чаще локализуются в области лобных и височных долей мозга, гораздо реже – в теменных. При этом внутримозговые гематомы травматического происхождения чаще фиксируются ближе к поверхности головного мозга, а те, что связаны с патологией сосудистого генеза, – в его глубине.
Причины формирования внутримозговой гематомы
Основными причинами, вызывающими кровоизлияние в мозговую ткань и формирование внутричерепной гематомы, можно считать:
- черепно-мозговые травмы
- резкое повышение внутрисосудистого давления
- разрыв аневризмы мозговых сосудов
- наличие новообразований головного мозга, провоцирующих аррозивное кровотечение
- патология сосудистого развития (артериовенозная мальформация)
- нарушение эластичности сосудистых стенок (вызванное атеросклерозом, диабетом, системными васкулитами)
- наличие заболеваний кровеносной системы, связанных с изменением вязкости и текучести крови
- прием антикоагулянтов
Разновидности внутримозговых гематом
Современная классификация внутримозговых гематом основывается на их:
- локализации – относительно центра к коре и по расположению в мозговых долях
- размерах – малые (объемом до 20 мл), средние (объемом 20-50 мл), большие (объемом свыше 50 мл)
- происхождении – гипертензионные, посттравматические (включающие в себя первичные и отсроченные, возникающие не ранее чем через сутки), опухолевые и т.д.
Каковы симптомы формирования внутримозговой гематомы
Обычно первые симптомы начинают проявляться уже с начала кровоизлияния, хотя их интенсивность напрямую зависит от тяжести поражения. Иногда с момента формирования гематомы до наблюдения характерных симптомов может пройти время (от нескольких часов до месяцев), называемое «светлым промежутком». Принято различать симптоматику:
1. общемозговую – проявляется:
- головной болью достаточной интенсивности
- головокружением
- тошнотой, рвотой
- общей слабостью и сонливостью
- спутанным сознанием (иногда ему предшествует психомоторное возбуждение), с возможным переходом в кому (как при кровоизлиянии в желудочки мозга)
2. очаговую – коррелируется объемом и локализацией гематомы, проявляется:
- речевыми нарушениями
- затруднением глотания
- расстройствами слуха (тугоухость) и зрения (нистагм, опущение верхнего века)
- нарушением поведения
- потерей чувствительности конечностей
- приступами эпилепсии
- потерей памяти
- повышением температуры (при попадании крови в желудочки мозга)
Чем опасно образование внутримозговой гематомы
Образование данной патологии (даже небольшого размера) приводит к сдавливанию окружающих ее мозговых тканей, что (в зависимости от величины и локализации гематомы) может закончиться их последующим серьезным повреждением, вплоть до некроза. К тому же, увеличение внутричерепного давления служит провоцирующим фактором для развития отека мозга. Вследствие смещения мозговых структур внутримозговая гематома крупных размеров часто вызывает у больных дислокационный синдром (комплекс связанных с данным состоянием симптомов). Также возможен прорыв гематомы в желудочки мозга. Поскольку мозговое кровоизлияние вызывает рефлекторный ответный спазм мозговых сосудов, это приводит к развитию мозговой ишемии (начиная от наиболее близко расположенных к гематоме участков). Далее патологические процессы могут распространяться на другие системы организма, затрагивая, в первую очередь, самые проблемные места больного.
Какова диагностика внутримозговой гематомы
Грамотная диагностика, прежде всего, должна помочь дифференцировать данную патологию и другие процессы со схожей симптоматикой, а также установить причину возникновения гематомы. Для этого используют:
- КТ головного мозга (особенно на ранних стадиях)
- МРТ (для лучшей визуализации гематомы)
- ангиографию головного мозга, либо МРА (для определения сосудистых нарушений)
- электроэнцефалографию
- эхоэнцефалографию
Лечение внутримозговой гематомы
Оптимальное лечение данной патологии, основываясь на индивидуальном состоянии больного, выбирает нейрохирург. Оно может консервативным, либо оперативным, в зависимости от тяжести и наблюдаемых клинических проявлений.
Консервативная терапия. Обычно применяется, когда размер внутримозговой гематомы не превышает 3 см, а сама патология не сдавливает продолговатый мозг, причем при обязательном условии отсутствия дислокационного синдрома. Терапевтические действия консервативного метода заключаются во введении гемостатиков и снижающих сосудистую проницаемость препаратов, а также уменьшающих внутричерепное давление диуретиков (параллельно контролируя электролитный состав крови пациента). Также проводятся профилактические мероприятия по предотвращению развития тромбоэмболии и коррекции артериального кровяного давления.
Хирургическое вмешательство. Показано при:
- гематоме крупных размеров
- выраженной очаговой симптоматике (особенно при наличии дислокационного синдрома)
- сдавлении ствола мозга
- нарушении сознания
Оперативное лечение заключается в транскраниальном удалении гематомы (посредством вскрытия черепной коробки), либо проводится эндоскопическая эвакуация, что менее травматично для пациента. Далее показана антибиотикотерапия и восстанавливающее лечение.
Существует ли профилактика внутримозговой гематомы
Обычно профилактические мероприятия по предупреждению внутримозговой гематомы сводятся к максимальному исключению провоцирующих ее факторов (особенно при потенциальной предрасположенности к геморрагическому инсульту). Поэтому доктор может рекомендовать пациенту:
- контроль за артериальным и внутричерепным давлением
- отказ от вредных привычек (в частности, курения и злоупотребления алкоголем)
- практику релаксации (для успешного преодоления стрессового состояния)
- умеренные физические упражнения и прогулки
Важно помнить, что внутримозговая гематома – очень коварная из-за своих последствий патология. Именно поэтому так важно для больного своевременное обращение в современную клинику для грамотной диагностики и лечения.
Опытные специалисты медицинского центра «Шифа» всегда готовы придти Вам на помощь при малейших подозрениях на этот недуг! Не теряйте драгоценного времени и будьте здоровы!
Источник
