Ушиб спинного мозга парапарез

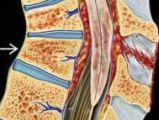
Ушиб спинного мозга – это травма, при которой наблюдается образование кровоизлияний, участков некроза и размягчения в веществе мозга с возникновением расстройств спинномозговых функций, сохраняющихся не менее 7 суток. Проявляется нарушениями чувствительности, движений, утратой контроля над функциями тазовых органов. Сразу после ушиба функции отсутствуют вследствие спинального шока, в последующем наблюдается их постепенное восстановление. Для постановки диагноза используются результаты осмотра, рентгенографии, КТ, МРТ, миелографии, спинномозговой пункции. Лечение – фиксация, медикаментозная терапия, профилактика осложнений.
Общие сведения
Ушиб спинного мозга (контузия спинного мозга) – наиболее распространенный тип повреждения, выявляющийся при закрытых и непроникающих позвоночно-спинномозговых травмах. Нередко сопровождается субарахноидальным кровоизлиянием. Симптомы обычно исчезают в течение 3-8 недель, при тяжелых ушибах или сочетаниях с другими повреждениями спинномозгового вещества может сохраняться существенный неврологический дефицит. Чаще страдают мужчины в возрасте до 30 лет. У детей изолированное повреждение диагностируется реже, но чаще, чем у взрослых, выявляется в составе политравмы, что усложняет лечение и утяжеляет прогноз.
Ушиб спинного мозга
Причины
Ушибы спинного мозга возникают вследствие высокоэнергетической травмы, наблюдаются при подвывихах и переломах позвонков со смещением, пролапсе межпозвонковых дисков. С учетом распространенности выделяют следующие причины контузии:
- автодорожная травма – 50%;
- спортивная травма и повреждения во время активного отдыха – 25%;
- производственная травма – 10%;
- криминальные происшествия – 10%;
- падения с высоты и природные катастрофы – 5%.
Значительная часть случаев травм на отдыхе приходится на повреждения шейного отдела позвоночника при нырянии на мелком месте. Более чем в 50% случаев ушибов наблюдается поражение шейного отдела. Данные относительно частоты контузий грудного и поясничного отделов разнятся.
Патогенез
Вследствие закрытой травмы клетки спинномозгового вещества разрушаются, либо возникают грубые нарушения местного обмена. Образуются участки размягчения, зоны некроза и кровоизлияния. Такие патологические изменения при ушибе могут быть как первичными, так и вторичными (развившимися в результате отека, нарушений кровоснабжения и циркуляции спинномозговой жидкости).
На фоне контузии возникает спинальный шок – запредельное торможение, сопровождающееся нарушением проводимости, утратой рефлекторной и произвольной сократимости мышц, контроля тазовых функций. Формируется картина тотального повреждения спинного мозга, которая в последующем постепенно исчезает. На участках некомпенсированного разрушения тканей отмечается неполное восстановление или отсутствие восстановления, что объясняет наличие остаточного неврологического дефицита.
Симптомы
При поступлении больного с ушибом спинного мозга и картиной спинального шока обнаруживается полное отсутствие произвольных движений, кожных и глубоких рефлексов. Чувствительность ниже уровня повреждения полностью утрачена. Контроль функций тазовых органов отсутствует, выявляются расстройства дефекации, задержка мочеиспускания или непроизвольное мочеиспускание, приапизм.
Артериальное давление понижено из-за нарушений со стороны вегетативной нервной системы, которые влекут за собой урежение ЧСС и депонирование крови в мышечной ткани нижних отделов тела. Характер неврологических нарушений определяется уровнем ушиба. При травме шейного отдела возникает тетраплегия или тетрапарез, шейно-грудного перехода – параплегия нижних конечностей и парапарез верхних, грудного отдела – нижняя параплегия.
В отдельных случаях функции спинного мозга утрачиваются не полностью. Иногда при травме выявляется не один, а несколько ушибов на различных уровнях. Существует также вариант развития событий, при котором из-за отека и нарушений кровообращения участки размягчения в спинном мозге образуются не сразу, а спустя несколько часов либо суток, что обуславливает нарастание неврологической симптоматики.
Время возврата функций, утрата которых была обусловлена функциональными, а не органическими расстройствами, колеблется от 7 дней до 2 месяцев, в среднем составляет 3 недели. Чувствительность и движения постепенно восстанавливаются. Продолжительный приапизм и отсутствие хотя бы небольшой положительной динамики в течение 2 суток после травмы считается неблагоприятным прогностическим признаком, свидетельствующим о необратимом характере поражения. Тяжесть ушиба определяют ретроспективно с учетом выраженности остаточных явлений.
Осложнения
В раннем периоде контузии наблюдаются типичные осложнения позвоночно-спинномозговой травмы. Выявляется парез кишечника. Существует вероятность развития восходящих инфекций мочевых путей, возникновения пневмоний. При высоком поражении отмечаются нарушения дыхания, возможен отек продолговатого мозга. Вследствие трофических нарушений на выступающих местах (седалищных буграх, задней поверхности пяточных костей, лопатках) быстро образуются пролежни. Неполное восстановление функций влечет за собой снижение или утрату трудоспособности в отдаленные сроки после травмы.
Диагностика
Диагностика ушибов спинного мозга осуществляется врачом-нейрохирургом. При постановке диагноза используются данные анамнеза (выяснение обстоятельств травмы), жалобы, результаты осмотра и дополнительных исследований. Целью обследования является определение уровня, характера и причины поражения, исключение сдавления спинного мозга, требующего оперативного лечения. Могут назначаться следующие диагностические процедуры:
- Неврологический осмотр. Неврологический статус оценивают по шкале ASIA/ISCSCI. В процессе обследования определяют болевую и тактильную чувствительность, мышечную силу, рефлексы в аногенитальной области.
- Рентгенологическое исследование. Рентгенография позвоночника выполняется в двух или трех проекциях для выявления подвывихов и нарушений целостности позвонков, уточнения типа перелома, обнаружения смещения отломков. Миелография проводится для выявления сдавления.
- КТ позвоночника. Производится в рамках углубленного обследования для оценки состояния твердых структур, локализации, характера и объема повреждений. При возможности осуществляется КТ-миелография.
- МРТ позвоночника. Назначается для уточнения результатов других визуализационных методик. Позволяет детально изучить состояние мягкотканных структур.
- Люмбальная пункция. В спинномозговой жидкости обнаруживается примесь крови. При проведении ликвородинамических проб могут выявляться нарушения проходимости субарахноидального пространства различной степени выраженности.
Лечение
Первая помощь
При подозрении на повреждение спинного мозга пострадавшего нельзя двигать и перекладывать до прибытия бригады СМП. Перекладывание выполняется с участием 3 или 4 человек. При контузии поясничного и грудного отдела пациента укладывают на жесткие носилки на спину или на живот. При поражении шейного отдела шею фиксируют специальным воротником. Осуществляют искусственное дыхание и инфузионную терапию, проводят коррекцию АД.
Консервативная терапия
В стационаре продолжают мероприятия, начатые на догоспитальном этапе. Проводят регуляцию функций сердца и дыхательной системы. При необходимости применяют ИВЛ. При отсутствии сдавления спинномозговых тканей хирургическое лечение не требуется. По показаниям выполняют одномоментное вправление или накладывают скелетное вытяжение. Схема лечения ушиба предусматривает решение следующих задач:
- Минимизация последствий нейротравмы. Метилпреднизолон назначается в первые часы в качестве средства, стимулирующего кровоснабжение и метаболизм спинномозговых тканей, усиливающего возбудимость нейронов и улучшающего проведение импульсов.
- Устранение отека мозга. Используются салуретики в комбинации с гипертоническим раствором натрия хлорида.
- Улучшение микроциркуляции. Пациентам вводят пентоксифиллин, осуществляют инфузии реополиглюкина.
- Повышение резистентности к гипоксии. Для повышения устойчивости нервной ткани к недостатку кислорода применяются реланиум, седуксен, дифенин, сульфат магния, антагонисты кальция.
- Восполнение ОЦК. Производится восполнение кровопотери, инфузии растворов для устранения гиповолемии, коррекции кислотно-щелочных нарушений.
- Профилактика урологических осложнений. Для предотвращения защелачивания мочи назначают ацетилсалициловую кислоту, для снижения риска развития инфекций – уроантисептики.
Пациентам с контузией спинного мозга вводят антибиотики, витаминные препараты. Выполняют катетеризацию мочевого пузыря. Проводят комплексную профилактику пролежней и пневмонии: осуществляют массаж грудной клетки, обтирают больных камфорным спиртом, меняют положение тела через каждые 2 часа, производят дыхательную гимнастику.
Прогноз и профилактика
Явления спинального шока постепенно исчезают на протяжении 2 или менее месяцев. Благоприятный прогноз отмечается при раннем восстановлении чувствительности и движений. При тяжелом ушибе полного восстановления не происходит. Нарушения функций, сохраняющиеся более полугода, с высокой вероятностью остаются до конца жизни. Профилактические мероприятия включают предотвращение дорожно-транспортных происшествий, соблюдение техники безопасности на производстве, при занятиях экстремальными видами спорта, в период активного отдыха.
Источник
Травма спины и парапарез. Парапарез при инфекционном заболевании.
Параплегия появляется не внезапно, но нарастает очень быстро — в течение нескольких часов.
В данной группе причин парапареза травма — прямая или в результате растяжения связок — непосредственно или на несколько часов предшествует развитию симптомов.
• Травматическое частичное поперечное поражение спинного мозга может в течение нескольких часов становиться все более выраженным в связи с образованием компримируюшего отека (или гематомы).
• Спинальная эпидуральная гематома может быть связана с травмой позвоночника, причем необязательно очень тяжелой. Она всегда сопровождается интенсивной локальной или опоясываюшей болью. Парез появляется в большинстве случаев спустя несколько часов, иногда в течение первого дня и может в течение ближайших часов нарастать до полной плегии. Гематома может развиваться в зоне аномалии строения позвонков (например, при синдроме Клиппеля—Фейля) спонтанно или на фоне применения антикоагулянтов.
Необходимо как можно скорее провести КТ, так как только экстренное нейрохирургическое вмешательство может предотвратить дальнейшее развитие и персистирование парапареза.

• Гематомиелия особенно часто появляется после компрессионной травмы позвоночника (падение на ягодицы, ныряние головой вниз в неглубоком месте) сразу или спустя несколько часов. Прогрессирование симптомов происходит в течение нескольких часов или дней, в виде формирования полного поперечного поражения спинного мозга или интрамедуллярного поражения с диссоциированным нарушением чувствительности (напоминающего описанный выше синдром спинальной артерии или сирингомиелию, которая рассматривается ниже). На миелограмме определяется расширение спинного мозга, с помошью КТ или МРТ подтверждают диагноз.
• Синдром передней спинальной артерии может развиваться после травмы позвоночника вследствие вывиха грыжи диска, расположенной на средней линии, например в грудном отделе, за несколько часов. Такое течение характерно и для синдрома конского хвоста, возникающего в результате вывиха грыжи на поясничном уровне.
Подобные симптомы могут сопровождаться очень быстро нарастающим (в течение нескольких часов или дней) парапарезом с признаками поперечного поражения спинного мозга. К основным причинам относятся:
• спинальный эпидуральный абсцесс при гнойном спондилите;
• эпидуральная гематома при нарушениях свертывания крови или применении антикоагулянтов;
• миелит, например, после опоясывающего герпеса, боррелиоза или других инфекционных заболеваний, поперечный миелит;
• полиомиелит, вызванный вирусом полиомиелита, а также другими вирусными инфекционными агентами (сопровождается лихорадкой, острым вялым парезом, часто асимметричным, всегда выявляются патологические изменения в спинномозговой жидкости);
• острый синдром поперечного поражения спинного мозга развивается у 1—2% больных системной красной волчанкой (СКВ) и может быть первым признаком заболевания. У этих пациентов нередко наблюдается также невропатия глазного нерва. Синдром поперечного поражения спинного мозга при СКВ представляет собой острую ситуацию: при раннем применении кортикостероидов в высокой дозе неблагоприятный прогноз можно значительно улучшить. Изредка миелит при СКВ может развиваться в течение недель или месяцев. При болезни Ильса, сопровождаемой перифлебитом сетчатки, и при других коллагенозах (например, синдроме Шегрена) возможно развитие васкулита сосудов спинного мозга.
• Ишемия спинного мозга и спонтанные кровоизлияния (вследствие артериовенозных мальформаций или в виде спонтанной эпидуральной гематомы) могут приводить не только к внезапному возникновению синдрома поперечного поражения спинного мозга, но и к постепенному нарастанию пареза в течение нескольких часов или даже дней. При ишемии спинного мозга слабость в ногах может быть и преходящей, появляясь или нарастая при нагрузке, в рамках синдрома спинальной перемежающейся хромоты.
• Поперечный миелит в одной трети случаев является следствием инфекции (постинфекционный поперечный миелит). Часто при этом общих признаков инфекции не наблюдается, но нередко бывает лихорадка. Причиной могут служить микоплазма, группа вирусов герпеса, цитомегаловирус и эхо-вирус. В 10% случаев после поперечного миелита развивается рассеянный склероз. Изредка инфекционный (например, герпетический) поперечный миелит бывает рецидивирующим. При поперечном миелите в рамках рассеянного склероза в спинномозговой жидкости выявляются олигоклональные антитела, кроме того, область поражения спинного мозга бывает ограниченной, отека не наблюдается, в отличие от инфекционных/постинфекционных форм поперечного миелита.
Симптомы нарастают в течение нескольких часов, иногда дней, в половине случаев за 24 ч формируется полная параплегия. Поражаются, с одной стороны, лица на втором десятилетии жизни, с другой стороны — после 40 лет. Нередко слабость сопровождается болью, лишь одна треть пациентов полностью выздоравливает.

Учебное видео — строение спинного мозга
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
— Также рекомендуем «Медленное развитие парапареза. Причины медленного развития парапареза нижних конечностей.»
Оглавление темы «Парапарезы ног. Нарушение ходьбы.»:
1. Парапарез. Внезапно развившийся парапарез или параплегия.
2. Парапарез нижних конечностей без видимых причин. Ишемия спинного мозга.
3. Травма спины и парапарез. Парапарез при инфекционном заболевании.
4. Медленное развитие парапареза. Причины медленного развития парапареза нижних конечностей.
5. Прогрессирующий парапарез. Причины прогрессирующего парапареза нижних конечностей.
6. Боковой амиотрофический склероз. Подострая миопатия или миозит.
7. Постепенно прогрессирующий парапарез ног. Причины постепено прогрессирующего парапареза.
8. Прогрессирующий парапарез при поражении ЦНС. Центральный прогрессирующий парапарез.
9. Нарушение ходьбы с атрофией мышц. Нарушение ходьбы без неврологических симптомов.
10. Виды нарушения ходьбы. Разновидности нарушения ходьбы.
Источник
Парапарез – неврологический синдром, охватывающий две конечности, характеризующийся непрохождением нервных сигналов и ослаблением мышечной активности вплоть до полного обездвиживания. Лечение назначается комплексное: терапия основного заболевания и физиоп


Парез – это неврологический синдром, который характеризуется ослаблением мышечной силы конечностей, обусловленный поражением путей прохождения нервных сигналов. Более тяжелой формой патологии считается паралич (плегия), при котором произвольные движения полностью отсутствуют.
Гемипарез – нарушение двигательных функций в одной половине тела (например, правой руке и правой ноге). Монопарез, когда патология охватывает только одну конечность верхнюю или нижнюю (одну руку или одну ногу), парапарез – охватываются обе конечности. Трипарез и тетрапарез – соответственно поражение трех или всех конечностей.
По уровню поражения нервной системы парезы могут быть подразделены на: центральные, периферические, смешанные, психогенные. Степень выраженности заболевания: легкая, умеренная, глубокая, полный паралич. При этом ослабеть может только одна из мышц конечности, группа мышц (сгибатели и разгибатели) конечности или часть конечности.
Вялый парез – характеризуется состоянием, при котором наблюдается явно выраженная расслабленность и некоторая атрофия мышечных волокон конечности без их укорочения или перенапряжения, постепенное угасание рефлексов.
Спастический парез – характеризуется сочетанием ослабленности двигательных возможностей с одновременной непроизвольной напряженностью или даже спазмированностью мышц.
Любые повреждения путей, по которым двигаются нервные сигналы от нейронов коры головного мозга к спинному, а затем к периферическим нервным окончаниям, могут вызвать нарушения двигательной функциональности. Не доходящие до цели нервные импульсы не доносят возбуждение до конкретной мышцы или группы мышц, в результате чего мышечные волокна ослабевают или полностью атрофируются. Вызывать парез или паралич конечностей могут поражения и заболевания головного и спинного мозга.
Причины возникновения заболевания
Достаточно часто причинами возникновения парезов являются повреждения, сдавливания или заболевания позвоночного столба, спинного мозга, нервных корешков или кровеносных сосудов, омывающих их. Основные причины развития парапареза:
- травматическое повреждение позвоночника, спинного мозга или нервных корешков;
- протрузия или грыжа межпозвоночных дисков;
- нестабильность позвоночника, остеохондроз, спондилез, стеноз позвоночного канала и другие заболевания спины;
- опухоли спинного мозга различной этиологии;
- абсцесс спинного мозга, его оболочек или эпидурального пространства;
- наследственная генетическая предрасположенность, врожденные аномалии или родовые травмы;
- инфекционные поражения и аутоиммунные заболевания;
- миелопатия;
- склероз;
- заболевания сосудистой системы;
- недостаточность витаминов группы В, в частности В12 и пр.
Симптоматика
При поражении верхнего двигательного пути (от головного мозга к спинному) образуется центральный парез, который характеризуется слабостью в пораженных конечностях и постепенным нарастанием спастичности. Повреждение нижнего двигательного пути (от спинного мозга к периферическим нервам) формирует периферический парез, который сопровождается слабостью и истончением (похуданием) мышечных волокон пораженной конечности и их непроизвольным сокращением.
Некоторые общие признаки парапареза:
- выпадение чувствительных ощущений в конечностях или постоянный холод;
- болевые ощущения, отечность, ослабленность мышечных волокон;
- затруднение при сгибании и/или разгибании суставов (коленных, голеностопных, бедра, локтевого и пр.) с их постепенной деформацией;
- постепенное снижение рефлекторных реакций;
- затруднение или невозможность полностью выпрямить ногу и наступить на пятку;
- неуверенность и шаткость походки.
Патологические симптомы парапареза могут проявиться очень быстро, стремительно набирая силу, а могут иметь вялотекущий регресс. Но и в одном и во втором случае лечение и восстановление проходит достаточно медленно. В особо тяжелых и запущенных случаях к парезу нижних конечностей подключаются нарушения функциональности органов малого таза.
Кроме того мышечная слабость достаточно часто приводит к ухудшению психологического состояния пациента. Он становиться раздражительным и агрессивным или наоборот: вялым, апатичным, плохо спит, теряет аппетит. В некоторых случаях отмечается повышение температуры, снижение иммунитета или расстройство функций пищеварительной системы.
У младенцев диагноз парапарез нижних конечностей ставится после родовой травмы. Это своего рода перестраховка, для того чтобы ребенок находился под контролем родителей и лечащего врача (ортопеда, невролога), получал необходимые процедуры и терапию. В более старшем возрасте после соответствующего обследования диагноз снимается или подтверждается с установкой инвалидности.
У детей на первоначальных этапах развития болезни ощущается только легкий дискомфорт, затем в местах поражения периферических нервов возникает боль. При прогрессировании острых заболеваний центральной нервной системы парезы и параличи развиваются спонтанно и очень быстро.
Пациенты с полной потерей чувствительности в нижних конечностях (например, при спастическом параличе) достаточно часто не реагируют на ожоги, ушибы и требуют особого ухода. Так, например, образование пролежней или трофических язв, отечность и синюшность ног доставляют массу хлопот медперсоналу.
Диагностика парапарезов
Диагностирование пареза происходит исключительно клиническим способом без использования дополнительных инструментальных исследований. Проводится сравнительная характеристика мышечной силы конечностей разных сторон тела (при гемипарезе), стандартные тесты на сопротивление, классический тест с пробой Барре (когда пациенту предлагают длительно подержать на весу руки или ноги). При наличии пареза через 20 секунд вытянутая конечность будет постепенно опускаться.
Для выявления причин, вызвавших парапарез конечностей, используются следующие аппаратные и лабораторные исследования:
- МРТ головного и/или спинного мозга, позвоночного столба или КТ – диагностика;
- миелография;
- исследование ликворной жидкости;
- электромиография или электронейромиография;
- общий и биохимический анализ крови;
- диагностика ВИЧ-инфекций и сифилиса;
- определение уровня витамина В12 и фолиевой кислоты в крови;
- поиск генетической предрасположенности или онкологических новообразований.
Лечение заболевания
Лечение парезов всегда назначается комплексное. Это и терапия основного заболевания, вызвавшего слабость мышц, и проработка самой патологии. Например, сочетание тепловых аппликаций и массажа конечностей улучшает трофику мягких тканей и прохождение нервных импульсов по двигательному пути. Индивидуально разработанная пассивная гимнастика в сочетании с общим массажем активизирует мышечные сокращения, а постепенное добавление активных движений и увеличение силовой нагрузки с сопротивлением увеличивает объемность и силу мышечных тканей. Однако все действия должны быть строго дозированы, проходить с помощью физиотерапевта или врача-реабилитолога с согласованием всех процедур с лечащим доктором.
На следующих этапах лечения подключаются курсы ЛФК, плавание, физиопроцедуры (электромиостимуляция, лечение магнитными полями), мануальная терапия (иглоукалывание, акупунктура, специализированные массажи и пр.). Неплохой результат показало применение различных психотехник и тренингов для поднятия психологического настроения пациента.
Хирургическое вмешательство при парапарезах предлагается достаточно редко. В основном оно направлено на устранение первоначального заболевания такого как: нестабильность позвоночника, стеноз позвоночного канала, грыжа межпозвонковых дисков, опухоли головного или спинного мозга и т.д.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Записаться на бесплатный прием
Читайте так же
ОТЗЫВЫ О НАС
Замечательный Доктор Александр Петрович Старков. Чуткий, внимательный. И очень добрый. Спасибо Вам, уважаемый Доктор! Читать дальше
Владлена
С автором метода дефанотерапии А.И.Бобырем знаком с 1995г. и не думал,что самому придётся прибегнуть к его помощи.Но в 2003г. после переноски тяжестей оказался настолько перекошен слева направо,что передвигался по 20см, а лечение в поликлинике не дало ожидаемых результатов. В декабре вспомнил об… Читать дальше
Дмитрий В.
Обратился в клинику с болью в спине, пройдя МРТ нашли межпозвоночную грыжу. По рекомендации врача я начал лечение и совсем не пожалел, так как боль прошла полностью уже после двух сеансов, а по прохождению полного курса лечения и грыжа исчезла. Самое главное что все это без операции. Искренне… Читать дальше
Виталий
Хочу написать слова благодарности врачам мёд.центра в Саратове. Работа за компьютером, как следствие, проблемы со спиной. Прошла лечение, а потом и дочку-второкласницу пролечила. Остались очень довольны. Радует не только профессионализм врачей, но и душевное отношение к пациентам, внимательное и… Читать дальше
Елена
Врачи клиники Бобыря
стаж работы от 10 лет
Источник
