Топический диагноз при субдуральной гематоме
Хроническая субдуральная гематома – это «большой хамелеон», который имитирует множество неврологических заболеваний: до того, как пациент будет направлен к нейрохирургу, он попадает в поле зрения неврологов, психиатров и терапевтов.
Хроническая субдуральная гематома (ХСГ) – гематома, которая возникает вследствие кровотечения из вен коры мозга в субдуральное пространство, и клинические проявления которой возникают более чем через 2 — 3 недели после начала кровотечения (как правило, вследствие травмы — ЧМТ). ХСГ отличаются от острых и подострых субдуральных гематом наличием отграничительной капсулы, определяющей все дальнейшие особенности их пато- и саногенеза, клинического течения и тактики лечения. Капсула ХСГ обычно различима и начинает функционировать уже спустя 2 недели после ЧМТ. Этот срок и принят большинством авторов для разграничения хронических гематом от острых и подострых. Вместе с тем развитие и организация капсулы ХСГ — процесс, продолжающийся месяцы и годы.
Независимо от начальных размеров гематомы в течение первых 24 ч начинается реакция твердой мозговой оболочки (ТМО) — активизация фибробластов. Приблизительно через 7 дней фибробласты образуют внешнюю мембрану, которая организуется и хорошо визуализируется. Через 3 недели после травмы формируется и внутренняя мембрана. Гематома таким образом оказывается заключенной в толстый наружный и тонкий внутренний листки капсулы.
Наиболее часто идентифицируемая причина ХСГ — травма головы (причем тяжесть травмы может быть минимальной), хотя у 25 — 50% пациентов травма в анамнезе отсутствует, даже в случаях установленной травмы о ней часто отзываются как об обыденной. К другим факторам, приводящим к ХСГ, относятся: прием антикоагулянтов, коагулопатии, эпилепсия, операции шунтирования при гидроцефалии.
ХСГ составляет 1 — 7% всех объемных образований головного мозга. Подавляющее большинство пациентов с хронической субдуральной гематомой — среднего и пожилого возраста (большая часть больных — мужчины). Более 75 % пациентов старше 50 лет, а средний возраст составляет 50 — 60 лет. Если раньше ХСГ выявлялись почти исключительно у лиц пожилого и старческого возраста, то в настоящее время они значительно «помолодели», наблюдаясь достаточно часто у лиц молодого и среднего возраста, а также у детей. Главной причиной учащения ХСГ является распространенность ЧМТ. Существенное значение приобретает постарение населения, что в связи с возрастной атрофией мозга, изменениями сосудистой системы, реологических свойств крови создает дополнительные предпосылки для формирования ХСГ даже при легкой ЧМТ. У детей в образовании [посттравматической] ХСГ играют роль врожденные и приобретенные краниоцеребральные диспропорции. Определенное место в учащении ХСГ занимает алкоголизм, а также ряд других неблагоприятных воздействий на головной мозг и другие органы.
Первичная гематома, чаще небольшая по объему, лишь незначительно сдавливает полушарие мозга. Объем ХСГ может увеличиваться вследствие повторных микро- или макрокровоизлияний из неполноценных сосудов капсулы, чему способствует накопление продуктов деградации фибрина в полости гематомы. Декомпенсация клинического течения ХСГ связана с увеличением ее объема и, возникающими в связи с этим, сдавлением полушария и дислокацией ствола головного мозг. Клиническая картина при ХСГ вариабельна, что затрудняет их диагностику. До широкого распространения КТ более чем у 30% пациентов ХСГ не была диагностирована до вскрытия. Проявления ХСГ у пожилых людей с нарушениями психического статуса часто принимались за деменцию. Среди наиболее часто встречающихся ошибочных диагнозов — инсульты, транзиторные ишемические атаки, опухоли мозга, менингоэнцефалиты, алкогольны психозы. Основные типы клинической манифестации ХСГ:
1 — медленно прогрессирующий локальный неврологический дефицит, например гемипарез;
2 — симптомы повышения внутричерепного давления (ВЧД);
3 — изменения психического статуса, такие как деменция или изменения личности;
4 — менингеальный синдром с ригидностью мышц шеи и светобоязнью;
5 — инсультоподобный синдром с внезапным развитием локальных неврологических симптомов;
6 — синдром, имитирующий церебральную циркуляторную недостаточность в виде транзиторных ишемических атак;
7 — фокальные и генерализованные эпилептические припадки;
8 — синдром, имитирующий генерализованный атеросклероз с головными болями, апатией, нарушениями памяти, изменением походки.
Обратите внимание! Светлый промежуток при [посттравматической] ХСГ может длиться неделями, месяцами и даже годами. Клиническая манифестация ХСГ исключительно полиморфна. Наблюдается как постепенное развитие компрессионного синдрома, так и внезапное резкое ухудшение состояния больного до сопора и комы спонтанно или под влиянием разных факторов (легкая повторная травма головы, перегревание на солнце, употребление алкоголя, простудные заболевания и др.).
Распознавание ХСГ основывается на тщательном анализе анамнеза: факт ЧМТ (даже легкой) и внезапные ухудшения и выраженные ремиссии в течение заболевания и клинической картины. Рентгенография черепа обычно не выявляет изменений. Иногда находят смещение обызвествленного шишковидного тела или перелом черепа. Наиболее адекватными методами распознавания ХСГ являются КТ и МРТ, а также ангиография. МРТ имеет особые преимущества перед КТ в диагностике изоденсивных и плоскостных ХСГ. На КТ без контрастирования обнаруживают объемное образование пониженной плотности на поверхности полушария головного мозга. Однако между 2-й и 6-й неделей после кровоизлияния на КТ можно увидеть лишь смещение срединных структур и сдавление бокового желудочка, поскольку плотность гематомы становится такой же, как и вещества мозга. Двусторонние ХСГ не вызывают смещения срединных структур головного мозга, что еще более затрудняет их диагностику. Такие гематомы можно заподозрить, если у пожилого больного на КТ выявляются сглаженные борозды коры и уменьшенные желудочки. Контрастирование позволяет увидеть васкуляризованную капсулу гематомы. В диагностически неясных случаях, особенно при недоступности КТ-ангиорафии и МРТ, может помочь каротидная ангиография.
Обратите внимание! Люмбальная пункция при подозрении на ХСГ противопоказана, так как никакой ясности не вносит, но может вызвать угрожающие жизни осложнения, связанные с дислокацией ствола мозга. Эхоэнцефалоскопия — общедоступный, быстрый и неинвазивный метод, позволяющий иногда выявить смещение срединных структур мозга при ХСГ, но, к сожалению, результаты этого исследования бесполезны в плане нозологической диагностики. Электроэнцефалография при ХСГ малоинформативна.
Все больные с установленным диагнозом «ХСГ» подлежат госпитализации в нейрохирургический стационар. Лечение ХСГ до настоящего времени является предметом споров. Хотя некоторые исследователи не рекомендуют оперативное лечение, доминирует мнение о том, что необходима оперативная эвакуация содержимого гематомы (в ряде случаев при стабильном компенсированном состоянии больного возможно динамическое наблюдение, а при положительной динамике — клиническая картина, КТ-МРТ данные в виде спонтанного рассасывания ХСГ, — не исключается и консервативная тактика). В основу современной концепции оперативного лечения ХСГ заложены принципы малотравматичности, малоинвазивности и безопасности (при этом существенное влияние на прогноз оказывает состояние больного до операции). Широко распространены минимально инвазивные способы лечения в виде различных вариантов закрытого наружного дренирования. Фрезевое отверстие, т.н. трефинация черепа, накладываемое в проекции максимальной толщины гематомы с последующим удалением жидкой части — наиболее часто применяемый метод лечения ХСГ. Операцию можно произвести под местной анестезией, и чаще всего обеспечивается адекватное удаление жидкой части ХСГ. По литературным данным проведение краниотомии рекомендуется при содержимом гематомы в виде плотных сгустков крови или ее кальцификации, при многокамерной структуре и в случаях рецидивирования гематомы. Субдуральный дренаж обычно устанавливается на 1 — 2 суток для эвакуации остатков гематомы, промывание полости ХСГ в послеоперационном периоде обеспечивает активное удаление фибринолитических веществ с остатками крови, что предупреждает повторные кровотечения из капсулы гематомы, не давая возможности рецидивировать гематоме.
Подробнее о ХСГ читайте в следующих источниках:
клинические рекомендации «Клинические рекомендации по диагностике и лечению хронических субдуральных гематом» утверждены решением XXXX пленума Правления Ассоциации нейрохирургов России, г. Санкт- Петербург, 16.04.2015 г. (Ассоциация нейрохирургов России, Москва, 2015) [читать];
статья «Хроническая субдуральная гематома» И.А. Фролова, В.В. Фролов; Бюро судебно-медицинской экспертизы Московской области; Кафедра судебной медицины ФУВ ГБУЗ МО МОНИКИ им. М.Ф. Владимирского (журнал «Судебная медицина» №3, 2016) [читать];
статья «Хроническая субдуральная гематома» Меладзе Н.В., Стукалова О.В.; Институт клинической кардиологии им. А.Л. Мясникова ФГУ «Российский кардиологический научно-производственный комплекс» Минздравсоцразвития. Отдел томографии, Москва (Российский электронный журнал лучевой диагностики, №3, 2011) [читать]
Источник

Субдуральная гематома — ограниченное внутричерепное скопление крови, локализующееся между твердой и арахноидальной мозговыми оболочками. В большинстве случаев является следствием травмы. Проявляется вариативными по форме и длительности нарушениями сознания и психики, головной болью, рвотами, очаговым неврологическим дефицитом (мидриаз, гемипарез, экстрапирамидные расстройства). Решающую роль в диагностике имеют данные КТ или МРТ. В легких случаях достаточным является консервативное лечение (антифибринолитическое, противоотечное, симптоматическое), но чаще требуется хирургическое удаление гематомы.
Общие сведения
Субдуральная гематома — локальное скопление крови, находящееся между твердой и паутинной (арахноидальной) церебральными оболочками. Составляет около 40% от всех внутричерепных кровоизлияний, к которым также относятся эпидуральные и внутримозговые гематомы, желудочковые и субарахноидальные кровоизлияния. В преобладающем большинстве наблюдений субдуральная гематома выступает следствием черепно-мозговой травмы, частота ее встречаемости при тяжелой ЧМТ доходит до 22%. Гематомы субдуральной локализации могут возникать в любом возрасте, но чаще наблюдаются у людей старше 40 лет. Среди пациентов соотношение мужчин к женщинам составляет 3:1.
Субдуральные гематомы классифицируют на острые (проявляющиеся в первые 3-е суток ЧМТ), подострые (проявляющиеся в период от 3-х суток до 2-х недель с момента травмы) и хронические (проявляющиеся позднее 2-х недель). Согласно МКБ-10, выделяют нетравматическое и травматическое субдуральное кровоизлияние с наличием/отсутствием проникающей в череп раны. В клинической практике субдуральная гематома является предметом изучения для специалистов в области травматологии, нейрохирургии и неврологии.
Субдуральная гематома
Причины
Субдуральная гематома формируется преимущественно вследствие возникающего в результате ЧМТ разрыва интракраниальных вен, проходящих в субдуральном пространстве. Гораздо реже она возникает вследствие сосудистой церебральной патологии (артерио-венозных мальформаций и аневризм церебральных сосудов, гипертонической болезни, системного васкулита) и нарушений свертывания крови (коагулопатии, терапии антикоагулянтами). Отличием от эпидуральной гематомы является возможность двустороннего образования субдуральной гематомы.
Субдуральная гематома на стороне действия повреждающего агента (гомолатеральная гематома) образуется при малоподвижной голове и небольшой площади контакта с травмирующим предметом. Формирование гематомы возможно и без прямого контакта черепа с травмирующим фактором. Это может произойти при резкой остановке или перемене направления движения. Например, во время езды в транспорте, при падении на ягодицы или на ноги. Происходящее при этом резкое встряхивание головы обуславливает смещение полушарий мозга внутри черепной коробки, влекущее за собой разрыв интракраниальных вен.
Субдуральная гематома, противоположная стороне повреждения, носит название контрлатеральной. Она формируется при ударе черепа о массивный малоподвижный объект или при действии на неподвижную голову травмирующего предмета с большой площадью контакта. Контрлатеральная субдуральная гематома часто связана с разрывом вен, которые впадают в сагиттальный венозный синус. Намного реже гематомы субдурального пространства обусловлены непосредственным травмированием вен и артерий мозговой коры, происходящем при разрыве твердой церебральной оболочки. На практике часто наблюдаются двусторонние субдуральные гематомы, что связано с одновременным приложением нескольких механизмов травмирования.
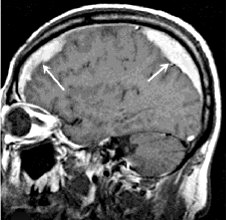
Острая субдуральная гематома формируется преимущественно при тяжелой ЧМТ, подострая или хроническая — при легких формах ЧМТ. Хроническая субдуральная гематома заключена в капсулу, которая образуется спустя неделю после травмы благодаря активации фибробластов твердой оболочки мозга. Ее клинические проявления обусловлены нарастающим увеличением объема.

МРТ головного мозга. Массивная двухсторонняя хроническая субдуральная гематома.
Симптомы
Общемозговые симптомы
Среди общемозговых проявлений отмечаются расстройства сознания, нарушения психики, цефалгия (головная боль) и рвота. В классическом варианте характерна трёхфазность нарушений сознания: утрата сознания после ЧМТ, последующее восстановление на какое-то время, обозначаемое как светлый промежуток, затем повторная утрата сознания. Однако классическая клиника встречается достаточно редко. Если субдуральное кровоизлияние сочетается с ушибом головного мозга, то светлый промежуток вообще отсутствует. В других случаях он имеет стертый характер.
Длительность светлого промежутка весьма вариабельна: при острой гематоме — несколько минут или часов, при подострой — до нескольких суток, при хронической — несколько недель или месяцев, а иногда и несколько лет. В случае длительного светлого промежутка хронической гематомы его окончание может быть спровоцировано перепадами артериального давления, повторной травмой и др. факторами.
Среди нарушений сознания преобладают дезинтеграционные проявления: сумеречное состояние, делирий, аменция, онейроид. Возможны расстройства памяти, корсаковский синдром, «лобная» психика (эйфория, отсутствие критики, нелепое поведение). Зачастую отмечается психомоторное возбуждение. В ряде случаев наблюдаются генерализованные эпиприступы.
Пациенты, если возможен контакт, жалуются на головную боль, дискомфорт при движении глазными яблоками, головокружение, иррадиацию боли в затылок и глаза, гиперчувствительность к свету. Во многих случаях больные указывают на усиление цефалгии после рвоты. Отмечается ретроградная амнезия. При хронических гематомах возможно снижение зрения. Острые субдуральные гематомы, приводящие к компрессии мозга и масс-эффекту (дислокационному синдрому), сопровождаются признаками поражения мозгового ствола: артериальной гипотонией или гипертензией, дыхательными нарушениями, генерализованными расстройствами тонуса мышц и рефлексов.
Очаговые симптомы
Наиболее важным очаговым симптомом выступает мидриаз (расширение зрачка). В 60% случаев острая субдуральная гематома характеризуется мидриазом на стороне ее локализации. Мидриаз противоположного зрачка встречается при сочетании гематомы с очагом ушиба в другом полушарии. Мидриаз, сопровождающийся отсутствием или снижением реакции на свет, типичен для острых гематом, с сохранной реакцией на свет — для подострых и хронических. Мидриаз может сочетаться с птозом и глазодвигательными нарушениями.
Среди очаговой симптоматики можно отметить центральный гемипарез и недостаточность VII пары (лицевого нерва). Нарушения речи, как правило, возникают, если субдуральная гематома располагается в оболочках доминантного полушария. Сенсорные расстройства наблюдаются реже пирамидных нарушений, затрагивают как поверхностные, так и глубокие виды чувствительности. В ряде случаев имеет место экстапирамидный симптомокомплекс в виде пластического тонуса мышц, оральных автоматизмов, появления хватательного рефлекса.
Диагностика
Вариабельность клинической картины затрудняет распознавание субдуральных кровоизлияний. При диагностике неврологом учитываются: характер травмы, динамика нарушения сознания, наличие светлого промежутка, проявления «лобной» психики, данные неврологического статуса. Всем пациентам в обязательном порядке проводится рентгенография черепа. В отсутствие других способов распознаванию гематомы может способствовать Эхо-ЭГ. Вспомогательным методом диагностики хронических гематом выступает офтальмоскопия. На глазном дне офтальмолог зачастую определяет застойные диски зрительных нервов с их частичной атрофией. При проведении ангиографии церебральных сосудов выявляется характерный «симптом каймы» — серповидная зона аваскуляризации.
Решающими методами в диагностике субдуральной гематомы являются КТ и МРТ головного мозга. В диагностике острых гематом предпочтение отдается КТ головного мозга, которая в таких случаях выявляет однородную зону повышенной плотности, имеющую серповидную форму. С течением времени происходит разуплотнение гематомы и распад кровяных пигментов, в связи с чем через 1-6 нед. она перестает отличается по плотности от окружающих тканей. В подобной ситуации диагноз основывается на смещении латеральный отделов мозга в медиальном направлении и признаках сдавления бокового желудочка.

КТ головного мозга. Подострая субдуральная гематома справа
При проведении МРТ может наблюдаться пониженная контрастность зоны острой гематомы; хронические субдуральные гематомы, как правило, отличаются гиперинтенсивностью в Т2 режиме. В затруднительных случаях помогает МРТ с контрастированием. Интенсивное накопление контраста капсулой гематомы позволяет дифференцировать ее от арахноидальной кисты или субдуральной гигромы.
Лечение
Консервативная терапия осуществляется у пациентов без нарушений сознания, имеющих гематому толщиной не более 1 см, сопровождающуюся смещением церебральных структур до 3 мм. Консервативное лечение и наблюдение в динамике с МРТ или КТ контролем показано также пациентам в коме или сопоре при объеме гематомы до 40 мл и внутричерепном давлении ниже 25 мм рт. ст. Схема лечения включает: антифибринолитические препараты (аминокапроновую кислоту, викасол, апротинин), нифедипин или нимодипин для профилактики вазоспазма, маннитол для предупреждения отека мозга, симптоматические средства (противосудорожные, анальгетики, седативные, противорвотные).
Острая и подострая субдуральная гематома с признаками сдавления головного мозга и дислокации, наличием очаговой симптоматики или выраженной внутричерепной гипертензии являются показанием к проведению срочного хирургического лечения. При быстром нарастании дислокационного синдрома проводится ургентное эндоскопическое удаление гематомы через фрезевое отверстие. При стабилизации состояния пациента нейрохирургами осуществляется широкая краниотомия с удалением субдуральной гематомы и очагов размозжения. Хроническая гематома требует хирургического лечения при нарастании ее объема и появлении застойных дисков при офтальмоскопии. В таких случаях она подлежит наружному дренированию.
Прогноз и профилактика
Число смертельных исходов составляет 50-90% и наиболее высоко у пожилых пациентов. Следует отметить, что летальность обуславливает не столько субдуральная гематома, сколько травматические повреждения тканей мозга. Причиной смерти также являются: дислокация мозговых структур, вторичная церебральная ишемия, отек головного мозга. Угроза смертельного исхода остается и после хирургического лечения, поскольку в послеоперационном периоде возможно нарастание церебрального отека. Наиболее благоприятные исходы отмечаются при проведении операции в первые 6 ч. с момента ЧМТ. В легких случаях при успешном консервативном лечении субдуральная гематома рассасывается в течение месяца. Возможна ее трансформация в хроническую гематому.
Профилактика субдуральных кровоизлияний тесно связана с предупреждением травматизма вообще и травм головы в частности. К мерам безопасности относятся: ношение шлемов при езде на мотоцикле, велосипеде, роликах, скейте; ношение касок на стройке, при восхождении в горах, занятии байдарочным спортом и другими видами экстрима.
Источник
