Тактика медичної сестри щодо гематом та крововиливів
Алгоритм № 18
Визначення групи крові системи АВ0
за допомогою стандартних сироваток
Приготуйте скарифікатор, 96% етиловий спирт, ватні кульки, спеціальну планшетку із заглибинами, предметні скельця або стерильні скляні палички, сироватки 2-х серій 0(І), А(ІІ) та В(ІІІ) груп, піпетки, 0,9% розчин NaСl (фізіологічний розчин), гумові стерильні рукавички, проточну воду.
В кожну заглибину нанесіть по одній краплі стандартних сироваток двох серій.
Помийте руки під проточною водою з милом, витріть рушником, вдягніть стерильні гумові рукавички.
Обробіть м’якоть кінцевої фаланги 4 пальця лівої руки ваткою зі спиртом.
Проколіть скарифікатором шкіру.
Заберіть першу краплю крові сухою стерильною ватною кулькою.
У заглибину для сироватки АВ(IV) групи нанесіть краплю досліджуваної крові.
Кутом предметного скла, кожний раз міняючи кут, нанесіть в кожну заглибину в 10 разів меншу краплю досліджуваної крові і змішайте з сироваткою.
Похитуючи планшетку, спостерігайте за реакцією 5 хв.
Оцініть результат.
| αβ | β | α | ||
| 0(І) | — | — | — | — |
| А(ІІ) | + | — | + | — |
| В(ІІІ) | + | + | — | — |
| АВ(IV) | + | + | + | — |
Якщо аглютинації немає з жодною сироваткою – група крові 0(І);
Якщо аглютинації немає з сироваткою А(ІІ) гр., а з сироватками 0(І) і В(ІІІ) груп є – кров А(ІІ) групи;
Якщо аглютинації немає з сироваткою В(ІІІ) гр., а з сироватками 0(І) і А(ІІ) груп є – кров В(ІІІ) групи;
Якщо аглютинація відбулася з сироватками 0(І), А(ІІ) і В(ІІІ) груп візьміть сироватку АВ(ІV) і зробіть пробу з нею. Якщо аглютинація не відбудеться – кров АВ(IV) групи. Якщо аглютинація відбудеться – проба зроблена невірно. Визначення проводять заново з іншими серіями стандартних сироваток.
Продезінфікуйте використане обладнання.
Алгоритм № 19
Визначення групи крові за допомогою моноклональних реагентів
Приготувати ампули з цоліклонами анти-А і анти-В, ампули з розчинником, скляні палички, піпетки, білу парцелянову тарілочку, скарифікатор, спирт, ватні кульки, марлеві серветки.
Розкрити ампули з цоліклонами та розчинником.
Перенести розчинник окремими піпетками у цоліклони.
Декілька разів потрусити ампули до повного розчинення цоліклонів.
Нанести по одній крупній краплі цоліклонів анти-А та анти-В на парцелянову тарілочку.
Взяти кров з пальця пацієнта або з флакона з кров’ю.
Різними скляними паличками внести у краплі цоліклонів у 10 разів менші краплі досліджуваної крові і перемішати.
Очікувати 2,5-3 хв. і оцінюють результат.
Якщо аглютинації немає з жодною краплею цоліклонів – група крові 0(І);
Якщо аглютинація відбулася тільки з цоліклоном анти А – група крові А(ІІ);
Якщо аглютинація відбулася тільки з цоліклоном анти-В – група крові В(ІІІ);
Якщо аглютинація відбулася з обома цоліклонами – група крові АВ(ІV).
Алгоритм № 20
Визначення Rh-належності експрес-методом
Підготувати: піпетки, конусну пробірку, фізіологічний розчин, стандартну антирезусну сироватку.
Внести піпеткою 2 краплі антирезусної сироватки в конусну пробірку.
Іншою піпеткою додати у пробірку 1 краплю досліджуваної крові.
Тряхнути пробірку.
Додати в пробірку 2 краплі фізіологічного розчину.
Повертати пробірку між долонями 5 хв.
Оцінити результат:
Якщо на стінках пробірки видно аглютиновані еритроцити – кров Rh-позитивна.
Якщо аглютинації немає – кров Rh-негативна.
Алгоритм № 21
Визначення Rh-фактора за допомогою
цоліклонального реагента анти-D
Приготувати: спеціальну планшетку, піпетку, предметне скельце, скарифікатор, етиловий спирт 96°, ватні та марлеві кульки.
На спеціальну планшетку нанести 1 краплю цоліклону анти-D;
За допомогою скарифікатора взяти кров з пальця пацієнта і нанести її поруч з краплею цоліклону анти-D;
За допомогою предметного скельця внести в 10 разів меншу краплю крові у краплю цоліклону.
Похитуючи планшетку протягом 7 хвилин, спостерігати за реакцією;
Оцінити результат.
Якщо аглютинація відбулася – кров Rh-позитивна.
Якщо аглютинація не відбулася – кров Rh-негативна.
Алгоритм № 22
Проведення проби на індивідуальну сумісність крові донора та реципієнта
Взяти у реципієнта 5 мл крові з вени.
Центрифугувати кров 3 хв. до отримання сироватки.
Нанести піпеткою на тарілку або на чашку Петрі 1 краплю сироватки реципієнта.
Додати в 10 разів меншу краплю крові донора, змішати скляною паличкою або кутом предметного скла.
Спостерігати за реакцією 5 хв.
Оцінити результат.
Якщо виникла аглютинація – кров переливати неможна.
Якщо аглютинації немає – кров сумісна (можна переливати).
Алгоритм № 23
Проведення біологічної проби
Біологічна проба проводиться в усіх випадках переливання крові та її препаратів крім тромбоцитарної маси.
Після заповнення системи і пункції вени струйно перелити 20 мл крові.
Зупинити переливання, почекати 3 хвилини і оцінити стан пацієнта.
Якщо скарг немає, колір обличчя не змінився, пульс і АТ в нормі, знову перелити струйно 20 мл крові.
Зупинити переливання і через 3 хв. оцінити стан пацієнта.
Якщо стан його не змінився, втретє переливають 20 мл крові струйно. Знову зупинити переливання, почекати 3 хв., оцінити стан пацієнта і якщо він не змінився продовжити переливання зі швидкістю 40-60 крапель за хвилину.
Примітка: при появі болю в животі, грудях, попереку, головному болю, болю за грудниною, ядусі, тахікардії, висипі на шкірі слід негайно зупинити переливання, викликати лікаря, переключити систему на фізіологічний розчин. В подальшому виконують призначення лікаря.
Источник
Автор: Дмитро Андрощук, тренер Медсанбат
Травми Гематомы (793.1 KiB, 2702 downloads)
Багато говориться про бойові ураження бійців, але із виду упускається, що основна маса ушкоджень і травм припадає на не бойові травми. Серед них важливе місце займають гематоми. Вони супроводжують нас і вдома, і на природі, і в походах, і на війні.

Гематома — посттравматичне скупчення крові всередині людського тіла, що виникло в результаті розриву судин (наприклад, при забоях). Гематоми бувають незначними та такими, які здавлюють м’які тканини і розташовані поряд органи. Можуть локалізуватися під шкірою, слизовими оболонками, в товщі м’язів, в стінці внутрішніх органів, в головному мозку і т.д. Гематоми невеликого розміру зазвичай розсмоктуються самостійно. Великі гематоми можуть організовуватися з утворенням сполучної тканини, порушувати функції розташованих поруч органів або нагноюватися. Особливо небезпечні внутрішньочерепні гематоми, які викликають здавлення головного мозку і можуть стати причиною смерті пацієнта. Лікування гематом зазвичай хірургічне, рідше проводиться консервативна терапія .
Класифікація гематом
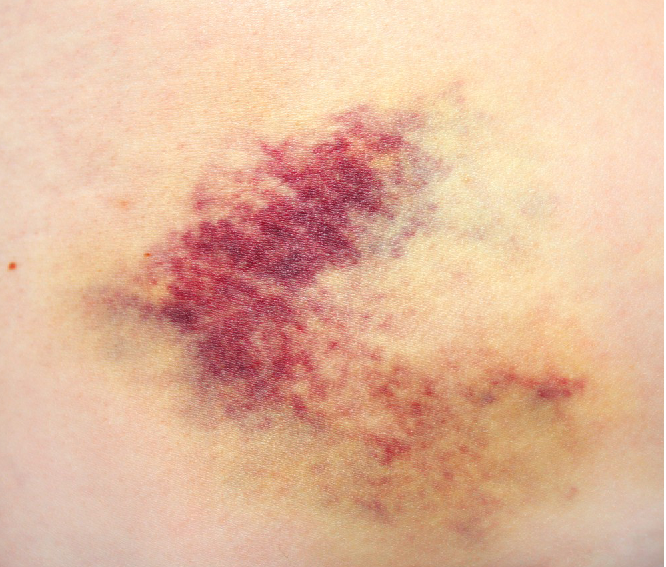
Існує кілька класифікацій гематом:
• За локалізацією: підшкірні, підслизові, подфасціальні, міжм’язеві гематоми. Крім того, виділяють гематоми, які локалізуються в тканинах внутрішніх органів, а також в порожнині черепа.
• По відношенню до судини: непульсуючі та пульсуючі гематоми.
• За фізичним станом крові в ділянці травми: свіжі (без згортання), коагульовані, інфіковані, нагноєні гематоми.
• За клінічними ознаками: дифузні, обмежені і осумковані гематоми. В окрему групу слід виділити внутрішньочерепні гематоми ( субдуральні , епідуральні , внутрішньошлуночкові , внутрішньомозкові і субарахноїдальні крововиливи) , які за клінічними ознаками , особливостями перебігу і можливими наслідками для життя пацієнта відрізняються від всіх інших видів гематом.
Причини виникнення і фактори ризику

У більшості випадків причиною розвитку гематоми стає посттравматична внутрішня кровотеча , що виникла в результаті удару , вибухової хвилі, здавлювання, защемлення та інших травм. Винятком із загального правила є субарахноїдальний крововилив, який може виникати не тільки внаслідок травми, але і в результаті нетравматичного пошкодження судини. Іноді гематоми (як правило — невеликі) розвиваються при деяких захворюваннях, один із прикладів такої патології — синдром Меллорі-Вейса (тріщини в нижній частині стравоходу або верхньої частини шлунка внаслідок блювання при прийомі алкоголю або переїдання).До числа факторів, які впливають на частоту розвитку і об’єм гематоми, відноситься порушення проникності судин, підвищена крихкість судинної стінки, а також погіршення згортання крові.Імовірність інфікування і нагноєння гематоми збільшується при зниженні захисних сил організму внаслідок виснаження, хронічного захворювання, старечого віку і порушень з боку імунної системи.
Підшкірні гематоми

Розрізняють наступні стадії:
Легка. Зазвичай гематома з’являється швидко, за 24год. З моменту травматизму . Для неї характерний слабкий або помірний біль в ділянці травми без порушення функції кінцівки. Розсмоктується самостійно.
Середня. Це гематома з’являється вже за 3-5 год після отримання травми . Характерними є помірний біль та припухлість з частковим порушенням функції кінцівки. Така травма потребує оцінки травматологом для визначення тактики ведення.
Важка. Ця гематома з’являється вже за 1-2години після травматизації. Характерними є сильний біль, значна припухлість та втрата функції кінцівки. Дана травма терміново потребує кваліфікованої травматологічної допомоги.При цьому якою б не була гематома- вона супроводжується припухлістю та інфільтрацією ділянки травми. Спочатку ділянка над ураженням гіперемується, стає червоною, згодом внаслідок застою крові набуває ціанотичного синюшного відтінку.. При самовільному прориві гематоми може відбутись інфікування і загноєння, оскільки кров є чудовим живильним середовищем для розмноження мікроорганізмів.За звичай лікування підшкірних гематом проходить консервативно і не потребує хірургічного втручання. В першу чергу необхідно прикласти холод до місця травми, який згодом змінити на давлячу пов’язку.При сильному больовому синдромі виправданим буде використання таблетованих анальгетиків та протизапальних з Pill-Pack бійця і гель Троксевазин для змазування місця удару і гематоми.
При великих обширних гематомах спочатку дренують підшкірний простір, потім накладають тиснучу пов’язку.
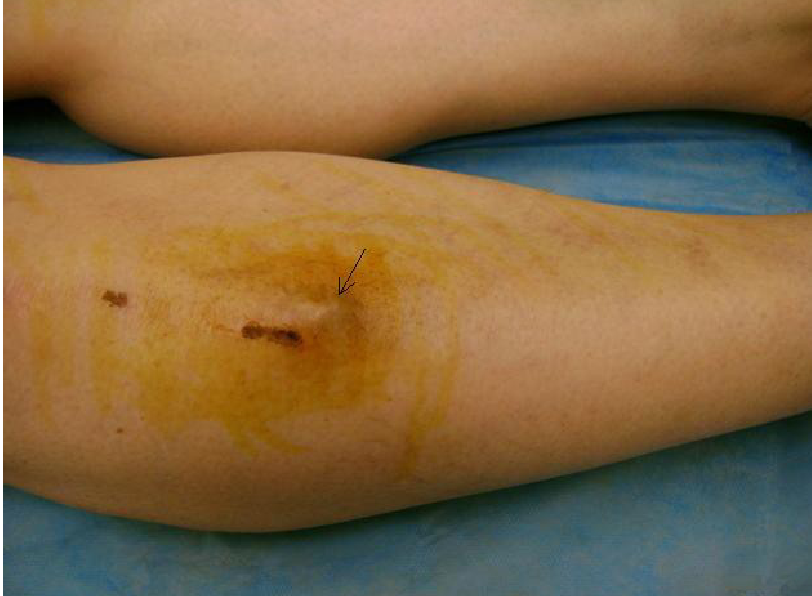
Внутрішньом’язеві гематоми
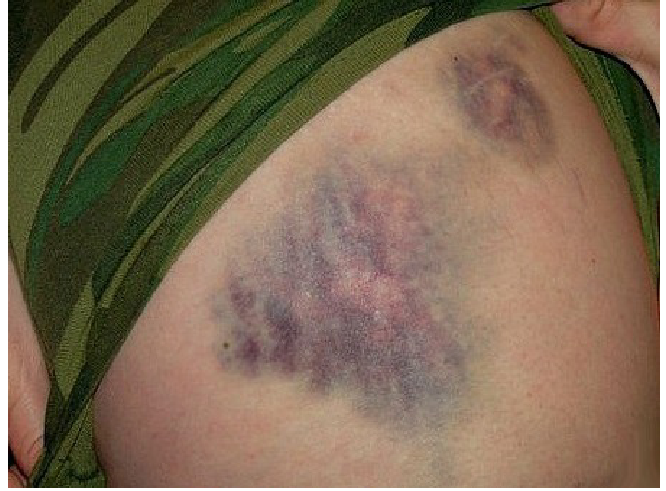
Основною відмінністю від підшкірної гематоми є глибина розміщення, що і спричиняє відмінну симптоматику (особливо — у глибині великих м’язів ) локальні ознаки дещо відмінні : інфільтрація і припухлість знаходяться в глибших шарах, що зменшує ефективність пальпаторної діагностики. Замість локального набряку відмічається збільшення об’єму кінцівкиДіагностувати гематому можна за звичай на підставі зовнішнього вигляду місця ураження та клінічних проявів.Лікування незначних гематом полягає в використанні протизапальних та ангіопротекторів (мазь Троксевазин, Ліотон гель). Великі гематоми негайно потребують фасціотомії та хірургічного лікування, оскільки вони небезпечні розвитком анаеробної інфекції.
Осумковані гематоми
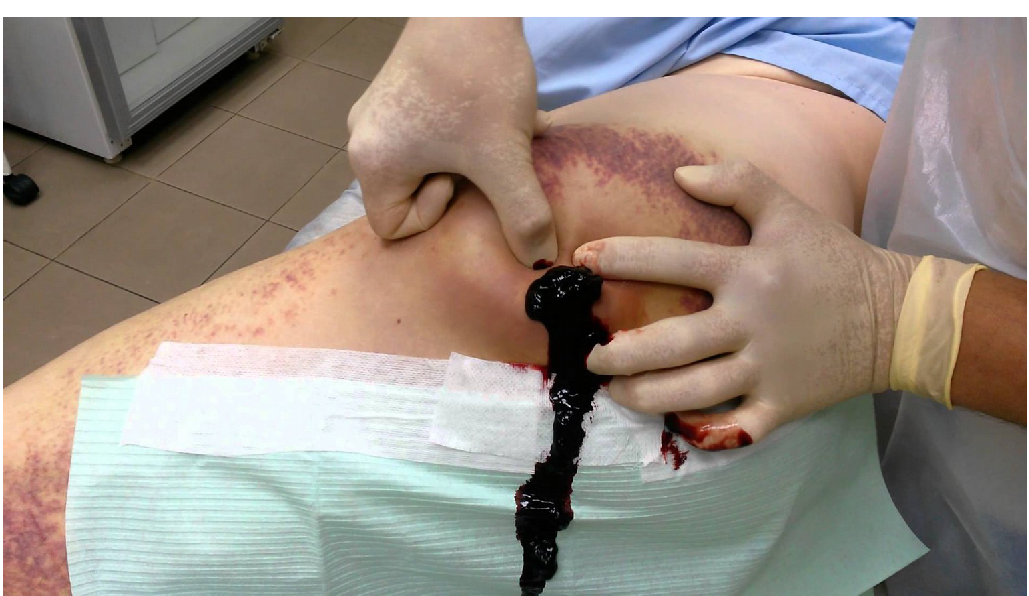
Якщо кров не просочує тканини, а утворює порожнину- це називається Осумкована гематома.Небезпечність даного типу гематоми- є те, що при відсутності лікування за звичай вона не зникає безслідно а ущільнюється за рахунок накопичення фібрину та солей кальцію, або нагноюється, особливо при травмах з пошкодженням цілісності шкіри (ссадна)Великі та осумковані гематоми потрібно розкривати та дренувати для прискорення видужання , попередження нагноєнь та ускладнень. Доцільність та необхідність розкривання гематоми повинен визначати лише медик, адже інколи нагноєна небезпечна гематома може бути невеликих розмірів і не привернути увагу польового парамедика. Невеликі гематоми можуть бути бути дреновані й в мед частині. Великі обширні, глибокі й нагноєні являються показом до госпіталізації. За звичай вскривати гематоми повинні хірурги, але не нагнійні гематоми можуть бути ліквідовані травматологом. Вся маніпуляція проводиться з використанням місцевого знеболення. Після інфільтрації анастетиком робиться розріз в умовній ділянці центру гематоми, видаляються згустки крові, та промивається утворена порожнина. Гарно для промивання підходить хлоргексидин або перекис водню. Що до ушивання ран- тут ключовими є ознаки інфікування гематоми. Якщо рана чиста- вона ушивається з встановленням трубчатого дренажа і туго бинтується для попередження післяопераційної гематоми. Шви за звичай знімають на 7-10 день. Щодо інфікованих ран- ми відносимось до них, як до будь яких гнійних ран в польовій хірургії (дренування без ушивання, обов’язкова антибіотикотерапія)
Піднігтьова гематома
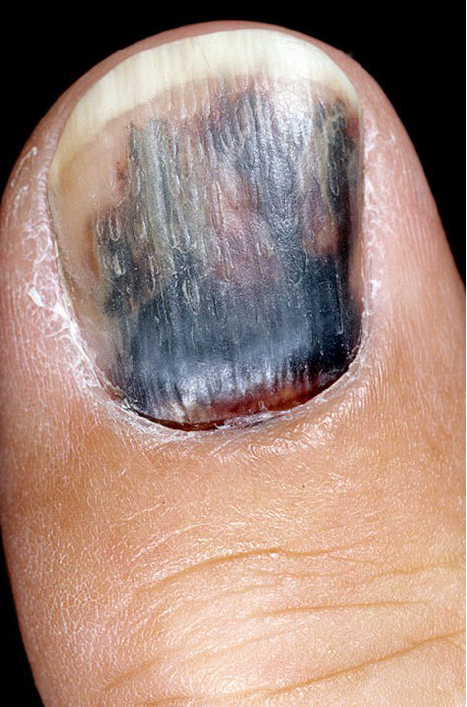
Піднігтьова гематома- це травма, яку можна винести окремим пунктом, адже хоч вона і не є критичною в плані погіршення життєвих показників чи функцій організму, але викликає значний біль і дискомфорт, а ще вона займає суттєву частину небойових травм військовослужбовців. . За звичай травмований боєць прийде до медика з піднятою доверху кінцівкою, адже так його біль значно знижується. Під поняттям піднігтьової гематоми розуміється наявність посттравматичного згустку крові під нігтьовою пластинкою. Вона може з’явитись внаслідок удару , контузійної хвилі, або навіть носіння незручного взуття, або недошнуровування берців. Інколи сильна травма провокує відпадіння нігтя. В польових умовах рекомендується промити рану хлоргексидином та покрити стерильною марлею з маззю-антибіотиком. В інших же випадках ми повинні надати бійцю допомогу, оскільки його дієздатність суттєво впаде Дана маніпуляція проводиться лише медиком. Для виходу гематоми та зниження тиску потрібно зробити отвір в центрі нігтьової пластини (за звичай саме там скупчується найбільше крові.) Для цієї маніпуляції потрібна скріпка, мультитул і запальничка. Спершу не забудьте фіксувати бійця і відвернути його увагу чимось. Далі розжареною до червона “гострою” частиною скріпки точково пропалюємо нігтьову пластину, без надмірного тиску і провалень. Для успішної маніпуляції пам’ятайте про опору ребра долоні на столі перед опусканням розжареної скріпки. Дана процедура не є дуже болючою, оскільки нігтьова пластинка немає больових нервових закінчень. Після цього потрібно накласти стерильну вологу пов’язку.
Внутрішньочерепні гематоми
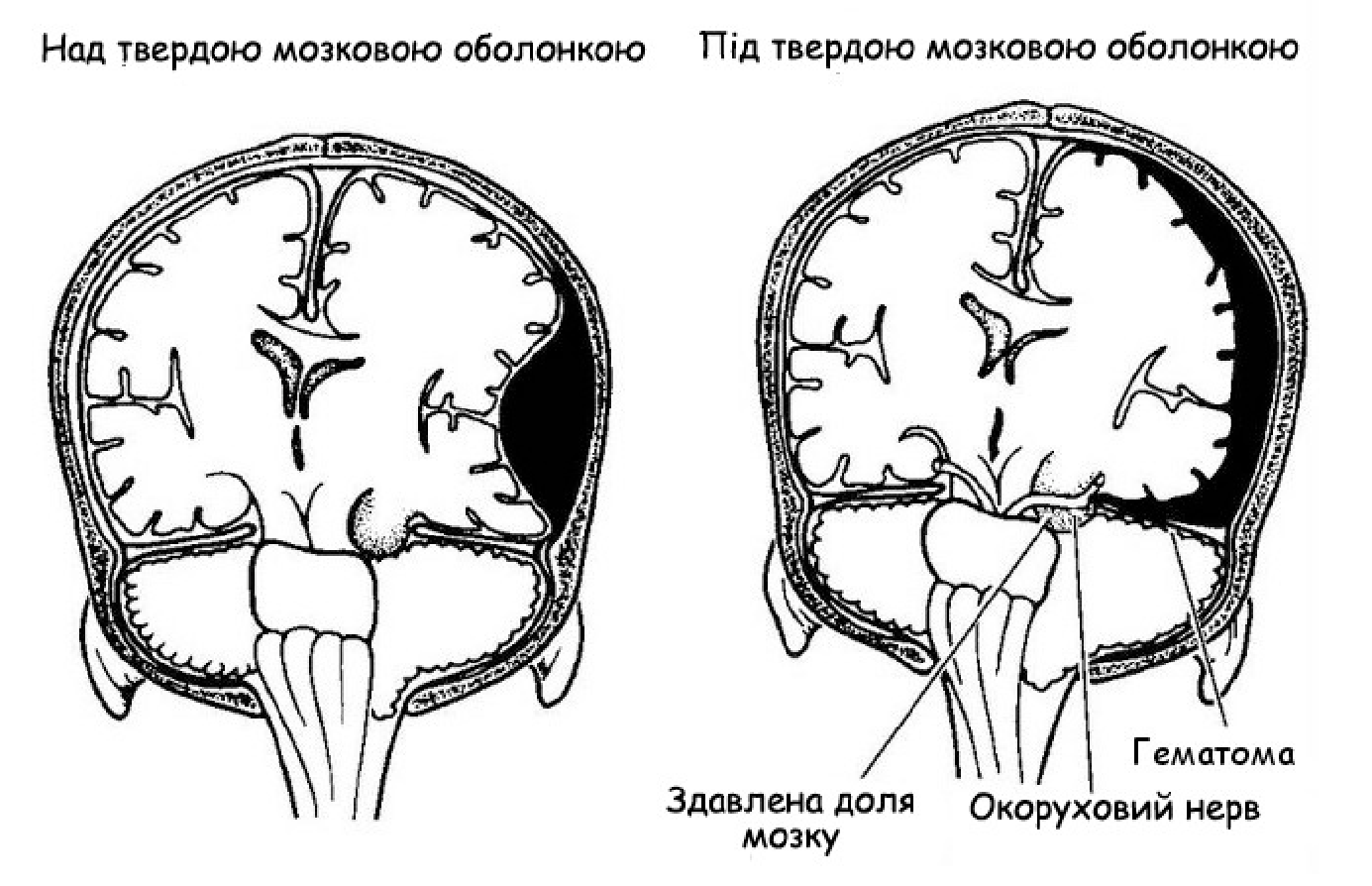
За локалізацією внутрішньочерепні гематоми діляться на епідуральні (між твердою мозковою оболонкою і черепом), субарахноїдальні (в субарахноїдальному просторі), субдуральні (між павутинною і твердою мозковими оболонками), внутрішньошлуночкові (в порожнинах шлуночків мозку) внутрішньомозкові (в тканинах мозку). Внутрішньомозкові і внутрішньошлуночкові гематоми зустрічаються досить рідко внаслідок травм, зазвичай — при тяжкій ЧМТ. Напевно, най достовірнішою симптоматикою внутрішньочерепної гематоми після травми є втрата свідомості а також типовий “світлий проміжок” (період гарного самопочуття), “гіпертонічний”головний біль, блювота, психомоторне збудження. Також спостерігаєтьсяється брадикардія, гіпертонія, різниця показів АТ на правій і лівій руках , анізокорія, епінапади. Виявляються пірамідні симптоми ( патологічні рефлекси , що свідчать про ураження центральних нейронів кори).Виразність симптоматики прямо залежна від розмірів гематоми та локалізації ураження. Дане ушкодження виникає в 0,4-7,5 % випадків черепно-мозкової травми. Це досить небезпечна локалізація гематоми. Смертність при такому пошкодженні сягає 60-70%.
За швидкістю наростання симптоматики розрізняють три типи гематом :
• Гостра . Короткий світлий проміжок ( від кількох годин до 1-2 доби).
• Підгостра . Симптоматика гематоми з’являється через 3-4 доби.
• Хронічна . Тривалий світлий проміжок ( від кількох тижнів до кількох місяців). Зазвичай причиною кровотечі є розрив артерій чи вен в ділянці ураження. Симптоми варіюються в залежності від віку пацієнта, важкості ЧМТ та локалізації ураження.
Першочергово з’являються скарги на головний біль, далі на блювоту без полегшення, також можливі епінапади, парези, можуть бути дихальні розлади, розлади мови. Інколи ознакою може бути розширення зіниці з ураженого боку. У важких випадках може розвинутись кома. Діагноз внутрішньочерепної гематоми ставлять на підставі опитування постраждалого , якщо ж він без свідомості то опитують когось із супроводжуючих, акцентуючи увагу на обставинах, світлому проміжку, неврологічних симптомах і даних додаткових досліджень.Всім пораненим з травмами голови виконують рентген черепа в двох проекціях. Проте най достовірнішим для постановки діагнозу є КТ, МРТ та ехоенцефалографія. Лікують такі гематоми хірургічно в Нейрохірургії. Згустки крові витягують аспіратором, порожнину промивають і усувають джерело кровотечі. У подальшому всіх поранених чекає відновна терапія, тривалість якої залежить як від розміру і локалізації гематоми, так і від часу протягом якого пораненого доставили в стаціонар. Характер неврологічних порушень залежить від тяжкості травми і ступеня ушкодження різних мозкових структур.
Источник
Багато хто вважає, що синець і гематома – це одне і те ж. А між тим, наслідки цих травм можуть істотно відрізнятися. У чому ж різниця і як позбутися від неприємних наслідків?
На жаль, ніхто з нас не застрахований від ударів і травм. І зовсім не обов’язково вести активний спосіб життя, щоб «заробити» синяк або садно. Навіть будучи у себе вдома можна випадково вдаритися в поспіху, не помітити одвірок, занурившись у глибокі роздуми чи ненавмисно упустити собі на ногу томик важкою енциклопедії. В транспорті, магазині і на роботі кожен з нас може травмуватися, на хвилину втративши пильність. Мало хто відразу ж надає їм значення ушибам. Але, тим не менш, дуже важливо розпізнати ступінь забиття, щоб уникнути небажаних наслідків:
При ударах 2-й і 3-го ступеня, а також при розтягненнях і розривах тканин утворюються гематоми – крововиливи в тканини з утворенням порожнини, наповненої кров’ю.
Причиною появи синців є пошкодження капілярів, гематоми відносяться до більш небезпечним внутрішнім крововиливом. Причиною появи синців та гематом можуть бути не тільки удари, але і серйозні захворювання крові.
«Причини появи синців можуть бути абсолютно різними: починаючи від раку крові (лейкоз) і закінчуючи такими захворюваннями, як геморагічний васкуліт», – зазначив заслужений лікар України Вадим Шипулін.
За типом крововиливу гематоми діляться на:
За типом локалізації гематоми діляться на:
За клінічними ознаками гематоми діляться на:
Симптоми, що супроводжують появу гематоми
При пульсуючою гематомі, яка може виникнути при неповному розриві великих артерій, може спостерігатися пульсація.
Діагностика
Діагноз встановлюється на підставі клінічних ознак і диференціальної діагностики. Гематоми внутрішніх органів визначаються за допомогою комп’ютерної томографії або магнітно-резонансної томографії.
Лікування гематоми
Більшість гематом пов’язані з ударами, і їх можна лікувати самостійно. У перший день появи гематоми прикладається холод, і накладається пов’язка, що давить. Через 5-6 днів лікар може призначити теплові процедури (інфрачервона лампа, солюкс, синя лампа (Мініна)). Поступово гематома змінить колір від темно-фіолетового до жовтувато-зеленуватого і пройде. Однак не слід забувати про те, що в період лікування гематоми і в залежності від місця її локації, слід обмежити активність або намагатися звести до мінімуму навантаження на уражену частину тіла.
Безрецептурні знеболюючі і протизапальні засоби можуть бути корисні в боротьбі із запаленням і болем. Важливо пам’ятати, що навіть такі «прості» ліки мають побічні ефекти і їх використання повинно обговорюватися з лікарем.
Необхідність надання додаткової медичної допомоги залежить від безлічі факторів, у тому числі від місця розташування гематоми і супутніх симптомів.
Коли обов’язково потрібно звернутися до лікаря?
До лікаря слід негайно звернутися за наступних ознаках:
Якщо у пацієнта стабільний стан, то, можливо, буде потрібно тільки спостереження лікаря, але в ряді випадків може знадобитися і хірургічне втручання.
«Для того щоб визначити чи потрібно проводити операцію чи ні, необхідно знати причину утворення гематоми, неврологічний статус пацієнта, провести МРТ (МСКТ), побачити знімки, оцінити динаміку гематоми і клінічної картини», – говорить лікар-хірург В.І. Ілляшенко.
Лікар може призначити розтин гематоми. Після розтину проводиться перев’язка судини, що кровоточить або накладення судинного шва. Якщо немає додаткових ускладнень, прогноз лікування гематом – сприятливий.
Источник
