Тактика медичної сестри щодо гематом
5.5. субдуральная гематома
Острая травматическая субдуральная гематома – скопление крови в пространстве между внутренним листком твердой мозговой оболочки и сосудистой оболочкой головного мозга. У пациентов с острой травматической субдуральной гематомой обычно обнаруживают значительно большее первичное повреждение головного мозга, чем у пациентов с эпидуральной гематомой, поэтому результаты лечения этой группы больных значительно хуже.
Патофизиология
Гематома является следствие травмы, например перелома черепа.
Первичный осмотр
• Оцените качество дыхания пациента.
Нарушения в дыхании могут указывать на серьезные неврологические проблемы.
• Выполните неврологическую оценку, отметьте уровень сознания пациента, афазию, способность членораздельно произносить слова.
• Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии, брадипноэ или тахипноэ, степень гипоксии.
• Проверьте историю болезни пациента, выявите наличие в недавнем анамнезе ран или травм, сопровождаемых потерей сознания.
• Узнайте, испытывает ли пациент головную боль, слабость, тошноту, рвоту.
• Оцените наличие у пациента раздражительности, беспокойства, изменений поведения, свидетельствующих об увеличении внутричерепного давления.
Первая помощь
• Обеспечьте пациенту постельный режим.
• Обеспечьте дополнительный доступ кислорода, подготовьте пациента к эндотрахеальной интубации и при необходимости – к ИВЛ.
• Отправьте кровь на анализ ее газового состава.
• Подготовьте пациента к выполнению магнитно-резонансной томографии.
• По показаниям врача введите:
• мочегонные средства для уменьшения отека головного мозга;
• антиконвульсанты;
• слабительные для предупреждения напряжения;
• жаропонижающие.
Последующие действия
• В большинстве случаев при острой субдуральной гематоме необходимо экстренное оперативное вмешательство – краниотомия, удаление гематомы. В послеоперационном периоде необходима интенсивная терапия с поддержкой витальных функций и контроль уровня внутричерепного давления с применением маннитола, вентрикулярного дренажа, барбитуратов, гипервентиляции.
Превентивные меры
• Проводите профилактические беседы о соблюдении личной безопасности, в частности о том, что при езде в автомобиле необходимо пользоваться ремнями безопасности и по возможности приобретать машины с подушками безопасности.
Таблица 4
Степени угнетения сознания (по А.Н. Коновалову и соавт., 1998)
Степень нарушения сознания может быть оценена по шкале комы Глазго (см. таблицу 5). По этой шкале производится оценка трех показателей: речевой продукции, реакции на боль и открывания глаз. Оценку каждого типа ответа выполняют независимо от других. Сумма трех ответов определяет глубину расстройств сознания. Уровень комы может варьировать от 3 баллов (атоническая кома) до 15 (ясное сознание).
Таблица 5
Шкала комы Глазго
Несмотря на современные технологические возможности, динамическая неврологическая оценка продолжает оставаться одним из наиболее простых и важных способов мониторинга адекватности интенсивной терапии. Данные инструментальных методов всегда должны рассматриваться только в сопоставлении с клинической картиной. Нарастание степени угнетения сознания, глубины двигательных и тонических расстройств, увеличение числа симптомов выпадения функций черепно-мозговых нервов отражают неэффективность терапии.
Данный текст является ознакомительным фрагментом.
Похожие главы из других книг:
5.4. Эпидуральная гематома
Гематома эпидуральная – локальное скопление крови в пространстве между внутренней поверхностью черепа и наружным листком твердой мозговой оболочки (эпидуральное пространство).ПатофизиологияЭпидуральная гематома является следствием травмы,
5.6. Внутримозговая гематома
Внутримозговая гематома, или травматическое внутримозговое кровоизлияние, это возникшее в результате сильного удара кровоизлияние в ткань мозга. Обычно диагноз ставят на основании компьютерной томографии головного мозга. Внутримозговая
ГЕМАТОМА
См. статью КРОВОПОДТЕК.
Источник
Ушиб мозга — это нарушение целости мозгового вещества на ограниченном участке. При ушибе происходит разрушение части клеток мозга, кровеносных сосудов, травматический отек и нарушение анатомических связей. Зона подобных изменений различна и зависит от характера травмы. Различают ушибы головного мозга легкой, средней и тяжелой степени.
Причиной сдавления головного мозга является внутричерепная гематома (эпи- или субдуральная), реже вдавленный перелом костей свода черепа или отек головного мозга. При сдавлении вначале происходит нарушение функции клеток мозга, травматический отек и нарушение анатомических связей, позднее происходит гибель мозговой ткани в зависимости от объема излившейся крови. Различают три степени тяжести ушиба головного мозга.
Проявления
Ушиб мозга легкой степени:
- • потеря сознания после травмы длительностью от нескольких до десятков минут;
- • головная боль;
- • головокружение;
- • тошнота, рвота, иногда повторная;
- • ретро-кон-антероградная амнезия;
- • умеренная брадикардия или тахикардия;
- • артериальная гипертензия;
- • клонический нистагм, незначительная анизокория, признаки пирамидной недостаточности, менингеальные симптомы, регрессирующие на 2—3-й неделе после травмы.
Ушиб мозга средней степени:
- • потеря сознания после травмы продолжительностью от нескольких десятков минут до нескольких часов;
- • выражена ретро-, кон-, антероградная амнезия;
- • головная боль нередко сильная;
- • повторная рвота;
- • брадикардия или тахикардия, повышение АД;
- • тахипноэ без нарушения ритма дыхания и проходимости дыхательных путей;
- • субфебрилитет;
- • разной величины зрачки;
- • асимметрия складок лица;
- • возможны переломы костей свода и основания черепа, а также значительное субарахноидальное кровоизлияние.
Ушиб мозга тяжелой степени:
- • потеря сознания после травмы продолжительностью от нескольких часов до нескольких недель;
- • часто выражено двигательное возбуждение;
- • тяжелые нарушения жизненно важных функций: нарушение гемодинамики (артериальная гипертензия, затем гипотензия, брадикардия или тахикардия), появление патологических ритмов дыхания, развитие острой дыхательной недостаточности;
- • плавающие движения глазных яблок, парез взора, нистагм, нарушения глотания, двусторонний мидриаз или птоз, меняющийся мышечный тонус;
- • парезы конечностей (вплоть до параличей);
- • генерализованные или фокальные эпилептические припадки.
Сдавление мозга:
- • тяжесть симптомов нарастает медленно по мере увеличения давления на мозг;
- • после короткого прояснения сознания, утраченного в момент травмы, оно снова исчезает;
- • постепенно нарастают опасные для жизни общемозговые проявления: нарушение сознания, психомоторное возбуждение, головная боль, многократная рвота и очаговые стволовые расстройства: брадикардия, артериальная гипертензия, тахипноэ, сменяющееся на брадипноэ, нистагм. Затем возбуждение сменяется вялостью, сонливостью, коматозным состоянием.
Неотложная помощь
Доврачебный этап:
- • при продолжающейся утрате сознания: придать устойчивое положение на правом боку, голову слегка запрокинуть назад, левую руку и ногу согнуть под прямым углом в локтевом и коленном суставе, кисть подложить под щеку. Это положение обеспечивает свободное прохождение воздуха в легкие и беспрепятственное вытекание жидкости изо рта наружу, предотвращает нарушение дыхания вследствие западения языка, затекания в дыхательные пути слюны, крови, рвотных масс;
- • пациенту в сознании придать удобное горизонтальное положение лежа на спине с приподнятой головой;
- • расстегнуть ворот рубашки, обеспечить доступ свежего воздуха;
- • на голову положить холодный компресс (полотенце, смоченное холодной водой);
- • на рану наложить асептическую повязку;
- • при наружном кровотечении провести остановку кровотечения и наложить повязку;
- • экстренная госпитализация в неврологическое отделение стационара;
- • если пострадавший находится в бессознательном состоянии, транспортировать на животе с подложенными под лоб и верхний отдел грудной клетки валиками (для предупреждения асфиксии запавшим языком или аспирации рвотных масс).
Врачебный этап:
- • при тяжелой черепно-мозговой травме продолжаются реанимационные мероприятия, начатые на догоспитальном этапе. С целью нормализации дыхания обеспечивается свободная проходимость верхних дыхательных путей (освобождение от крови, слизи, рвотных масс, введение воздуховода, интубация трахеи, трахеостомия), кислородотерапия, ИВЛ;
- • при нарастающих признаках сдавления мозга проводится трепанация черепа;
- • при ушибе мозга с размозжением ткани проводится костнопластическая трепанация с вымыванием мозгового детрита 0,9 % раствором натрия хлорида;
- • для снижения внутричерепного давления, устранения отека мозга — диуретики, глюкокортикоиды;
- • для метаболической защиты мозга — антигипоксанты (оксибу- тират натрия), антиоксиданты (мексидол, олифен, токоферол), нейромодуляторы (глицин, актовегин, церебролизин);
- • трансфузионная терапия до 3—4 л жидкости в сутки;
- • обеспечение строгого постельного режима.
Источник

Обратная связь
ПОЗНАВАТЕЛЬНОЕ
Сила воли ведет к действию, а позитивные действия формируют позитивное отношение
Как определить диапазон голоса — ваш вокал
Как цель узнает о ваших желаниях прежде, чем вы начнете действовать. Как компании прогнозируют привычки и манипулируют ими
Целительная привычка
Как самому избавиться от обидчивости
Противоречивые взгляды на качества, присущие мужчинам
Тренинг уверенности в себе
Вкуснейший «Салат из свеклы с чесноком»
Натюрморт и его изобразительные возможности
Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д.
Как научиться брать на себя ответственность
Зачем нужны границы в отношениях с детьми?
Световозвращающие элементы на детской одежде
Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия
Как слышать голос Бога
Классификация ожирения по ИМТ (ВОЗ)
Глава 3. Завет мужчины с женщиной

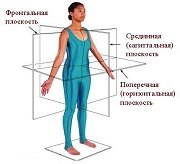
Оси и плоскости тела человека — Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д.

Отёска стен и прирубка косяков — Когда на доме не достаёт окон и дверей, красивое высокое крыльцо ещё только в воображении, приходится подниматься с улицы в дом по трапу.
Дифференциальные уравнения второго порядка (модель рынка с прогнозируемыми ценами) — В простых моделях рынка спрос и предложение обычно полагают зависящими только от текущей цены на товар.
Инфильтратхарактеризуется образованием уплотнения в месте инъекции, которое легко определяется при пальпации, местно гиперемия, гипертермия.
Наиболее распространённое осложнение после подкожной и внутримышечной инъекции. Рассматривается как внутрибольничная инфекция.
Причины. Чаще всего инфильтрат возникает если:
1) инъекция выполнена тупой иглой;
2) для внутримышечной инъекции используется короткая игла, предназначенная для внутрикожных или подкожных инъекций;
3) неточный выбор места инъекции;
4) частые инъекции в одно и то же место;
5) нарушение правил асептики также являются причиной появления инфильтратов.
Профилактика. Инъекции выполнять острыми иглами, соответствующие требованиям для подкожных, внутримышечных инъекций; выбирать анатомические места, предназначенные для соответствующей инъекции; не выполнять инъекции в одно и то же место; соблюдать асептику, санэпидрежим.
Лечение по назначению врача: согревающий компресс, грелка на место инфильтрата.
Абсцесс– гнойное воспаление мягких тканей с образованием полости, заполненной гноем и отграниченной от окружающих тканей.
Причины. При инфильтрате и абсцессе происходит инфицирование тканей в результате нарушения асептики. Эти осложнения относятся к группе внутрибольничной инфекции.
Профилактика. Устранить причины, вызывающие инфильтраты и абсцессы, соблюдать асептику, санэпидрежим.
Лечениехирургическое.
Сепсис– это осложнение проявляется как общее заболевание организма.
Причины. Возникают при грубейших нарушениях правил асептики во время инъекции, при использовании нестерильных растворов. Относится к внутрибольничной инфекции.
Профилактика. Соблюдение асептики, санэпидрежима.
Лечение по назначению врача.
ВИЧ-инфекция, парентеральные гепатиты В, С, Д— эти осложнения, проявляются как общие заболевания организма.
Причины. Возникают при грубейших нарушениях правил асептики во время инъекции, инвазивных манипуляциях. Относится к внутрибольничной инфекции.
Профилактика. Соблюдение асептики, санэпидрежима.
Лечение по назначению врача.
Поломка иглывозможна во время внутримышечной инъекции при резком сокращении ягодицы, если с пациентом не проведена перед инъекцией психопрофилактическая беседа или инъекция сделана пациенту в положении «стоя».
Профилактика.Вводить иглу не до конца, а оставлять 0,5-0,7 мм над кожей. Перед инъекцией проводить психопрофилактическую беседу. Инъекции делать в положении «лёжа».
Лечение. Если возможно – удалить иглу пинцетом, если не возможно, то лечение хирургическое.
Медикаментозная эмболияможет произойти при инъекциях масляных растворов подкожно или внутримышечно и попадании иглы в сосуд. Масло, оказавшись в артерии, закупоривает её и это приведет к нарушению питания окружающих тканей, их некрозу. Признаки некроза: усиливающиеся боли в области инъекции, отёк, покраснение или красно-синюшное окрашивание кожи, повышение местной и общей температуры.
Если масло окажется в вене, то с током крови оно попадает в легочные сосуды, приводя к тромбоэмболии. Признаки: внезапный приступ удушья, кашель, посинение верхней половины туловища (цианоз), чувство стеснения в груди.
Профилактика. Вводить только внутримышечно, соблюдая технику введения.
Лечениепо назначению врача.
Воздушная эмболияпри внутривенных инъекциях и внутривенных капельных вливаниях является грозным осложнением. Характеризуется быстрым (в ряде случаев молниеносным) развитием загрудинных болей, одышки, резким падением АД, цианозом верхней половины туловища.
Профилактика.Тщательно вытеснять воздух из шприца и системы для внутривенного капельного введения перед венепункцией.
Лечение по назначению врача.
Ошибочное введение лекарственного препарататакже следует рассматривать как осложнение инъекции.
Профилактика. Внимательно прочитать назначение, перед инъекцией прочесть на ампуле или флаконе название, дозу, срок годности.
Лечение по назначению врача.
Некроз(омертвение) тканей может развиться при неудачной венепункции и ошибочном введении под кожу значительного количества раздражающего средства. Попадание лекарственного средства под кожу при венепункции возможно вследствие прокалывания вены насквозь или непопадание в неё.
Чаще всего это случается при неудачном внутривенном введении 10 % раствора хлористого кальция, оказывающего местное раздражающее действие, иногда значительное, вплоть до некроза ткани.
Усиливается боль в области инъекции, отёк, гиперемия, появление пузырей, язв, омертвение.
Профилактика. Введение лекарственных средств должно проводиться только в определенные для инъекций анатомические области.
Лечение: прекратить введение лекарственного средства; максимально отсосать шприцем введённое лекарство; место инъекции обколоть 0,5% раствором новокаина до 80-100 мл, чтобы уменьшить боль; на место инъекции наложить холод.
Передозировка.Внимательно читать назначения врача.
Повреждение нервных стволовможет произойти при внутримышечных и внутривенных инъекциях. Тяжесть осложнения может быть – от неврита (воспаление нерва) до паралича конечности (выпадение функции).
Профилактика. Правильно выбрать место для постановки инъекций.
Лечениепо назначению врача.
Липодистрофия.Под кожей образуются ямки в местах введения инсулина из-за рассасывания жировой ткани.
Причины. Введение инсулина в одни и те же анатомические места.
Профилактика. Чередовать анатомические области введения.
Тромбофлебит – воспаление вены с образованием в ней тромба – наблюдается при частых венепункциях одной и той же вены, или при использовании недостаточно острых игл. Признаками тромбофлебита являются боль, гиперемия кожи и образование инфильтрата по ходу вены. Температура тела может быть субфебрильной.
Профилактика. Чередовать различные вены для инъекций.
Лечениепо назначению врача.
Гематома(кровоизлияние под кожу) возникает во время неудачной венепункции: под кожей при этом появляется багровое пятно, так как игла проколола обе стенки вены и кровь проникла в ткань.
Профилактика.Тщательное соблюдение техники внутривенных инъекций, использование острых игл.
Лечение. Прекратить инъекцию, приложить к вене ватный спиртовой шарик, на область гематомы кладут местный согревающий (полуспиртовый) компресс. Назначенную инъекцию делают в другую вену.
Индивидуальная непереносимостьсамый страшный сюрприз, который может преподнести лекарство. Когда организм отвергает конкретное лекарственное средство, доза значения не имеет. Сделали инъекцию, а через несколько минут пациент пожаловался на жар, удушье, сердцебиение. При этом кожные покровы бледнеют или, наоборот, становятся гиперемированными. Может снизиться артериальное давление, погаснуть сознание пациента.
Может проявляться:
1) аллергической реакциейна введение того или иного лекарственного средства путём инъекции могут протекать в виде крапивницы, острого насморка, острого конъюнктивита, отёка Квинке;
2) анафилактическим шоком, которыйразвивается в течение нескольких секунд или минут с момента введения лекарственного препарата. Это самая грозная форма аллергической реакции. Чем быстрее развивается шок, тем хуже прогноз. Молниеносное течение шока заканчивается летально.
Чаще всего анафилактический шок характеризуется следующей последовательностью признаков: общее покраснение кожи, сыпь, приступ кашля, выраженное беспокойство, нарушение ритма дыхания, снижение артериального давления, аритмия.
Симптомы могут появляться в различных сочетаниях. Смерть обычно наступает от острой дыхательной недостаточности вследствие бронхоспазма и острой сердечно-сосудистой недостаточности.
Лечение. При появлении признаков шока необходимо:
1) вызвать врача;
2) не оставлять пациента одного, приступить к оказанию неотложной доврачебной помощи в том месте, где развился шок;
3) уложить пациента;
4) наложить жгут выше места инъекции или пузырь со льдом;
5) ввести 0,5 мл 0,1% раствора адреналина подкожно и столько же в место инъекции;
6) дать пациенту увлажненный кислород через маску;
7) приготовить для введения, по назначению врача, преднизолон, антигистаминные препараты, для капельного введения полиглюкин, систему для внутривенного капельного введения лекарственного средства.
Профилактика:
1) перед инъекцией спрашивать у пациента о переносимости тех или иных лекарственных веществ;
2) на титульном листе истории болезни и на листе врачебных назначений могут быть данные о непереносимости лекарственных веществ;
3) перед первой инъекцией антибиотиков провести внутрикожную пробу на чувствительность по назначению врача.
При применении инъекционных лекарственных форм необходимо руководствоваться правилом тройного контроля:
1) прочитать назначение врача;
2) ознакомится с этикеткой на упаковке (название лекарственного средства, концентрация, количество миллилитров, срок годности);
3) прочитать название лекарственного средства на ампуле, информацию о концентрации и количестве миллилитров.
Если все три параметра совпадают, можно делать инъекцию. Работа процедурной медицинской сестры с лекарственными средствами требует определённой осторожности, хороших знаний фармакологии и новых современных лекарственных форм, особенностей их применения и действия, а также постоянного внимания к пациентам, вопросы и проблемы которых, возникающие при применении лекарственных средств, должны быть решены в процессе лечения.
Перед началом лечения у пациента необходимо спросить: все ли лекарственные средства он переносит.
Источник
