КТ, МРТ, УЗИ при гематомеа) Определения:
• Гематома: отграниченное скопление крови (обычно свернувшейся) вне кровеносного сосуда, но находящейся в тканях
• Интерстициальное кровотечение: кровь, рассеянная в мышце б) Визуализация гематомы: 1. Общая характеристика:
• Лучший диагностический критерий:
о Опухоль мягких тканей с МР характеристиками компонентов крови:
— Обычно ↑Т2 сигнал
— Часто ↑Т1 сигнал
• Локализация:
о Внутри- или внемышечная в зависимости от механизма
• Величина:
о Различная
• Морфология:
о Часто распространяется продольно в плоскостях фасций 2. Рентгенография:
• На рентгенограммах можно видеть отграниченное опухолевидное образование мягких тканей
• Другие данные в пользу травмы (например, суставной выпот или перелом) 3. КТ при гематоме:
• На КТ видно асимметричное увеличение пораженной мышцы или тканевой плоскости:
о Обычно такой же плотности, что и мышца на неконтрастной КТ, но может быть более высокое поглощение в случаях с острым кровотечением
о Транформация в серому уменьшает поглощение
• Выход контраста из сосудов в гематому на контрастно-усиленной КТ свидетельствует об активном кровотечении 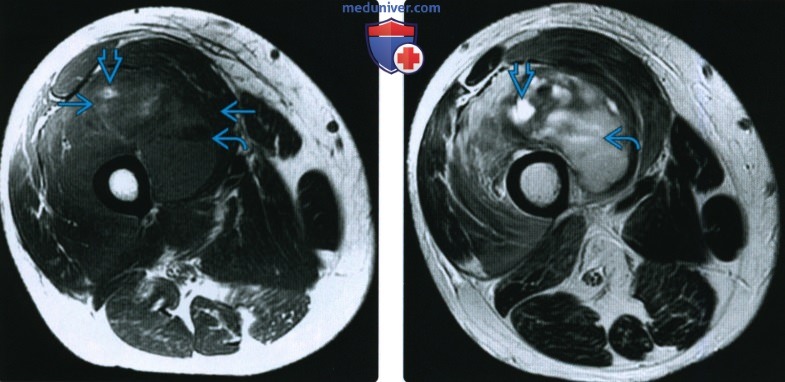
(Слева) На осевой МРТ Т1 ВИ визуализируется крупная многокомпонентная опухолью в промежуточной широкой мышце в середине бедра у пациента, получающего варфарин (кумадин). Некоторые участки опухоли гиперинтенсивные по сравнению с мышцей, что указывает на кровь или жир. Кзади имеется уровень жидкость-жидкость.
(Справа) На осевой МРТ Т2 ВИ у этого же пациента определяется значительная неоднородность сигнала в опухоли с расположенными кпереди участками, которые напоминают кисту и уровень жидкости, расположенный кзади. Участки высокоинтенсивного сигнала на изображениях Т1 и Т2 соответствуют крови.
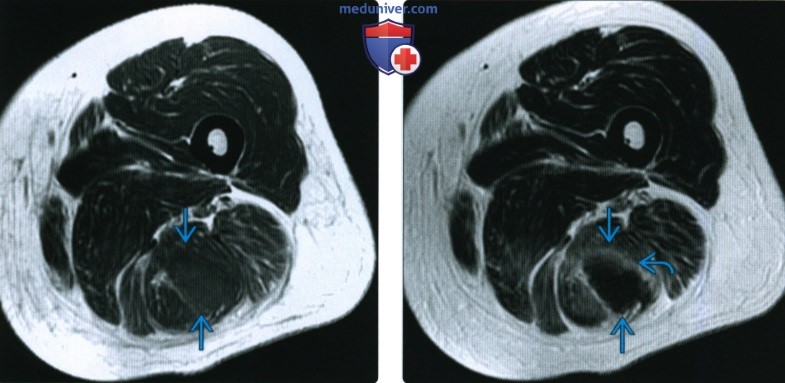
(Слева) На осевой МРТ Т1 ВИ визуализируется размытый, опухолеподобный участок однородной ткани такой же интенсив -ности, что и у скелетной мышцы из группы мышц задней поверхности бедра.
(Справа) На осевой МРТ Т2 ВИ у этого же пациента более четко видна опухоль. Центральная часть излучает гипоинтенсив ный сигнал относительно нормальной мышцы; имеется тонкий ободок гиперинтенсивного сигнала по периферии. Темный сигнал на Т1- и Т2-взешен-ных частотах обычно указывает на острую гематому.
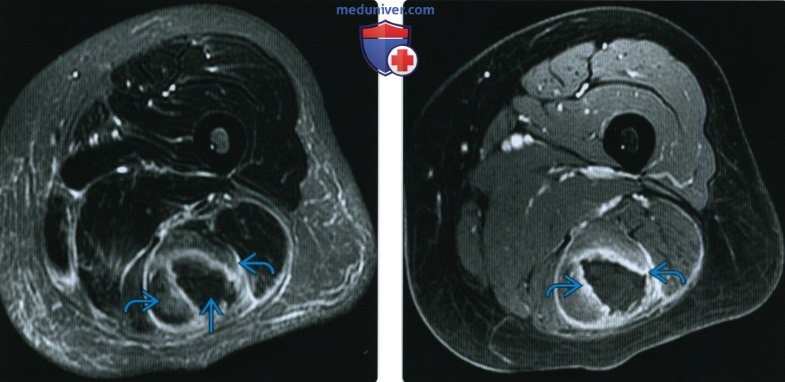
(Слева) На осевой MPT Т2 ВИ FS у этого же пациента определяется устойчивый Низкоинтенсивный сигнал в центре опухоли с реактивным отеком в окружающих мышцах.
(Справа) На осевой МРТ Т1 ВИ С + FC MR у этого же пациента определяется интенсивное контрастирование реактивной/посттравматической ткани вокруг гематомы. Сама гематома, как и прежде, дает низкоинтенсивный сигнал; центральное контрастирование наталкивает на мысль о имеющейся опухоли, поскольку обычная гематома не контрастируется.
4. МРТ при гематоме: • Т2 ВИ:
о Первоначально гиперинтенсивная относительно мышцы (ок-сигемоглобин)
о Затем изо- или гипоинтенсивная (деоксигемоглобин)
о Затем гиперинтенсивная (поскольку внутриклеточный метгемоглобин становится внеклеточным при разрушении эритроцитов)
о В конце концов, гипоинтенсивная (гемосидерин)
о Хроническая серома является гиперинтенсивной (жидкость)
о Реактивный отек (Т2 сигнал) вокруг гематомы можно видеть на любой стадии
о Жидкостно-клеточный слой (иначе называемый уровень ге-матокрита):
— Обычно у пациентов на фоне антикоагуляционной терапии или с внутриопухолевым кровотечением • Т1 ВИ С+:
о Обычно патологическое контрастирование отсутствует в острой стадии
о Хронические гематомы часто вызывают реакцию прилежащих мягких тканей:
— Неоднородное контрастирование в группах нескольких мышц и/или нервно-сосудистых пучков:
Обычно нецентральное контрастирование
— Вследствие инфильтративных изменений бывает сложно отличить хроническую гематому от агрессивной опухоли:
Рекомендуется биопсия • Заключение: МР картина чрезвычайно сложная и вариабельная:
о Отличается вследствие разницы индивидуальных величин единичного поля МР и неодинаковых визуальных картин разрушения крови
о Значительно сложнее обнаружить, чем внутрикраниальные гематомы вследствие большего размера и более сложного/ лакунарного строения
о Большинство гематом, несмотря на сложность обнаружения, излучают высокий Т1 и Т2 сигнал
о Гематомы не увеличиваются изнутри о Хронические гематомы обычно имеют ободок с ↓ сигналом гемосидерина на всех частотах 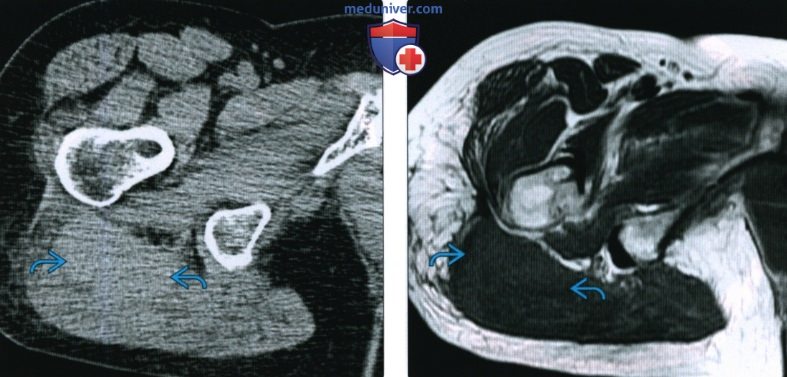
(Слева) На осевой неконтрастной КТ визуализируется опухолеподобная зона повышенного поглощения в большой ягодичной мышце у пожилого пациента после падения на область таза. На КТ снимке определяется острая гематома, если обратить внимание на незначительное повышение поглощения и облитерацию жировых полосок. Со временем поглощение гематомой снижается.
(Справа) На осевой МРТ Т1 ВИ у этого же пациента в этот же день видно, что у гематомы интенсивность сигнала не отличается от нормальной мышцы.
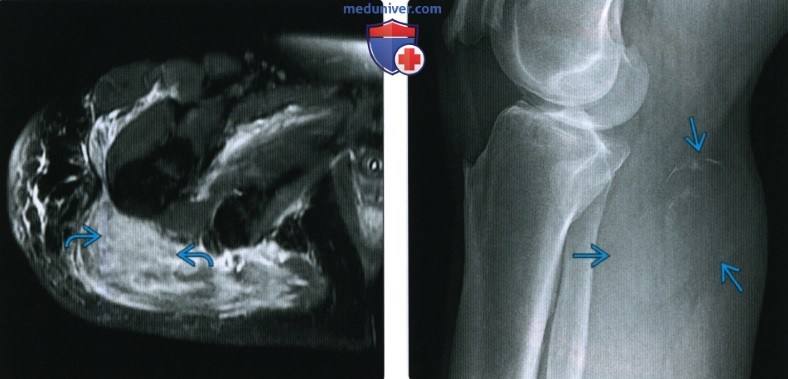
(Слева) На осевой МРТ Т2 ВИ FS у этого же пациента определяется высокоинтенсивный сигнал в гематоме. В сверхострых случаях, как например в этом, компоненты крови обычно излучают сигнал с такими же характеристиками, что и вода.
(Справа) На боковой рентгенограмме коленного сустава у пациента с пальпируемой опухолью определяется опухоль мягких тканей. Саркома обычно кальцифицируется в центре; в данном случае это произошло по периферии.
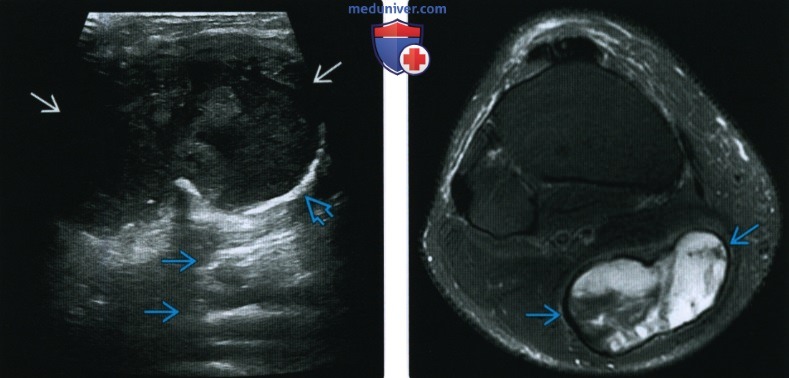
(Слева) На поперечном ультразвуковом снимке у этого же пациента обнаруживается неоднородная гипоэхогенная опухоль с контрастированием через трансмиссию. Цветовая допплерография (не показана) выявила внутреннюю васкуляризацию. Отмечается кальцификация вдоль глубокого края. Эти данные указывают на хроническую гематому.
(Справа) На осевой MPT T2 FS у этого же пациента определяется неоднородный сигнал, преимущественно, жидкости в пределах гематомы и ободок с низким сигналом гемосидерина и кальцификация.
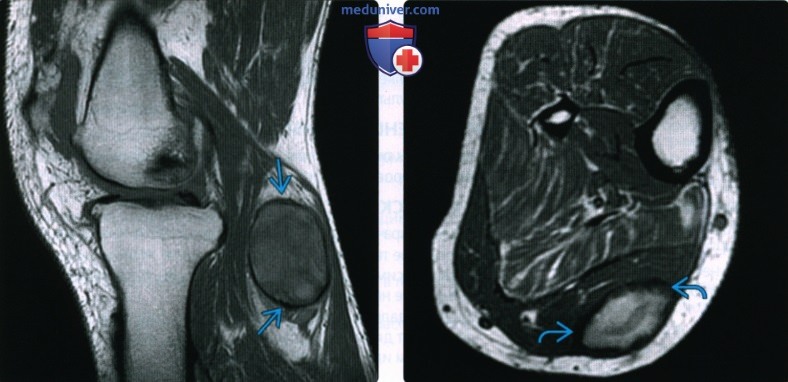
(Слева) На сагиттальной MPT PD у этого же пациента определяется низкоинтенсивный сигнал ободка гемосидерина и неоднородный сигнал от хронической гематомы. Она расположена в брюшке икроножной мышце, что исключает возможность сложной кисты Бейкера.
(Справа) На осевой MPT Т1ВИ у другого пациента визуализируется овальная опухоль в икроножной мышце с высоким центральным сигналом и низким сигналом ободка. Эта картина, фактически, является патогномоничной для подострой или хронической гематомы; Низкоинтенсивный сигнал ободка указывает на образование гемосидерина.
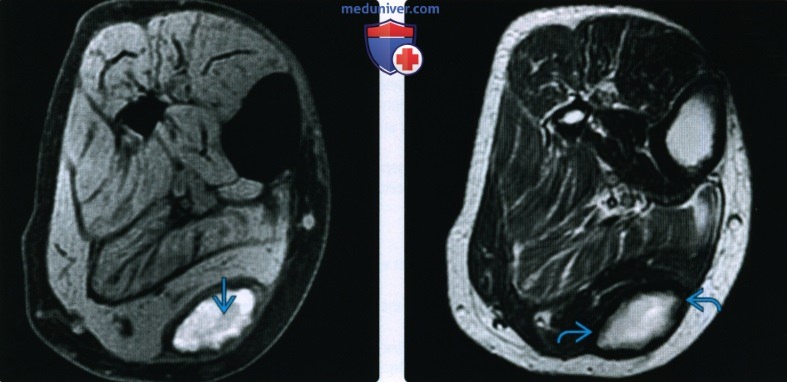
(Слева) На осевой МРТ Т1 ВИ у этого же пациента определяется высокоинтенсивный сигнал гемоглобина центральной части гематомы. В некоторых случаях незначительное повышение сигнала Т1 может быть лучше видно на Т1-взвешенных изображениях с насыщением сигнала от жира.
(Справа) На осевой МРТ Т2 ВИ у этого же пациента определяется устойчивый высокоинтенсивный сигнал в центральной части опухоли и устойчивый низкоинтенсивный сигнал в ободке, что соответствует гемоглобину, расположенному центрально, и гемосидерину, расположенному периферически.
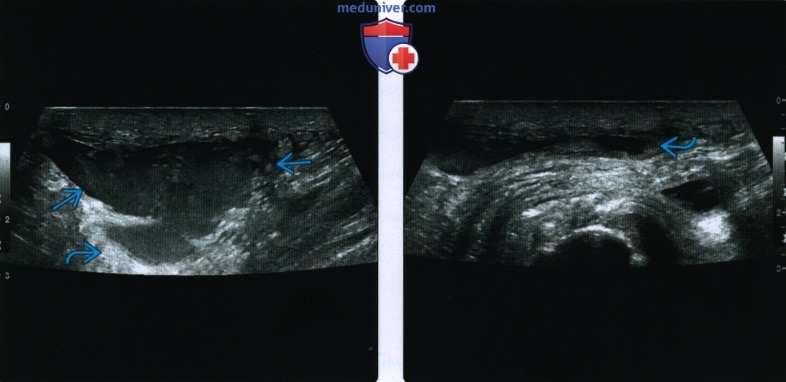
(Слева) На поперечном ультразвуковом срезе у пожилого пациента с несколькими заболеваниями и опухолью в ягодичной области визуализируется неоднородное, но практически анэхогенное скопление жидкости с контрастированием через трансмиссию. Эти данные согласовывались с клиническим подозрением на гематому, которая подтвердилась на операции.
(Справа) На поперечном ультразвуковом снимке у этого же пациента выявлена сдавленная опухоль УЗИ в реальном времени позволяет оператору подтвердить уплотнение скоплений жидкости, как например, при острых гематомах.
5. УЗИ:
• Серошкальное исследование:
о Асимметричное увеличение мышцы:
— Гематома остро анэхогенная
— Позднее могут появиться эхогенные участки неправильной формы
• Цветовая допплерография:
о Внутренний цветовой поток отсутствует 6. Ангиография:
• Гематома: внутренняя васкуляризация отсутствует 7. Рекомендации по визуализации:
• Лучший диагностический метод:
о МРТ
• Рекомендация по протоколу:
о Т2 ВИ без FS может лучше оценить характеристики сигнала
о Рекомендуется МРТ + С для оценки внутренней сосудистой сети или возможного внутриопухолевого кровотечения в) Дифференциальная диагностика гематомы: 1. Солидная опухоль:
• Опухоль может иметь похожие характеристики сигнала
• Опухоли могут кровоточить → гематома
• Большинство опухолей имеют внутреннюю сосудистую сесть 2. Инфаркт мышцы:
• Диабет в анамнезе
• Внутренняя архитектура похожа на нормальную мышцу 3. Гигрома:
• Сигнал от жидкости
• Отсутствует значительный окружающий отек г) Патология: 1. Общая характеристика:
• Этиология:
о Занятие спортом:
— Разрыв мышцы (растяжение), часто в мышечно-сухожильном соединении
о Травматическая:
— Тупая или проникающая травма
о Нетравматическая:
— Антикоагуляционная терапия
— Нарушение свертывания
— Внутриопухолевое кровотечение:
В опухолях с васкуляризацией может спонтанно развиться кровотечение
• Сопутствующая патология:
о Разрыв мышцы и сухожилия
о Отек/воспаление окружающей мышцы
о Перелом 2. Макроскопические и хирургические особенности:
• Гематомы проходят через разные стадии разрушения крови: оксигемоглобин, деоксигемоглобин, внутриклеточный метгемоглобин, внеклеточный метгемоглобин, гемосидерин
• Структура часто неоднородная вследствие соединений гемоглобина на разных стадиях разрушения
• Хронические увеличивающиеся гематомы состоят из смеси соединений гемоглобина, некротических участков, соединительной и грануляционной ткани, фибрина и тромбов, окруженных псевдокапсулой из фиброзной ткани и гемосидерина д) Клинические особенности гематомы: 1. Проявления:
• Типичные признаки/симптомы:
о Боль и локальная опухоль:
— Обычно неожиданное начало
о Признаки/симптомы, связанные с тупой или проникающей травмой
• Другие признаки/симптомы:
о Опухоль, кровоподтеки или другие доказательства травмы 2. Демография:
• Возраст:
о Нетравматическая: пожилой возраст, обычно связанная к ан-тиокоагуляционной терапией
• Пол:
о Травматическая или связанная со спортом: М>Ж
о Нетравматическая: М=Ж
• Эпидемиология:
о Предрасполагающие состояния:
— Ятрогенные факторы:
Антикоагуляционная терапия
— Врожденные заболевания:
Гемофилия
Болезнь Шенлейна-Геноха, болезнь Виллебранда и другие геморрагические диатезы 3. Течение и прогноз:
• Без лечения (консервативного или хирургического) часто развивается рецидив кровотечения
• Может привести к компартмент-синдрому:
о Венозный застой → компрессия нервно-сосудистого пучка → дегенерация/некроз мышцы
• Хроническая прогрессирующая гематома может увеличиваться в течение нескольких лет, особенно, на фоне антикоагуляционной терапии 4. Лечение:
• Консервативное лечение (ограничение физической активности), если отсутствуют симптомы
• Хирургическое удаление, если имеются симптомы (слабость, гиперестезия, боль при пассивном сгибании) е) Диагностическая памятка: 1. Следует учесть:
• Антикоагуляционную терапию или травму в анамнезе
• Опухоль может имитировать гематому и гематома может имитировать опухоль:
о Внутриопухолевое кровотечение может иметь картину типичной гематомы:
— В случае необъяснимого спонтанного кровотечения следует исключить фоновую опухоль
— Исследуют прилежащие к гематоме ткани
о Хроническая гематома может напоминать опухоль:
— Неоднородная, с контрастированием (хотя редко центрально) 2. Советы по интерпретации изображений:
• Гематома не имеет сосудов:
о К + МРТ, КТ с контрастированием или допплеровский ультразвук для обнаружения внутреннего тока
о У хронической гематомы край может васкуляризироваться
• Высокий Т1 сигнал обычно обусловлен кровотечением или жировой тканью 3. Рекомендации по отчетности:
• Попытаться определить остроту кровотечения, если возможно ж) Список использованной литературы:
1. Lutterbach-Penna RA et al: Ultrasound of the thigh: focal, compartmental, or comprehensive examination? AJR Ami Roentgenol. 203(5): 1085-92,2014
2. Hayashi D et al: Traumatic injuries of thigh and calf muscles in athletes: role and clinical relevance of MR imaging and ultrasound. Insights Imaging. 3(6):591-601, 2012
3. Lee JC et al: Imaging of muscle injury in the elite athlete. Br J Radiol. 85(1016): 1173-85,2012
4. Negoro К et al: Chronic expanding hematoma of the thigh. Joint Bone Spine. 79(2):192-4, 2012
5. Blankenbaker DG et al: Temporal changes of muscle injury. Semin Musculoskelet Radiol. 14(2):176-93, 2010
6. Kontogeorgakos VA et al: Extremity soft tissue sarcomas presented as hematomas. Arch Orthop Trauma Surg. 130(10): 1209-14, 2010
7. McKenzie G et al: Pictorial review: Non-neoplastic soft-tissue masses. Br J Radiol. 82(981 ):775-85, 2009
8. Shelly MJ et al: MR imaging of muscle injury. Magn Reson Imaging Clin N Am. 17(4):757-73, VII, 2009
9. Tafeb S et al: Soft tissue sarcomas or intramuscular haematomas? EurJ Radiol. 72(1 ):44-9, 2009
10. Wu JS et al: Soft-tissue tumors and tumorlike lesions: a systematic imaging approach. Radiology. 253(2):297-316, 2009
11. Nett MP et al: Magnetic resonance imaging of acute «wiiitis» of the upper extremity. Skeletal Radiol. 37(5):481-3, 2008
12. Theodorou SJ et al: Imaging findings of complications affecting the upper extremity in intravenous drug users: featured cases. Emerg Radiol. 15(4):227-39,2008
13. Allen DJ et al: Primary malignancies mistaken for pseudotumours In haemo-philic patients. Haemophilia. 13(4):383-6, 2007
14. Papp DF et al: Magnetic resonance imaging of soft-tissue tumors: determinate and indeterminate lesions. J Bone Joint Surg Am. 89 Suppl 3:103-15,2007
15. Elsayes KM et al: Value of magnetic resonance imaging in muscle trauma. Curr Probl Diagn Radiol. 35(5):206-12, 2006
16. Liu PT et al: Chronic expanding hematoma of the thigh simulating neoplasm on gadolinium-enhanced MRI. Skeletal Radiol. 35(4):254-7, 2006
17. Niimi R et al: Soft-tissue sarcoma mimicking large haematoma: a report of two cases and review of the literature. J Orthop Surg (Hong Kong). 14(1):90-5, 2006
18. Gomez P et al: High-grade sarcomas mimicking traumatic intramuscular hematomas: a report of three cases. Iowa Orthop J. 24:106-10, 2004
19. Bush CH: The magnetic resonance imaging of musculoskeletal hemorrhage. Skeletal Radiol. 29(1): 1-9, 2000 — Также рекомендуем «Признаки инородного тела (лучевые признаки)» Редактор: Искандер Милевски. Дата публикации: 23.9.2020 |