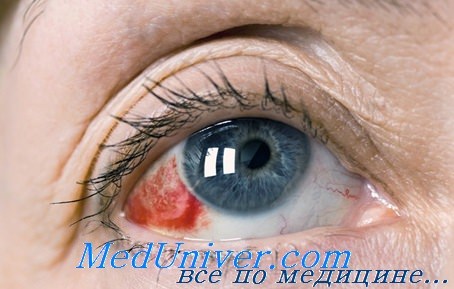
Смещение зрачка после ушиба

Описание

Этиология и классификация
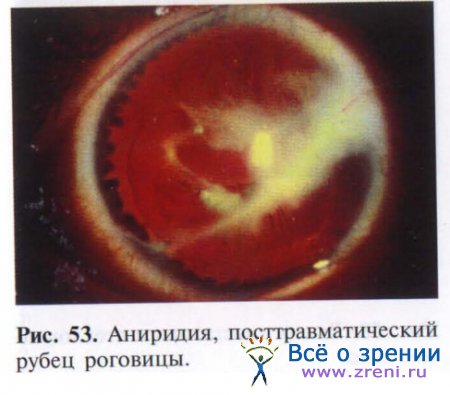
Повреждения радужки и хрусталика могут быть следствием как тупых травм, так и проникающих ранений глазного яблока. Так, возможно возникновение травматического мидриаза вследствие пареза сфинктера, частичного и полного иридодиализа, следствием последнего является возникновение аниридии (рис. 53).
Кроме того, возможны радиальные разрывы радужки и отрыв ее части с образованием секторальных дефектов. При повреждении сосудов радужки возникает гифема, которая может быть частичной и полной.
Любое травмирующее воздействие на хрусталик достаточно интенсивности даже без нарушения целостности капсулы приводит к возникновению помутнений различной степени выраженности. При сохранении капсульного мешка чаще развивается субкапсулярная катаракта с локализацией помутнений в проекции приложения травмирующей силы. При тупой травме глаза возможно образование на передней капсуле хрусталика отпечатка пигментного листка радужки — кольца Фоссиуса.
При разрыве хрусталиковой сумки, что, как правило, имеет место при проникающем ранении, возникает быстрое помутнение всех хрусталиковых волокон с их набуханием. При этом весьма частым осложняющим фактором является выход волокон хрусталика в зоне дефекта в переднюю камеру и при сквозном ранении хрусталика с повреждением передней гиалоидной мембраны — в стекловидное тело.
Следствием механической травмы нередко является патология связочного аппарата хрусталика. Так, после воздействия повреждающего фактора возникает подвывих (сублюксация), при котором происходит разрыв части цинновых связок, но, тем не менее, при помощи оставшихся участков ресничного пояска хрусталик удерживается на своем месте. Более тяжелым состоянием является вывих (люксация) хрусталика в переднюю камеру или в стекловидное тело. Люксация в переднюю камеру вызывает развитие вторичной факотопической глаукомы с очень высокими значениями офтальмотонуса вследствие полной блокады оттока жидкости из глаза.
При проникающих ранениях весьма частым является наличие инородных тел в передней камере, на радужке и в веществе хрусталика.
Клинические признаки и симптомы
При травмах глаза одним из типичных синдромов является синдром раздражения первой ветви тройничного нерва, который проявляется блефароспазмом, слезотечением и светобоязнью, а также может характеризоваться возникновением болевого синдрома различной степени выраженности.
Травматический мидриаз представляет собой парез сфинктера зрачка (рис. 54).
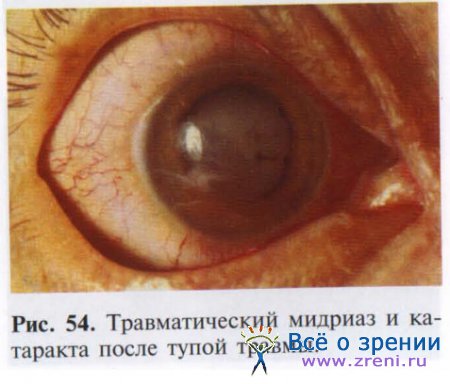
Возникает практически сразу после травмирующего воздействия и характеризуется отсутствием реакции зрачка на свет и увеличением его размера до 7-10 мм. Больные предъявляют жалобы на светобоязнь и снижение остроты зрения вследствие отсутствия эффекта диафрагмы.
Иридодиализ характеризуется частичным или полным отрывом корня радужки, что также нарушает функционирование автоматической диафрагмы глазного яблока (рис. 55).
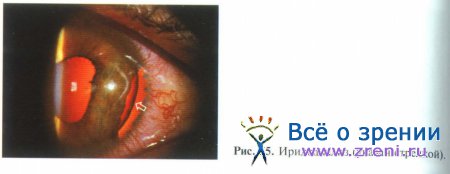
Весьма частым спутником этого патологического состояния является кровотечение из поврежденных сосудов, что является причиной образования частичной или полной гифемы. Полный отрыв корня радужки ведет к формированию аниридии. Больные жалуются в основном на снижение зрения различной степени, светобоязнь.
Радиальные разрывы радужки и секторальные дефекты образуются, как правило, при проникающих ранениях глаза. Причиной их является непосредственно ранящее воздействие инородного тела. Также возможно образование гифемы. Кроме того, частным случаем, приводящим к образованию дефектов ткани радужки, является ее ущемление в ране при проникающем ранении. Это ведет к значительным повреждениям иридальной ткани, ее разволокнению, ишемизации и некрозу вставленных в рану участков.
Кольцо Фоссиуса представляет собой отложения пигмента на передней капсуле хрусталика в проекции зрачка и является следствием компрессии радужки во время тупой травмы (рис. 56).
Само по себе данное состояние не является опасным и не служит причиной появления специфических жалоб.
Субкапсулярные помутнения хрусталикового вещества также могут быть следствием тупой травмы глаза. Причиной их возникновения является компрессионная травма хрусталиковых волокон, приводящая к их патологическому изменению. В зависимости от локализации помутнений они могут быть причиной значительного снижения зрения (при центральном расположении) либо не вызывают каких-либо жалоб со стороны больного.
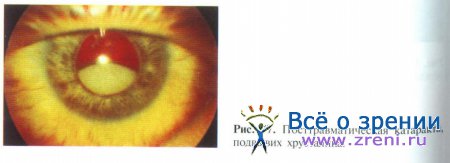
Травматическая катаракта с нарушением целостности хрусталиковой сумки возникает чаще после проникающего ранения, но возможно развитие этого патологического состояния и после тупой травмы. В зависимости от локализации и величины дефекта капсулы хрусталика формирование катаракты вследствие интенсивного оводнения хрусталиковых волокон происходит через 1-7 сут. Осложняющим фактором является выраженное набухание вещества хрусталика, что приводит к увеличению объема волокон и достаточно часто — к выходу некоторого их количества в переднюю камеру, а при наличии дефекта задней капсулы и передней гиалоидной мембраны — в стекловидное тело. Это может приводить к потере эндотелиальных клеток роговицы вследствие механического контакта хрусталикового вещества с последней, развитию факогенного увеита и вторичной глаукомы. Жалобы больных сводятся к прогрессирующему ухудшению зрительных функций.
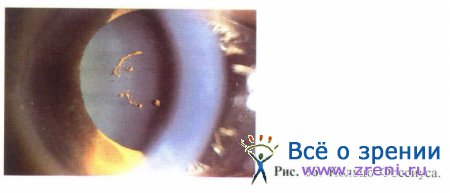
Подвывих хрусталика возникает вследствие разрыва части волокон цинновой связки хрусталика. Основным в диагностике этого патологического состояния является анализ биомикроскопических признаков: факодонеза, иридодонеза, асимметрии глубины передней камеры, смещения хрусталика (рис. 57).
Различают 3 степени сублюксации.
При подвывихе I степени: в условиях максимального мидриаза при биомикроскопии край хрусталика не виден; равномерно увеличена или уменьшена глубина передней камеры; иридодонез и факодонез незначительные.
При подвывихе II степени: край хрусталика не заходит за оптическую ось; передняя камера неравномерная; иридодонез и факодонез выраженные.
При подвывихе III степени: край хрусталика заходит за оптическую ось; разрыв цинновой связки распространяется более чем на 180° окружности; иридодонез и факодонез выраженные.
При сублюксации наблюдается расстройство аккомодации, возможно возникновение хрусталикового астигматизма вследствие неравномерного натяжения хрусталиковой сумки со стороны сохранившихся связок. Уменьшение глубины передней камеры при сублюксации может затруднять отток водянистой влаги и быть причиной развития вторичной факотопической глаукомы.
Вывих хрусталика происходит в случае разрыва всех цинновых связок. При этом хрусталик может быть люксирован как в стекловидное тело (рис. 58), так и в переднюю камеру.
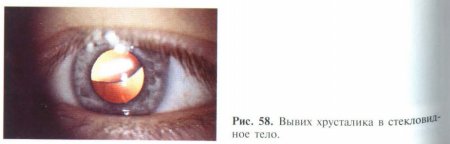
Если вывихивание в витре-альную полость протекает относительно благоприятно и сопровождается лишь ухудшением зрения, то его смещение в переднюю камеру вызывает блокаду оттока водянистой влаги из глаза, что сопровождается резким повышением внутриглазного давления (факотопическая глаукома), а контакт с эндотелием роговицы может стать причиной эпителиально-эндотелиальной дистрофии роговицы.
Инородные тела, локализующиеся в передней камере, на радужке и в хрусталике, требуют быстрого удаления во избежание дополнительного повреждения внутриглазных структур, развития инфекционных осложнений и возможного токсического влияния материала инородного тела (металлоз).
Диагноз и рекомендуемые клинические исследования
Для диагностики повреждений радужки и хрусталика в первую очередь проводят биомикроскопию. В качестве дополнительных методов применяют двух- и трехмерное ультразвуковое сканирование, позволяющее определить наличие и расположение инородных тел в глазу. С этой же целью выполняется рентгенография по Балтину и по Фогту. Одним из наиболее современных методов является ультразвуковая биомикроскопия, позволяющая оценить состояние связочного аппарата и капсулы хрусталика.
Дополнительные данные могут быть получены на основании анамнеза (материал инородного тела, направление и сила удара и т.п.)
Клинические рекомендации
При лечении повреждений радужки и хрусталика применяют медикаментозные и хирургические методы.
Терапевтические мероприятия направлены в первую очередь на купирование воспалительного процесса, а при наличии проникающего ранения — и на профилактику и лечение инфекционных осложнений. При наличии гифемы дополнительно назначают препараты, ускоряющие ее рассасывание.
Учитывая тот факт, что радужка имеет богатую иннервацию является важнейшей рефлексогенной зоной, а также то, что вещество хрусталика обладает аутоантигенными свойствами, больным с повреждениями этих структур даже без нарушения целостности глаза назначают интенсивную противовоспалительную терапию.
В конъюнктивальный мешок закапывают в 1-е сутки каждый час, затем 3—6 р/сут: дексаметазона 0,1% р-р (Максидекс); бетаметазона 0,1% р-р (Бетам-Офталь); дезонид-21-натрия фосфата 0,25% р-р (Пренацид). Параллельно назначают инстилляции 3—6 р/сут НПВС: диклофенак натрия 0,1% р-р (Дикло-Ф, Наклоф).
С целью уменьшения экссудации из сосудов радужки и риска образования синехий закапывают мидриатики непрямого и прямого действия в 2 р/сут: атропина сульфата 1% р-р (Атромед); фенилэфрина 2,5% и 10% р-р (Ирифрин).
В качестве антибактериальной терапии назначают антибиотики в виде инстилляции 3—6 р/сут: гентамицина 0,3% р-р (Гентамицин); тобрамицина 0,3% р-р (Тобрекс); ципрофлоксацина 0,3% р-р (Ципромед); офлоксацина 0,3% р-р («…»).
Кроме того, широкое распространение получили глазные капли, представляющие комбинированные препараты, содержащие антибиотики и ГКС (инсталлируют 3—6 р/сут): неомицин/полимиксин В/дексаметазон р-р (Макситрол); гентамицин/дексаметазон р-р (Декса-гентамицин); гентамицин/бетаметазон р-р (Гаразон).
При наличии выраженного воспаления и при присоединении инфекционного процесса назначают периокулярные инъекции ГКС и антибиотиков 1—2 р/сут: дексаметазона 4 мг/мл по 0,5 мл; гентамицина 40 мг/мл по 0,5 мл. В этом случае системно назначают мощные НПВС: целексоксиб (Целебрекс, таблетки 200 мг) по 1 таблетке 2 р/сут.
С целью ускорения рассасывания гифемы применяют ежедневно периокулярные инъекции по 1 мл гистохрома 0,02% р-р (Гистохром) и назначают аутогемотерапию по обычной схеме.
Хирургическая коррекция может быть проведена только после купирования воспалительных и инфекционных осложнений. Исключение составляет первичная хирургическая обработка, направленная на удаление доступных визуальному контролю инородных тел и восстановление целостности глаза. Кроме того, в ряде случаев удаляют травматическую катаракту на фоне факогенного увеита с целью устранения причины воспаления.
При выполнении реконструктивных вмешательств при повреждении радужки и хрусталика, как правило, в первую очередь производят манипуляцию с хрусталиковыми структурами с целью удаления травматической катаракты, имплантации интраокулярной линзы, ее фиксации в глазу. Следующим этапом выполняют пластику радужки, устраняют травматический мидриаз, а в случае аниридии — подшивают искусственную радужную оболочку.
Хирургическое лечение травматических катаракт в последнее время все чаще проводят с использованием технологий малых разрезов и факоэмульсификационной техники. При полной или частичной сохранности связочного аппарата весьма полезной для уменьшения силы воздействия на связочный аппарат и стабилизации самого капсульного мешка является имплантация капсульного кольца сразу после выполнения капсулорексиса или вскрытия передней капсулы при невозможности его выполнения. Удаление хрусталика весьма часто производят в режиме ирригации-аспирации без применения ультразвука ввиду низкой плотности травматических катаракт. Важным моментом является использование вискоэластиков, защищающих эндотелий во время вмешательства. В то же время имеющиеся повреждения капсульного мешка обуславливают использование минимальной интенсивности аспирационных потоков. При выпадении стекловидного тела через дефект в задней капсуле выполняют переднюю витрэктомию.
При вывихе хрусталика в стекловидное тело наиболее оптимальными являются проведение передней витрэктомии и перемещение хрусталика в переднюю камеру, где, как и при первичной люксации вперед, может быть произведена факоэмульсификация. При этом во избежание его повторного погружения в витреальную полость, может быть достигнут интраоперационный миоз путем введения раствора ацетилхолина (готовится ex temporae) в переднюю камеру или при повреждении радужки хрусталик может поддерживаться широким шпателем.
При сохранении капсульного мешка в него производят имплантацию интраокулярной линзы. При подвывихе II и особенно III степени линзу подшивают к прикорневой трети радужки узловым швом 10-0. При отсутствии капсульного мешка возможно несколько вариантов фиксации искусственного хрусталика в глазу. Наиболее простым способом при сохранной радужке является фиксация хрусталика к ее прикорневой трети 2 узловыми швам на 3 и 9 ч условного циферблата. Другим способом является транссклеральная фиксация линзы в цилиарную борозду, которая является единственно возможной при выраженном повреждении радужки, а также ее отсутствии.
В некоторых случаях до сих пор имплантируют ирис-клипс линзы и переднекамерные модели искусственных хрусталиков, при использовании которых риск возникновения таких осложнений, как дислокация линзы, эпителиально-эндотелиальная дистрофия и вторичная глаукома, существенно повышается.
Вмешательства на радужке имеют целью восстановление целостности и функций этой структуры. При возникновении иридодиализа с помощью специальных игл с нитью 8-0 осуществляют фиксацию корня радужки к склере. Дефекты радужной оболочки по возможности сшивают узловыми швами без избыточного натяжения (во избежание развития хронического ирита) с целью формирования центрально расположенного зрачка и’устранения поликории. Травматический мидриаз может быть устранен путем наложения у зрачкового края кисетного шва. При аниридии возможна имплантация искусственной радужки, которая фиксируется к склере несколькими швами. В то же время при невозможности проведения по той или иной причине столь масштабной операции, выходом из положения может служить подбор контактной линзы, окрашенной по периферии, с прозрачным центром, заменяющей природную диафрагму.
Удаление инородных тел, находящихся в передней камере, на радужке и в области хрусталика, является первостепенной задачей и может быть осуществлено с помощью пинцетной техники, магнитом, шприцем с канюлей Simkoe или аспирационно-ирригационного наконечника факоэмульсификатора.
—
Статья из книги: Неотложная офтальмология | Е.А. Егоров, А.В. Свирин, Е.Г. Рыбакова и др.
Источник
Оценка зрачка при травме глаза. Относительно афферентный зрачковый дефект (ОАЗД) — зрачок Маркуса ГаннаКак и острота зрения, обследование зрачка чрезвычайно важно для оценки повреждения глаза. Зрачки помогают выявить повреждение передних зрительных проводящих путей (прежде всего, зрительного нерва, но может быть затронута и сетчатка, и зрительный перекрест). Если возможно, то лучше всего оценить реакцию зрачков у пациентов с травмой до назначения системных лекарственных средств, которые могут повлиять на функцию зрачков (например, наркотики, холинолитики/ холиномиметики). Обследование зрачка состоит в измерении размера и формы зрачка в рассеянном свете, в наблюдении за сокращением зрачка при освещении глаза ярким светом, а затем в наблюдении за возвращением размера зрачка к прежнему при отстранении света. При всех исследованиях каждый глаз проверяется отдельно. Необходим навык проведения теста импульсным светом. Этот тест является лучшим способом диагностики относительного афферентного зрачкового дефекта (ОАЗД или зрачок Маркуса Ганна).
Оба зрачка должны одинаково сокращаться на свет и сохранять это сокращение при плавном, но быстром перемещении источника света от одного глаза к другому (тест с качающимся фонариком). Расширение одного зрачка, когда на него падает свет, указывает на относительно афферентный зрачковый дефект в этом глазе. Относительно афферентный зрачковый дефект может быть диагностирован в случае травмы радужки путем наблюдения за неповрежденным зрачком в ходе теста с импульсным светом. Этот маневр называется проверкой на обратный относительно афферентный зрачковый дефект и также опирается на содружественную зрачковую реакцию на свет. Если во время теста неповрежденный зрачок парадоксально расширяется при попадании света на поврежденный глаз, можно диагностировать относительно афферентный зрачковый дефект в поврежденном глазе. Относительно афферентный зрачковый дефект обычно ранжируется по шкале от 1 до 4, где «1» означает легкий, а «4» тяжелый дефект. Повреждения зрительного нерва, такие как разрывы, пересечения, травматические ушибы и большие отслойки сетчатки, обычно проявляются выраженным относительно афферентным зрачковым дефектом. Такие патологические процессы, как разрывы сфинктера и корня радужки, а также паралич третьего черепного нерва, могут вызвать анизокорию или неровности зрачка, поэтому обязательно точно описать размер и форму зрачка. «Остроконечность» зрачка часто связана с передними проникающими повреждениями или разрывами склеры, осложненными ущемлением сосудистой оболочки (радужки). — Также рекомендуем «Оценка глазницы, век при травме глаза. Методика» Оглавление темы «Травма глаз»:
|
Источник
Травмы глаза могут не быть проникающими, а носить характер контузии – интенсивного механического сотрясения или удара. Однако чаще ушиб глазного яблока сочетается с нарушениями целостности роговицы – от лёгкой раны с повреждением лишь внешнего эпителиального слоя до серьёзных травм, затрагивающих глубинные структуры глаза.

Поскольку по бокам глаз естественным образом защищён утолщёнными краями глазницы, вектор контузии обычно направлен снизу и спереди внутрь глаза. Ушиб представляет собой резкое и очень быстрое сдавление с одновременным пикообразным повышением внутриглазного давления. Такое развитие событий даже при лёгкой контузии приводит к повреждению хрупких внутриглазных структур. Если же сила удара достаточно велика, возможен даже разрыв плотной наружной капсулы глаза.
Симптомы контузии глазного яблока
Наиболее распространенный симптом контузии – кровоизлияния в стекловидное тело и переднюю камеру глаза. Это может свидетельствовать о повреждении не только сосудов, но и радужной оболочки и/или цилиарного тела. В тяжёлых случаях происходит иридодиализ – отрыв радужной оболочки от её корня. После рассасывания образовавшихся сгустков крови в этом случае обнаруживается чёрное отверстие (при исследовании с помощью офтальмоскопа оно имеет ярко-красный оттенок). Отрыв радужки приводит к деформации зрачка. Сквозь зону отрыва могут быть видны хрусталик и волокна цинновой связки. Иногда наблюдаются лишь частичные надрывы; в других случаях линии разрывов расходятся радиально. Если контузия охватывает цилиарное тело, на это может указывать светобоязнь, боли при пальпации глаза, а также развитие острой цилиарной инфекции.
Если контузия приводит к разрывам сосудистой оболочки, их локализацию возможно определить посредством офтальмоскопии только после рассасывания гематом.
Опаснейшее осложнение ушиба глазного яблока – отслоение сетчатки. Разрыв сосудов может привести к нарушению питания ретинальной ткани и мгновенному (или отсроченному) её отслоению. К сожалению, в случаях контузии наибольший статистический риск приходится на зону жёлтого пятна – чаще всего страдает самая чувствительная к свету область сетчатки, обеспечивающая четкое центральное зрение.
Случаи, когда ушиб глазного яблока приводит к разрыву его наружной капсулы, являются, безусловно, наиболее тяжёлыми. Нарушение целостности склеры обычно имеет серповидную форму и возникает в верхней части глазного яблока. Такая рана может сочетаться с разрывами конъюнктивы или быть подконъюнктивальной.
Разрыв склеры, как правило, располагается в 1-2 мм от лимба и соответствует положению шлеммова канала. Именно в этой области толщина склеры минимальна. Если склера разрывается в других частях, рана имеет неровные очертания и угрожает выпадением внутренних структур глазного яблока.
Нередко обширные кровоизлияния затрудняют точную диагностику, поскольку локализация и площадь раны скрыты гематомами. В этом случае факт разрыва или контузии устанавливается по косвенным признакам: снижению внутриглазного давления, пигментации стекловидного тела, болезненности.
Острота зрения при контузионном отёке также существенно снижается из-за диффузного помутнения роговицы, вследствие реактивной гипертензии глаза или на фоне образовавшейся эрозии эндотелия.
Наиболее глубоко расположенный зрительный нерв в результате ушиба может повреждаться костными осколками и/или инородными телами. Также он может быть сдавлен гематомой в процессе обширного кровоизлияния. Симптоматика при этом включает расстройства зрительных функций: изменение полей зрения, нечёткость, двоение и пр. Сильное сдавление диска зрительного нерва может результировать и полной слепотой. Зрачок при этом расширен, сочувственная реакция сохранна, но отсутствует реакция на свет.

Степени тяжести
По степени тяжести контузии классифицируют следующим образом:
1 степень (легкая)- острота зрения пострадвашего не страдает по результатам выздоровления. Могут отмечаться проходящие признаки, такие как: эрозия и отек роговицы, парез цилиарной мышцы, невыраженная гифема). Лечение медикаментозное.
2 степень (средней тяжести) — имеются выраженные травматические повреждения структур глаза, которые не проходят самостоятельно, требуя хирургического лечения. У пациента находят кровоизлияния в четчатку и стекловидное тело, отрыв связок хрусталика (сублюксация), травматическую катаракту.
3 степень (тяжелая) — тяжелые повреждения структур глазного яблока: отрыв (вывих) хрусталика в стекловидное тело, отслоение сетчатки, гемофтальм. Требуется витреоретинальная хирургия в условиях стационара, реконструктивные вмешательства.
Осложнения (негативные последствия)
К наиболее частым осложнениям ушиба в посконтузионном периоде относятся гипертензия и гипотония глаза, а также изменения переднего отдела увеального тракта.
В гипертензии после ушиба различают две фазы: незамедлительно развивается рефлекторное повышение ВГД сосудисто-нервного генеза, затем следует отток жидкости, который продолжается в течение 1-2 суток и может привести к гипотонии.
Вторая фаза гипотонии отмечается в течение недель и даже месяцев после контузии. Известны случаи, когда отдалённые последствия ушибов глаза проявлялись глаукоматозными нарушениями через 10-15 лет вследствие посттравматических изменений в радужно-роговичном угле.
Гипотония после контузионной компрессии встречается реже и развивается, как правило, на фоне разрывов в переднем отрезке глазного яблока. Устойчивая глубокая гипотония приводит к миопии и отёку диска зрительного нерва.
Прогноз при контузиях глазного яблока зависит от возникших нарушений и развившихся реактивных явлений. На исход и продолжительность восстановительного периода влияют следующие факторы:
- степень поражения сосудистой системы;
- изменения офтальмотонуса;
- локализация и площадь травмированных тканей;
- объём и локализация кровоизлияний;
- наличие/отсутствие воспалительного процесса после травмирования.

Лечение при ушибах глазного яблока
В ближайшем периоде (1-2 недели после контузии) лечение включает:
- седативные средства (валериана, соединения брома, люминал);
- препараты, стимулирующие отвод жидкости (2%-ный или 3%-ный раствор хлорида кальция, внутривенные инъекции глюкозы, мочегонные средства);
- тромболитические и тромбопрофилактические препараты;
- лекарственные средства с эффектом укрепления сосудистых стенок;
- противовоспалительные капли и мази.
Наш офтальмологический центр располагает специалистами мирового уровня, в т.ч. витреоретинальными хирургами и офтальмологами, занимающимися реконструкцией глазного яблока после травм. См. раздел «Наши врачи». Собственный стационар, наличие самого современного оборудования ведущих мировых производителей и необходимых материалов (в.ч. собственного банка роговичных биотрансплантантов) позволяют помогать пациентам в кратчайшие сроки и на самом высоком уровне!
Дальнейшая тактика определяется по мере рассасывания гематом, что делает возможной точную диагностику масштаба и характера имеющихся вследствие травмы повреждений. Могут быть назначены:
- при снижении прозрачности хрусталика – тауфон, витаминные и антиоксидантные комплексы;
- при изменениях в ретинальной ткани – внутривенные инъекции 10%-ного раствора хлористого натрия, пероральный прием дицинона и аскорутина;
- при контузиях цилиарного тела – анальгетики, в случае гипертензионной тенденции – 0,5%-ный раствор тимола, 0,1%-ный раствор дексаметазона в форме глазных капель четырежды в день;
- при механическом разрыве склеры – 11,25%-ный раствор левомицетина в каплях и 20%-ный раствор сульфацил-натрия;
- при ретробульбарной гематоме – таблетированный диакарб в однократной дозе 250 мг, 0,5%-ный раствор тимолола в конъюнктивальный мешок, внутривенная инъекция 20%-ного раствора маннитола;
- при повреждениях радужной оболочки: в случае мидриаза – 1%-ный раствор пилокарпина, в случае миоза – 1%-ный раствор циклопентолата;
- при контузиях сосудистой оболочки – аскорутин и дицинон перорально, осмотерапия: 10 мл 10%-ного раствора хлористого натрия или 40%-ный раствор глюкозы 20 мл как внутривенная инъекция;
- при смещениях хрусталика – антисептические глазные капли (напр., 0,25%-ный раствор левомицетина), в случае повышения ВГД – 0,5%-ный раствор тимолола, перорально таблетки диакарба.
Хирургическое вмешательство при ушибе глазного яблока показано в следующих случаях:
- вывих хрусталика с выходом в переднюю камеру глаза;
- субконъюнктивальные разрывы роговой оболочки и/или склеры;
- ушибы и разрывы век и конъюнктивы.
Если последствия контузия требуют хирургического вмешательства, такая помощь должна оказываться неотложно или в кратчайшие сроки.
Источник