Симптом растяжения шеечной слизи

Тесты функциональной диагностики – это несколько простых методов, которые используются в гинекологии для определения функционального состояния репродуктивной системы женщины. Овуляция – это период менструального цикла, когда созревший фолликул выходит из яичника. Без овуляции наступление беременности является невозможным. У многих женщин, столкнувшихся с проблемой бесплодия, цикл может быть регулярным, своевременным и внешне совершенно ничем не отличающийся от нормального менструального цикла. Но в то же время, овуляция у них не наступает, то есть цикл является ановуляторным. В современной гинекологической практике тесты функциональной диагностики используются именно с целью выяснить – наступает ли у женщины овуляция?
Симптом «зрачка» — способ контроля секреции эстрогенов
Симптом «зрачка» — простой метод функциональной диагностики, позволяющей судить о продукции яичниками гормонов эстрогенов. Выполняется исследование посредством гинекологического осмотра внутренних половых органов в зеркалах. При нормальном двухфазном менструальном цикле, начиная с 5-го дня фолликулиновой фазы, секреция эстрогена повышается. С этого же момента наружное отверстие цервикального канала шейки матки начинает расширяться. Максимальное расширение наступает в момент овуляции, на что влияет пиковая концентрация эстрогенов. После овуляции секреция эстрогенов снижается, и отверстие цервикального канала закрывается. Визуально во время гинекологического осмотра в зеркалах открытый цервикальный канал напоминает человеческий «зрачок». По степени расширения наружного зева цервикального канала можно примерно судить о том, в какой фазе менструального цикла находится женщина.
Симптом растяжения шеечной слизи говорит о наступлении овуляции
 Под влиянием эстрогенов в цервикальном канале шейки матки продуцируется шеечная слизь – специфическое вещество, состоящие в основном из гликопротеинов, густой, вязкой консистенции. Шеечная слизь образует своеобразную пробку в шейке матки, препятствуя, таким образом, проникновению инфекционных агентов из влагалища в полость матки. Чем выше концентрация эстрогенов в организме женщины – тем более густой и вязкой будет шеечная слизь. Симптом растяжения шеечной слизи заключается в том, что во время овуляции, в связи с высокой концентрацией эстрогенов, слизь будет максимально густой, и при попытке растянуть нить такой слизи между браншами пинцета, нить слизи не будет разрываться. Длина растяжения такой нити в момент овуляции может достигать 15 см.
Под влиянием эстрогенов в цервикальном канале шейки матки продуцируется шеечная слизь – специфическое вещество, состоящие в основном из гликопротеинов, густой, вязкой консистенции. Шеечная слизь образует своеобразную пробку в шейке матки, препятствуя, таким образом, проникновению инфекционных агентов из влагалища в полость матки. Чем выше концентрация эстрогенов в организме женщины – тем более густой и вязкой будет шеечная слизь. Симптом растяжения шеечной слизи заключается в том, что во время овуляции, в связи с высокой концентрацией эстрогенов, слизь будет максимально густой, и при попытке растянуть нить такой слизи между браншами пинцета, нить слизи не будет разрываться. Длина растяжения такой нити в момент овуляции может достигать 15 см.
Симптом папоротника — рисунок, подтверждающий овуляцию
Еще один метод функциональной диагностики, связанный с шеечной слизью. При нахождении мазка шеечной слизи на воздухе, она имеет свойство кристаллизироваться, образуя на предметном стеклышке определенный рисунок, похожий на лист папоротника. Интенсивность кристаллизации напрямую зависит от концентрации эстрогенов. После высушивания мазка слизи, предметное стеклышко рассматривают под микроскопом. Если слизь визуализируются в виде отдельных стеблей папоротника – секреция эстрогенов в организме минимальная, то есть женщина находится в ранней фолликулиновой фазе менструального цикла. Насыщенный рисунок листа папоротника говорит об умеренной секреции эстрогенов и средней фолликулиновой фазе. В момент овуляции кристаллизация будет максимальной, под микроскопом можно увидеть толстые стебли папоротника и четкие листочки, отходящие от них под прямым углом. Отсутствие рисунка, в свою очередь, будет говорить об эстрогенной недостаточности организма.
Кариопикнотический индекс – информативный метод функциональной диагностики
Кариопикнотический индекс (КПИ) – это соотношение ороговевающих и промежуточных клеток влагалищного эпителия. Кариопикноз — процесс созревания клеток эпителия, во время которого клеточное ядро уменьшается в своих размерах, и сама клетка как-бы сморщивается. Этот процесс происходит также под эстрогенным влиянием, а клетки, подвергшиеся процессу кариопикноза, называются пикнотическими. При исследовании под микроскопом мазка, взятого из заднего свода влагалища, подсчитывается соотношение пикнотических клеток к тем клеткам, которые не подверглись процессу кариопикноза. В первую фазу менструального цикла КПИ составляет 25-30%, на момент овуляции соотношение достигает 60-80 %, и в лютеиновую фазу КПИ снова снижается до 25-30 %.
Измерение базальной температуры поможет определить овуляцию
Измерение базальной температуры является максимально простым и доступным методом функциональной диагностики, позволяющим определить наступление овуляции. Ежедневное измерение базальной температуры на протяжении нескольких месяцев должно рекомендоваться всем женщинам, обращающимся к гинекологу с жалобами на бесплодие. В фолликулиновую фазу базальная температура находится в пределах 36,3° С-36,8° С. В день овуляции базальная температура резко поднимается выше 37 °С, и до конца лютеиновой фазы находится в пределах 37 °С- 38°С. Эти изменения изображаются в виде температурной кривой, с помощью которой легко можно определить, является ли менструальный цикл женщины овуляторным. При ановуляции температурная кривая остается монофазной, без резких скачков температуры.
Тесты функциональной диагностики необходимо оценивать в совокупности
Методы функциональной диагностики являются простым и универсальным способом определения состояния женской репродуктивной системы. Но необходимо помнить о том, что оценивать их необходимо в совокупности и на протяжении нескольких циклов – тогда можно будет получить максимально достоверную информацию о менструальном цикле, секреции эстрогенов и наступлении овуляции. Наиболее точным методом оценки функции яичников является гистологическое исследование соскоба эндометрия, которое с точностью до 90 % указывает на то, происходит ли в организме женщины овуляция.
Источник
Функциональные методы диагностики в гинекологии позволяют диагностировать нарушения функции полового аппарата, а также имеют важное значение для контроля результатов функциональной терапии.
Измерение базальной температуры
Тест основан не гипертермическом эффекте прогестерона. Последний оказывает непосредственное воздействие на центр терморегуляции, расположенный в гипоталамусе. Поэтому при повышении секреции прогестерона во вторую половину нормального менструального цикла отмечается повышение базальной температуры на 0,4-0,8 °С. Стойкий двухфазный тип температуры свидетельствует о произошедшей овуляции и наличии функционально активного желтого тела.
Базальную температуру измеряют одним и тем же термометром утром натощак, не поднимаясь с постели, в течение 10 мин. Полученные данные изображают графически. При всех вариантах нормальных изменений базальной температуры в фолликулиновую фазу цикла она ниже 37 °С, а после овуляции повышается до 37,1-37,3 °С, редко до 37,6 °С.
Чаще всего перед началом подъема температуры отмечается кратковременное ее снижение (0,3-0,4°), что по времени соответствует овуляции. За 1-2 дня до начала менструации базальная температура вновь снижается.
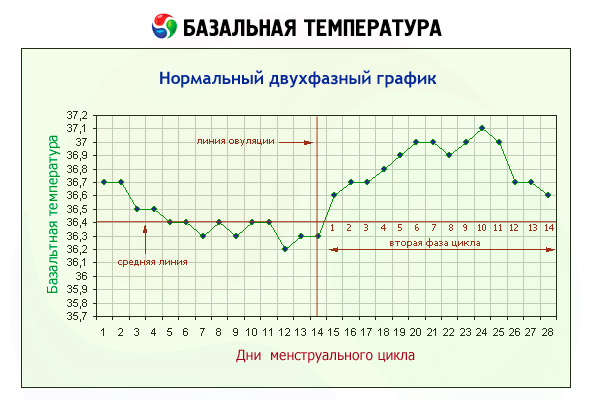
Для установления характера температурной кривой необходимо измерение температуры в течение 3 менструальных циклов. Если базальная температура во 2-ю фазу цикла повысилась на 0,2-0,3 °С, это свидетельствует о недостаточности функции желтого тела. Быстрый подъем температуры за 2-3 дня до начала менструации связан с недостаточностью как прогестерона, так и эстрогенов. Монофазная температура в пределах 36,5- 36,9 °С с незначительными колебаниями свидетельствует об ановуляторном цикле. Стойкое повышение температуры в пределах 37,2-37,4 °С в течение 18 дней и более или спустя 7 дней после задержки очередной менструации при регулярном менструальном цикле может быть в случае наступившей беременности. При нормально протекающей беременности базальная температура остается повышенной на протяжении первых 4 месяцев. Снижение температуры часто свидетельствует об угрозе прерывания беременности. Во время проведения этого теста следует помнить, что базальная температура может повышаться при хронических инфекциях, а также при патологических изменениях высших отделов ЦНС, гипертиреозе.
Базальную или ректальную (в прямой кишке) температуру женщина измеряет ежедневно самостоятельно угром, не вставая с постели в течение 10 мин на протяжении всего менструального цикла. Базальная температура у здоровой женщины изменяется в зависимости от фазы менструального цикла. При овуляторном цикле с полноценными первой и второй фазами базальная температура повышается на 0,5° С непосредственно после овуляции и держится на таком уровне в течение 12-14 дней. Подъем температуры обусловлен термогенным действием прогестерона на центр терморегуляции.
Для установления характера температурной кривой необходимо измерять базальную температуру в течение 3 циклов.
Исследование шеечной слизи
В течение нормального менструального цикла физико-химические свойства слизи и количество секрета подвержены характерным изменениям (от 60 мг/сут в раннюю фолликул иновую фазу до 700 мг/сут в период овуляции). К этому же периоду увеличивается активность некоторых ферментов слизи и появляется ее текучесть, связанная с уменьшением вязкости. На изменении секреции и преломляющей силы шеечной слизи основаны феномены зрачка, папоротника, натяжения шеечной слизи.
Феномен зрачка — связан с изменениями количества слизи в зависимости от гормональной насыщенности организма и тонуса шейки матки. На 8-9-й день менструального цикла появляется стекловидная прозрачная слизь в расширившемся наружном отверстии канала шейки матки. При направлении луча света наружный зев с выступающей каплей слизи кажется темным и напоминает зрачок. Количество секретируемой слизи и диаметр наружного зева прогрессирующе увеличиваются, достигая максимума к овуляции, затем они уменьшаются до минимальных показателей в позднюю лютеиновую фазу.
Тест оценивается по трехбалльной системе:
- наличие темной точки — 1 балл (+) — ранняя фолликулиновая фаза;
- наличие темной точки — 0,2-0,25 см — 2 балла (++) — средняя фолликулиновая фаза;
- наличие темной точки — 0,3-0,35 см — 3 балла (+++) — овуляция (максимальная продукция эстрогенов).
После овуляции с уменьшением секреции эстрогенов симптом зрачка постепенно ослабевает и исчезает к 20- 23-му дню менструального цикла.
Наличие слабовыраженного феномена зрачка в течение менструального цикла свидетельствует о гипоэстрогении, сохранение его в течение цикла на высоком уровне (3 балла) — о гиперэстрогении, на уровне 2- 3 баллов — о недостаточности функции желтого тела. При эрозии, эндоцервиците, старых разрывах шейки матки тест бывает нехарактерен.
Феномен папоротника (тест арборизации) — основан на способности шеечной слизи при высушивании образовывать кристаллы. Причиной кристаллизации считаются изменения физико-химических свойств слизи под воздействием эстрогенов (взаимодействие натрия хлорида с полисахаридами, коллоидами и муцином, рН слизи).
Материал забирают анатомическим пинцетом, который вводят в канал шейки матки на глубину 0,5 см. Полученную каплю слизи переносят на предметное стекло и высушивают. Оценку производят под микроскопом при малом увеличении. Уже при 2 баллах (++) виден четкий рисунок листа, при 3 (+++) — кристаллы образуют крупные листья, отходящие под углом 90°, с толстыми стеблями. При полноценной функции желтого тела в лютеиновую фазу цикла феномен папоротника постепенно исчезает. Наличие феномена папоротника в течение всего менструального цикла свидетельствует о высокой секреции эстрогенов и отсутствии лютеиновой фазы (ановуляторный цикл при персистенции фолликула), отсутствие его во время обследования может свидетельствовать об эстрогенной недостаточности.
Натяжение шеечной слизи — изменяется в течение менструального цикла. Максимум совпадает с максимальной продукцией эстрогенов при овуляции. Слизь набирают путем введения корнцанга в канал шейки матки. Затем инструмент извлекают и определяют натяжение при осторожном разведении браншей. Слизь растягивается в нить, длину которой измеряют в сантиметрах. Чем выше продукция эстрогенов, тем длиннее нить слизи. Тест оценивают по трехбалльной системе:
- 1 балл (+) — длина нити до 6 см;
- 2 балла (++) — длина нити 8-10 см;
- 3 балла (+++) — длина нити 15-20 см.
При 3 баллах отмечается максимальная продукция эстрогенов в организме (в период овуляции). В лютейновую фазу цикла натяжение слизи снова уменьшается.
Симптом растяжения шеечной слизи
Симптом растяжения шеечной слизи зависит от продукции эстрогенов яичниками. С помощью пинцета берут слизь из цервикального канала, разводят бранши и измеряют длину слизистой нити. Максимальное растяжение слизистой нити приходится па момент овуляции и достигает 10-12 см.
Источник
Феномен папоротника обусловливается
кристаллизацией солей цервикальной
слизи. Феномен подвергается изменениям
в зависимости от фазы цикла. Степень
выраженности этого феномена прямо
пропорциональна эстрогенной активности.
С 1-го по 5-6-й день двухфазного менструального
цикла слизь имеет аморфный вид,
кристаллизация отсутствует.
На 7-8-й день цикла появляются слабые
следы кристаллизации.
С 9-го дня цикла степень выраженности
кристаллизации постепенно усиливается,
достигая максимума к моменту овуляции.
После овуляции начинается разрушение
листа папоротника на отдельные «фрагменты»
и в период расцвета желтого тела (на
21-й день) он приобретает аморфный вид.
Техника получения цервикальной слизи:
после предварительного удаления
ватным тампоном влагалищного содержимого
из цервикального канала пинцетом
производится забор слизи на предметное
стекло, высушивается на воздухе и
исследуется под микроскопом.
Степень выраженности симптома папоротника
определяется показателями:
(-) — кристаллизация отсутствует, слизь
аморфная;
(+) — кристаллизация со смазанным нечетким
рисунком в виде отдельных стеблей и игл
кристаллов;
(++) — четко выраженная структура листа
папоротника с тонким и ясным рисунком;
(+++) — крупные кристаллы, массивные
стебли, ветви расходятся под углом
90°.
Симптом «зрачка».
В течение менструального цикла под
действием половых гормонов происходят
изменения шейки матки и цервикальной
слизи. Эстрогены стимулируют секрецию
цервикальной слизи, а прогестерон
угнетает и вызывает сгущение слизи.
Эти изменения могут служить в качестве
ориентировочного теста функциональной
деятельности яичников.
На 8-9-й день двухфазного цикла наружное
отверстие цервикального канала
начинает расширяться, в нем
появляется стекловидная прозрачная
слизь. Расширение достигает максимума
(в диаметре 0,25-0,3 см) к моменту овуляции.
Форма зева в это время бывает овальная
или округлая и напоминает зрачок,
откуда и произошло наименование симптом
«зрачка».
На 15-16-Й день цикла просвет цервикального
канала начинает сужаться, а на 20-21-й
день — закрывается.
Степень выраженности феномена зрачка
обозначают следующим образом:
(+) — раскрытие цервикального канала в
виде узкой полоски или точки, выполненной
прозрачной стекловидной слизью;
(++) — раскрытие цервикального канала
до 0,2 см в диаметре;
(+++) — раскрытие цервикального канала
до 0,3 см в диаметре, с обильным
отделением прозрачной стекловидной
слизи и по времени совпадает с овуляцией.
Сохранение симптома «зрачка» в
течение всего цикла следует трактовать
как ановуляцию.
Симптом растяжения шеечной слизи
также позволяет судить о продукции
эстрогенов яичниками. С помощью пинцета
берут слизь из цервикального канала,
разводят бранши и измеряют длину
слизистой нити. Максимальное растяжение
слизистой нити приходится на момент
овуляции, когда концентрация эстрогенов
в крови максимальная и достигает 10-12см.
Этот симптом также оценивается в крестах
(от 1 до 3).
Соседние файлы в папке на тел
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Базальная температура
Тест основан на гипертермическом влиянии прогестерона на терморегулирующий центр гипоталамуса. Измерение температуры проводят в прямой кишке, во влагалище и во рту утром после не менее 6-часового спонтанного сна, не вставая с постели, в одно и то же время, одним и тем же термометром в течение 5 или 10 мин, ежедневно на протяжении не менее 2—3 месяцев.
Интерпретация. Нормальная ректальная температура имеет две хорошо различимые фазы. Фазу относительной гипотермии (ниже 37°С в пределах 36,3-36,8°) после менструации и фазу относительной гипертермии (37,0-37,4°) во второй половине менструального цикла, соответствует деятельности желтого тела (прогестерона).
Симптом «зрачка»
Симптом «зрачка» основан на циклических изменениях физико-химических свойств шеечной слизи в течение менструального цикла.
1. Шейку матки обнажают с помощью зеркала Симса и подъемника.
2. Определяется форма зева, наличие в ней слизи — прозрачность, вязкость, консистенция, количество, эластичность. По количеству: скудная, умеренная, обильная. По состоянию: жидкая или густая. По прозрачности: стекловидная или мутная. По вязкости: эластичная или рвущаяся.
Интерпретация. Эстрогены стимулируют секрецию цервикальной слизи, а прогестерон угнетает и вызывает сгущение слизи. На 8-9-й день двухфазного менструального цикла наружное отверстие цервикального канала начинает расширяться, в нем появляется стекловидная прозрачная слизь. Расширение достигает максимума (в диаметре 0,25-0,3 см) к моменту овуляции. Форма зева — овальная или округлая, напоминает зрачок при направлении пучка света.
Степень выраженности феномена зрачка (-) — не выражен; (+) — раскрытие цервикального канала в виде узкой полоски или точки, выполненной прозрачной стекловидной слизью — незначительно выражен; (+ +) — раскрытие шейки матки до 0,2 см в диаметре — умеренное насыщение эстрогенами; (+ + +) — раскрытие цервикального канала до 0,3 см в диаметре, с обильным отделением прозрачной стекловидной слизи.
Феномен кристаллизации шеечной слизи (симптом «папоротника»)
Арборизация шеечной слизи обусловлена особой формой кристаллизации поваренной соли, происходящей при высушивании. Содержание поваренной соли увеличивается в период созревания фолликула.
1. Обнажить шейку матки в зеркалах.
2. Ватным тампоном удалить выделения со слизистой оболочки влагалищной части шейки матки.
3. Сухой анатомический пинцет вводят в сомкнутом виде в цервикальный канал на глубину 0,5—1 см, раскрывают его и очень осторожно захватывают слизь, чтобы не травмировать шейку матки и не вызвать кровотечение, искажающее картину кристаллизации.
4. После выведения пинцета из шейки матки, постепенно раскрывают его бранши и между ними растягивают каплю полученной слизи, определяя вязкость слизи, тягучесть.
5. После этого слизь наносят на предметное стекло, высушивают на воздухе при комнатной температуре в течение 1,5— 2 часов.
6. Осмотр производят под микроскопом при увеличении в 100 — 200 раз.
Оценка полученных результатов. (—) — дефицит эстрогенов: отсутствие кристаллизации, слизь аморфная, в высушенной капле скопление клеточных элементов; ( + ) — незначительная эстрогенная насыщенность: кристаллизация со смазанным нечетким рисунком в виде отдельных стеблей и игл кристаллов, как бы теряющихся среди аморфной массы и клеточных элементов; (+ +) — умеренная эстрогенная насыщенность: четкая структура «листка папоротника» с тонким рисунком; (+ + +) — максимальная эстрогенная насыщенность: кристаллы крупные, группируются в виде листьев папоротника с массивным стеблем, утолщенным в 2-3 раза, ветви расходятся под углом 80°.
Натяжение шеечной слизи изменяется в течение менструального цикла. Максимум совпадает с овуляцией. Слизь растягивается между браншами корнцанга после введения его в цервикальный канал. Оценка по длине нити: 1 балл (+) — до 6 см (невысокая эстрогенная насыщенность в начале фазы пролиферации), 2 балла (+ +) — 8-10 см (умеренная эстрогенная стимуляция),3 балла (+ + +) — 15-20 см (максимальная продукция эстрогенов во время овуляции).
Гормональная кольпоцитология («гормональное зеркало»)
Перед взятием материала для исследования необходимо:
1. За 1 сутки исключить половую жизнь.
2. За 2 сутки исключить спринцевание и лечебные манипуляции.
3. За 15 дней прекратить введение гормонов.
4. При наличии кольпитов различной этиологии — пролечить.
Взятие материала на исследование:
1. Обнажить влагалище с помощью зеркала Симса и подъемника.
2. Петлей, острой ложечкой или стеклянной пипеткой взять материал из верхнего бокового свода влагалища.
3. Материал нанести на край предметного стекла и одним легким движением размазать ребром другого стекла.
4. Мазок высушить на воздухе при монохромной окраске или фиксировать в метаноле или жидкости Никифорова при полихромной окраске. Время фиксации от 30 мин. до 2-х часов. Подсчет клеточных элементов производят в 6-8 полях зрения в средней части стекла на 100 или 200 клеток в наиболее четких и чистых участках препарата.
5. В сопроводительной записке указать фамилию, имя, отчество пациентки, день менструального цикла, дату.
При оценке кольпоцитограммы оцениваются следующие индексы:
— индекс созревания (ИC) — числовой индекс представляет собой процентное соотношение 3 видов клеток — поверхностных, промежуточных и базальных (или парабазальных);
— кариопикнотический индекс (КИ) — процентное отношение поверхностных клеток с пикнотическими ядрами и клетками, имеющим везикулярные ядра. Характеризует эстрогенную насыщенность, т.к. эстрогены приводят к конденсации хроматиновой структуры ядра — кариопикнозу;
— эозинофильный индекс (ЭИ) — процентное отношение поверхностных клеток с эозинофильно окрашенной цитоплазмой к клеткам с базофильной цитоплазмой. Он также характеризует эстрогенную насыщенность;
— индекс скученности — отношение зрелых клеток, находящих в скоплениях от 4 и более к зрелым клеткам, расположенным раздельно. Описывается по трехбальной системе: выраженная скученность — III (+++), умеренная — II (++), слабая — I (+).
Последний индекс характеризует прогестероновое влияние на эпителий.
Сдвиг влево соответствует снижению эстрогенной насыщенности, вправо — повышению. Перед наступлением овуляции КПИ — около 60-85%, ЭИ — 30-45%.
Кольпоцитологические показатели отражены в табл. 1 л 2.
Таблица 1
Оценка кольпоцитограммы
| Реакция влагалищной кольпоцитограммы | Индексы влагалищного эпителия, % | ||
| базальные клетки | промежуточные клетки | поверхностные клетки | |
1 1-2 2 2-3 3 3-4 4 | 100 75 50 25 | 25 50 75 75 75-50 50-25 | 25 25-50 50-75 |
Таблица 2
Кольпоцитологические показатели при нормальном менструальном цикле (М±), %
Дни цикла | ИС | ||||
параба- зальные клетки | промежу- точные клетки | поверхност- ные клетки | КИ | ЭИ | |
| 4-9-й 10-13-й 14-15-й 16-20-й 21-27 | единичные или 0 | 80,2±7,9 60±6,7 15±2,1 60,5±6,2 80±9,3 | 19,9±3,4 40±4,1 85±9,3 39,5±5,3 20±2,9 | 15,3±2,1 30±3,6 80,7±9,3 30,8±3,9 10,6±2 | 10,6±1,9 25,5±5 75,4±6 25,6±4,7 8,8±1,9 |
Кроме этого различают мазки типа:
Пролиферативного — преимущественно из клеток поверхностного слоя, расположенных небольшими группами или раздельно с высоким КПИ и ЭИ; свидетельствуют о высоком влиянии эстрогенов.
Цитологического — с обрывками цитоплазмы разрушенных клеток и «голыми» ядрами; свидетельствуют о снижении уровня эстрогенов или сочетании эстрогенно-андрогенных влияний.
Промежуточного — преимущественно из промежуточных клеток с большим округлым ядром, расположенных группами и пластами, КПИ — 5-15%, ЭИ — не выше 10%, свидетельствуют о достаточном влиянии эстрогенов.
Атрофического — из базальных и частично парабазальных клеток: свидетельствуют о тяжелой недостаточности эстрогенов.
Андрогенного — из промежуточных клеток с крупными ядрами и небольшим количеством ороговевающих поверхностных; характерны для менопаузы.
Смешанного — из базальных, промежуточных и в небольшом количестве поверхностных: характерны дли слабой эстрогенной стимуляции на фоне умеренной андрогенной стимуляции корой надпочечников.
Оценка тестов в комплексе дает «шеечный индекс» или «цервикальное число».
Таблица 3
Индекс цервикального числа (в баллах)
Диагности- ческий тест | Баллы | |||
| 1 | 2 | 3 | ||
| Феномен зрачка Феномен «палоротника» Количество слизи Натяжение слизи | — Кристаллизации нет Отсутствует или мало | Темная точка Мелкие кристаллы Незначительно До 6 см | 0,2-0,25 см Четкий рисунок листа Ускоренное 8-10 см | 0,3-0,35 см Грубый рисунок листа Большое 15-20 см |
Оценка уровня эстрогенной населенности организма женщины (в баллах):
1) 0-8 баллов — указывают на низкую эстрогенную насыщенность;
2) 9-11 баллов — умеренная эстрогенная насыщенность;
3) 12-15 баллов — высокая эстрогенная насыщенность
Пособие к практическому освоению акушерства и гинекологии
Опубликовал Константин Моканов
Источник
