Шрамы после ожоге азотом
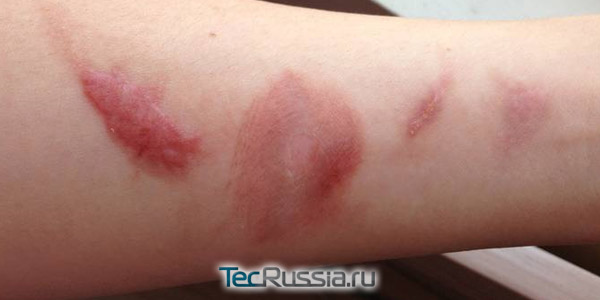
По ошибке схваченная раскаленная ручка кастрюли, случайно пролитый на руки кипяток, неаккуратное обращение с огнем… Причины повреждений кожи высокими температурами бывают разные, и чем более глубокие слои дермы затронуты, тем сложнее будет избавиться от последствий.
Рубцы после ожогов – это плотные коллагеновые волокона, которыми зарастают поврежденные ткани. В результате термических травм 1-2 степени остаются небольшие следы, со временем они исчезают или становятся малозаметными, а вот 3 или 4 степень может привести к появлению крупных дефектов, устранить которые будет очень непросто. Как проходит заживление в каждом из этих случаев? Каким должно быть лечение, чтобы минимизировать размер шрамов на лице или теле? TecRussia.ru рассказывает во всех подробностях.
Под действием высокой температуры клетки гибнут, а белок сворачивается, оставляя очаг некроза (омертвения). Самые частые причины повреждений – пролитый на себя кипяток, а также соприкосновение с огнем или раскаленными поверхностями. А порой чтобы получить термическую травму, достаточно всего 40-45 градусов Цельсия – такое возможно, если контакт продолжается более 6 часов, например, во время сна у теплой печки или батареи.
- Ситуация осложняется тем, что нагревшиеся ткани долго не остывают, а аккумулированный в них жар распространяется на соседние участки, увеличивая таким образом общую область поражения. Поэтому, чтобы охладить свежий ожог его необходимо поместить под проточную воду температурой около 20 градусов и держать не менее 15 мин., а не 2-3 мин., как это делают обычно.
В пострадавшей зоне наш организм сразу же запускает процессы регенерации, в результате которых пораженные фунциональные клетки частично восстанавливаются, а частично – заменяются коллагеновыми волокнами. Вероятность образования шрама и его тяжесть зависят главным образом от глубины повреждения:
| Степень ожога | Останутся ли следы? |
| 1 | Затрагивает только поверхностные слои. Типичный пример – человек, долго сидевший на солнце. Дерма краснеет, немного отекает, но через 1-2 дня приходит в норму, а обгоревшие участки отшелушиваются, не оставляя рубцовых изменений. |
| 2 | Дополнительно охватывает сосочковый слой эпидермиса. В зоне повреждения накапливается жидкость, кожа отслаивается. Возникает пузырь, наполненный прозрачным желтоватым содержимым. Если не присоединится инфекция, заживает за 1-2 недели. Шрамов такие ожоги тоже не оставляют. |
| 3А | В процесс вовлекаются более глубокие дермальные слои. На пораженном участке появляются пузыри с мутной красноватой или коричневатой жидкостью, держатся они до 3-5 недель. На полную эпителизацию (заживление поверхности) требуется до 1-1,5 месяца. Крупных шрамов, как правило, не будет, но отличия в рельефе, текстуре и/или цвете кожи на участках наиболее сильного повреждения тканей скорее всего останутся. |
| 3Б | Тяжелый глубокий ожог вплоть до жировой клетчатки. На его месте образуется сухой струп коричневого или черного цвета, жесткий и неподвижный. Заживление происходит с формированием грубых рубцов, нормально восстанавливается лишь зона по краю повреждения, где глубина поражения минимальна. |
| 4 | Наиболее серьезная термическая травма с вовлечением клетчатки, мышц, суставов, сухожилий. Может угрожать здоровью и жизни, привести к потере конечности и т.п. Для устранения или сглаживания эстетических дефектов часто приходится делать серию реконструктивных операций. |
Сразу после термического повреждения кожи наш организм запускает долгий и последовательный процесс регенерации – он занимает порядка 1 года, но с наибольшей интенсивностью идет впервые 1-3 месяца:
- В течение 7-10 суток после очищения раны от омертвевших участков появляется нежная грануляционная ткань. Она богата сосудами, которые предотвращают возможное проникновение инфекции в травмированную зону, и очень чувствительна к внешним воздействиям.
- В течение следующего месяца в грануляционной ткани формируются коллагеновые волокна – та основа, из которой впоследствии и будет состоять рубец. На этой стадии он выглядит розовым и объемным, но это далеко не окончательный его вид.
- На протяжении еще трех месяцев в шраме будут продолжаться заметные изменения: он уменьшается в размере, начинают исчезать сосуды, поверхность бледнеет, а волокна коллагена переориентируются по направлению наибольшего натяжения. Именно на этой стадии можно понять, идет ли процесс заживления нормально или есть тенденция к образованию гипертрофического/келоидного рубца: в последнем случае нужно принимать дополнительные меры.
- Окончательное формирование происходит примерно через год: обожженный участок лица или тела приобретает свой завершенный вид, становится бледным. На этом этапе никакие кремы, мази, пластыри уже не способны будут существенно уменьшить следы или сделать их менее заметными. Нужны более радикальные методы – шлифовка, в том числе лазерная, или даже хирургическая коррекция.
- Если рубцы образуются после пересадки кожи на место ожога, в первые 3 месяца эта зона сокращается более чем на треть. Начиная с четвертого месяца, область трансплантации разглаживается, к концу года достигая своих первоначальных размеров. Примерно в 5% случаев этого не происходит, тогда остаются контрактуры, требующие повторной операции.
- Подробнее см. также статью «Четыре стадии формирования рубца»
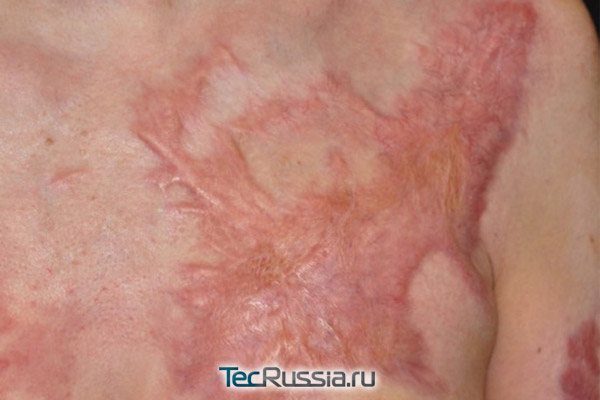
В целом, для ожогов характерно достаточно обширное поражение тканей, поэтому следы от них практически всегда будут крупнее и заметнее, чем от операций и прочих механических травм. Чтобы этого не произошло, во-первых, поврежденный участок необходимо сразу же обработать у врача, чтобы исключить занесение инфекции и создать нормальные условия для заживления, а во-вторых – желательно с первых же дней использовать весь арсенал профилактических и лечебных средств, чтобы не допустить появление ярких, большого размера шрамов и, тем более, келоида.
До тех пор, пока на месте термического повреждения сохраняется грануляционная ткань – сочная, ярко-розовая, легко кровоточащая, главное – защитить ее от внешних воздействий. Обычно в таких случаях накладывают специальные сетчатые атравматичные повязки, которые пропускают жидкость, выделяемую раной, и не прилипают к ней (например, Бранолинд или Парапран). После того как грануляции покроются эпителием и врач разрешит снять повязку, можно начинать профилактику образования грубого рубца.
- Самые популярные и действенные варианты в этой группе – силиконовые окклюзионные повязки и гели (Дерматикс, Кело-Кот, Epi-Derm). Их эффективность доказана многочисленными клиническими испытаниями, а единственный минус – достаточно высокая цена. Раз в сутки место зажившего ожога нужно промыть с мылом (детским либо хозяйственным) без трения, осушить мягкой салфеткой и либо наложить пластину, либо смазать гелем и дать ему подсохнуть. Силиконовые пластыри можно использовать несколько раз, для этого перед повторным нанесением их промывают в теплой воде и протирают неворсистой тканью. Использовать необходимо на протяжении от 3 до 6 месяцев.
- Чуть менее востребованы гели с аллантоином и экстрактом лука (Контрактубекс, Медерма), а также ферментами, снижающими плотность фиброзных волокон (Ферменкол, Имофераза). Судя по отзывам практикующих врачей и ряду научных статей, эффект от них есть, но в Международные клинические рекомендации по лечению рубцов подобные средства не входят, так как их действие однозначно не доказано.
- Компрессионное белье поможет, если ожог расположен на ногах, животе, боках или ягодицах – оно способствует фиксации и небольшому сдавливанию рубца, из-за чего соединительная ткань вырабатывается не так активно и шрам остается негрубым и эластичным.
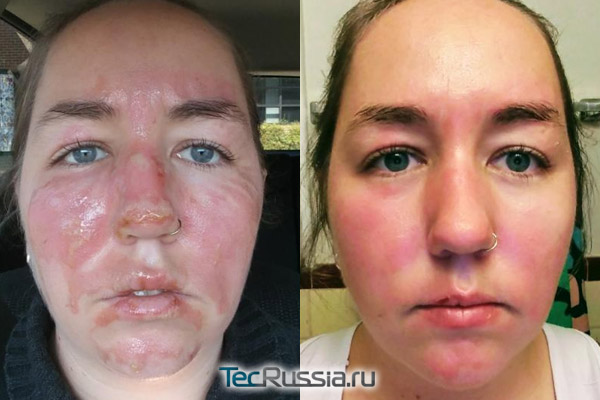
Любые наружные средства эффективны в первые полгода, максимум год после ожоговой травмы. Повлиять на уже созревший рубец они не могут в принципе, что бы ни говорила по этому поводу реклама.
Представляют собой уколы ферментов, расщепляющих соединительную ткань (Гиалуронидаза, Лидаза), либо гормонов – кортикостероидов. Ферменты могут назначить как при появлении признаков гипертрофии, так и для того, чтобы сделать мягче и тоньше формирующийся нормотрофический шрам, но однозначных доказательств эффективности этих препаратов нет.
Эксперты, составившие европейские клинические рекомендации по терапии послеожоговых образований, советуют инъекции кортикостероидов, если через три месяца после травмы появляются признаки формирования келоида. В результате введения этих средств соединительная ткань синтезируется не так активно и общий объем шрама уменьшается. Уколы делают раз в 3-4 недели. Гормоны с длительным действием (Кеналог, Дипроспан) вводят однократно каждые 2–3 месяца. Положительным результатом считается уменьшение рубца в размерах примерно на 30%.
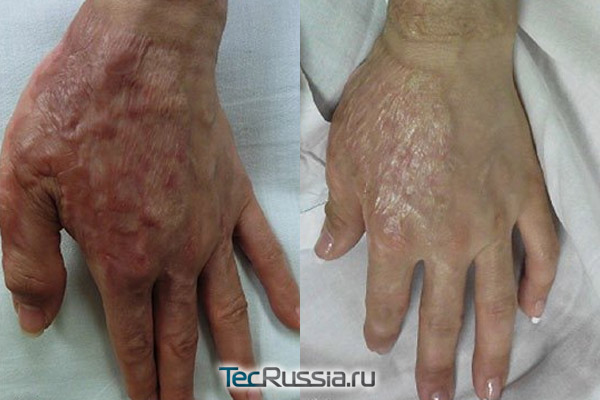
Чаще всего применяется электрофорез с Лидазой или Ферменколом. Под действием электрического тока препараты проникают в ткани глубже, чем при обычном нанесении. Говорить об эффективности этого метода сложно. Он широко распространен, и в интернете можно встретить много положительных отзывов от пациентов. С другой стороны, авторы и отечественных, и международных клинических рекомендаций электрофорез в своих трудах даже не упоминают. Среди других видов физиопроцедур:
- Лазерное воздействие. Результат сильно зависит от типа аппарата: PDL (пульсирующий на красителях) позволяет осветлить растущую соединительную ткань и сделать ее мягче. А вот применение СО2-лазера дает высокую вероятность рецидива – порядка 90%, – поэтому использовать его для коррекции рубцов нецелесообразно.
- Криотерапия – удаление коллагеновых волокон жидким азотом. Рекомендована при сильном разрастании шрамов. Если сочетать ее с инъекциями кортикостероидов, можно достичь стойкого результата, но для этого понадобится минимум три процедуры.
- Лучевая терапия – считается устаревшей методикой, сопряжена с большим количеством побочных эффектов и осложнений, вплоть до онкологических. Тем не менее, может применяться по решению врача как изолированно, так и в качестве подготовительного этапа перед оперативным вмешательством.
- Аппаратная шлифовка – используется для улучшения вида зрелого (старше года) рубца. Категорически противопоказана для коррекции келоидов, так как часто провоцирует их активный рост.
Хирургическое удаление послеожоговых рубцов может дать вполне адекватный эстетический результат в тех случаях, когда речь идет о крупных, «разлитых» образованиях. В зависимости от формы и площади шрама, его либо иссекают, а затем соединяют края тонким аккуратным швом, либо пересаживают участок кожи с менее заметной части тела.
- Что делать, если воспалился рубец: правильное лечение проблемных шрамов
- Почему чешутся шрамы и что с этим делать?
Такую пластику допустимо делать не ранее, чем через полтора года после травмы, когда шрам полностью созреет и оформится. В период восстановления используют силиконовые пластыри и гели, чтобы новый рубец получился как можно незаметней. При этом, не рекомендуется хирургически удалять келоид из-за очень высокого риска рецидива.
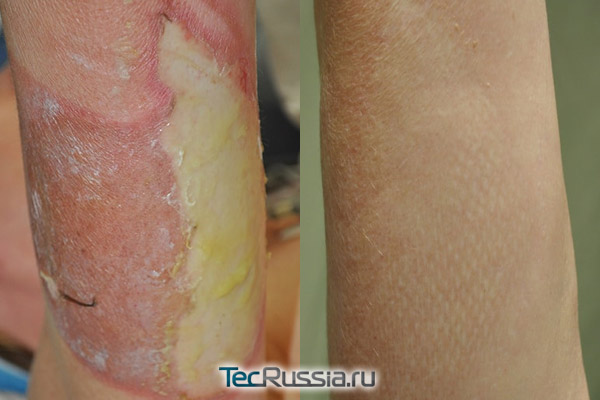
Многие из растиражированных в интернете «народных» средств для лечения термических травм как минимум неэффективны, а порой и откровенно опасны:
- Смазывание обожженной кожи эфирными маслами, особенно неразведенными, может усугубить ситуацию, усилив повреждения.
- Компрессы из мочи (увы, это действительно один из самых частых «домашних» рецептов) – вызывают дополнительное повреждение тканей и присоединение инфекции, которая отнюдь не улучшит состояние рубца.
- Камфарное масло, особенно приложенное в виде компресса, провоцирует повторный ожог. Аналогичный эффект вызовет бадяга (в целом это прекрасное отшелушивающее средство, но оно не предназначено для нанесения на свежие шрамы).
Относительно того, чего еще нельзя делать с ожогами, общие рекомендации такие:
- Не подставляйте формирующийся рубец солнцу. Он станет темнее и загрубеет.
- Не подвергайте обожженное место растяжению. Чем меньше двигается поврежденный участок кожи, тем компактней и незаметней будет шрам.
- Откажитесь от фитнеса (если речь не идет о лечебной физкультуре, назначенной для предупреждения контрактур) хотя бы на первые 3 месяца, лучше – на полгода.
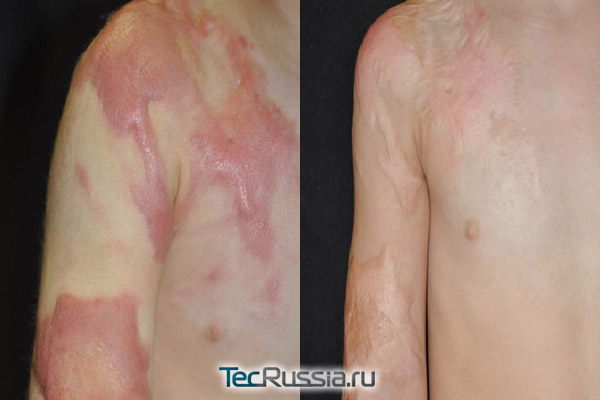
Послеожоговые шрамы обычно обширнее, грубее и заметнее, чем послеоперационные. Поэтому заниматься их коррекцией нужно сразу же, как только рана эпителизируется (закроется). Однозначно подтвердили свою эффективность пластыри и гели на основе силикона, которые нужно применять с первых же дней и минимум три месяца.
Если рубец растет слишком активно, превращаясь в гипертрофический или келоид, эффективны инъекции кортикостероидов в пораженную зону. Удалить шрам относительно щадящим способом можно с помощью криовоздействия или пульсирующим лазером на красителях. Если же все перечисленные средства не дали удовлетворительного результата, то после полного созревания, т.е. через полтора-два года после травмы, может быть рекомендована пластическая операция.
Использованы следующие научные исследования и материалы:
- International recommendations on managing patients having pathologic scars – Mustoe T, Cooter R, Gold M; 2013
- Федеральные клинические рекомендации по ведению больных c келоидными и гипертрофическими рубцами – Рахматулина М.Ф., Карамова А.Э., Сайтбурханов Р.Р.; 2015
- Scar Management Following Burn Injury – Tredget E, Shupp J, Schneider J; 2017
- The effects of conservative treatments on burn scars: A systematic review – Anthonissen M, Daly D, Janssens T, Van den Kerckhove E; 2016
- Ожоги и отморожения – Михин И.В., Кухтенко Ю.В.; 2012
Источник
Категория: химические ожоги
Жидкий азот — это одна из четырёх агрегатных форм азота, представленная прозрачной жидкостью. Направленный ожог жидким азотом широко используется в медицине при выполнении криодеструкции, заключающейся в разрушении пораженных тканей и клеток органов.
Причины ожога кожи жидким азотом
Неосторожное обращение с жидким азотом при выполнении медицинских или косметических процедур – частая причина получения ожога.
 Жидкий азот по праву относится к категории наиболее опасных веществ, способных вызвать сильные обморожения кожных покровов и тяжелые поражения слизистых оболочек глаз, поэтому важно соблюдать меры предосторожности при работе с такими составами:
Жидкий азот по праву относится к категории наиболее опасных веществ, способных вызвать сильные обморожения кожных покровов и тяжелые поражения слизистых оболочек глаз, поэтому важно соблюдать меры предосторожности при работе с такими составами:
- нельзя использовать матерчатые перчатки при необходимости налить или перелить вещество, так как в этом случае очень часто происходит ожог азотом;
- нельзя прикасаться к сильно охлажденным, при помощи жидкого азота, материалам;
- нельзя плотно закрывать сосуд Дьюара;
- нельзя использовать для работ сосуды Дьюара, имеющие явные механические повреждения;
- нельзя резко бросать предметы в ёмкость, наполненную жидким азотом, что может спровоцировать образование большого количества брызг.
Нельзя осуществлять работы по криотерапии в непроветриваемых помещениях.
Обязательным является использование средств индивидуальной защиты, представленных хлопчатобумажным костюмом, комбинированными рукавицами и кожаными ботинками, что предотвратит получение ожога азотом.
Степени поражения
Чтобы знать, как лечить травмированные азотом поверхности, необходимо грамотно оценить степень поражения:
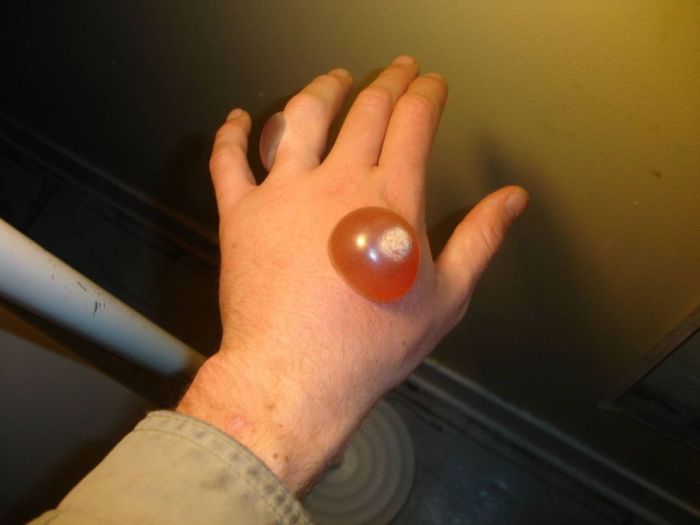
- I степень – покраснение и отек кожи;
- II степень ожога азотом – появление пузырей, которые наполнены прозрачной жидкостью желтоватого цвета. Эпидерма отслаивается и обнажается базальный слой. Морфологические изменения кожи отсутствуют, чем и обуславливается принципиальное отличие от более глубоких степеней поражения;
- III-А дермальная степень – поражение не всей толщи кожи с сохранением жизнеспособности глубоких слоев или придатков, представленных волосяными сумками, потовыми и сальными железами, их выводными протоками;
- III-Б степень – омертвение кожных покровов с последующим образованием характерного некротического струпа;
- IV степень – сопровождается омертвением кожи и расположенных глубже тканей, включая мышцы, сухожилия, кости и суставы.
 Особенности терапии ожога азотом предполагают подразделение поражений на две группы, представленные поверхностными и глубокими изменениями. В первом случае отмирают только верхние слои кожи, поэтому заживление при консервативном лечении обусловлено эпителизацией благодаря сохранившимся элементам кожи.
Особенности терапии ожога азотом предполагают подразделение поражений на две группы, представленные поверхностными и глубокими изменениями. В первом случае отмирают только верхние слои кожи, поэтому заживление при консервативном лечении обусловлено эпителизацией благодаря сохранившимся элементам кожи.
При глубоких поражениях, как правило, возникает необходимость хирургического лечения, позволяющего восстановить утраченные кожные покровы.
Правила оказания первой помощи
Главное условие – не растеряться, а также точно знать, что делать и как правильно оказать пострадавшему помощь до момента обращения к медицинскому персоналу:
- при наличии головокружения, обморочного состояния, пострадавшего требуется как можно быстрее вынести на свежий воздух, при необходимости произвести искусственное дыхание и сразу вызвать неотложную медицинскую помощь;
- при попадании жидких азотистых соединений на поверхность кожи, пораженный участок необходимо немедленно и очень обильно промыть проточной водой;
- при наличии очень обширной ожоговой поверхности вводятся обезболивающие препараты;
- нужно удалить всю мешающую проведению мероприятий одежду и наложить на рану повязку из стерильного перевязочного средства;
- при кистевом поражении рекомендуется снять все кольца, что позволит предотвратить развитие отека и последующую ишемию пальцев.
Глубину ожога предварительно можно определить посредством выявления уровня болевой чувствительности. Поверхностные ожоги характеризуются сохранением или незначительным снижением болевой чувствительности. Достоверный признак глубокого поражения – струп, с наличием хорошо заметных тромбированных сосудов.
Лечебные мероприятия
Поверхностные ожоги без проявлений шокового состояния целесообразно лечить в домашних условиях. Туалет обожженной поверхности заключается в удалении частиц отслоившегося эпителия и промывании поражения любым антисептическим раствором, не обладающим раздражающим или выраженным болевым воздействием. На следующем этапе ожоговые пузыри нужно рассекать и тщательно удалять содержимое.
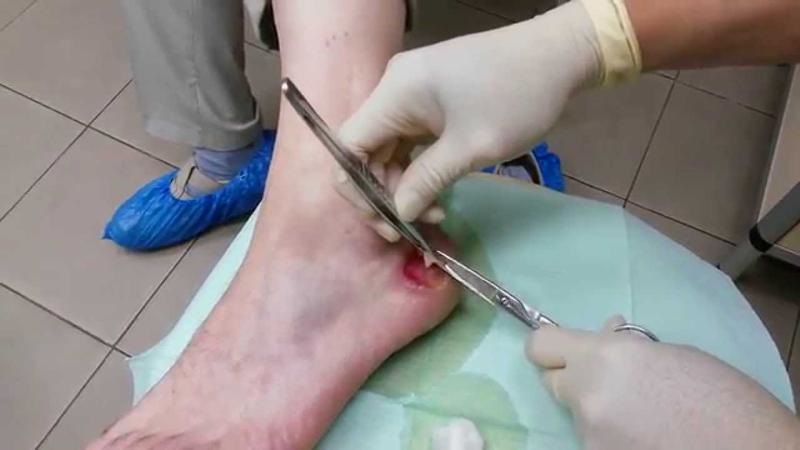 Иссечение отслоившегося эпителия пузырей осуществлять не требуется, так как в этом случае значительно повышается риск инфицирования раны. Полностью ожоговый пузырь можно удалять только при появлении гнойного содержимого. На осушенные поверхности может быть наложена повязка c раствором стандартного антисептика, но при небольшой площади повреждения чаще всего применяется открытый способ лечения. Период заживления ожогов, относящихся ко второй степени поражения, составляет примерно десять дней. Заживление ожогов первой степени занимает, как правило, менее недели.
Иссечение отслоившегося эпителия пузырей осуществлять не требуется, так как в этом случае значительно повышается риск инфицирования раны. Полностью ожоговый пузырь можно удалять только при появлении гнойного содержимого. На осушенные поверхности может быть наложена повязка c раствором стандартного антисептика, но при небольшой площади повреждения чаще всего применяется открытый способ лечения. Период заживления ожогов, относящихся ко второй степени поражения, составляет примерно десять дней. Заживление ожогов первой степени занимает, как правило, менее недели.
Лечение более тяжелых ожогов азотом потребует серьёзных терапевтических мероприятий, которые предполагают использование следующих медикаментозных препаратов:
- аэрозоль «Пантенол» с действующим веществом декспантенол отличается выраженным противовоспалительным эффектом, и при проникновении через кожные покровы синтезирует биологически активные вещества, ускоряя тем самым процесс заживления раны;
- крем «Бепантен+» позволяет осуществлять комплексное лечение ожоговых поверхностей, а также способствует предупреждению бактериального инфицирования раны;
- аэрозоль «Олазоль» является целым комплексом действующих компонентов, представленных антибиотиком левомицетином, обезболивающим средством анестезин, эффективным стимулятором регенерационных процессов в виде облепихового масла;
- мазь «Радевит» с основными воздействующими компонентами, стимулирующими регенерацию кожных покровов, позволяет стимулировать обменные процессы в тканях, и ускоряют заживление.
 В стационарных условиях терапия осуществляется, если площадь поражения кожи превышает размер ладони, полученный ожог расположен на лице, половых органах или слизистой оболочке, на участке ожога присутствуют фрагменты одежды, содержимое волдырей имеет включения крови или гноя. Особенно внимательно нужно отнестись к ожогам, сопровождающимся значительным повышением температуры тела, сильной тошнотой или рвотой, а также спутанностью или потерей сознания.
В стационарных условиях терапия осуществляется, если площадь поражения кожи превышает размер ладони, полученный ожог расположен на лице, половых органах или слизистой оболочке, на участке ожога присутствуют фрагменты одежды, содержимое волдырей имеет включения крови или гноя. Особенно внимательно нужно отнестись к ожогам, сопровождающимся значительным повышением температуры тела, сильной тошнотой или рвотой, а также спутанностью или потерей сознания.
Наиболее тяжелым последствием ожога азотом может стать ожоговая болезнь, которая представлена на разных этапах шоковым состоянием, острой токсемией и септикотоксемией, поэтому тяжелые поражения обязательно нужно лечить под строгим контролем медицинского персонала.
Источник
