Рентген признаки вывиха сустава
Распознавание вывихов при помощи обычных клинических методов исследования является достаточно надежным. Только в редких случаях вывихи просматриваются или принимаются за переломы, в особенности при повреждении периферических отделов конечностей. Поэтому в большинстве обычных каждодневных случаев нет надобности прибегать к рентгенологической помощи, и рентгенологу сравнительно не часто приходится видеть вывихи в крупных суставах.
Рентгенологическое исследование вывихов, как и исследование переломов, является наиболее точным и имеет решающее диагностическое значение, оно незаменимо в каждом спорном или более трудном для клинициста случае. Рентгеновы лучи вносят ясность в топографические взаимоотношения, обнаруживают всевозможные неожиданные частые осложнения, а также препятствия к вправлению, служат наиболее верным средством для контроля результатов вправления и т. д. Естественным недостатком рентгенологического исследования является некоторая его односторонность: как при переломах, так и при вывихах рентгенограмма не говорит ничего непосредственно о состоянии мягких тканей, об основном повреждении сумки, связочного аппарата, суставных хрящей, нервных и сосудистых стволов и мышц. Напомним, что вывихнутой принято считать кость периферическую, лежащую дистально по отношению к проксимальной, которая остается фиксированной. Для позвоночника вывихнутым обозначают вышележащий позвонок; при смещении между основанием черепа и первым шейным позвонком говорят о вывихе головы.
Основной рентгенологический симптом вывиха (рис. 35 и 37) сказывается в том, что суставные поверхности не прилегают друг к другу, нормальные пространственные взаимоотношения между главными элементами сустава — суставной головкой и впадиной -— нарушены; суставная впадина представляется на снимке запустевшей, а головка сустава расположена в стороне от впадины. Если суставные поверхности совсем не соприкасаются друг с другом, и головка совершенно отошла от впадины, то вывих обозначается как полный; подвывихом, или неполным вывихом, называется частичное смещение головки по отношению к впадине с сохранением их частичного контакта.
Поставить диагноз вывиха — это значит не только констатировать факт вывиха, но и в точности указать направление смещения. Без топографической характеристики смещения не может быть рационального вправления.
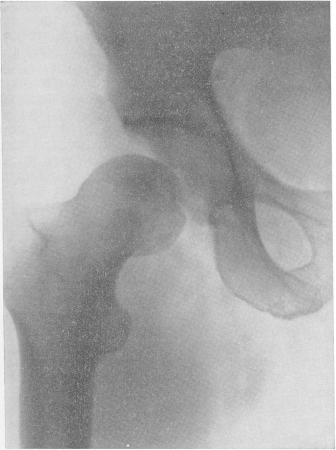
Рис. 35. Травматический свежий вывих правого бедра у летчика, упавшего с вертолета.

Рис. 36. Травматический периостит на передневнутренней поверхности большеберцовой кости через месяц после удара палкой.
Направление смещения отмечается в анатомических терминах, определяющих положение дистальной вывихнутой кости. Только исследование по крайней мере в двух проекциях дает истинное представление о направлении смещения. Если смещение произошло в плоскости центрального луча, например вперед при вывихе плеча, то на снимке в обычном заднем положении головка плеча может как раз проецироваться в свое нормальное место, в суставную впадину. Один единственный снимок, следовательно, может и здесь быть источником диагностической ошибки.
Та светлая полоска, которая на рентгенограмме представляется в виде суставной щели (так называемая рентгеновская суставная щель), на самом деле является проекцией не истинной, анатомической суставной щели, а проекцией в реальности у живого человека несуществующего межкостного или межэпифизарного пространства, которое, однако, каждый из нас себе ясно представляет на основании привычной картины сустава на мацерированном скелете. Хрящевая головка и хрящевая суставная впадина, непосредственно прилегающие друг к другу, естественно, на рентгенограмме не могут быть видны. Если покровные хрящи тонки, как у взрослого человека, и имеют толщину, не превышающую 3—4 мм, то и рентгеновская суставная щель узка, и конфигурация головки и впадины точно соответствуют друг другу. В раннем же детском возрасте, когда обширные эпифизарные отделы являются еще не окостеневшими, мы собственно ни головки, ни суставной впадины на снимках не видим. В лучшем случае имеется лишь изображение ядра окостенения, которое по своей форме только отдаленно напоминает окончательную форму эпифизарного конца у взрослого человека. По этой причине рентгенодиагностика вывихов в детском возрасте может представлять известные трудности.
Распознавание тогда основывается на втором рентгенологическом симптоме вывиха — на смещении оси вывихнутой кости. Так как, однако, угол, составленный длинниками костей, образующих сустав, по существу самого дела все время меняется при нормальных условиях, то и определение бокового смещения при вывихе не всегда является легкой задачей. Этот симптом имеет, следовательно, меньшую доказательную ценность, чем определение смещения отломков при переломах. В особенности трудна, как было уже указано, интерпретация рентгенограмм локтевого сустава.
Травматические вывихи не реже чем в трети всех случаев сопровождаются отрывом небольших костных выступов, к которым прикрепляется сумка сустава или связка. При исследовании крупных суставов подобные мелкие отломки могут оставаться незамеченными; более крупные же представляют значительный практический интерес, и их распознавание — это одна из важнейших задач при рентгенологическом исследовании вывихов. Дело в том, что они могут служить препятствием к вправлению кости, и тогда требуют оперативного удаления. Таковы, например, отрывы большого бугорка плечевой кости при переднем вывихе плеча, отрыв медиального надмыщелка при наружном вывихе в локтевом суставе или отщепление кусочка вертлужной впадины при вывихе бедра в тазобедренном суставе. Отрыв почти никогда не отсутствует при вывихе в мелких суставах, например межфаланговых. Этот так называемый отрывной перелом легко распознается на рентгенограммах по изолированной костной тени, имеющей небольшие размеры, неправильную многоугольную конфигурацию и зазубренные контуры. Особенно характерна ее локализация — она соответствует месту прикрепления связки или капсулы; против отломка на поверхности эпифиза может быть виден и дефект, зубчатые контуры которого, форма и размеры соответствуют отломанному кусочку.
При привычном вывихе обыкновенно имеются хорошо выраженный остеопороз суставных концов и всего дистального отдела конечности, а также вторичные изменения в суставе типа обезображивающего остеоартроза. Очень значительной бывает атрофия и мягких, и костных частей конечности при невправленных застарелых вывихах. На поверхности одной из костей, чаще проксимальной, на месте соприкосновения со смещенной суставной головкой может образоваться с течением времени углубление, напоминающее новую суставную впадину. Развивается неоартроз, обрисовывающийся на снимке в виде настоящего сустава со всеми его рентгенологическими признаками. Свежий, только что вправленный неосложненный вывих характеризуется на рентгенограмме совершенно нормальной неизмененной картиной.
Рентгенодиагностике принадлежит исключительная роль при распознавании патологических вывихов. Патологическим вывихом называется такое смещение суставной головки из суставной впадины, которое обусловлено каким-нибудь предшествовавшим патологическим процессом, разрушившим элементы сустава — кости, хрящи, сумку или связочный аппарат. Вывих происходит вследствие очень незначительной травмы или главным образом под влиянием мышечного натяжения (тракции).
Наиболее часто патологический вывих или подвывих вызывается воспалительными процессами; сюда относятся в первую очередь туберкулезный артрит во всех его проявлениях, в особенности деструктивная форма его, и значительно реже артрит гнойный. Любое длительно протекающее переполнение суставной полости обильным жидким содержимым может повести к перерастяжению суставной капсулы и к стойкому смещению суставных поверхностей, которые сами по себе грубых разрушений и не показывают. Головка бедра, например, может быть из-за весьма высокого внутрисуставного давления буквально выжата из вертлужной впадины, что наблюдается почти только у детей в первые годы жизни. Это так называемые дистензионные вывихи, вывихи в результате перерастяжения суставной капсулы. Следующую группу составляют полиартикулярные заболевания, как экссудативные, так и сухие деструктивные формы, ведущие к множественным вывихам и чаще подвывихам. Обязательным симптомом является вывих или подвывих при артропатиях — при сухотке спинного мозга и сирингомиелии; и некоторые другие заболевания центральной нервной системы, как, например, спинномозговой детский паралич, ведут к патологическим вывихам. Смещение суставных поверхностей может иметь место при деформирующем остеоартрозе ; нередки также патологические вывихи при подагрических разрушениях суставов, особенно мелких. Важную роль играют и всевозможные доброкачественные (например, множественные хондромы фаланг) и злокачественные (остеогенные саркомы) опухоли суставных концов костей. Часто встречающуюся в практике группу несколько особняком стоящих патологических вывихов составляют врожденные деформации, относящиеся к неправильностям развития, в первую очередь врожденные вывихи бедра в тазобедренном суставе, или пример более редкого заболевания — так называемого luxatio ulnae Madelungi. Исключительно тяжелые вывихи с порочным положением костей конечностей наблюдаются при арахнодактилии. Нередко и приобретенные деформации вызывают подвывих (например, при hallux valgus). Наконец, рентгенологу приходится видеть патологические смещения, вызванные и оперативным вмешательством (например, после резекций).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Механизм вывиха плеча
- Частота 15 случаев на 100 000 человек.
- Наиболее частый тип вывихов
- 50% вывихов поражают крупные суставы
- Предрасполагающие факторы нестабильности плечевого сустава и формирования привычного вывиха включают нарушение центрации головки плечевой кости в суставной впадине
Причины: обычно травматический, менее часто привычный (при слабости капсулы плечевого сустава).
Типы вывиха
Передний вывих (97%): обычно связан с непрямым приложением силы; сочетание разгибания, супинация и отведения.
Задний вывих (2-3%): обычно связан с непрямым приложением силы; сгибание, пронация и приведение, например при повреждении электрическим током или эпилептическом припадке.
Редкие типы: вывих с расхождением крыши плечевого сустава; нижний вывих (выпрямленный вывих).
Противопоказания к рентгену лучезапястного сустава
Несмотря на легкость и простоту процедуры, малое время воздействия рентгеновских лучей, существуют абсолютные и относительные противопоказания для ее проведения:
- беременность;
- возраст ребенка до 15 лет;
- тяжелое общее состояние пациента.
Негативное влияние рентгеновского излучения на развивающийся плод и детский организм вызывает у врачей обоснованные сомнения в правомерности использования этого вида обследования. Но в каждом отдельном случае может быть принято решение о назначении рентгена, например, при сложном переломе кисти информативный снимок способен принести большую пользу в лечении пациента, и врачи постараются максимально снизить риск облучения для плода или маленького ребенка.
Какой метод диагностики вывиха плеча выбрать: МРТ, КТ, рентген
Метод выбора
- рентгенологическое исследование.
Что покажут рентгеновские снимки при вывихе плеча
- Рентгенологическое исследование в двух проекциях: прямая тангенциальная (касательная) проекция суставной полости и чрезлопаточная проекция.
Передний вывих: головка плечевой кости расположена кпереди и книзу, обычно ниже клювовидного отростка; в редких случаях она может находиться на нижней границе суставной полости.
Задний вывих: головка плечевой кости перекрывает границу суставной полости; суставная щель не визуализируется.
Частые сопутствующие повреждения
— Отрыв большого бугорка
— Повреждение Хилла-Сакса: передний вывих с дефектом кости на заднелатеральной поверхности головки плечевой кости; соответствует месту, где головка плечевой кости находит на нижнюю границу суставной полости; возможно изображение в прямой проекции с пронацией плеча.
— Реверсный дефект Хилла — Сакса: возникает при заднем вывихе плечевого сустава; рядом с поврежденным бугорком плечевой кости.
— Повреждение Банкарта: дефект хрящевой ткани и/или кости на нижней границе
суставной полости/суставной губы.
a,b Передний вывих плечевого сустава у женщины 46 лет после падения на вытянутую руку. (а) Рентгенологическое исследование праовго плечевого сустава в прямой проекции с ротацией противоположной стороны туловища на 40° кпереди и на (b) Y-проекция. Суставная впадина пуста. Передненижнее смещение головки плечевой кости ниже клювовидного отростка.
а, b Задний вывих плечевого сустава у женщины 45 лет после падения с велосипеда, (а) Рентгенологическое исследование правого плечевого сустава. Суставная щель в прямой проекции не визуализируется, плечо ротировано медиально.(b) Y-проекция четко демонстрирует задний вывих.
Что покажут снимки КТ плеча при вывихе плечевого сустава
- Особенно показана при подозрении на повреждение Банкарта
- Возможно проведение компьютерной артрографин: внутрисуставное введение воздуха под прямой визуализацией — получение изображения суставной губы, капсулы сустава и гленондально-плечевой связки.
Что покажут снимки МРТ плеча при вывихе плечевого сустава
- Метод выбора при подозрении на повреждение суставной губы, связоч¬ного аппарата капсулы и повреждение вращательной манжеты
- МР- артрография: инъекция смеси гадолиния и йодсодержащего контрастного вещества
- Разведение: смесь с физиологическим раствором в соотношении 1:200, йодсодержащего контрастного агента 1:1.
Недочеты рентгеновского способа
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
В большая части вариантов при болях в области спины доктор дает направление на рентген (Рентген (Р) — внесистемная единица экспозиционной дозы радиоактивного облучения рентгеновским или гамма-излучением
) позвоночного столба. И лишь опосля того как на снимке нельзя будет узреть каких-то нехороших конфигураций, прибегают к иным обследованиям. Но современная диагностика не советует использовать отданный способ в первую очередь. Разъясняется это тем, что при межпозвоночной грыже поражаются мягенькие ткани, которые на рентгеновском снимке не приметны. Потому необоснованное радиационное облучение по мере способности пробуют исключить.
Что же можно узреть на пленке опосля процедуры (взаимосвязанная последовательность действий где-либо: Медицинская процедура Процедура в программировании Процедура банкротства Таможенная процедура
)? Так как позвоночник прямоугольной формы с закругленными углами и слегка вогнутыми боками, то боковая проекция указывает дуги и отростки, а ровная — остистые отростки. Для определения патологий проводится сравнительный анализ левой и правой половин позвонка. При этом внимание уделяется расстоянию меж размещающимися рядом позвонками, четкости очертаний, нраву и насыщенности цвета костных тканей, наличию каких-то выростов.
Чтоб найти межпозвоночную грыжу, учитывают все указанные причины. Врач-рентгенолог знает, что щели меж позвонками пропускают рентгеновские лучи, не давая отражения. При наличии хрящевых образований луч также не дает отражения. Потому вывод о том, есть ли грыжа, можно сделать лишь на базе анализа обрисованных выше причин.
То есть достоверно найти болезнь вряд ли получится. Не считая грыжевых образований на снимке доктор может узреть и остальные патологии. Грыжу можно спутать с:
- переломом;
- подвывихом и вывихом;
- кифозом;
- сколиозом;
- опухолью.
Что делать при вывихе плеча и основные методы лечения
- В качестве мероприятий первой помощи — прекратить любые движения плечом, при возможности сразу после травмы приложить холод (лед), обратиться к врачу за квалифицированной помощью. При невозможности вправления в ближайшее время — чтобы устранить нагрузку и движения в суставе при вывихе плеча сделать фиксирующую повязку.
- Вправление вывиха должно проводиться только квалифицированным специалистом!
- Закрытое вправление вывиха плеча показано после введения мышечных релаксантов и анальгетиков или, при необходимости, в условиях кратковременного наркоза
- Открытое вправление: при невозможности проведения закрытого вправления под анестезией либо при наличии дополнительно перелома кости
- При привычных вывихах проводится операция по укреплению капсулы плечевого сустава
- Повторное восстановление оторванного костного или хрящевого фрагмента при повреждении Банкарта.
- Лечение после вправления вывиха плеча — конечность иммобилизуется в среднефизиологическом положении повязкой Дезо в течение 2–3 недель.
- После снятия повязки по истечению сроков восстановления проводится функциональное лечение, включая комплекс упражнений после вывиха плеча направленный на восстановление функции сустава и конечности (ЛФК, массаж, физиотерапевтические процедуры).
Результаты
Результат исследования отображается в заключении рентгенолога.
Ткани организма человека сильно отличаются друг от друга по плотности, в результате чего, на снимке они отображаются разными оттенками. Рентгенограмма представлена в негативе, именно поэтому специалисты называют затемнениями высветленные участки, а просветами — образования темного цвета. Норма предполагает наличие всех этих структур на снимках.
Описание полученных снимков может делать только доктор рентгенолог. На рентгенограмме специалист определяет тени и затемнения, структуру суставов и диагностирует наличие заболевания или признаки воспаления. В зависимости от того, что показывает снимок, доктор пишет заключение. Если показать рентгенограмму разным специалистам — пациент получит немного отличающийся результат, так как он будет описываться при помощи разной терминологии.
При некоторых травмах и заболеваниях плечевого сустава на начальной стадии наблюдается локализация поражения только в мягких тканях. Рентгенологически патологии бывает определить трудно, поэтому лучше провести МРТ, которое покажет верный результат.
Исследование определит повреждение костной ткани.
Таким образом, рентгенография определяет следующие патологии:
- различные переломы;
- остеопороз;
- трещины в кости;
- разные виды вывихов;
- артрит плечевого сустава;
- новообразования.
Неприятные симптомы
Вывих плечевого сустава — беда, которая не может не привлечь внимания. Вот красноречивые признаки увечья, особо свойственные первичным вывихам:
- пронзительная боль;
- сустав практически полностью теряет какую-либо подвижность, и рука практически повисает;
- происходит визуально заметная деформация сустава;
- конечность немеет;
- развивается отек.
Симптомы определены, и лечение начинается.
Как устроен голеностопный сустав?
Кости голеностопа соединяются прочными сухожилиями, образующими вместе надежный каркас.
Сустав сверху состоит из костей: голени — малоберцовой, большеберцовой и костью стопы — таранной.
Нижняя часть сустава голеностопа имеет более сложную конструкцию. В ней соединены связками кости: ладьевидная, пяточная, таранная, кубовидная.
Неправильное расположение стопы при опущении ноги может вызвать растяжение или порыв связок, повреждение хрящевой ткани или перелом.
Показания к проведению
В клинической хирургии, ортопедии, неврологии и терапии различные патологии плечевого сустава встречаются достаточно часто. Как правило, пациенты обращаются к специалистам с жалобами на боль, ухудшение подвижности сустава, резкую отечность, сопутствующие неврологические явления.
Источниками таких состояний могут стать следующие заболевания:
- травматические повреждения (переломы, вывихи);
- воспалительные заболевания;
- дегенеративно-дистрофические процессы;
- патологии кровеносных сосудов или нервов;
- наличие метастазов в структурах сустава.
При каждой из многочисленных патологий необходима быстрая и правильная диагностика, которая способна точно показать, какие структуры плечевого сустава повреждены, каким именно процессом и какова тяжесть этих повреждений.
Осмотр пациента, сбор всех жалоб и анамнеза дают, разумеется, огромное количество информации, на основании которой врач выставляет предварительный диагноз. Но многие патологии имеют схожие симптомы и характеристики течения, поэтому их необходимо быстро дифференцировать, то есть исключать наличие одних заболеваний и уточнять какое-то одно, действительно имеющееся у конкретного пациента.
Для этого и необходимы различные способы дополнительной диагностики. Важнейшую роль играют лабораторные методы, исследующие кровь, мочу и другие биологические среды организма, которые отражают реакцию внутренних органов и систем на негативные изменения в плечевом суставе. Но есть способы, позволяющие «воочию» увидеть, что за болезнь «гнездится» в нем, как она изменила и продолжает нарушать его структуру, а также отметить, насколько эффективно назначенное лечение и какими темпами происходит процесс выздоровления.
К таким способам относится, прежде всего, рентгенологический метод, который можно назвать самым традиционным и проверенным временем, востребованным и доступным. Сделать рентген бывает необходимо практически при всех патологиях плечевого сустава, этот метод помогает докторам получать максимум диагностической информации и назначать своевременную и грамотную терапию.
Причины
Голеностопный сустав постоянно подвергается значительным нагрузкам, поскольку в вертикальном положении на него приходится вес всего организма. Вывих происходит при экстремальном увеличении нагрузки:
- Подвертывание ноги;
- Резкое неловкое движение;
- Скользкая, неровная поверхность.
Способствуют возникновению вывиха неанатомическая обувь, занятия спортом, удары и травмы в области сустава, слабость связочного аппарата, вальгусная или варусная стопа. Все заболевания, оказывающие влияние на связочный аппарат сустава, также увеличивают риск развития вывиха: излишний вес, туберкулёзное, ревматическое и артритическое повреждение костей.
( 2 оценки, среднее 5 из 5 )
Источник
