Рентген диагностика врожденного вывиха бедра
Вопрос №5
Рентгенологические признаки дисплазии тазобедренного сустава у детей старшего возраста. Лечение.
Дисплазия тазобедренного сустава – это нарушение развития всех компонентов сустава, которое происходит у плода, а затем и во время жизни человека. Дисплазия приводит к нарушению конфигурации сустава, которое становитсяa причиной нарушения соответствия головки бедра и суставной впадины на костях таза — формируется врожденный вывих тазобедренного сустава.
В среднем распространенность патологии составляет 2 – 4%, она отличается в разных странах. Так, в Северной Европе дисплазия тазобедренного сустава встречается у 4% детей, в Центральной Европе – у 2%. В США – 1%, причем, среди белого населения болезнь распространена больше, чем среди афроамериканцев. В России дисплазией тазобедренного сустава страдает 2 – 4% детей, в экологически неблагоприятных районах – до 12%.
Рентген и ультразвуковая диагностика врожденного вывиха бедра
У детей более старшего возраста после 4х месяцев появляются точки окостенения, что упрощает задачу рентген диагностики дисплазии тазобедренного сустава. Так же используются углы для уточнения степени и в случаях дисплазии обоих суставов. Лечение как консервативное, так и оперативное. В зависимости от степени и возраста ребенка.
Рентгенодиагностика дисплазии тазобедренных суставов – основной, классический метод диагностики, обязательный для подтверждения или исключения диагноза «дисплазия тазобедренного сустава». По современным медицинским стандартам его применение рекомендовано только детям старше 3-х месячного возраста, в связи с опасностью лучевой нагрузки. В более раннем возрасте стандартом инструментальной диагностики является ультразвуковое (УЗ) исследование сустава. Но при определенных обстоятельствах рентгенологический метод применим в любом возрасте.
Рентгено- и УЗ-диагностика дисплазии тазобедренных суставов детей первого года жизни.
Рентгенодиагностика дисплазии тазобедренных суставов
| Рис. 25 |
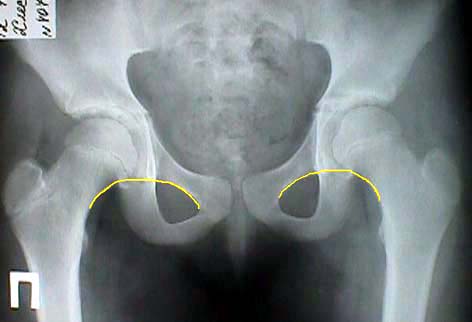
Большая часть головки бедра и вертлужной впадины у детей раннего возраста состоит из хрящей, которые невидимы на рентгеновском снимке, поэтому для чтения рентгенограмм применяют различные схемы. На рис.25 показана обобщенная схема разметки рентгенограммы, удобная для практического применения.
Прежде всего проводят вертикальную срединную линию (на рис. красного цвета), она проходит через середину крестца. Проводят горизонтальную линию через У-образные хрящи, через нижние точки подвздошной кости (линия Хильгенрейнера). Через наружный верхний край, перпендикулярно горизонтальной линии, проводят линию Перкина. Часто бывает, что на стороне поражения невозможно определить верхний край вертлужной впадины. В этих случаях пользуются методом Рейнберга: симметрично, на таком же расстоянии от срединной линии, проводят вертикальную линию (перпендикулярно горизонтальной). Она и будет обозначать невидимый на рентгенограмме верхнелатеральный край впадины. Через края вертлужной впадины проводят касательную линию до пересечения с горизонтальной линией Хильгенрейнера. Образованный угол называется «ацетабулярный» или угол наклона крыши вертлужной впадины.
К вспомогательным линиям относят линию Шентона и Кальве. Линия Шентона (запирательно-бедренная дуга) в норме «представляет собой мысленное продолжение краниального края запирательного отверстия на медиальный краевой контур шейки бедра» (В.О. Маркс, 1978). При патологии (смещении бедра латерально и вверх) эта линия разрывается. В норме ядро окостенения головки бедренной кости большей своей частью располагается медиальнее линии Перкина и ниже линии Хильгенрейнера. При подвывихе и вывихе она смещается вверх и латерально. Ядра окостенения головки бедра появляются у девочек в 4-месячном, у мальчиков в 6-месячном возрасте. При дисплазии ядра окостенения появляются позже, размеры их меньше, они развиваются медленнее.
Величина ацетабулярного угла в норме составляет менее 300 новорожденных и около 200 у 3-месячных детей старше.
«У нормального новорожденного угол наклона крыши (ацетабулярный угол) равен в среднем 25-29°. Угол наклона у грудного ребенка в связи с прогрессирующим окостенением таза от месяца к месяцу уменьшается. К одному году жизни угол равен в нормальных условиях у мальчиков 18,4°. У девочек – 20,0°. К 5 годам жизни он бывает меньше 15,0° у детей обоего пола. Углы наклона крыши, превышающие средние цифры, означают задержку нормального окостенения, т. е. ту или иную степень дисплазии сустава. Незначительные отклонения от нормы исчезают обычно впервые месяцы жизни младенца». (Маркс В.О.)
Очень важный показатель, характеризующий дисплазию тазобедренного сустава, – «величина h», характеризующая вертикальное смещение головки бедра. Это расстояние от линии Хильгенрейнера до центра головки бедра, то есть примерно до середины видимой на рентгенограмме метаэпифизарной пластинки бедренной кости (на 1-1,5 мм выше). Если даже виден центр оссификации в головке бедра, то центр головки бедра у детей до одного года не совпадает с центром оссификации (см рис. 26 из монографии Волкова М.В., Тег-Егиазарова Г.М. Юкиной Г.П. «Врожденный вывих бедра» (1972). В нормальном тазобедренном суставе центр впадины и центр головки совпадают и, какое бы положение не было придано бедру, положение головки не изменится и центр головки всегда остается в центре впадины. На обычном рентгеновском снимке центр головки бедра определить невозможно. Косвенно центр головки бедра можно определить при функциональном рентген-исследовании, сопоставляя рентгенограммы в стандартном положении и при отведении бедра.
«Если головка смещена по отношению к вертлужной впадине (подвывих и вывих), центр ее не будет совпадать с центром впадины. При изменении положения бедер (отведение) центр головки изменит свое положение по отношению к линии Хильгенрейнера. При подвывихе, так как головка бедра не выходит за пределы отогнутого лимбуса, отведение бедра приведет к постепенному его низведению и центрированию головки во впадине, что на рентгенограмме скажется увеличением расстояния h (рис. 27). При вывихе, когда головка бедра находится за пределами лимбуса, отведение бедра на 45° не приведет к внедрению головки во впадину (мешает лимбус); наоборот, головка поднимется вверх, а на рентгенограмме с отведенными бедрами произойдет уменьшение расстояния h. Если же при изменении положения бедра величина h остается постоянной, то даже при наличии рентгенологически скошенной впадины такие суставы у детей первых месяцев жизни следует расценивать как нормальные, но еще рентгенологически незрелые. Чаще всего такое рентгенологическое состояние сустава детей первых месяцев жизни бывает после самопроизвольного излечения предвывиха бедра у новорожденных».
В норме величина h составляет от 9 до 12 мм. Уменьшение этого размера или различие его справа и слева указывают на дисплазию.
Рассмотрим для примера фронтальный рентген снимок месячного ребенка, выполненный в стандартном положении (см. рис. 28). Через У-образные хрящи проведем линию Хильгенрейнера, а также касательные через края вертлужной впадины (см. рис 29). Далее обозначаем метаэпифизарную пластинку бедренной кости и отмечаем ее середину (см. рис. 30). Из этой точки опускаем перпендикуляр на горизонтальную линию и измеряем величину h и углы наклона вертлужной впадины (см. рис. 31). Справа – нормальный тазобедренный сустав, слева уменьшение h и увеличение угла наклона впадины указывает на подвывих или вывих сустава.
В повседневной практике принято считать, что величина h — это расстояние от горизонтальной линии до наивысшей точки проксимального конца бедренной кости.
И еще один важный показатель – величина d. Показатель латерального смещения головки бедра относительно вертлужной впадины. Это расстояние от дна вертлужной впадины до линии h. В норме он не превышает 15 мм. (см. рис. 32). Если к этому рентген-снимку применить другие схемы разметки, то они также укажут на левосторонний вывих бедра (см. рис. 33). Линия Шентона слева разорвана, проксимальная часть бедренной кости расположена к внешней стороне от вертикали, проходящей через верхне-наружный край суставной впадины.
Ультразвуковое исследование тазобедренных суставов
Основным показанием к применению этого метода являются факторы риска и клинические признаки дисплазии суставов у детей до 3-х месяцев. Это достойная альтернатива рентгеновскому исследованию у детей до 6-ти месячного возраста. Ультразвуковой метод достаточно точен и практически безопасен для ребенка.
| Рис. 36 |
При фронтальном срезе сонографическая картинка примерно соответствует изображению переднезадней рентгенограммы (см.рис. 34). Слева показан рентгеновский снимок, справа вверху сонографическое изобажение. Видна головка бедра, верхне-наружная часть вертлужной впадины, крыло подвздошной кости, отводящие мышцы и лимбус (см. рис. 35). В данном случае головка бедра центрирована, это норма.
При исследовании можно определить смещение головки бедра при различных движениях. Если провести линию параллельно латеральной стенке подвздошной кости, то можно измерить так называемый угол α – угол наклона вертлужной впадины, который характеризует степень развития костной крыши.
Он по мере созревания увеличивается. Угол β характеризует степень развития хрящевой крыши (см. рис. 36). В зависимости от этих и многих других показателей суставы делятся на типы (см. таблицу). При нажатии на таблицу она откроется в новом окне.
*Угол α образован основной линией (проводится параллельно латеральной стенке подвздошной кости) и линией костной крыши – проводится от нижнего костного края подвздошной кости к верхнему костному краю вертлужной впадины. Данный угол характеризует степень развития костной крыши.
** Угол β образован основной линией и линией хрящевой крыши – проводится от верхнего костного края вертлужной впадины через середину лимбуса.
Показанием к различным видам ортопедического пособия является сонографическое выявление предвывиха (2с), подвывиха (3 а/в) и вывиха (4 тип).
Детям с предвывихом бедра и подвывихом без структурных изменений в хрящевой части крыши вертлужной впадины показано лечение на стременах Павлика.
Подвывих бедра со структурными изменениями в хряще и вывих бедра наиболее целесообразно лечить при помощи функциональных гипсовых повязок.
Функциональные тесты при проведении ультрасонографии не являются однозначно достоверными, поэтому не стоит ориентироваться на эти данные без подтверждающего их клинического теста. Достоверность провокационных проб при сравнении их с надежными рентгенологическими методами составляет 69%.
Источник
Рентгенологическое
исследование
Основная
роль в постановке диагноза врожденного
вывиха бедра принадлежит
рентгенологическому исследованию.
Мы не можем поддерживать тех врачей,
которые удерживают ребенка с симптоматикой
дисплазии тазобедренного сустава или
вывиха от рентгенологического
исследования до 3-х месячного возраста(при
отсутствии УЗИ-метода), объясняя это
отрицательным воздействием облучения на
младенца. Однако поздняя диагностика
заболевания еще в худшей мере сказывается
на здоровье ребенка.
Рентгеновский
снимок делают в положении ребенка на спине
при вытянутых и параллельно уложенных
ножках. Хочется подчеркнуть, что ни в
коем случае нельзя сгибать н/конечности в
тазобедренных суставах (что еще
встречается при проведении данного
исследования), так как при этом
происходит изменение соотношении в
тазобедренном суставе во фронтальной
плоскости и как следствие
может затруднить правильную
интерпретацию основных рентгеновских
показателей.
Как
известно, большая часть скелета у детей
раннего возраста состоит из хряща, в связи с
этим контуры головки бедренной кости и
вертлужной впадины на рентгеновском
изображении остаются невидимыми. В связи с
этим для расшифровки рентгенограмм
применяются определенные схемы.
Расшифровать
рентгенограмму у новорожденных и детей младшего
грудного возраста бывает сложно, так как
довольно трудно отличить умеренно выраженное
нарушение развития сустава от нижнего варианта
нормы. Поэтому на рентгенограмме проводят
вспомогательные линии, с помощью которых
измеряют расстояние и величину углов.
Рентгенологическому
методу исследования принадлежит значительная
роль в диагностике дисплазии т/б сустава у
новорожденных. Во время рентгенографии ребенок
лежит на спине с вытянутыми и приведенными
ногами в положении некоторой ротации внутрь
строго симметрично. Таз должен плотно прилегать
к кассете. Необходима защита половых органов
свинцовой пластинкой, которая при правильном ее
положении не мешает ренгенографии. При
рентгендиагностике заболеваний т/б суставов
следует учитывать, что у новорожденных
отсутствуют ядра окостенения головок бедер и
вертлужная впадина также является хрящевой и не
дает контрастной тени. При чтении рентгенограмм
особое значение придается состоянию верхнего
края вертлужной впадины, взаимоотношениям
верхнего конца бедра и вертлужной впадины. Для
этого применяются специальные схемы, которые
специальными линиями устанавливают нормальное
расположение элементов тазобедренного сустава и
соответственно позволяют определить смещение
бедра по отношению к впадине и его степень.
Для ранней
рентгенологической диагностики врожденной
дисплазии тазобедренного сустава были
предложены различные схемы.
Схемы для диагностики ВВБ
Схема
ХильгенрейнераСхема Рейнберга
Схема Омбредана
Схема
Кальве и Шентона
Схема Рейнберга
|
Измеряется расстояние между срединной линией и
линией Б, и на том же расстоянии от срединной
линии проводится линия Б1. При
одностороннем вывихе бедра вертикальная линия
сначала проводится на здоровой стороне, а затем
на больной.
При врожденном вывихе
бедра проксимальный конец располагается кнаружи
от вертикальной линии Б и выше горизонтальной
линии А. Другим опознавательным признаком служит
нижний край шейки бедра, контур которого в
медиальном направлении должен плавно пересекать
нижний контур горизонтальной ветви лонной кости
и составить правильную линию — линию Шентона.
Схема Омбредана
Перпендикуляр, опущенный из самого В норме ядро окостенения При При вывихе — в |
Схема Кальве и Шентона
Линия Кальве | Линия Шентона |
1. 2. |
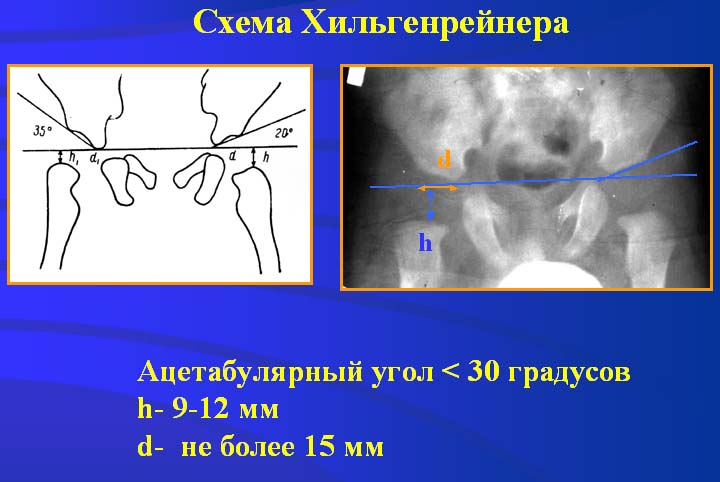
Схема Хильгенрейнера
|
|
|
|
|
Источник
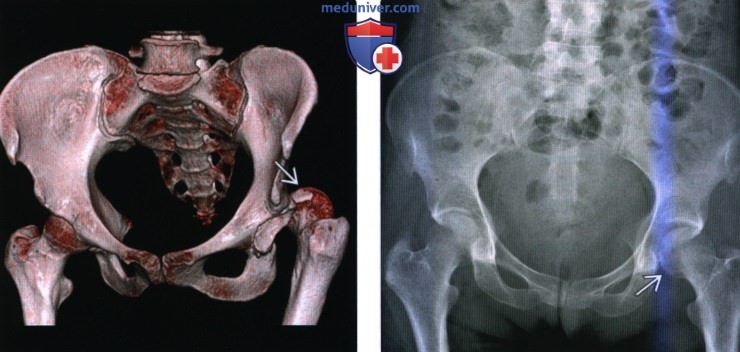
Рентгенограмма, КТ, МРТ при вывихе бедраа) Терминология: 1. Аббревиатуры: 2. Определения: б) Визуализация: 1. Общая характеристика:
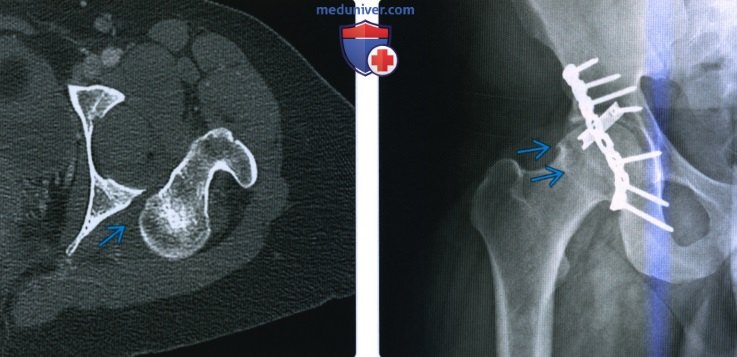
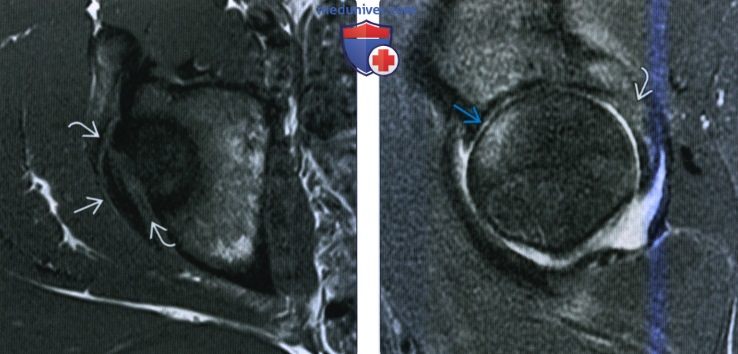
2. Рентгенография при вывихе бедра: 3. КТ при вывихе бедра: 4. МРТ при вывихе бедра: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика вывиха бедра: 1. Перелом шейки бедренной кости: 2. Тяжелая дисплазия развития: г) Патология: 1. Общая характеристика: 2. Стадирование, градации и классификация вывиха бедра: 3. Макроскопические и хирургические особенности:
д) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение вывиха бедра: е) Диагностическая памятка: 1. Следует учесть: 2. Советы по интерпретации изображений: ж) Список использованной литературы: — Также рекомендуем «Признаки перелома головки бедренной кости» Редактор: Искандер Милевски. Дата публикации: 21.10.2020 |
Источник