Растяжение связок фаланги большого пальца ноги

Повреждения связок первого плюсне-фалангового сустава и большого пальца стопы у спортсменов это достаточно значимая в профессиональном отношении проблема, требующая в зависимости от тяжести повреждения соответствующей тактики лечения.
Что это такое?
Очень распространенной спортивной травмой, которой, начиная с 1980-х годов, стало уделяться значительное внимание, является повреждение связок первого пальца и плюснефалангового сустава (ПФС), известное в англоязычной литературе под названием «turftoe» (дословно «торфяной палец»).
Такое внимание этому вопросу можно объяснить большим значением любительского и профессионального спорта для общества и широкой известностью многих спортсменов.
Травмы первого пальца и плюсне-фалангового сустава могут стать причиной достаточно значимых функциональных нарушений.
При таких травмах страдает сила отталкивания пальцами от поверхности, что в значительной степени сказывается на беговых возможностях спортсмена.
При такого рода повреждениях спортсмены нередко пропускают тренировки, а при более тяжелых травмах и игры тоже.
Хронические варианты этого повреждения стали причиной завершения карьеры не одного спортсмена.
Если сравнить травмы первого пальца и разрывы связок плюсне-фалангового сустава с более известными всем растяжением связок голеностопного сустава, то последние встречаются в 4 раза чаще, но становятся причиной пропуска спортсменами тренировок и соревнований менее, чем в 2 раза чаще.
В настоящем разделе мы также рассмотрим другие травмы переднего отдела стопы и первого пальца, которые, однако, встречаются не так часто, как turftoe.
К таким травмам относится повреждение плюсне-фалангового сустава, которое называют «sandtoe» — песочный палец.
Эта травма в основном распространена среди спортсменов соревнующихся на песке.
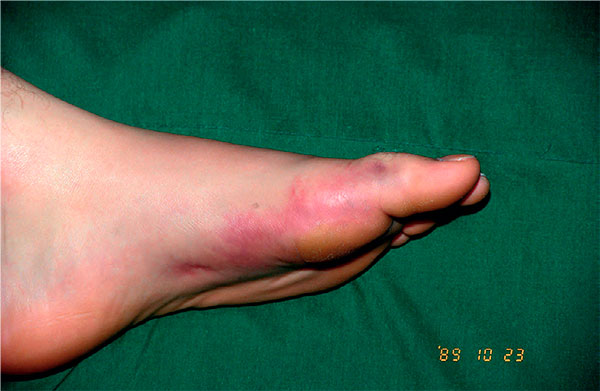
Повреждение первого пальца может стать источником значительных проблем.
Как происходит травма?
Типичным механизмом травм, объединяемых термином turftoe, является переразгибание первого пальца стопы.
Именно при таком механизме происходит большинство травм первого пальца, наблюдаемых у спортсменов, использующих слишком мягкую и не защищающую стопу обувь.
Переразгибание большого пальца приводит к разрыву подошвенной капсулы плюсне-фалангового сустава.
Обычно этот разрыв локализуется на уровне сесамовидных костей.
В редких случаях травма приводит к перелому или расхождению фрагментов сесамовидных костей.
Другими, менее распространенными механизмами травмы первого пальца являются избыточное его сгибание.
Подобное повреждения первого пальца чаще всего встречаются в пляжном волейболе, когда игрок погружается пальцами стопы в песок после прыжка или во время бега. Именно поэтому данный тип повреждения получил название sandtoe (песочный палец).
Анатомия связок в области первого пальца стопы
Капсула и связки 1-го плюсне-фалангового сустава является основными структурами, обеспечивающими стабильность большого пальца стопы.
Конфигурация вогнутой суставной поверхности основания основной фаланги, сочленяющейся с выпуклой суставной поверхности головки плюсневой кости, обеспечивают лишь незначительную долю стабильности этого сустава.
Сухожилия коротких сгибателей и разгибателей вплетаются в капсулу сустава и являются важными стабилизирующими элементами.
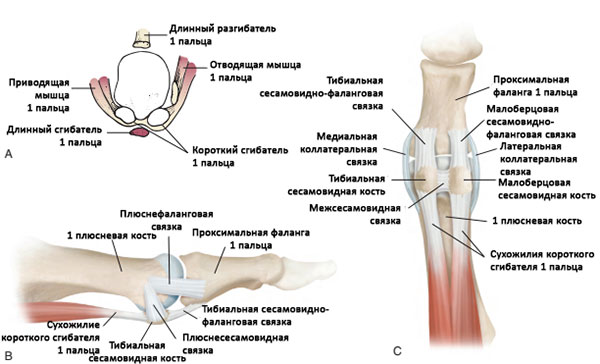
Анатомия 1-го плюснефалангового сустава (ПФС). А, Фронтальный вид. В, Вид изнутри. С, Вид с подошвенной стороны.
Изнутри и снаружи сустав стабилизируется прочными коллатеральными (боковыми) связками.
Подошвенная пластинка представляет собой утолщенную фиброзную часть капсулы сустава, которая включает в себя сесамовидные кости и в которую вплетаются сухожилия сгибателей пальцев.
Подошвенная пластинка прочно прикрепляется к основанию фаланги первого пальца, менее прочно она посредством суставной капсулы прикрепляется к шейке 1-ой плюсневой кости.
Капсульно-связочный комплекс первого пальца при обычной ходьбе испытывает нагрузку, соответствующую 40-60% веса тела.
При физической активности эти нагрузки увеличиваются в 2-3 раза, при беге и прыжках могут возрастать до 8 раз.
Это еще раз служит доказательством значительной прочности связок и капсулы первого пальца и их роли в обеспечении нормальной физической активности спортсмена.
При переразгибании первого пальца стопы обычно происходит разрыв подошвенной пластинка.
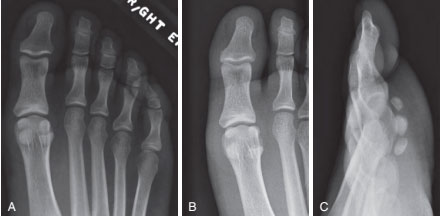
В редких случаях при подобных повреждениях происходит перелом сесамовидных костей или расхождение сесамовидных костей при их удвоении.

Расхождение обеих сесамовидных костей у спортсмена. А, Рентгенограмма до травмы — картина удвоения обеих сесамовидных костей. В, Рентгенограмма после травмы — отмечается расхождение фрагментов обеих сесамовидных костей. С, Рентгенограмма этого же пациента в боковой проекции.
Факторы увеличивающие риска травмы большого пальца
Рассматриваемые повреждения относительно нечасто встречались во времена, когда еще не было искусственных покрытий спортивных площадок Совместная комбинация таких факторов, как твердые покрытие и использованием мягкой обуви, увеличивает вероятность травмы связок большого пальца.
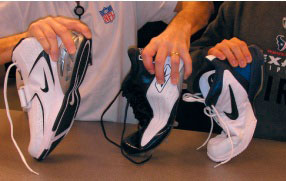
Различные типы спортивной обуви для игры в американский футбол, отличающейся друг от друга степенью защиты стопы.
Было проведено исследование, посвященное проблеме травм связок большого пальца стопы, в котором сравнивались типы кроссовок, использовавшихся игроками в футбол: мягкие кроссовки и более современная обувь с жесткой подошвой.
Игроки, использовавшие современную обувь, в меньшей степени были подвержены травмам первого пальца стопы.
Симптомы повреждения связок в области большого пальца
Для врача важно знать механизм полученной травмы.
Об этом ему может рассказать либо сам пострадавший, либо свидетели.
В этом отношении может быть полезен просмотр видеозаписи игры, в которой игрок получил травму.
Длительность жалоб пациента поможет установить врачу, свежее это повреждение или рецидив на фоне уже имевшей место травмы.
После травмы в области первого пальца хорошо заметны кровоизлияния и отечность.
При сравнении с другой стопой на стороне повреждения определяется повышенная подвижность в плюсне-фаланговом суставе, а также признаки нестабильности.
Длительно существующая нестабильность может приводить к развитию деформации пальца типа «лебединая шея», связанной нарушением баланса между сгибателем и разгибателем пальца.
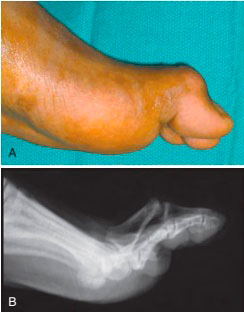
Контрактура суставов и тыльный подвывих большого пальца у профессионального футболиста. А, Внешний вид первого пальца. В, Рентгенограмма в боковой проекции.
Классификация повреждений связок первого пальца
При повреждениях первого плюсне-фалангового сустава или большого пальца боль и отек сначала могут быть выражены относительно незначительно, однако в течение первых суток они обычно усиливаются, и на следующий день спортсмен приходит на тренировку уже хромающим.
Для того, чтобы выбрать наиболее оптимальную тактику лечения и так или иначе оценить его прогноз, врачи пользуются специальной классификацией.
Повреждения 1 степени характеризуются перерастяжением капсулы и связок первого плюсне-фалангового сустава.
Пациенты предъявляют жалобы на боль по подошвенной и внутренней поверхности первого пальца, отек выражен минимально, кровоизлияния (синяки) отсутствуют.
Движения в суставе ограничены незначительно, и спортсмены обычно сохраняют возможность нагружать стопу и продолжать тренировки, хотя и с некоторыми болевыми ощущениями.
Повреждения 2 степени характеризуются частичным разрывом капсулы и связок первого пальца.
Болезненность более интенсивная, выражены отек и кровоизлияния. Болевые ощущения и защитные реакции приводят к некоторому ограничению движений в суставе.
Спортсмены жалуются на умеренно выраженную боль и хромоту. Тренироваться на нормальном уровне они не могут.
Повреждения 3 степени — это полные разрывы, приводящие к выраженному болевому синдрому, отеку и кровоизлияниям.
Локально отмечается выраженная болезненность как вдоль подошвенной, так и тыльной поверхности большого пальца и первого плюсне-фалангового сустава.
Повреждение третье степени приводит к разрыву подошвенной пластинки. Во многих случаях данный тип повреждения характеризуются вывихом большого пальца в первом плюсне-фаланговом суставе последующим самопроизвольным его вправлением.
Практически всегда развивается выраженное ограничение движений в суставе. Спортсмены в подобных ситуациях не могут нагружать внутреннюю поверхность стопы и конечно же не могут продолжать тренировки.
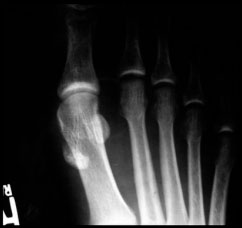
Рентгенограмма стопы в прямой проекции профессионального футболиста с признаками выраженной миграции сесамовидных костей.
Хроническое повреждение связок первого плюсне-фалангового сустава является следствием острого его повреждения, которое в свое время было пропущено или не получило должного внимания как со стороны врачей, так и самого спортсмена.
Это состояние характеризуется длительно сохраняющимся болевым синдромом в области плюсне-фалангового сустава и контрактурой большого пальца.
В связи отсутствием подошвенных стабилизаторов сустава развивается тыльный подвывих большого пальца.
На фоне рубцовых изменений первого плюсне-фалангового сустава может формировать hallux rigidus, проявляющийся выраженным ограничением подвижности большого пальца.
При тяжелых повреждениях связок первого пальца выполняется стандартная рентгенография для исключения возможных костных повреждений, будь то отрывы капсулы сустава с костными фрагментами, переломы сесамовидных костей, расхождение или миграция сесамовидных костей.
Мы в качестве наиболее информативного метода визуализации связочных и остеохондральных повреждений рассматриваем МРТ.
МРТ позволяют достаточно четко увидеть все типы повреждений и более точно локализовать возможные разрывы связок и капсулы и спланировать хирургическое вмешательство.
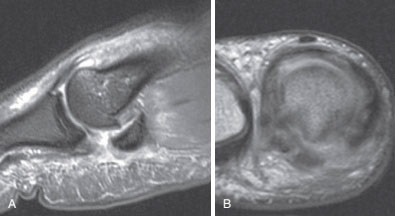
МРТ при тяжелом повреждении связок первого пальца. А, На МРТ видны признаки разрыва связок и смещение сесамовидной кости. В, На МРТ видны признаки полного разрыва медиальной коллатеральной связки при сохранении целостности аналогичной латеральной связки.
Консервативное лечение повреждений связок большого пальца
Ключевым компонентом лечения является функциональный покой, соблюдать который для пациентов является едва ли не самой сложной задачей.
Сложности здесь могут быть связаны с тем, что и спортсмен, и его тренер уверены в том, что это незначительная травма. Слишком быстрое возвращение к спорту, к сожалению, только удлиняет процесс выздоровления и приводит к более протяженной функциональной недостаточности стопы.
В качестве средства иммобилизации возможно использование ортопедического ботинка, которые поможет пациенту более комфортно передвигаться в первые дни после травмы.
Длительность фиксации стопы обычно не превышает недели, за исключением разве что наиболее тяжелых повреждений.
Еще одной составляющей лечение является модификация используемого спортивного снаряжения. Задачей здесь является уменьшение нагрузок на передний отдел стопы, что достигается уменьшением гибкости подошвы обуви. Использование обуви с жесткой подошвой помогает предотвратить переразгибание большого пальца в плюсне-фаланговом суставе.
Если спортсмену некомфортно тренироваться в такой обуви, либо при хронических случаях заболевания, возможно изготовление индивидуальной ортопедической стельки, которая будет лучше подходить в каждом конкретном случае.
Спортсмены с повреждениями 1 степени обычно продолжают тренировки. Палец фиксируется тейпами, а во время тренировок и игр рекомендуется использование обуви с более жесткими стельками. Такие повреждения обычно не требует отстранения от занятий спортом.
При повреждениях 2 степени спортсмены обычно вынуждены временно прекратить тренировки на 10-14 дней.
Повреждения 3 степени, как правило, требуют исключения нагрузки на ногу, использования костылей или ортопедического ботинка в первые несколько дней после травмы. Продолжительность лечения составляет от 2 до 6 недель.
Тейпирование большого пальца призвано ограничить переразгибание большого пальца.
Реабилитационные мероприятия должны начинаться как можно раньше, как только купируется болевой синдром.
После того, как болевой синдром и отек уйдет в достаточной мере, а объем движений более или менее восстановится, пациент может вернуться к тренировкам. Ходить при этом он уже должен практически нормально.
При наиболее тяжелых повреждениях с явными признаками разрыва подошвенной пластинки, миграцией сесамовидных костей, их переломом или расхождение фрагментов, консервативное лечение включает иммобилизацию короткой лонгетой с фиксацией большого пальца, однако в таких случаях альтернативой уже является хирургическое лечение.
Если консервативное лечение оказывается неэффективным, показано хирургическая реконструкция или восстановление поврежденных структур.
Хирургическое лечение разрывов связок большого пальца
Большинство травм первого плюсне-фалангового сустава в хирургическом лечении не нуждаются.
Оперативное лечение может быть показано при неэффективности лечения консервативного либо в случаях, когда диагностируется ситуация, в которой эффект может быть достигнут только за счет операции.
Показания к операции включают массивные капсульные разрывы и отрывы с нестабильностью сустава, прогрессирующее расхождение и миграция фрагментов сесамовидных костей или перелом сесамовидных костей, травматическая или прогрессирующая вальгусная деформация первого пальца стопы.
Для коррекции травматической вальгусной деформации большого пальца возможно использование операции SCARF и Akin.
Чем более сложное и обширное выполняется реконструктивное вмешательство тем выше сроки иммобилизации стопы после такого вмешательства. Возвращение спортсмена к занятиям спортом в подобных случаях гарантировать невозможно.
Источник
Вывихи и подвывихи пальцев на ногах многие воспринимают не слишком большой проблемой, не обращаясь своевременно к врачу. Такое отношение к полученной травме может привести к стойкой деформации поврежденного пальца, периодически повторяющимся вывихам, стойкому болевому синдрому, артриту. Подобные нарушения становятся причиной хромоты.
Вывих и подвывих большого пальца стопы
Вывихом большого пальца ноги называют смещение суставных поверхностей относительно друг друга, сопровождающееся растяжением (разрывом) капсулы сустава и расположенных рядом с ним связок. Подвывихи от вывихов большого пальца ноги отличаются тем, что при их развитии разрыва связочного аппарата может не быть.
Неосторожное падение, резкий прыжок или удар ноги об острый, тяжелый предмет – причины вывиха и подвывиха сочленений костей на стопе. Чаще всего в таких случаях страдает большой палец. Это связано с тем, что он занимает крайнее положение и имеет недостаточно прочный связочный аппарат.
Спровоцировать смещение суставов могут и воспалительные процессы, поэтому при артритах вывихи часто становятся привычными.
Вывихи и подвывихи первой фаланги большого пальца ноги в первую очередь сопровождаются деформацией большого пальца. После травмы он может отклониться в сторону, вверх или вниз.
Вывихи большого пальца на ноге подразделяются на:
- полные – суставные поверхности смещаются полностью;
- неполные – часть поверхностей соприкасается друг с другом.
При наличии раны вывихи считаются открытыми, при ее отсутствии – закрытыми.
Вывихи и подвывихи могут быть:
- свежими – большой палец травмирован не позднее 3‐х суток назад;
- несвежими – повреждение получено до 2‐х недель назад;
- застарелыми – от момента травмы прошло более 2‐х недель.
Направление вывиха опытные травматологи определяют по расположению смещенных пальцев. Но для подтверждения диагноза необходима рентгенография.
Симптомы
Вывихи и подвывихи сопровождаются несколькими характерными признаками:
- Непосредственно в момент травмы появляется сильная боль. Она усиливается при попытках подвигать пальцами, при опоре на ногу.
- Частично или полностью теряется способность двигать поврежденным пальцем.
- Появляется отек, который быстро нарастает.
- Визуально видима деформация – палец становится укороченным, может отклониться в сторону.
- Диагностируется кровоизлияние (гематома) вследствие разрыва мелких сосудов.
Выраженность основных симптомов вывиха со временем становится сильнее. Гематома более заметна на 2–3 день после травмы, а сильный отек начинает спадать на 5‐ 7 день.
Принципы лечения
Неотложная помощь пострадавшему должна быть оказана уже в первые минуты. Это уменьшит нарастание отека и гематомы, облегчит вправление вывиха в последующем. После обращения к врачу проводится консервативная терапия. В сложных случаях травмированная нога может нуждаться в проведении хирургической операции.
Первая помощь при вывихе большого пальца заключается в соблюдении нескольких мер:
- Фиксирование пальца. Для этого его нужно прибинтовать к здоровым пальцам. Ногу лучше держать в возвышенном положении. Это снизит вероятность образования сильной отечности.
- Накладывание холодного компресса. В качестве холода можно использовать замороженные продукты, кубики льда, помещенные в полиэтиленовый пакет, смоченное в холодной воде полотенце. Холод прикладывают на 10 минут, затем делают 15 минутный перерыв, после чего можно процедуру повторить.
- Обезболивание при необходимости. При сильных болях пострадавшему в возрастной дозировке можно дать таблетку Анальгина, Кеторола, Мелоксикама.
Если на месте травмы имеется рана, то перед фиксированием пальца на нее нужно наложить стерильную повязку. После травмы рекомендуется в течение часа обратиться в травмпункт – свежие вывихи и подвывихи вправляются легко.
Перед вправлением вывиха проводится рентгенография. Затем в основание пальца вводится обезболивающий препарат. Врач при помощи надавливания возвращает сустав в анатомическое положение. После этого накладывается шина, а при травмировании сразу нескольких пальцев – гипсовая лангета. Срок использования фиксирующей повязки – от одной недели до месяца.
При необходимости врач назначает медикаментозную терапию. Лекарства НПВС – Кетанов, Ибупрофен. Местно можно наносить мази и гели с рассасывающим эффектом – Троксевазин, Гепариновую мазь.
Хирургическое вмешательство
При застарелых травмах вправить вывих чаще всего возможно только путем хирургического вмешательства. Суть операции – рассечение мягких тканей, вправление вывиха, фиксирование сустава при помощи спиц. После операции накладывается гипс или шина примерно на 1 месяц.
В домашних условиях
Всевозможные рецепты народной медицины применяются при вывихах с целью уменьшения болезненности, отечности и воспаления. Используют их только после того, как сустав будет вправлен.
Рецепты:
- Медовый компресс. Чайную ложку густого пчелиного меда смешать с горсткой муки. Сформировать плотную лепешку и приложить ее к месту травмы, зафиксировав полиэтиленом и бинтом. Компресс на ноге должен находиться всю ночь.
- Фитоотвар. Цветки пижмы, календулы, траву чистотела взять в равном соотношении и измельчить. 2 столовые ложки сухой смеси залить стаканом кипятка, через 2–3 часа настой процедить. В нем смочить ватные диски и приложить к суставу. Компресс держать в течение часа.
- Картофельный компресс. Картофель очистить, натереть на мелкой терке. Полученную кашицу прикладывать на поврежденный большой палец. Картофель хорошо вытягивает лишнюю жидкость, что способствует снятию отека.
- Капустный лист. Лист свежей капусты размять и зафиксировать на большом пальце.
Связочный аппарат после вправления вывиха укрепляется через 3–4 недели. Затем, после снятия фиксирующей повязки, можно приступить к выполнению реабилитационных мероприятий. В их перечень входит гимнастика для стоп, физиопроцедуры, массаж. Их выполнение укрепляет связки, нормализует обменные процессы, позволяет избежать атрофии мышц, а также служит профилактикой получения травм в дальнейшем.
Лечение вывиха самостоятельно недопустимо. Вправлять сустав должен врач с соответствующим образованием и практикой. Обязательно выполнение всех лечебных мероприятий, назначенных доктором.
Смещение других структур стопы
Большой палец ноги уязвим в плане получения травмы. Но еще более уязвимым считается мизинец, так как он с внешней стороны хуже защищен.
Вывихи и подвывихи мизинца характеризуются меньшей по интенсивности симптоматикой. В момент травмы может появиться умеренная боль, но чаще всего она ощущается в виде онемения и покалывания. В первые часы наблюдается побледнение кожи в области пальца. Гематомы редко образовываются в данной области по причине слабого кровообращения. После травмы полностью или частично утрачивается способность пальца к сгибанию и разгибанию.
Несвоевременная медицинская помощь может стать причиной стойкой деформации сустава, постоянных болей, повреждения сосудов и нервов.
Вывихи 2–4 пальцев на стопах случаются редко. На смещение суставов указывает резкая боль, деформация, нарастающая отечность, ограничение движений. Иногда болезненные ощущения распространяются не только на поврежденный палец, но и на рядом расположенные. Поэтому без диагностики точно установить характер травмы невозможно.
Абсолютно при всех вывихах и подвывихах пальцев нога требует первой медицинской помощи: фиксирование, приложение холода, обезболивание при необходимости, дальнейшее лечение в травмпункте. После вправления мизинец фиксируют широким лейкопластырем к соседнему пальцу, шину или лангету при этом не используют. В период заживления сустава необходимо выбирать удобную обувь, которая будет надежно защищать стопу от повторных повреждений.
Медикаментозное и хирургическое лечение при вывихах, подвывихах мизинца и других пальцев ноги полностью совпадает с лечением повреждений суставов на большом пальце.
Растяжение связок большого пальца ноги
Причина растяжения – резкое движение в суставе, значительно превышающее по силе его нормальную амплитуду. Растяжение закрепляющих суставы связок на самом деле является их разрывом. При незначительной силе воздействия такие разрывы микроскопические, при средней – разрывы появляются на уровне коллагеновых волокон, при сильной травме может происходить разрыв всей связки.
Причинами травмирования связочного аппарата больших пальцев ног считаются:
- перенапряжение в стопе при выполнении тяжелой работы;
- повышенные спортивные нагрузки;
- экстремальные виды спорта.
Часто растяжение связок пальцев возникает после неудачных прыжков, ударов. В детском возрасте такие травмы наиболее опасны, так как могут сопровождаться травмированием ростковой зоны костной ткани. У пожилых людей растяжение может быть обусловлено ослаблением мышечной силы и воспалительными заболеваниями суставов.
Симптомы
На растяжение связок указывают следующие признаки:
- боль, усиливающаяся при движении и надавливании на область повреждения;
- нарастающая отечность;
- в некоторых случаях появляется гематома (на 2‐й день).
В момент разрыва часто слышится отчетливый хлопок, что указывает на разрыв волокон связки.
Признаки растяжения связок больших пальцев ног зависят и от степени повреждения:
- При первой степени происходят микроразрывы. Болевой синдром выражен незначительно, сильного отека, как и гематомы, нет. Такая травма считается самой легкой, связка восстанавливается за две недели.
- Вторая степень характеризуется не только большим повреждением волокон, но и разрывом суставной капсулы. Сустав рядом с травмированной связкой опухает, появляется гематома, движения затруднены. Если в патологический процесс вовлекается капсула, то в суставном сочленении появляется излишняя подвижность. Восстановление занимает от 4‐х до 6 недель.
- При третьей, самой сильной степени повреждения, связки разрываются полностью. Практически сразу появляются сильный отек и гематома. Болезненные ощущения могут распространяться на всю стопу. Связки срастаются более 6 недель, но без врачебного вмешательства полная их регенерация наступает не во всех случаях.
Терапия
Нужно правильно оказать первую помощь:
- нога должна быть обездвижена;
- зафиксировать повязкой большой палец;
- охладить большой палец, прикладывая лед в пакете;
- обезболить (при сильно выраженной болезненности).
Дальнейшее лечение проводится под контролем врача. Основные лечебные процедуры:
- Наложение тугой повязки, при сильно выраженном травмировании – гипсовой лонгеты.
- Холод в первые два дня после травмы. Холодные компрессы прикладывают каждые 2–3 часа по 20 минут. Через двое суток можно использовать сухое тепло и мази с разогревающим эффектом. Подробнее о том, когда можно греть ногу после растяжения, читайте здесь.
- Обработка места повреждения противовоспалительными мазями (Диклофенак, Мелоксикам).
Фиксирующую повязку снимают только на время проведения лечебных процедур. На 3–4 сутки после повреждения можно делать мышечную разминку – упражнения с постепенно нарастающей нагрузкой. Ходьба не запрещена, однако нужно избегать неловких движений. Желательно в первые дни использовать трость, которая поможет правильно распределить нагрузку.
Операция
Если у пациента полный разрыв связок, то возможно хирургическое лечение. Обычно оно назначается в том случае, если через 2–3 недели признаков восстановления связочного аппарата не наблюдается. Во время операции связки сшиваются прочными нитями, на рану накладывается стерильная повязка, сверху – гипсовая лонгета, носить которую необходимо до 3–5 недель.
Народная терапия
Народные методы лечения успешно справляются с растяжениями незначительной степени. Применение компрессов с противовоспалительными свойствами уменьшает болезненность, убирает отек и ускоряет восстановление нормальной структуры связочного аппарата. Более подробно о народном лечении растяжения связок на ноге читайте здесь.
Растяжение других связок, разрыв связок мизинца
При растяжении связок других пальцев симптомы сходны с травмированием большого пальца. Однако боль и отек чаще всего локальные, то есть фиксируются только в месте повреждения. Травма может сочетаться с разрывом сухожилий, вывихами и подвывихами. Точно установить характер повреждения можно только при помощи рентгенографии или компьютерной томографии.
Разрыв связок мизинца ноги иногда сопровождается слышимым треском. После повреждения палец может отклониться в сторону. А при повреждении межфаланговых связок – неестественно выпрямиться, что хорошо заметно в сравнении со здоровым мизинцем.
Лечение растяжения всех связок пальцев проходит по одной схеме:
- первая помощь;
- иммобилизация;
- холодные компрессы;
- разогревание через 48 часов после травмы;
- использование противовоспалительных мазей.
В восстановительный период показаны физиопроцедуры, массаж, согревающие компрессы. Полезны специальные упражнения, но подобрать их должен врач, ориентируясь на тяжесть травмы и ее характер.
Растяжение связок лечить необходимо всегда. При неправильно подобранном лечении существует риск того, что связки частично или полностью потеряют свою функцию. То есть перестанут должным образом удерживать сустав в нужном положении, что грозит привычными вывихами, подвывихами и переломами.
Полезное видео
В видеоролике врач демонстрирует упражнения, которые способствуют восстановлению функции пальцев. Упражнения демонстрируются на руках, но их же можно делать пальцами ног.
Восстановление функции поврежденного пальца после лечения
Постарайтесь запомнить:
- На возникновение вывиха, подвывиха и растяжения суставов указывает боль, ограничение движений, нарастающий отек и гематома.
- Сразу после травмы пострадавший нуждается в экстренной помощи, которую следует оказывать с соблюдением всех правил.
- В первые 1–2 часа после повреждения нужно обратиться к хирургу или травматологу.
- Характер травмы точно определяет диагностика – осмотр, оценка выявленных изменений и жалоб, рентгенография, компьютерная томография.
- Свежие вывихи и подвывихи вправляются под местным обезболиванием. После основного лечения требуется консервативная терапия – иммобилизирующая повязка, применение противовоспалительных препаратов и мазей, холод в первые двое суток после травмы.
- Застарелые вывихи устраняются в большинстве случаев хирургическим вмешательством.
- Растяжения связок лечат тугой повязкой, холодом в первые двое суток и теплом в последующем.
- При полном разрыве связок и отсутствии эффекта от консервативной терапии показана операция – сшивание разорванных связок.
- В период восстановления после вывихов, подвывихов и растяжений необходимы физиопроцедуры, массаж, комплекс специальной гимнастики. Эти этапы лечения считаются обязательными, так как позволяют укрепить мышцы и связочный аппарат, нормализуют подвижность сустава и обменные процессы, что служит профилактикой травматических повреждений стопы в дальнейшем.
- Народные способы терапии допустимо использовать при легкой степени растяжения связок. При вывихах и подвывихах, а также при сильных растяжениях их используют как дополнительные способы, основной считается терапия, назначенная врачом.
Источник
